Что такое фенестрация кист яичников
Фенестрация яичников – хирургическая операция, которая проводится для удаления кисты или лечения поликистоза. Выделяют диагностическую фенестрацию, при которой происходит забор клеточного материала тканей органа или новообразования для гистологического исследования.

Общие сведения
Фенестрация проводится только методом лапароскопии. Это современная щадящая методика, которая позволяет свести риск последствий к минимуму, реабилитационный период достаточно короткий, а также на животе не остается неэстетичного шва.
Фенестрация в большинстве случаев назначается для лечения функциональных или параовариальных кист гормонального характера, если консервативные методы лечения оказались нерезультативными. Для этого на яичнике делаются надсечки, позволяющие отделить тело кисты от органа.
Медицинская практика доказала, что проведение фенестрации с последующей коагуляцией позволяет снизить риск рецидива кист в несколько раз. Хирургических осложнений после проведения такой операции практически не бывает.
Также фенестрируют поликистоз, если яичник покрывает плотная белковая оболочка, которая препятствует образованию овуляции, и, как следствие, женщина не может забеременеть. Для этого на надсечки делают уже на самом яичнике, чтобы впоследствии можно было верхнюю плотную оболочку отделить и удалить.

Подготовка перед хирургическим вмешательством
Перед проведением операции необходимо сдать ряд стандартных анализов: кровь (общий, на сахар, биохимический), исключить венерические заболевания (СПИД, ВИЧ, сифилис и др.), также туберкулез (проводится флюорография) и заболевания сердечно-сосудистой системы (электрокардиограмма).
Операцию нельзя проводить при наличии простудных заболеваний, а также хронических в стадии обострения.
Как проходит фенестрация
Сначала женщине ставится общий наркоз. Затем на животе делают 3 прокола (один над или под пупком и два по бокам, где локализованы яичники). Через один вводится около 3-х л. углекислого газа, чтобы освободить внутреннее пространство для оперирования. Через второй прокол передней брюшной стенки вводят датчик с видеокамерой, которая транслирует изображение на экран монитора компьютера. Через третий непосредственно фенестрируют кисту или яичник.
Затем проводят коагуляцию (прижигание) тканей, а места проколов зашивают.

Реабилитация
В первые сутки после операции нежелательно вставать с кровати. Принимать пищу и пить можно, но в небольших количествах. Пища должна быть легкой и нежирной (куриный бульон, пюре).
После того, как наркоз начнет отходить, возможны небольшие боли внизу живота и в местах проколов. Чтобы их устранить, женщине могут давать обезболивающие. Также в этот период часто выписывают антибиотики, чтобы избежать воспаления.
При отсутствии осложнений выписка из стационара происходит уже на вторые сутки после операции, и дальнейшая реабилитация проходит уже в амбулаторных условиях. В течение первого месяца после фенестрации не рекомендованы физические нагрузки, кроме прогулок пешком, также нежелательно вести половую жизнь.
Если фенестрация проводилась в целях лечения поликистоза, то могут быть назначены гормональные препараты для более быстрого восстановления овуляции. Так как эффект от такого оперативного лечения может быть временным, то планировать беременность желательно уже через 1,5-2 месяца.
Источник
С целью вырезания кисты или взятия биоматериала для диагностического исследования проводится фенестрация яичников. Операция осуществляется лапароскопическим методом. Лапароскопия – щадящий вариант хирургического вмешательства, при котором неприятные последствия имеют низкую вероятность, на животе не остаются некрасивые рубцы, реабилитационный период занимает короткое время.
Подготовка к хирургическому вмешательству
Перед процедурой пациентка должна:
- сдать кровь на клинический и биохимический анализ;
- обследоваться на венерические болезни;
- сдать кровь на вирус иммунодефицита;
- пройти флюорографию;
- сделать электрокардиограмму.
Противопоказания к проведению операции
Хирургическое вмешательство придется отложить, если у пациентки появилось острое или обострилось хроническое простудное заболевание.
Показания к проведению операции
Фенестрацию проводят преимущественно для терапии функциональной или параовариальной кисты гормонозависимого типа, если медикаментозное лечение оказалось неэффективным. Хирург надсекает пораженный яичник в нескольких местах, отделяя кисту от тканей железы.
Согласно медицинской статистике, фенестрация, дополненная лазерной коагуляцией, в несколько раз снижает вероятность повторного появления кист. Послеоперационные осложнения отмечаются крайне редко.
Также фенестрацию осуществляют при поликистозе яичников, особенно если пораженная кистами железа покрыта плотным белковым слоем, препятствующим овуляции. Хирург надсекает яичник так, чтобы плотный покров легко отделился и снялся.
Операция важна для женщин, желающих забеременеть. После хирургического вмешательства овуляция восстанавливается, и беременность наступает в 70 – 75% случаев. Но пациентка еще некоторое время находится под контролем гинеколога, проходит поддерживающую терапию.
Если женщина не планирует забеременеть, то фенестрация помогает ей избавиться от сопровождающих поликистоз симптомов: ожирения, избыточного роста волос, нарушения цикличности менструаций.
Ход операции
Пациентку вводят в наркоз. В разных точках живота делают три отверстия. Через одно из отверстий брюшную полость заполняют углекислым газом, чтобы для хирурга открылся обзор органов. Во второе отверстие вводят микроскопическую видеокамеру, изображение с которой поступает на компьютерный монитор. В третье отверстие вводят хирургический инструмент, посредством которого надсекают яичник. Далее осуществляют коагуляцию – прижигают надсеченные ткани лазером. Из брюшной полости выпускают газ, отверстия на животе зашивают.
Реабилитационный период
В первые послеоперационные сутки пациентка должна соблюдать постельный режим. Можно употреблять пищу и напитки, но небольшими порциями. Еда должна быть постной и легкоусвояемой.
Отойдя от наркоза, женщина может чувствовать несильные боли в нижней области живота. Для избавления от болевых ощущений можно принять обезболивающий препарат. Пациентке обязательно назначаются антибиотики для предупреждения инфекционного воспаления прооперированных органов.
Если осложнений нет, пациентка покидает стационар на вторые послеоперационные сутки. Дальнейший реабилитационный этап проходит дома. В течение месяца после хирургической процедуры женщине нельзя физически перегружаться, вступать в половые отношения. Для поддержания тонуса допускаются только пешие прогулки.
Если целью операции было устранение поликистоза, то в послеоперационный период пациентке назначаются гормональные лекарства для ускорения восстановления овуляции.
Источник
Лапароскопическое лечение кист яичников — показания, эффективность
Раньше, даже при предположительно доброкачественных кистах яичников, выполняли лапаротомию. Достижения в области УЗИ позволили с высокой достоверностью устанавливать диагноз доброкачественных образований до операции, особенно у женщин в пременопаузе. Тщательное соблюдение показаний — важное условие для лапароскопического удаления образований придатков матки. Решение о выборе оперативного доступа зависит от возраста, данных обследования и УЗ-картины.
При клинических или УЗ-признаках малигнизации проведение лапароскопии рискованно. Увеличение концентрации СА-125 у женщины в постменопаузе — противопоказание к применению этого метода.
УЗИ органов таза, особенно трансвагинальное, — надежный метод определения размера и строения объемного образования. К признакам доброкачественности относятся кистозное строение, однокамерность, диаметр менее 10 см, одностороннее расположение и ровные края. Возможные проявления злокачественного новообразования — неровные края, сосочки, отдельные утолщенные перегородки, асцит или припаянная кишка. При использовании строгих УЗ-критериев точность диагностики доброкачественных новообразований превышает 95 %.
Геморрагические и функциональные кисты, дермоидные и эндометриоидные кисты часто имеют типичную УЗ-картину. Функциональные кисты однокамерные, стойкими ровными краями. Уженщин в пременопаузе большая часть кистозных образований диаметром менее 7 см рассасывается самостоятельно в течение 6—8 нед. В геморрагических кистах возникает локальное или диффузное внутреннее эхо различной интенсивности, со временем УЗ-картина меняется, большинство образований рассасывается спонтанно. Персистирующие функциональные и геморрагические кисты подлежат удалению, чтобы исключить злокачественный процесс.
Самые распространенные доброкачественные опухоли у женщин моложе 35 лет — это дермоидные кисты, зрелые тератомы. Эти образования содержат зрелые элементы трех зародышевых листков. УЗ-картина дермоидных кист весьма разнообразна: это могут быть кистозные образования с вкраплениями эхогенного вещества или с высокоэхогенными участками, типичными для костей либо зубов. Эндометриоидные кисты ровные, имеют слегка утолщенные края, часто со слабым диффузным сигналом, хотя свежее кровоизлияние может быть более эхогенным. Образования, отвечающие строгим УЗ-критериям доброкачественности, удаляют лапароскопическим доступом. В противном случае лучше выполнить лапаротомию.
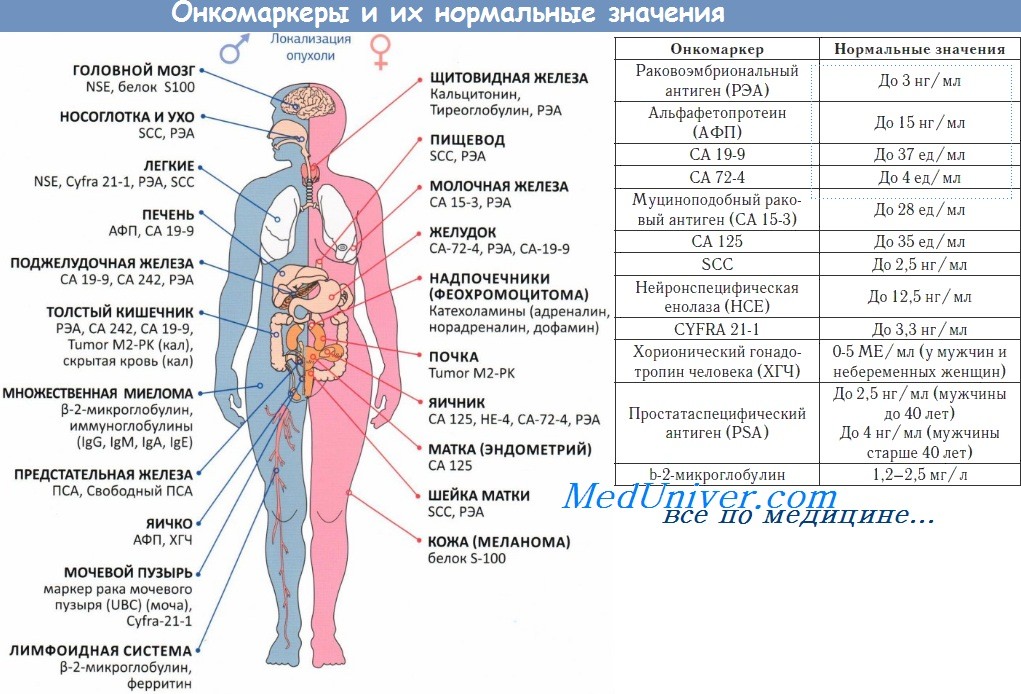
Для предоперационной дифференциальной диагностики доброкачественных и злокачественных опухолей таза изучали содержание СА-125, опухолеспецифического антигена. У пациенток моложе 50 лет при злокачественном новообразовании увеличение концентрации СА-125 наблюдали менее чем в 25 % случаев, а у женщин старше 50 лет — в 80 %. Подробное описание этого опухолевого маркера приведено в отдельной статье на сайте (рекомендуем пользоваться формой поиска на главной странице сайта). Заметим, что повышение концентрации СА-125 отмечают только у 50 % пациенток с I стадией РЯ. Также обращают внимание на величину повышения маркера по сравнению с предыдущим значением.
Концентрация СА-125 > 300 ед./мл характерна для злокачественного новообразования даже у пациенток моложе 50 лет.

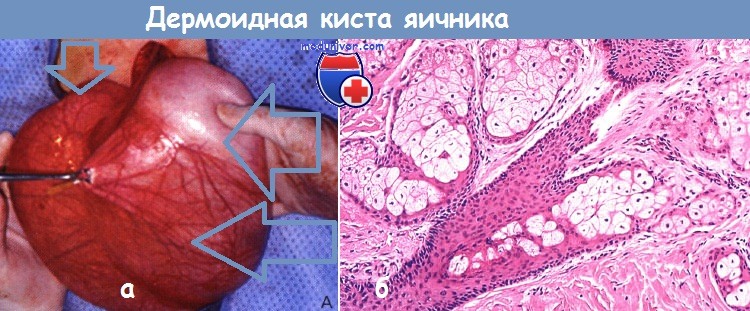
а — разрыв капсулы дермоидной кисты; виден жир.
б — микропрепарат зрелой тератомы (дермоидной кисты) яичника
Все больные с объемными образованиями придатков матки перед оперативной лапароскопией должны дать согласие на возможную лапаротомию. При обнаружении злокачественной опухоли хирург должен быть готов немедленно выполнить лапаротомию, хирургическое стадирование процесса и все необходимые этапы радикальной операции. Все пациентки, оперируемые лапароскопическим доступом, находятся в положении для литотомии.
Катетер Фоли вводят в мочевой пузырь, чтобы избежать его повреждения при переполнении. Лапароскоп диаметром 10 мм дает широкий обзор и хорошее освещение. Проводят и сохраняют для цитологического исследования смывы из полости таза и верхнего отдела брюшной полости на случай обнаружения и стадирования злокачественного новообразования яичников. Берут образцы из любых подозрительных на малигнизацию очагов и посылают на срочное гистологическое исследование. При обнаружении рака, асцита или при положительном результате срочного гистологического исследования хирург должен приступить к сталирующей срединной лапаротомии. Самые точные результаты срочного морфологического исследования получают при лапароскопической фенестрации опухоли и биопсии подозрительных на малигнизацию очагов.
В стенке кисты создают большое отверстие, его размер зависит от величины образования, обычно на 2 см меньше самой кисты, максимально 4—5 см. Полость орошают раствором Рингера и тщательно осматривают. Кровоточащие участки коагулируют. Материал отправляют в лабораторию для срочного гистологического исследования. Основные показания для перехода с лапароскопии на лапаротомию:
• обширные спайки,
• подозрение на рак,
• интраоперационные осложнения, например повреждение кишечника, мочевого пузыря или мочеточника.
Nezhat и соавт. сообщили об опыте лапароскопического лечения 1209 пациенток с объемными образованиями придатков матки. Интраоперационно РЯ был обнаружен в 4 из 1011 случаев. Обследование кистозного образования включало аспирацию жидкости с последующим цитологическим исследованием, вскрытие кисты и осмотр внутренней поверхности для поиска сосочковых разрастаний. Выполняли биопсию любых подозрительных участков для гистологического исследования. Затем проводили цистэктомию или овариэктомию и операционный материал посылали на обычное гистологическое исследование. По результатам этой работы авторы выдвинули предположение, что опытные хирурги, основываясь на данных интраоперационного гистологического исследования, могут впоследствии успешно проводить лапароскопическое лечение объемных образований придатков матки.
Hasson сообщил о лапароскопическом лечении кист яичников у 102 женщин. Лапароскопическая фенестрация с биопсией в сочетании с коагуляцией или удалением внутренней оболочки кисты либо без таковой была выполнена у 83 пациенток. В этом исследовании среди 56 женщин с простыми, функциональными или параовариальными кистами был только один рецидив. После фенестрации с последующей коагуляцией или удалением внутренней оболочки эндометриоидной кисты яичника рецидив произошел в 2 из 18 случаев, тогда как при изолированном выполнении фенестрации — в 8 из 9. Хирургических осложнений не было.
Canis описал собственный опыт лапароскопического лечения 247 объемных образований придатков матки с подозрительной УЗ-картиной. 17 пациенткам провели диагностическую лапаротомию, 230 — диагностическую лапароскопию. Из 204 (82,6 %) женщин, которым было проведено лапароскопическое лечение, у 7 обнаружены злокачественные опухоли, у 197 — доброкачественные. В 1 случае после лапароскопической аднексэктомии и удаления по частям незрелой высокодифференцированной тератомы (G1) возникла диссеминация опухоли. Некоторые хирурги предпочитают проводить лечение кистозных образований яичников из мини-лапаротомного доступа. Над опухолью проводят небольшой разрез (3—5 см), обкладывают операционное поле сухими салфетками и удаляют жидкость длинной иглой, троакаром или отсосом.
После этого спавшееся образование можно удалить через небольшой разрез и отправить на гистологическое исследование. При таком подходе в брюшную полость попадает минимальное количество содержимого опухоли, но перед ушиванием, тем не менее, рекомендуют тщательное промывание операционного поля.
— Также рекомендуем «Серозная цистаденома яичника — характеристика»
Оглавление темы «Объемные образования придатков матки»:
- Причины увеличения придатков матки
- Причины объемных образований матки
- Функциональные кисты яичников — причины появления, особенности
- Опухоли яичников — причины появления, особенности
- Причины объемных образований маточных труб
- Варианты экстрагенитальных объемных образований таза
- Диагностика и лечение объемных образований придатков матки
- Варианты доброкачественных опухолей яичников
- Лапароскопическое лечение кист яичников — показания, эффективность
- Серозная цистаденома яичника — характеристика
Источник
Цистэктомия яичника относится к числу малоинвазивных хирургических операций, которые позволяют свести к минимуму нанесения повреждений. После таких процедур функции органов сохраняются полностью. Кроме того, благодаря цистэктомии сокращается послеоперационный период.
Особенности цистэктомии яичника
Цистэктомия назначается в основном при кистах, сформировавшиеся в яичниках. В рамках данной операции удаляются исключительно патологические новообразования, а ткани оперируемого органа практически не затрагиваются. Цистэктомия рекомендована женщинам, сохранившим репродуктивные функции и планирующим беременность.
В связи с этим для удаления кист у пациенток старше 45 лет чаще используется другая техника операции.
Среди преимуществ цистэктомии выделяют следующее:
- отсутствие изменений в состоянии гормонального баланса;
- функции яичника сохраняются (в частности, продолжается овуляция);
- короткий восстановительный период;
- риск возникновения осложнений сводится к минимуму.
Цистэктомия применяется в строго определенных случаях. Так, при фолликулярных и лютеиновых кистах в яичниках операция проводится не сразу. В подобных случаях рекомендована выжидательная тактика. Если в течение трех месяцев размеры кисты не уменьшаются, проводится удаление новообразования.
Показания
Цистэктомия яичника показана при следующих обстоятельствах:
- отсутствие эффекта от консервативного лечения;
- диагностирование дермоидной, параовариальной или серозной кисты (такие образования не регрессируют);
- эндометриоидное поражение яичника;
- склерополикистоз;
- наличие других опухолей в тканях яичника;
- течение гнойных и воспалительных процессов.
 Малоинвазивная процедура проводится при условии, если опухоль имеет доброкачественных характер и в рамках обследования пациентки не выявлены противопоказания к цистэктомии. К этой операции прибегают в случаях, когда возраст женщины не превышает 45-50 лет.
Малоинвазивная процедура проводится при условии, если опухоль имеет доброкачественных характер и в рамках обследования пациентки не выявлены противопоказания к цистэктомии. К этой операции прибегают в случаях, когда возраст женщины не превышает 45-50 лет.
По поводу последнего условия в медицинской среде возникают споры. Ряд гинекологов настаивает на необходимости в удалении у этой категории пациенток кисты вместе с оболочкой яичника (процедура известна как овариоэктомия). Другие врачи не видят такой потребности, обращая внимание на то, что здоровый орган нужно по возможности сохранять вне зависимости от возраста женщины.
Поэтому при выборе техники операции учитываются следующие обстоятельства:
- текущий возраст и состояние здоровья женщины;
- репродуктивный статус;
- планирование беременности;
- тип опухоли.
После наступления менопаузы цистэктомия не проводится. Это объясняется тем, что в данный период повышаются риски злокачественного перерождения любых опухолей, прорастающих в тканях яичников.
Противопоказания
Органосохраняющая операция не проводится при наличии следующих обстоятельств:
- течение злокачественного процесса;
- подозрение на возможное перерождение опухоли;
- менопауза;
- некротический процесс в тканях яичника (развивается из-за перекрутки основания кисты);
- выраженный воспалительный процесс, вызванный внутренним кровоизлиянием или нагноением.
Помимо указанных обстоятельств в список противопоказаний к проведению цистэктомии включают следующее:
- ожирение;
- ранее перенесенные инсульт либо инфаркт;
- течение заболеваний инфекционной природы;
- легочные патологии;
- болезни сердечно-сосудистой системы;
- перитонит;
- нарушение свертываемости крови.
В случае выявления таких обстоятельств подбирается иная техника удаления кисты. Кроме того, иногда проведение операции откладывается на определенный срок (например, до выздоровления пациентки при инфекционных болезнях).
Подготовительный этап
Прежде чем приступать к удалению кисты, необходимо исключить наличие противопоказаний к проведению цистэктомии. Для этого назначаются:
- общий анализ крови и мочи;
- коагулограмма;
- специфические анализы крови на онкомаркеры, инфекции и другие отклонения;
- бакпосев;
- электрокардиография;
- флюорография;
- кольпоскопия;
- УЗИ органов малого таза.
Женщинам старше 40 лет рекомендуют также провести маммографию, колоноскопию и аспираторную биопсию эндометрия.
Во избежание развития осложнений пациенткам необходимо за 3 дня до процедуры прекратить употреблять продукты, способствующие образованию газов (мучное и другие). За 12 часов до операции следует отказаться от еды, а в день цистэктомии — и от воды. Незадолго до процедуры проводят очистительную клизму.
Выбор способа оперирования
В зависимости от индивидуальных особенностей пациентки, месторасположения кисты и других факторов удаление кисты яичника проводится посредством:
- Лапароскопии. Метод предполагает формирование нескольких небольших проколов в стенках брюшной полости, через которые вводятся хирургические инструменты.
- Лапаротомии. В рамках данной операции доступ к проблемной зоне формируется через разрез кожи и соседних с яичником тканей.
Чаще при кистах яичников применяется лапароскопия, так как эта операция относится к числу малотравматичных.
Лапароскопия
Лапароскопическая цистэктомия проводится в ходе следующих этапов:
- Хирург прокалывает брюшную стенку в трех местах: над пупком и по бокам от него. Размер формируемых отверстий варьируется в пределах 5-10 мм.
- Через прокол, расположенный над пупком, в брюшную полость вводится видеокамера, с помощью которой контролируется ход операции.
- Через один из нижних проколов нагнетается углекислый газ для расширения внутрибрюшного пространства.
- Через третий прокол вводится режущий инструмент, с помощью которого иссекается киста. Часть удаленных тканей и внутреннее содержимое затем отправляется на гистологическое исследование.
- Края кистозной полости прижигаются, после чего ушиваются проколы в брюшной стенке.
Удаление кисты яичника лапароскопическим методом занимает не более одного часа. После процедуры остаются малозаметные шрамы. Лапароскопия позволяет уменьшить риск развития спаек в области малого таза.
Лапаротомия
К лапаротомии прибегают при наличии следующих обстоятельств:
- диаметр кисты превышает 12 см;
- выявлен спаечный процесс в области малого таза;
- диагностирован перитонит;
- выявлено ожирение третьей либо четвертой степени.
Кроме того, лапаротомию применяют, если отсутствует оборудование, необходимое для проведения лапароскопии.
В рамках данной операции хирург ниже пупка делает продольный разрез брюшной стенки с целью формирования доступа к кисте. Далее процедура проводится по аналогичному сценарию. В случае если выявлены крупные кисты в яичниках, новообразование сначала пунктируется, а затем вылущивается (удаляется жидкость и иссекаются ткани). При подозрении на злокачественную опухоль последняя помещается в специальный контейнер, внутри которого затем выполняются манипуляции. Мешочек необходим на случай прорыва кисты. Жидкость, которая может содержать раковые клетки, остается внутри контейнера.
Основной недостаток лапаротомии в сравнении с лапароскопией заключается в том, что после этой операции чаще возникают осложнения.
Восстановление после операции
 После лапароскопии женщину помещают в стационар на 3-5 дней, после лапаротомии — на 10-12 дней. В первые часы после операции пациентку обязывают соблюдать постельный режим. В последующие дни вне зависимости от объема вмешательства женщина испытывает болезненные ощущения в зоне, где проводились хирургические манипуляции. Со временем интенсивность данного явления начнет постепенно снижаться. Боли полностью исчезают (при условии отсутствия осложнений) в течение 3-14 дней.
После лапароскопии женщину помещают в стационар на 3-5 дней, после лапаротомии — на 10-12 дней. В первые часы после операции пациентку обязывают соблюдать постельный режим. В последующие дни вне зависимости от объема вмешательства женщина испытывает болезненные ощущения в зоне, где проводились хирургические манипуляции. Со временем интенсивность данного явления начнет постепенно снижаться. Боли полностью исчезают (при условии отсутствия осложнений) в течение 3-14 дней.
Примерно на второй день пациентке разрешают принять жидкую пищу. В дальнейшем (период определяется в индивидуальном порядке) необходимо исключить из рациона:
- острые, пряные и копченые продукты;
- жареные блюда (продукты следует готовить на пару);
- бобовые, черный хлеб и ряд других продуктов, вызывающих газообразование.
В течение срока, определенного врачом, женщине рекомендуют питаться дробно, потребляя пищу в небольших количествах 5-6 раз в день. Такая диета способствует восстановлению кишечника и нормализации пищеварения.
Также в течение реабилитационного периода необходимо в день потреблять не более 1,5 литра жидкости.
В среднем восстановление пациентки занимает 7-14 (после лапароскопии) или 21 (после лапаротомии) день. В течение последующих 6 месяцев пациентке необходимо регулярно проходить осмотр у гинеколога на предмет выявления осложнений.
Кроме соблюдения указанных рекомендаций после операции необходимо:
- принимать назначенные препараты (антибиотики, обезболивающие, противовоспалительные);
- отказаться от половых контактов сроком на 2-4 недели;
- избегать подъема тяжестей и бань, соляриев, саун;
- отказаться от активных физических занятий.
В течение первой недели после выписки следует ежедневно обрабатывать швы антисептическими составами.
Возможные осложнения
Осложнения после цистэктомии в основном возникают из-за врачебных ошибок либо несоблюдения пациенткой рекомендаций хирурга. В подобных случаях возможны:
- внутренние кровотечения;
- нагноение шва;
- образование спаек в области брюшины или малого таза;
- острая аллергическая реакция на медикаменты, применяемые во время операции.
После операции организм ослаблен и подвержен воздействию патогенных агентов. В связи с этим женщине рекомендуют на протяжении нескольких недель принимать витаминные комплексы и избегать контактов с носителями инфекций.
Источник


