Циклоферон при миоме матки
В Украине отмечается увеличение количества гинекологических заболеваний, в патогенезе которых важнейшее значение имеют нарушения иммунного статуса (Гутнев А.Л., 2002). Это заболевания инфекционного генеза (хламидиоз, микоплазмоз, кандидоз, генитальный герпес, цитомегаловирусная инфекция и др.), а также патология, обусловленная дисгормональной гетеротопной пролиферацией ткани (генитальный эндометриоз).
Важнейшим фактором неспецифической защиты организма в отношении чужеродной ткани является система интерфероны — цитокины, для которой характерны антивирусная активность, иммунокорригирующий и антиканцерогенный эффект. Для восстановления функции этого звена иммунной системы в гинекологии, широко применяют индукторы синтеза эндогенного интерферона. Один из известных препаратов этой группы — ЦИКЛОФЕРОН (НТФФ «Полисан», С.-Петербург), который стимулирует выработку a-, b– и g-интерферона, что способствует защите организма от инфицирования вирусами, бактериями, простейшими, а также ингибированию роста злокачественных клеток. Противовирусные свойства в большей степени характерны для a– и b-интерферона, повышение уровня которых обусловливает широкий спектр противовирусного действия ЦИКЛОФЕРОНА. Использование препарата успешно предупреждает развитие рецидивов вирусной инфекции. Иммунорегуляторные и антипролиферативные свойства лекарственного средства в большей степени опосредуются через g-интерферон. При активации выработки g-интерферона ЦИКЛОФЕРОН нормализует показатели Т-клеточного звена иммунитета: уровень субпопуляций СD3+ (Т-лимфоцитов), СD4+ (Т-хелперов), а также СD16+ (естественных киллеров), количество которых при хронических и склонных к рецидивированию вирусных инфекциях уменьшается; корригирует уровень иммуноглобулинов М и Е (IgМ и IgЕ).
ЦИКЛОФЕРОН выпускается в различных лекарственных формах: раствор для инъекций 12,5% в ампулах по 2 мл № 5 (зарегистрирован в Украине в 1998 г.), ЦИКЛОФЕРОН 5% ЛИНИМЕНТ во флаконах по 5 мл (зарегистрирован в Украине в 2001 г.).
Урогенитальный хламидиоз
, нередко сопровождающийся бесплодием, невынашиванием беременности, заболеваниями шейки матки, хроническими воспалительными заболеваниями половых органов, как правило, протекает на фоне угнетения Т-клеточного звена иммунитета и нарушения выработки IgМ и IgЕ, что затрудняет лечение больных. ЦИКЛОФЕРОН применяют как иммуностимулятор в дополнение к антибактериальной терапии с учетом продолжительности инфекционного процесса. Применяют от 5 (при лечении больных с острыми инфекциями) до 10–20 инъекций ЦИКЛОФЕРОНА (при хронических инфекциях) по схеме: 2 мл в/м в 1, 2, 4, 6, 8, 11, 14, 17, 20-й и 23-й дни. При использовании ЦИКЛОФЕРОНА повышается эффективность терапии и ускоряется процесс выздоровления.
В схему комплексного лечения больных с генитальным герпесом также целесообразно включать ЦИКЛОФЕРОН. Кроме опосредованного действия на вирус через иммунную систему, ЦИКЛОФЕРОН оказывает прямое действие, нарушая процесс репликации вируса, в несколько раз повышая процент дефектных вирусных частиц. Применяют препарат по описанной выше схеме, через 2–3 нед курс из 5 инъекций повторяют. Одновременно местно используют ЦИКЛОФЕРОН 5% ЛИНИМЕНТ: препарат вводят интравагинально 1–2 раза в сутки по 5 мл ежедневно в течение 10–15 дней. Выздоровление отмечено в 88% случаев, клиническое улучшение — в 10% случаев; после выздоровления наступала стойкая ремиссия (Федотов В.П. и др., 1999). Для профилактики рецидивов терапию ЦИКЛОФЕРОНОМ сочетают с введением герпетической вакцины. Перед использованием вакцины назначают 5 инъекций ЦИКЛОФЕРОНА, через 1 сут — курс вакцинации (5 инъекций по 0,1–0,2 мл через 72 ч). Через 10 дней цикл повторяют.
Считают, что увеличение числа больных и низкая эффективность лечения больных с урогенитальным кандидозом обусловлены, в частности, нарушениями гуморального и клеточного звена иммунитета. Применение ЦИКЛОФЕРОНА (по базовой схеме — 8–10 инъекций) обосновано, если длительность процесса составляет более 2 лет, а также при наличии изменений в иммунограмме (Федотов В.П. и др., 1999).
Затяжное течение гарднереллезного вагинита обычно выявляют на фоне нарушений иммунного статуса. В комплексное лечение пациентов с давностью заболевания более 6 мес для усиления синтеза эндогенного интерферона включают 8–10 инъекций ЦИКЛОФЕРОНА, что повышает эффективность проводимой специфической терапии. При урогенитальном кандидозе, бактериальном вагинозе целесообразно применение ЦИКЛОФЕРОНА 5% ЛИНИМЕНТА в виде интравагинальных инстилляций по 5–10 мл ежедневно в течение 10–15 дней, что значительно уменьшает выраженность симптомов заболевания (Исаков В.А., Аспель Ю.А., 1999).
В лечении больных с наружным генитальным эндометриозом наряду с гормональной, хирургической, ферментной терапией используют иммуномодулятор ЦИКЛОФЕРОН. Для усиления антипролиферативного эффекта проводимой терапии назначают 2 курса по 5 инъекций ЦИКЛОФЕРОНА с 2-недельным интервалом, начиная с 1-го дня менструального цикла (Ершов Ф.И. и др., 1999).
Отмечены хорошая сочетаемость ЦИКЛОФЕРОНА с лекарственными препаратами, традиционно применяемыми при лечении пациентов с указанными выше заболеваниями, а также хорошая переносимость. Препарат не токсичен, не оказывает аллергенного и канцерогенного действия, местно-раздражающее действие проявляется крайне редко. ЦИКЛОФЕРОН противопоказан в период беременности, системное введение препарата противопоказано при тяжелых нарушениях функции печени.
С подробной информацией, списком литературы и текстами статей о ЦИКЛОФЕРОНЕ можно ознакомиться на сайте ООО «Аптеки медицинской академии» www.ama.dp.ua
По вопросам приобретения препарата
обращаться по адресу:
49044, Днепропетровск, пл. Октябрьская, 4,
ООО «Аптеки медицинской академии»; тел./факс: (0562) 37-24-92
Источник
Любой острый или хронический воспалительный процесс половых органов в своей основе имеет микробный, вирусный или грибковый фактор, который независимо от вида возбудителя способствует развитию вторичного иммунодефицита и требует определенной этиотропной и корригирующей терапии с целью предупреждения дальнейшего перехода в длительно вялотекущий процесс с периодически возникающими рецидивами. Для того чтобы этого не произошло, лечение воспалительных заболеваний должно быть комплексным, с применением противовоспалительной и иммуномодулирующей терапии. Одно из ведущих мест в комплексном противовоспалительном лечении принадлежит препарату Циклоферон, обладающему противовоспалительным, иммуномодулирующим, а так же иммуноферментным корригирующим действием. Циклоферон – синтетический препарат нового поколения, индуктор альфа- и гаммаинтерферона, в основе которого лежит аналог алкалоида природного происхождения Citrus Grandis — N-метилглюкамина акридонацетата.
Такие заболевания инфекционного генеза как хламидиоз, генитальный герпес, микоплазмоз и другие, а так же генитальный эндометриоз, развивающийся в результате дисгормональной пролиферации с успехом лечатся с помощью Циклоферона. Восстановление функции иммунной системы при гинекологических заболеваниях возможно за счет индукции эндогенного интерферона, что и осуществляет Циклоферон. В результате приема препарата организм способен противостоять вирусам, бактериям, простейшим и угнетать рост злокачественных новообразований.
Препарат Циклоферон выпускается в виде различных лекарственных форм – растворы в ампулах, линимент во флаконах. При урогенитальном хламидиозе, результатом которого может служить бесплодие, привычная невынашиваемость, хронические воспалительные заболевания половых органов, Циклоферон применяют как иммуностимулирующее средство в комплексе с антибактериальной терапией. По 5-10 или 20 инъекций в дозе 2 мл внутримышечно в зависимости от длительности и остроты периода, по схеме: в 1, 2, 4, 6, 8, 11 день и далее каждый третий день до 23 дня. Исходя из клинических данных и отзывов специалистов, прием Циклоферона ускоряет период выздоровления и способствует в дальнейшем успешной реабилитации.
Циклоферон включают в комплексную терапию и при генитальном герпесе, когда он не только опосредованно воздействует на иммунную систему, но и, нарушая процесс репликации вируса, помогает избавиться организму от герпетической инфекции, а также сохранить стойкую ремиссию после выздоровления. Схема лечения при герпетической инфекции такая же, как и при хламидиозе. Кроме инъекционной формы местно интравагинально применяют линимент Циклоферона.
Урогенитальный кандидоз развивающийся у больных, имеющих нарушение гуморального и клеточного звеньев иммунитета и гарднерелезный вагинит, возникающий при нарушенном иммунном статусе, требует присоединения к специфической терапии Циклоферона, если заболевание длится более полугода. На курс терапии необходимо введение 8-10 инъекций данного препарата. Урогенитальный кандидоз и бактериалный вагиноз при применении линимента циклоферона 5% ежедневно в виде интравагинальных смазываний или тампонов довольно легко поддается лечению.
Комплексная терапия генитального эндометриоза должна включать в себя не только гормональную, хирургическую и ферментативную терапию, но и иммуномоделирующую. Препаратом выбора в данном случае будет Циклоферон в объеме двух курсов, включающих пять инъекций Циклоферона с первого дня менструации и дальнейшим двухнедельным перерывом.
Препарат Циклоферон хорошо переносится пациентами, малотоксичен, редко вызывает аллергию, не обладает канцерогенным действием. Период беременности и лактации являются прямыми противопоказаниями к назначению Циклоферона. Ознакомление с инструкцией к препарату, консультация специалиста являются необходимыми условиями приема Циклоферона.
Количество просмотров: 31211.
Источник
Миома матки — патология, с симптомами которой сталкиваются около трети женщин в возрасте 30–35 лет
[1]
. Реальная распространенность заболевания намного выше: по некоторым данным, более чем у 80% женщин
[2]
в матке имеются миоматозные узлы, но зачастую их размер невелик, они не вызывают болезненных ощущений. Многие пациентки не знают о заболевании до того момента, пока не окажутся на приеме у гинеколога.
Насколько сильно миома матки влияет на привычный образ жизни? Есть ли ограничения и какие рекомендации придется соблюдать, если вам поставили данный диагноз? Не лучше ли сразу удалить доброкачественную опухоль? Ответы на эти и множество других вопросов вы найдете в статье.
Можно ли беременеть при миоме матки?
В настоящее время миому матки не рассматривают как фактор, который однозначно делает невозможным наступление и вынашивание беременности. Согласно статистике, на фоне миоматозных узлов протекает примерно 4% беременностей
[3]
.
Проблемы могут возникнуть, если имеются:
-
Субмукозные узлы
, которые частично или полностью находятся в полости матки. Такие узлы вызывают обильные менструации и мешают наступлению беременности. Последнее обусловлено тем, что, занимая полость матки, миома препятствует прикреплению плодного яйца. -
Интрамуральные узлы
, которые растут в толще мышечной стенки матки и из-за неудачного расположения могут перекрывать вход в маточную трубу, что мешает процессу слияния сперматозоида с яйцеклеткой. Если же узлы растут в сторону полости (узлы с центрипетальным ростом), они могут деформировать полость матки. -
Миомы больших размеров
(от 7–8 см), которые при беременности могут вступать в конкурентные взаимоотношения с плодом и «оттягивать» на себя кровоток. Будущий ребенок, не получая достаточного количества кислорода и питательных веществ, не может нормально развиваться.
То есть даже если беременность наступит, есть высокий риск возникновения проблем с вынашиванием.
Сможет ли женщина с миомой забеременеть и родить здорового ребенка? Ответить на этот вопрос однозначно невозможно. Прогноз зависит от размеров и расположения миоматозных узлов. Оценить эти параметры можно лишь по результатам УЗИ органов малого таза и осмотра гинеколога. И помните, даже если миома большая или имеет неудачное расположение, проблема в большинстве случаев решаема.
Как беременность и миома влияют друг на друга?
В 49–60% случаев размеры миоматозных узлов во время беременности меняются незначительно. В 8–27% случаев они уменьшаются. Как правило, это касается мелких узлов размерами до 5 см. После беременности 62% из них не обнаруживаются при УЗИ, хотя прежде были видны. От 22 до 32% миоматозных узлов во время беременности увеличиваются. В среднем они вырастают на 12%, но обычно не более чем на 25%
[4]
.
Осложнения встречаются в 10–40% случаев, как правило, у женщин с миомами очень большого размера.
Бытует мнение, что во время беременности миоматозный узел может «отмереть» и потребуется экстренная операция по его извлечению. Действительно, спонтанный некроз узла возможен, но не только во время беременности. Однако происходит подобное очень редко. Если же такое случится, решить проблему в большинстве случаев можно консервативным методом. Оперативное вмешательство показано только при перекруте тонкой ножки у крупного субсерозного узла. Однако, зная о рисках, пациентки обычно удаляют опасный узел перед плановой беременностью.
Не лучше ли сразу удалить миому?
Хирургическое вмешательство — миомэктомия — избавляет женщину от опухоли, однако возникают определенные риски в отношении беременности. После операции на матке остается рубец, из-за которого в будущем врач-акушер может отдать предпочтение кесареву сечению перед естественными родами. В полости таза может развиться спаечный процесс, который приведет к нарушению проходимости маточных труб и трубно-перитонеальному бесплодию.
Если женщина планирует зачатие позже, ей стоит знать о том, что после миомэктомии относительно часто возникают рецидивы. Возможно, когда она соберется заводить ребенка, окажется, что миома выросла снова и потребуется повторное лечение. По мнению таких исследователей, как Рид, Томпсон и др., риск рецидива миомы после миомэктомии любым методом является большой проблемой у пациенток молодого возраста. Так, было обнаружено, что возрастзависимая частота повторной операции на матке достигла самого высокого значения (38%) у женщин в возрасте от 30 до 34 лет и 44% в течение семилетнего периода наблюдения. Притом общая частота повторных хирургических вмешательств составляет 20,2% и включает повторную миомэктомию и гистерэктомию
[5]
.
Таким образом, операция целесообразна только в том случае, если она не нанесет существенной травмы матке, а миома мешает беременности и женщина планирует заводить ребенка в ближайшее время.
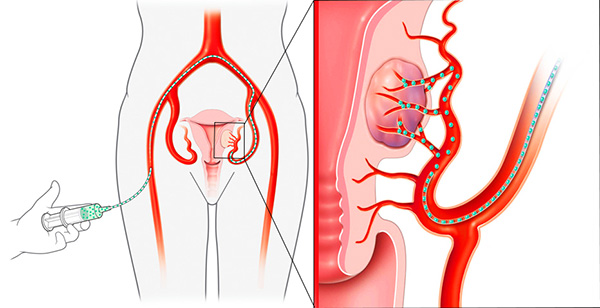
Если беременность планируется в отдаленной перспективе, лучше отдать предпочтение эмболизации маточных артерий (ЭМА). Эта процедура, во время которой врач при помощи катетера вводит в маточные артерии специальный эмболизирующий препарат, состоящий из микрочастиц. Эмболизирующие частицы перекрывают просвет сосудов, питающих узлы и кровоток в них прекращается. Миома перестает получать кислород и питательные вещества, погибает и уменьшается, а затем замещается соединительной тканью, окруженной кальцифицированной капсулой.
Влияет ли ЭМА на беременность?
Частота наступления беременности после ЭМА и миомэктомии является приблизительно одинаковой. Многие исследования продемонстрировали, что женщины могут беременеть с частотой, которая достигает 48% после ЭМА, и с частотой 46% — после миомэктомии
[6]
.
Почему забеременеть после лечения могут не все? Зачастую дело не в хирургическом вмешательстве, эмболизации и даже не в миоме. У женщины и ее партнера могут быть другие проблемы со здоровьем, мешающие наступлению беременности. Это подтверждается результатами исследований по изучению фертильности после ЭМА таких ученых, как Брюс МакЛукас, Вильям Д. Вурхиз III и Стефани Эллиот. Они изучали фертильность женщин после ЭМА, ставшей экстренной мерой по остановке послеродового кровотечения. Данная методика эмболизации считается более агрессивной, так как, в отличие от плановой операции с целью лечения миомы матки, здесь используется в 3–4 раза больше эмболизирующего препарата. И даже после таких мер 87% женщин, за которыми наблюдали ученые, смогли забеременеть в течение 5 лет. То есть, по сути, шансы у женщин одного возраста, которым ЭМА не проводилась, и прошедших ЭМА, оказались равными.
Можно ли заниматься сексом при миоме матки?
Миома не является противопоказанием для половой жизни. Утверждение о том, что во время полового акта кровь приливает к матке и это якобы ускоряет рост узлов — миф. Иногда женщины, у которых есть опухоль, испытывают болезненность во время интимной близости, но этот симптом встречается редко, он не специфичен для миомы и зачастую указывает на совсем другое заболевание.
Можно ли заниматься спортом при миоме?
Миоматозные узлы не являются причиной для отказа от физической активности. Занятия спортом пойдут только на пользу. Ограничения имеются лишь при определенных условиях:
- если миома приводит к обильным месячным и анемии;
- если есть большие узлы, которые сдавливают внутренние органы, причиняя тем самым боль;
- если недавно пройдено хирургическое лечение или эмболизация маточных артерий.
Можно ли принимать оральные контрацептивы при миоме?
Ранее гормональные препараты рассматривали как один из методов лечения миомы. В настоящее время из медикаментозных средств рекомендуется применять только блокатор рецепторов прогестерона «Улипристал» и только по назначению врача. Оральные контрацептивы можно применять при миоме, но только по прямому назначению — как средства для предотвращения нежелательной беременности.
Гормональные контрацептивы считаются единственным методом профилактики миомы. Их прием снижает риски возникновения опухоли примерно на 24%
[7]
.
Перед тем как принимать оральные контрацептивы, нужно также проконсультироваться с гинекологом. Гормональные средства имеют побочные эффекты и противопоказания, врач поможет правильно подобрать препарат и дозировку.
Можно ли при миоме ходить в сауну и принимать горячую ванну?
Раньше считалось, что нельзя. Якобы тепло увеличивает приток крови к тазу, и миома начинает расти быстрее. В настоящее время и этот миф развеян. Вы можете ходить в сауну, баню, принимать горячую ванну без ограничений, если, конечно, у вас нет серьезных заболеваний сердечно-сосудистой системы и других противопоказаний. Во время месячных, особенно если они обильные, лучше тоже воздержаться.
Можно ли проходить физиопроцедуры при миоме?
Для большинства физиопроцедур миома не является противопоказанием. Против самих миоматозных узлов физиотерапия неэффективна.
Можно ли делать аборт при миоме?
Не доказано, что искусственное прерывание беременности само по себе является причиной появления миомы матки. В настоящее время существуют несколько гипотез, поясняющих возникновение этой доброкачественной опухоли. Одна из них — травматическая — гласит, что рост узлов провоцируют повторяющиеся травмы матки: воспалительные процессы, эндометриоз, выскабливания и аборты в том числе. С этой точки зрения искусственное прерывание беременности нежелательно. Хотя миома и не является абсолютным противопоказанием, после аборта узлы могут начать расти. Этот вопрос нужно решать индивидуально с гинекологом.
Врачи рекомендуют принимать оральные контрацептивы: они помогают предотвратить нежелательную беременность и, как мы уже разобрались, снижают риск миомы и замедляют рост мелких узлов.
Можно ли делать массаж при миоме?
И снова придется вспомнить о мифе, согласно которому приток крови к области таза приводит к росту миомы. Среди надуманных причин оказываются не только занятия спортом, физиопроцедуры и походы в сауну, но и массаж.
На самом деле ограничения на посещение массажного кабинета накладываются лишь во время месячных и не только для женщин с данным диагнозом, но и для вполне здоровых.
Можно ли пить алкоголь и курить при миоме?
Любой врач скажет, что алкоголь и табачный дым вредны для организма женщины, даже если у нее нет миоматозных узлов. Курение может стать причиной нерегулярных и болезненных месячных, раннего наступления менопаузы (как и алкоголь), а также рака шейки матки. Пьющие и курящие женщины имеют повышенный риск бесплодия, выкидыша во время беременности. На здоровье потомства вредные привычки тоже сказываются.
Даже если у вас нет миомы и других заболеваний, стоит отказаться от курения, а алкоголь употреблять только в рекомендованных умеренных количествах.
Нужно ли менять рацион питания при наличии миоматозных узлов?
Специальной «противомиомной» диеты не существует. Не доказано, что какие-либо продукты могут повышать или снижать риск возникновения миоматозных узлов, замедлять или ускорять их рост.
Единственное состояние, когда рацион питания играет роль — обильные месячные, приводящие к железодефицитной анемии: с менструальной кровью организм теряет эритроциты вместе с гемоглобином и железом. В рацион нужно включить побольше продуктов, которые содержат этот элемент, — говяжью и куриную печень, яблоки, яйца, бобовые, гречку, овсянку. Возможно, врач порекомендует вам принимать БАДы или витаминно-минеральные комплексы с железом. Но знайте — это временная мера: пока сохраняются обильные менструации, женщина будет продолжать терять гемоглобин. Только после устранения причины кровопотери, то есть лечения миомы, объем менструальных кровопотерь снизится, а значит — уровень эритроцитов и гемоглобина восстановится.
Всегда ли нужно лечить миому? Можно ли придерживаться выжидательной тактики?
Миома больших размеров не может возникнуть сразу. В начале в матке образуются мелкие узлы. Постепенно они растут. Поэтому, даже если у вас обнаружена небольшая опухоль и она не вызывает никаких симптомов, нужно ежегодно посещать гинеколога и обязательно проходить УЗИ органов малого таза. Причем последнее исследование принципиально необходимо — при осмотре на гинекологическом кресле невозможно точно оценить размер и количество узлов. Спрогнозировать скорость роста миоматозного узла также практически невозможно. Он с равной вероятностью может быстро вырасти или не измениться в размерах. Если по результатам двух–трех УЗИ выявлен стабильный рост миомы, необходимо начать лечение. По мнению Брюса МакЛукаса, Вильяма Д. Вурхиз III и Стефани Эллиот, в большинстве случаев при наличии показаний оптимальным методом является эмболизация маточных артерий.
На заметку
Женщинам старше 20 лет, в том числе не живущим половой жизнью, рекомендуется проходить ежегодные УЗИ органов брюшной полости, даже если ранее было проведено обследование, в ходе которого не было обнаружено миомы матки.
Обязательно ли делать операцию?
В настоящее время хирургическое удаление миомы — миомэктомия — имеет ограниченные показания. Кому-то из пациенток будет назначена эмболизация маточных артерий, кому-то медикаментозная терапия.
Эмболизация маточных артерий (ЭМА) имеет некоторые преимущества перед хирургическим лечением:
- Это малоинвазивная процедура, которую сложно назвать полноценной операцией, поскольку она проводится под местной анестезией. Нужно лишь сделать пункцию бедренной артерии, иными словами, небольшой прокол в паху, для введения катетера в сосуд.
- Короткий восстановительный период.
- Высокая эффективность. Более низкий риск рецидива
[8]
.
- Отсутствует риск возникновения спаек в тазу, трубно-перитонеального бесплодия (нет риска спаечного процесса, так как в брюшную полость хирург не входит, а работает только внутри сосудов
[9]
).
- Вероятность забеременеть после ЭМА не ниже, чем после миомэктомии и чем у здоровых женщин той же возрастной группы
[10]
.
- Не остается рубца на матке.
В рамках одной статьи можно ответить только на самые распространенные вопросы о миоме матки. Представить более полную информацию о диагнозе может лечащий врач, в данном случае — гинеколог. Стоит внимательно относиться к своему здоровью и понимать, что диагностика и лечение — дело специалистов, а задача пациента — выбрать профессионала, в компетенции которого можно будет не сомневаться.
Источник