Дермоидная киста яичника этиология патогенез

Дермоидная киста
 Дермоидная киста — доброкачественное образование, из группы хористом (тератом). Полостная киста формируется в результате смещения недеффиренцированных элементов зародышевых листков под кожу и включает в себя части эктодермы, фолликулы волос, пигментные клетки, сальные железы.
Дермоидная киста — доброкачественное образование, из группы хористом (тератом). Полостная киста формируется в результате смещения недеффиренцированных элементов зародышевых листков под кожу и включает в себя части эктодермы, фолликулы волос, пигментные клетки, сальные железы.
Этиология и патогенез. Дермоиды, зрелые тератомы образуются при нарушении эмбрионального развития (эмбриогенеза) и образуются вдоль линий развивающихся частей тела плода, эмбриональных соединений, складок, там, где есть все условия для отделения и скопления зародышевых листков.
Чаще всего дермоидная киста локализуется на кожных покровах головы, в глазной впадине, в полости рта, на шее, в яичниках, в забрюшинной и тазовой зоне, параректальной клетчатке, реже дермоид формируется в почках и печени, в головной мозге. Дермоидная тератома обычно небольшого размера, но может достигать 10-15 сантиметров и более, имеет округлую форму, чаще всего одну камеру, в которой содержатся части неразвитых волосяных фолликул, сальных желез, кожи, костные ткани, кристаллизированный холестерин. Киста развивается очень медленно, не выражена специфической симптоматикой, отличается доброкачественным, благополучным течением. Однако крупный дермоид может нарушить функции близлежащих органов за счет давления на них, кроме того, до 8% диагностированных дермоидных кист малигнизируются, то есть перерастают в эпителиому — плоскоклеточный рак.
Считается, что дермоиды формируются в результате нарушения эмбриогенеза, когда в строме яичника сохраняются некоторые элементы всех трех folia embryonal – зародышевых пластов. Новообразование развивается в любом возрасте, причины дермоидной кисты, которые провоцируют ее рост, до сих пор не установлены. Однако, клинически подтверждены версии травматических, гормональных факторов, то есть дермоид может развиваться в результате удара, повреждения брюшины или в период гормональных изменений – пубертатный, климактерический. Наследственный фактор пока не считается статистически подтвержденным, хотя генетики продолжают изучать феномен сбоя в эмбриональном развитии, и его связь с образованием кист.
Выделяют следующие распространенные причины дермоидной кисты:
- Отделение клеток зародышевых пластов и скопление их в зонах разделения тканей на зародышевом этапе (2-8 неделя).
- Отделение бластомера на самом раннем этапе – при делении яйца, в дальнейшем из отделившегося бластомера формируются элементы трех зародышевых пластов.
- Бигерминальная (bigerminale) версия – нарушение начальных стадий деления зиготы (оплодотворенного яйца) или патология развития эмбриона близнеца.
Беременность и дермоидная киста
Как правило, первая беременность и дермоидная киста выявляются одновременно, то есть дермоид может быть обнаружен при проведении УЗИ беременной женщины. Если зрелая тератома невелика, ее размеры не превышают 10 сантиметров, новообразование подлежит наблюдению, операция, в том числе лапароскопия не проводится, Дермоидная киста, которая не нарушает функции близлежащих органов и не растет во время беременности, удаляется после родов, либо во время проведения кесарева сечения.
Считается, что беременность и дермоидная киста вполне сочетаются друг с другом, по статистике среди всего количества доброкачественных образования на яичниках дермоиды занимают до 45% и только 20% из них удаляются во время периода вынашивания плода.
Дермоидная киста чаще всего не оказывает влияние на плод и сам процесс беременности, однако гормональные изменения и смещение органов могут спровоцировать ее рост и вызвать осложнения – перекрут, ущемление, разрыв кисты. Осложненную дермоидную кисту стараются удалить лапароскопическим способом, но не ранее 16 недель. Особым случаем является большой размер кисты, ее перекрут или ущемление, в результате которого развивается некроз и клиника «острого живота», такое новообразование удаляется экстренно.
Клиническая картина. Как правило, дермоид небольших размеров не проявляется клинически, это связано с ее медленным развитием и локализацией. В основном, симптомы дермоидной кисты начинают быть заметными, когда образование разрастается более 5-10 сантиметров, нагнаивается, воспаляется или провоцирует давление на соседние органы, реже проявляется в виде косметического дефекта. Чаще всего симптомы дермоидной кисты видны, если новообразование локализуется на коже головы, его трудно не заметить, особенно у детей. В остальных случаях дермоид диагностируется при случайном либо плановом обследовании или при обострении, нагноении, перекруте кисты.
Дермоидная киста яичника. Новообразование более 10-15 сантиметров смещается либо вызывает давление близлежащих органов, проявляясь постоянными тянущими, ноющими болями в нижней части живота. Брюшная полость напряжена, живот увеличен, нарушается процесс пищеварения, учащается мочеиспускание. Воспаленная, гнойная киста может спровоцировать повышение температуры тела, сильную боль в животе, перекрут или разрыв кисты клинически проявляется симптомами «острого живота».
Параректальный дермоид в начальной стадии развития не проявляется специфическими признаками. Симптомы дермоидной кисты более заметны, если киста начинает давить на просвет прямой кишки, вызывая затруднения, боль при дефекации. Характерный признак – лентовидные каловые массы.
Дермоидная киста средостения развивается бессимптомно и может быть обнаружена на рентгене при плановом или случайном обследовании. Клиника заметна только тогда, когда новообразование давит на перикард, трахею, легкие, либо провоцирует чрескожный свищ. Появляется стойкая одышка, сухой кашель, цианоз кожных покровов, преходящая тахикардия, при больших размерах опухоли – выпирание кисты на передней стенке груди.
Лечение. Обычно хирургическое. Чаще всего при удалении дермоидов применяется щадящий, малоинвазивный метод – лапароскопия, трасвагинальный способ используется реже.
АЮРВЕДА И ЛЕЧЕНИЕ БОЛЕЗНЕЙ⇒
ЖЕНСКИЕ БОЛЕЗНИ
БОЛЕЗНИ
Источник
26.1.
ДЕРМОИДНЫЕ (ЭПИДЕРМОИДНЫЕ) КИСТЫ
Развиваются
в результате порока развития эктодермы.
В связи с особенностями патогенеза
данные кисты имеют определенную
локализацию: в области мягких тканей
дна полости рта и шеи (встречаются чаще),
поднижнечелюстной, периорбитальной и
периназальной областях. Крайне редко
дермоидные (эпидермоидные) кисты
располагаются в околоушно-жевательной,
височной и щечной областях. Встречаются
в любом возрасте, однако чаще в более
молодом.
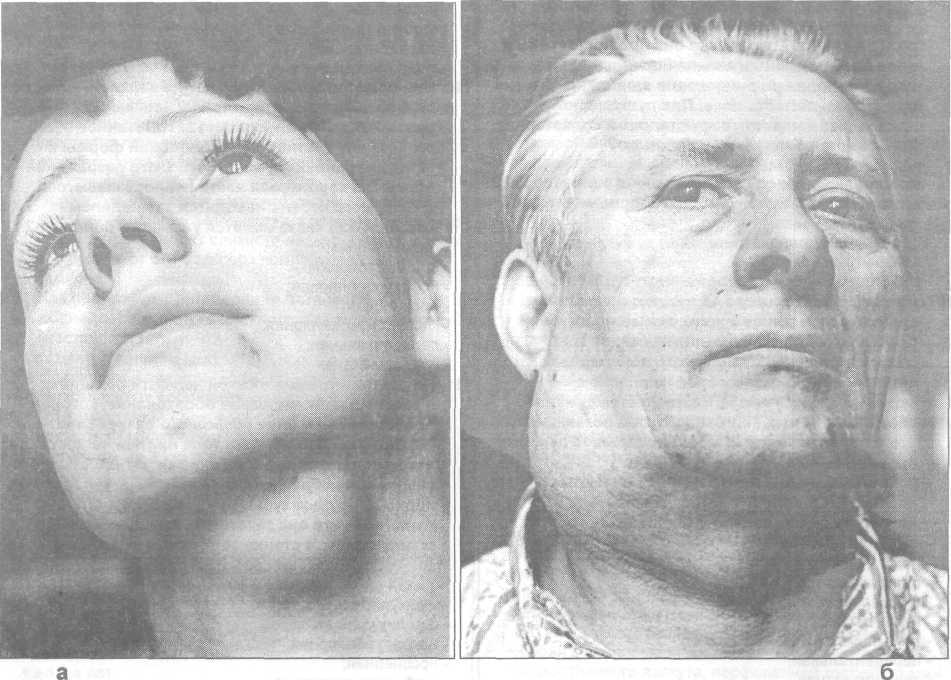
Рис.
26.1.1 Внешний
вид больных с дермоидными
кистами:
а — мягких тканей нижнего отдела дна
полости рта; б — верхней трети шеи
справа.
Патоморфология.Стенка
дермоидной
кисты
(тератомы) состоит из всех слоев кожи
(дермы и эпидермиса) и ее производных
(сальных и потовых желез, волос). Дерма
представлена сосочковым (находится
ближе к эпидермису) и сетчатым
(ретикулярным) слоями. Оболочка дермоидной
кисты плотная (толщиной от 1 мм до 2 мм),
наружная поверхность кисты гладкая,
цвет — желтовато-белый. Макроскопически
стенка
представлена плотной фиброзной тканью
с выраженным сосочковым слоем, в котором
находятся сальные и потовые железы,
волосяные луковицы. Внутренняя поверхность
кисты выстлана многослойным плоским
эпителием. Содержимое дермоидов
(кистозных
тератом) представляет
собой кашицеобразную (салоподобную)
массу серого цвета с неприятным запахом
(образуется в результате секреции
сальных и потовых желез, слущивания
эпителия). В кашицеобразной массе часто
можно обнаружить волосы свернутые в
колечки.
Оболочка
эпидермоидной
кисты более
тонкая чем дермоида и представлена
только эпидермисом со всеми свойственными
ему слоями (базального, шиповатого,
зернистого, блестящего и рогового).
Дермы и кожных придатков в стенке
эпидермоидной кисты нет. Содержимое
эпидермоидных кист представлено роговыми
чешуйками, которые подвергаются
дегенерации (особенно при нагноении).
При разрушении стенки кисты ее содержимое
может проникнуть в окружающие ткани с
развитием в них хронического воспаления
с наличием в грануляционной ткани
гигантских клеток инородного тела. В
нагноившихся кистах эпителиальная
выстилка может отсутствовать. В этих
случаях патогистологический диагноз
устанавливают на основании выявленных
роговых чешуек, окруженных гигантскими
клетками. При микроскопическом
исследовании жидкого содержимого
эпидермоидных кист в пунктате обнаруживают
лейкоциты, слущенные эпителиальные
клетки, ороговевшие чешуйки, кристаллы
холестерина.
Клиника.
Дермоидные
(эпидермоидные) кисты растут медленно
и безболезненно. Больные обращаются
за медицинской помощью из косметических
соображений или при нагноении кисты
(появляется боль, припухлость и другие
симптомы воспаления).
Клинически
дермоидная (эпидермоидная) киста
проявляется в виде опухолевидного,
безболезненного образования округлой
или овальной формы, величиной от 1 см.
до 4 см. и более в диаметре. Располагается
в толще мягких тканей. Консистенция
образования — плотноэластичная (упругая)
или тестоватая, поверхность — гладкая,
с четкими границами. При отсутствии
воспаления в окружающих мягких тканях
киста легко смещается. Кожа над кистой
обычно не изменена, в случае присоединения
вторичной инфекции — становится
гиперемированной.
Дермоиды
(эпидермоиды), которые локализуются в
глубине мягких тканей могут достигать
больших размеров {рис.
26.1.1). Располагаясь
в мягких тканях дна полости рта, кисты
чаще локализуются по средней линии
над челюстно-подъязычной мышцей и
просвечиваются желтоватым цветом. В
некоторых случаях кисты могут примыкать
к подъязычной кости и смещаются
вместе с ней при глотательных движениях.
Если опухолеподобное образование
находится ближе к подбородочной ости
(костный выступ в ментальном отделе с
внутренней поверхности нижней
челюсти), то оно выпячивается в передний
отдел подъязычного пространства и
отдавливает язык вверх и кзади.
Расположение этих кист возможно самое
разнообразное. На шее дермоидные
(эпидермоидные) кисты локализуются
между передним краем грудино-ключично-сосцевидной
мышцы и задним брюшком двубрюшной мышцы.
В околоушной области эти образования
могут располагаться под стволом или
крупной ветвью лицевого нерва.
Диагностика.
Дермоиды
(эпидермоиды) ошибочно можно принять
за хронические
лимфадениты, а
при нагноении кисты — за острые
и
обострившиеся
хронические лимфадениты. Пункция
кисты и микроскопическое исследование
содержимого помогает уточнить диагноз.
Гнойное
содержимое, полученное из нагноившегося
лимфатического узла всегда более вязкое
(сливкообразное) с наличием в пунктате
большого количества типичных и атипичных
форм лимфоцитов. Одонтогенные
лимфадениты имеют причинную связь с
периодонтитным (разрушенным зубом). В
сомнительных случаях диагноз уточняется
после проведения эксцизионной биопсии
(полного удаления патологического
очага).
Дермоиды
дна полости рта, которые растут в сторону
языка, можно принять за ранулу.
В отличие от последней дермоидные кисты
чаще локализуются по средней линии и
просвечиваются через слизистую
оболочку желтоватым цветом. Ранулы
располагаются асимметрично к средней
линии и просвечиваются через слизистую
оболочку в виде полупрозрачного
голубоватого образования, при пункции
можно получить прозрачную тягучую
жидкость с содержанием муцина и следов
амилазы, а при цитологическом исследовании
— клеток железистого эпителия.
Локализуясь
на шее дермоидные (эпидермоидные) кисты
имеют большое сходство со срединными
или
боковыми
кистами. Пунктат
последних жидкий, прозрачный,
соломенно-желтого цвета, иногда бурый
(с примесью крови). Более подробная
дифференциальная диагностика этих
опухолеподобных образований будет
рассмотрена в следующих разделах этой
главы.
Клинически
метастазы
злокачественных опухолей могут
напоминать дермоиды. Для метастазов
характерна малая болезненность, плотность
на ощупь, отсутствие четких границ,
ограниченная подвижность. Уточнить
диагноз может помочь пункционная
биопсия.
Дермоидные
кисты следует дифференцировать со
специфическими
лимфаденитами (туберкулезными
и др.) и злокачественными
опухолями ретикулоэндотелиальной
системы (лимфо-
и ретикулосаркомой). Диагноз устанавливается
на основании пункции и морфологического
исследования биопсийного материала.
Лечениезаключается
в удалении кисты оперативным путем. При
нагноении кисты ее вскрывают, эвакуируют
содержимое и дренируют полость. Иссечение
стенок кисты (цистэкто-мию) выполняют
после стихания воспалительных явлений.
Источник
Кисты яичников. Классификация. Этиология, патогенез, клиника, диагностика, лечение
Киста яичника (от греч. κύστις — мешок, пузырь) — это образование в виде пузыря с жидкостью или полужидким содержимым, возникающее в структуре яичника и увеличивающее его объем в несколько раз.
Классификация
Папиллярная цистаденома яичника
Функциональные кисты (фолликулярные, лютеиновые) образуются из естественных структур яичника — фолликула и жёлтого тела. Фолликулярные кисты являются следствием непроизошедшей овуляции и продолжающегося роста фолликула. Лютеиновые кисты (кисты жёлтого тела) являются результатом избыточного накопления жидкости в желтом теле, образующемся после овуляции. Функциональные кисты существуют непродолжительное время (до 2-3 месяцев) и самостоятельно исчезают.
Эндометриоидные кисты (эндометриомы) возникают вследствие эндометриоза яичника. Ежемесячные небольшие кровотечения из очага эндометриоза приводят к образованию в яичнике полости, заполненной кровью, которая со временем сгущается, темнеет и становится похожей по консистенции и цвету на жидкий шоколад. Поэтому такие кисты еще называют «шоколадными».
Кистозные опухоли относятся к истинным опухолям, но имеют внешние признаки кист. Кисты и кистозные опухоли иногда можно различить только после гистологического исследования. К кистозным опухолям относят серозные и муцинозные цистаденомы, а также зрелые тератомы (дермоидные кисты).
Этиология появления кисты яичника
Риск формирования кист яичников возрастает, если:
· менструальные циклы нерегулярны;
· количество жировых тканей в верхней части тела женщины повышено или есть общее ожирение;
· первая менструация произошла рано (11 лет и раньше);
· женщина страдает бесплодием;
· имеются гормональные нарушения, в частности, гипотиреоз;
· производилось лечение злокачественной опухоли груди препаратом тамоксифен;
· кисты яичника уже были в прошлом;
· женщина делала аборты.
Патогенез
В патогенезе кист могут играть роль нарушения гонадотропных гормонов и апоптоза.
Клиника
Первыми симптомами, указывающими на наличие кисты в яичнике является тупая боль внизу живота, а также давление изнутри, ощущение полноты. Нерегулярные болезненные месячные, наступающие позже обычного срока являются самыми распространенными симптомами кисты яичника. Также на наличие кисты в яичниках может указывать увеличение размера или вздутие живота.
Также возможны следующие клинические проявления кисты яичника:
· интенсивная, внезапная боль внизу живота при половом акте или в следствии физического напряжения
· частое мочеиспускание
· в некоторых случаях — набор веса
· тошнота, рвота
· повышение температуры тела до 38-39С
· напряжение передней брюшной стенки
· учащенное сердцебиение (тахикардия)
Диагностика
Для диагностики и выявления кисты яичника в клинике РАМИ применяют следующие методы:
Гинекологический осмотр, во время которого врач-гинеколог определяет болезненность внизу живота или диагностирует увеличенные придатки.
УЗИ диагностика является самый информативным методом для выявления кисты яичника, особенно, когда при исследовании используется трансвагинальный датчик.
Пункция заднего свода влагалища. При пункции можно определить наличие крови или жидкости в брюшной полости. Чаще всего такой способ используют при осложненных кистах.
Лапароскопия кисты яичника операция проводимая под общим наркозом без разрезов. Ее назначают при подозрении на разрыв кисты или перекрут ножки кисты. Этот метод позволяет врачу не только провести диагностику, но и при необходимости сразу же произвести хирургическое лечение.
Компьютерная томография также может помочь отличить кисту от других новообразований яичников.
Общий анализ крови и мочи назначается для того, чтобы выявить кровопотери и воспаления.
Определение опухолевых маркеров-антигенов (антиген-125).
Тест на беременность проводится для исключения внематочной беременности
Лечение кисты яичника
Лечение кисты зависит от сложности заболевания и его формы и может быть консервативным (медикаментозным) или же хирургическим.
Консервативное лечение кисты
Для лечения неосложненных кист чаще всего применяют монофазные и 2-х фазные оральные контрацептивы. Кроме того, пациентке с кистой яичника назначаются витамины А, Е, В1, В6, К и аскорбиновая кислота. При повышенной массе тела рекомендована диетотерапия, лечебная физкультура и бальнеотерапия. В случае, если консервативное (медикаментозное) лечение кисты яичника неэффективно, то необходимо хирургическое вмешательство.
Хирургическое лечение кисты яичника показано при дермоидных, эндометриоидных, муцинозных кистах яичника. Подобные операции проводятся, как обычным способом с полным разрезом, так и эндоскопически (лапароскопия).
72) Методы провокации для выявления гонореи
Провокация при гонорее — искусственное обострение воспалительного процесса с целью обнаружения гонококков.
Физиологической провокацией является взятие мазков для бактериологического исследования в дни менструации, после родов и после абортов. Повышение секреции при провокации способствует «вымыванию» гонококков из глубины железистых ходов и повышает частоту нахождения их в мазках. Искусственная провокация воспалительного процесса достигается путем биологической, термической и химической провокации.
Биологическая провокация заключается в однократном внутримышечном введении гоновакцины (500 млн. микробных тел).
Термическая провокация осуществляется применением индуктотермии с влагалищным электродом или 4-5 грязевых влагалищных тампонов.
Химическая провокация заключается в обработке слизистых оболочек уретры, прямой кишки 1%-ным раствором, а канала шейки матки — 5%-ным раствором нитрата серебра или люголевским раствором на глицерине.
После применения указанных методов берут мазки через 24, 48 и 72 часа.
Этиология
Эндометрит, как правило, вызывается восходящей инфекцией матки. Инфицирование возможно в следующих случаях:
· роды
· кесарево сечение
· аборт
· вагинальное обследование
· менструация
· половое сношение во время менструации
· лечебные и диагностические процедуры с вмешательством в матку
· общие инфекционные заболевания
Диагностика
Чтобы диагностировать эндометрит и правильно подобрать лечение, необходимы:
· консультация гинеколога;
· гинекологический осмотр;
· клинический анализ крови;
· анализ крови на ВИЧ и гепатиты;
· мазок на микрофлору;
· ПЦР на скрытые инфекции;
· УЗИ органов малого таза.
Также проводят гистероскопию. Эту манипуляцию по праву считают золотым стандартом в диагностике эндометрита. Это осмотр матки с помощью гибкого гистероскопа диаметром около 3,5 мм. Гистероскопия проводится после сдачи клинического анализа крови и анализа на инфекции, исследования микрофлоры влагалища, ЭКГ. Это делают из-за того, что процедура проводится под общей анестезией. Госпитализация в стационар при этом не требуется, однако в некоторых случаях пациентку могут оставить в стационаре на ночь.
Лечение
Острый эндометрит чаще всего лечат в стационаре. Пациентке назначают в зависимости от возбудителя и его чувствительности антибиотики, противовирусные или противогрибковые средства. Потом, когда проходят симптомы (на 2-3 день) добавляют физиотерапию и общеукрепляющие средства.
Для лечения хронического эндометрита необходимы не только средства для борьбы с возбудителем инфекции. Часто применяют спазмолитики, гормональные препараты и иммуномодуляторы. Врачи могут назначить и физиотерапию – грязелечение, бальнеотерапию, магнитотерапию. Ультразвук и электрофорез с цинком и йодом.
При хроническом эндометрите удаляют полипы и рубцово-измененный эндометрий. После этого нормализуется менструальный цикл и возможно наступление беременности.
Механизм действия
Согласно многочисленным исследованиям, в эндометрии на фоне внутриматочного контрацептива развивается так на зываемое асептическое воспаление вследствие реакции на инородное тело, характеризующееся лимфоцитарной и лейкоцитарной инфильтрацией эндометрия, наличием плазматических клеток, повышением проницаемости сосудистой стенки и застойными явлениями, наиболее выраженными в местах прилегания ВМС к участкам эндометрия. Кроме того, в процессе внутриматочной контрацепции наблюдается несоответствие морфофункциональных изменений эндометрия фазе менструального цикла, что характерно для недостаточности лютеино-вой фазы.
Несмотря на достаточно большую историю внутриматочной контрацепции, до настоящего времени нет единой точки зрения на механизм действия ВМС. Существует несколько теорий, объясняющих его: теория абортивного действия, теория асептического воспаления, теория энзимных нарушений и подавления функциональной активности эндометрия, что делает невозможным имплантацию оплодотворенной яйцеклетки, а также теория ускоренной перистальтики маточных труб и сперматотоксического действия ионов меди. По-видимому, нельзя рассматривать ту или иную теорию как превалирующую, так как в осуществлении контрацептивного действия ВМС играют роль несколько механизмов.
Показания
Внутриматочные контрацептивы рекомендуются рожавшим женщинам, не планирующим беременность как минимум в течение года, при отсутствии риска заболеваний, передающихся половым путем.
ПРОТИВОПОКАЗАНИЯ.
1. Острые воспалительные процессы, или обострения хронических процессов любой локализации.
2. Инфекционно-септические заболевания (гепатит, туберкулез).
3. Истмико-цервикальная недостаточность.
4. Опухоли матки и придатков.
5. Пороки развития.
6. Нарушения свертывающей системы крови.
ОСЛОЖНЕНИЯ.
1. Боли вследствие различных причин — неправильный подбор контрацептива, неправильно поставленный контрацептив. Могут быть схватообразные либо ноющие боли. Это осложнение встречается у 3-4 %.
2. Самопроизвольная экспульсия (9-15% случаев).
3. Кровотечения (3-9%). По типу гиперполименореи или предменструальное кровотечение,.
4. Перфорация матки ( 1 на 5 тыс введенных контрацептивов): по время введения, при ношении, при извлечении контрацептива.
5. Возникновение беременности (1-8%) — маточные и внематочные.
6. Воспалительные осложнения.
Механизм действия
Механизм контрацептивного действия барьерных методов основан на предотвращении проникновения сперматозоидов через канал шейки матки в верхний отдел репродуктивной системы благодаря созданию механического препятствия (барьера)
Показания к их применению:
1 ) противопоказания к использованию оральных контрацептивов и ВМС;
2) во время лактации, поскольку они не оказывают влияния ни на количество, ни на качество молока;
3) в первом цикле приема оральных контрацептивов с 5-го дня цикла, когда соб-ственная активность яичников еще не полностью подавлена;
3) при необходимости приема лекарственных средств, не сочетающихся с ОК или снижающих их эффективность;
4) после самопроизвольного аборта до тех пор, пока не наступит период, благоприятный для новой беременности;
5) в качестве временного средства перед производством стерилизации мужчины или женщины.
Влагалищная диафрагма:
Способ применения:
1. Осмотр женщины и подбор диафрагмы по размеру и типу.
2. Введение диафрагмы: двумя пальцами правой руки женщина, сидя на корточках или лежа на спине, вводит во влагалище диафрагму (левой рукой женщина разводит половые губы) в сжатом виде сверху и продвигает ее по задней стенке влагалища, пока не достигнет заднего свода влагалища. Затем часть края, которая проходила последней, подталкивается кверху до соприкосновения с нижним краем лобковой кости.
3. После введения диафрагмы женщина должна пальпаторно проверить расположение диафрагмы, покрывающей шейку матки.
4. Медицинский работник проводит повторную проверку, чтобы определить, правильно ли женщина ввела диафрагму.
5. Извлечение влагалищной диафрагмы следует производить указательным пальцем путем подтягивания вниз за передний край. Если возникнут трудности, то женщина должна потужиться. После извлечения диафрагмы ее следует вымыть горячей водой с мылом, вытереть и поместить на 20 мин в 50-70% раствор спирта.
Шеечные колпачки:
Способ применения:
Соответствующий тип и размер шеечного колпачка определяются во время осмотра по форме и размеру шейки матки. Введение его через вход во влагалище облегчается за счет сжатия краев, а размещение над шейкой — за счет наклона колпачка во влагалище. Перед тем как вводить колпачок, на его внутреннюю поверхность надо нанести спермицидный препарат. После того как медицинский работник установил женщине колпачок, он должен ей объяснить, как проверить правильность установки средства и закрыта ли им шейка матки. Затем женщина извлекает колпачок и повторно его вводит, а медицинский работник проверяет, правильно ли она это выполняет. Не рекомендуется, чтобы колпачок находился во влагалище более 4 ч.
Презерватив:
Способ применения:
Скрученный кондом надевают на половой член, находящийся в состоянии эрекции, когда головка не покрыта крайней плотью.
Противопоказания: эндоцервицит, кольпит, эрозия шейки матки, аллергия к резине и спермицидам, опущение стенок влагалища и матки, синдрома токсического шока (колпачки, диафрагма), при наличии аномалий развития половых органов (колпачки, диафрагма), деформаций шейки матки (колпачки), фиксированном загибе матки (колпачки, диафрагма, губки), воспалительных заболеваний половых органов, в течение 6 месяцев после родов или аборта (диафрагма, колпачки, губки).
Побочные эффекты:
· аллергическая реакция;
· задержка мочеиспускания;
· чувство дискомфорта у пациентки и/или полового партнера вследствие давления ободка диафрагмы;
· рецидивы вагинального кандидоза;
· обострения воспалительных заболеваний внутренних половых органов;
· инфекции мочевого тракта (причина возникновения их в данном случае окончательно не установлена – возможно, их провоцирует давление ободка диафрагмы на уретру при неправильном подборе контрацептива);
· синдром токсического шока (СТШ) – его частота при введении диафрагмы составляет 10 случаев на 100 тыс. наблюдений.
Метод лактационной аменореи (МЛА), механизм действия, преимущества, недостатки.
Метод лактационной аменореи (МЛА) — естественный способ контрацепции, основанный на использовании периода отсутствия овуляции в течение исключительного грудного вскармливания в течение первых 6 месяцев после рождения ребёнка.
Механизм действия:
Метод основывается на физиологическом эффекте, который оказывает сосание ребенком груди матери на подавление овуляции (во время лактации развивается физиологическое бесплодие)
Эффективность-98% при правильном использование.
Преимущества метода
· Эффективность- 98% (2-3 % вероятность беременности в первые 6 месяцев после родов);
· Прост в использовании;
· Эффективен сразу;
· Бесплатен;
· Не влияет на половой акт;
· Уменьшает послеродовое кровотечение;
· Отсутствуют физические побочные эффекты;
· Не требует медицинского наблюдения.
Метод лактационной аменореи очень полезен для ребенка.
· Преимущества метода для ребенка:
· Пассивная иммунизация;
· Наилучший источник питания;
· Уменьшается контакт с патогенной флорой воды или другого молока.
Недостатки метода:
· Зависит от пользователя (требует следования правилам грудного вскармливания).
· Исключительное или почти исключительное грудное кормление может представлять сложность для некоторых женщин в силу социальных обстоятельств.
· Кратковременность защиты (ограничена 6 месяцами).
· Нет защиты от инфекций передаваемых половым путем и других передаваемых половым путем заболеваний (например, вирус гепатита В, СПИД).
Механизм действия
Современные спермициды состоят из двух компонентов: химического вещества, убивающего сперматозоиды и основы. Основа ответственна за распространение спермицида во влагалище, она обволакивает шейку матки так, чтобы ни один сперматозоид не смог избежать контакта со спермицидом.
Для большинства спермицидов активным ингредиентом является нон-оксилон-9, сильнодействующее вещество, которое разрушает сперматозоиды. Кроме него часто встречаются спермициды, основным действующим веществом которых являются октоксилон, менфегол и хлорид бензалкониума — эти вещества действуют так же. В виде спермицидов используются и ртутные соединения, но их применение менее желательно, так как возможны осложнения.
Показания к применению
Показано для временной контрацепции и является одним из оптимальных способов предохранения от беременности для пар, которые способны применять этот метод правильно и последовательно.
Недостатки спермицидов:
· Некоторые формы выпуска спермицидов требуют выждать определенное время до начала полового акта;
· Возможны раздражения кожи и аллергические реакции на спермицид;
· Нельзя пользоваться душем раньше указанного в инструкции времени.
· При появлении таких побочных эффектов, как раздражение кожи, аллергия, необходимо обратиться к врачу и сменить способ контрацепции.
Кисты яичников. Классификация. Этиология, патогенез, клиника, диагностика, лечение
Киста яичника (от греч. κύστις — мешок, пузырь) — это образование в виде пузыря с жидкостью или полужидким содержимым, возникающее в структуре яичника и увеличивающее его объем в несколько раз.
Классификация
Папиллярная цистаденома яичника
Функциональные кисты (фолликулярные, лютеиновые) образуются из естественных структур яичника — фолликула и жёлтого тела. Фолликулярные кисты являются следствием непроизошедшей овуляции и продолжающегося роста фолликула. Лютеиновые кисты (кисты жёлтого тела) являются результатом избыточного накопления жидкости в желтом теле, образующемся после овуляции. Функциональные кисты существуют непродолжительное время (до 2-3 месяцев) и самостоятельно исчезают.
Эндометриоидные кисты (эндометриомы) возникают вследствие эндометриоза яичника. Ежемесячные небольшие кровотечения из очага эндометриоза приводят к образованию в яичнике полости, заполненной кровью, которая со временем сгущается, темнеет и становится похожей по консистенции и цвету на жидкий шоколад. Поэтому такие кисты еще называют «шоколадными».
Кистозные опухоли относятся к истинным опухолям, но имеют внешние признаки кист. Кисты и кистозные опухоли иногда можно различить только после гистологического исследования. К кистозным опухолям относят серозные и муцинозные цистаденомы, а также зрелые тератомы (дермоидные кисты).
Источник


