Дифференциальная диагностика рака от кист яичников
04.10.2011 1896 0.0 0
Диагностика опухолей и кист яичников представляет подчас большие трудности. Это иногда связано с мало выраженными субъективными признаками даже при злокачественных формах опухолей. Процент злокачественных форм опухолей достаточно высок–от 15 до 25%. Больные с далекозашедшими стадиями заболевания составляют от 51,8 до 88,8%. Причина этого – нередко еще встречающиеся ошибки в диагностике (в 24–36% случаев). Чаще всего не диагностируются до операции фолликулярные кисты, кисты желтого тела и эндометриоидные опухоли. У большинства этих женщин до операции устанавливают фибромиому матки или воспалительные процессы придатков, симптоматика которых выражена, а кисты и опухоли небольших размеров остаются незамеченными. Серозные опухоли не диагностируются в 20% случаев. Чаще остаются незамеченными доброкачественные формы этих опухолей, реже – пограничные, очень редко – злокачественные.

Из опухолей стромы полового тяжа чаще диагностируются грану-лезоклеточные опухоли, реже – текомы. Объясняется это тем, что текомы в большинстве доброкачественные и симптоматика их недостаточно выражена. Наиболее редкие типы опухолей стромы полового тяжа – это андробластомы и фибромы.
Наиболее простыми для диагностики являются герминогенные опухоли. Сравнительно несложная диагностика этих опухолей объясняется чрезвычайно редким сочетанием их с другими гинекологическими заболеваниями и свойствами самих опухолей. Они, как правило, имеют округлую форму, плотную консистенцию и нередко располагаются кпереди от матки.
Довольно часто опухоли и кисты яичников трудно отдифференцировать от фибромиомы матки. Встречаются случаи, когда опухоли яичников больших размеров ошибочно принимаются за беременность. Чаще эти опухоли оказываются муцинозными.
Больные с вовремя не распознанными опухолями яичников иногда длительно лечатся по поводу ошибочно диагностированной миомы матки, хронического воспалительного процесса придатков матки и даже по поводу таких экстрагенитальных заболеваний, как гастрит, холецистит, колит.
Учитывая эти обстоятельства, становится понятным, что для решения проблемы лечения злокачественных опухолей важную роль играет своевременная диагностика.
Особенности обследования больных с подозрением на опухоль или кисту яичников. Большое значение для своевременной постановки правильного диагноза имеет внимательно и целенаправленно собранный анамнез. Выясняется продолжительность заболевания, время появления и характер первых симптомов, дата обнаружения опухоли яичника, последовательность развития симптомов. Поскольку основным симптомом у большинства больных является боль, выясняется ее локализация и характер. Обращается внимание на характер выделений, дизурические и диспепсические расстройства. Анализируются перенесенные гинекологические заболевания, выясняется их связь с родами и абортами. Учитывается эффективность ранее проводимого лечения.
Если женщине в прошлом выполнено хирургическое лечение по поводу опухоли или кисты яичника, выясняется гистологическая структура удаленной опухоли путем запроса лечебного учреждения, где была произведена операция.
Прежде всего надо обращать внимание на возраст больной. Различные гистологические формы опухолей и кист яичников встречаются в любом возрасте. Однако имеется некоторая закономерность. У детей чаще обнаруживаются текомы и гранулезоклеточные, а также герминогенные (зрелые и незрелые тератомы) опухоли. Другие формы опухолей встречаются чрезвычайно редко. У девочек в возрасте 14–16 лет и у молодых женщин кроме указанных опухолей часто встречаются фолликулярные кисты и кисты желтого тела. В зрелом возрасте чаще бывают эпителиальные опухоли.
Герминогенные опухоли яичников могут быть в любом возрасте начиная с детского. Зрелые тератомы обнаруживаются в основном у женщин детородного возраста. Дисгерминомы и хорионэпителиомы также чаще наблюдаются у женщин детородного возраста. Незрелые тератомы встречаются чаще у детей и пожилых женщин.
В молодом возрасте текомы и гранулезоклеточные опухоли довольно редки, но протекают, как правило, более злокачественно. Текомы обнаруживаются у женщин в более позднем возрасте, чем гранулезоклеточные опухоли, что связано с большей чувствительностью фолликулярного аппарата к различным гормональным нарушениям по сравнению с текатканью. Метастазы рака в яичники, по данным И. Д. Нечаевой (1966), С. И. Кулинич (1974) и других, обнаруживаются в основном у женщин молодого и среднего возраста. В связи с этим существенное значение в механизме развития метастазов отводится роли нейрогормонального режима и функционального состояния яичников.
Жалобы больных также имеют свои специфические особенности в зависимости от гистологического типа и характера опухоли или кисты, а при злокачественных опухолях – от стадии распространения процесса.
Чаще всего больные жалуются на боль различной интенсивности и локализации (41,5–85,3%). Значительно позже появляются другие признаки заболевания, связанные с ростом опухоли. Наблюдается сдавление опухолью соседних органов с нарушением их функции. К таким симптомам относятся дизурические и диспепсические расстройства.
Позже всех перечисленных симптомов больные отмечают появление общей слабости, плохой аппетит, потерю в массе тела, что связано G интоксикацией у больных со злокачественными формами опухоли.
В диагностике опухолей и кист яичников большое значение имеет исследование менструальной функции. И. Д. Нечаева (1966) считает, что нарушения менструального цикла обычно не характерны для опухолей яичников, если последние не носят дисгормонального характера. Н. С. Бакшеев, А. А. Бакшеева (1969) отмечают позднее начало первых менструаций у 57,5% больных раком яичников. Наши данные подтверждают это. Первые менструации с 15–17 лет и позже начинались у 53,2% больных с серозными опухолями, у 62,2% – с муцинозными, у 50,7% – с герминогенными опухолями (у 50% больных с дермоидными кистами и у 75% – незрелыми тератомами), у 46% – с текомами и гранулезоклеточными опухолями, у 66,6% – с метастатическими опухолями яичников, у 51,4% – с фолликулярными кистами и кистами желтого тела.
Различные нарушения менструальной функции обнаруживаются у 55,4% больных с серозными опухолями, у 60,6% с эндометриоидными опухолями, у 32% с муцинозными и у 46,7% с текомами и гранулезоклеточными опухолями. Значительно реже по сравнению с другими формами опухолей наблюдаются нарушения менструальной функции у больных с герминогенными опухолями (в 9,6% случаев).
Исследование детородной функции также иногда помогает в дифференциальной диагностике между опухолями яичников и другими гинекологическими заболеваниями. Ряд авторов обращает внимание на бесплодие как на симптом при некоторых формах опухолей и кист яичников. Мы не можем утверждать, что бесплодие обусловлено опухолевым процессом и кистами яичников, так как анамнестические данные зачастую свидетельствуют о наличии у этих же больных хронических воспалительных процессов, придатков матки. Вероятно, опухоль (киста) яичника возникает на фоне хронических, особенно рецидивирующих воспалительных процессов в придатках матки, которые являются также и причиной бесплодия.
К числу объективных методов исследования следует отнести осмотр живота, пальпацию, перкуссию и аускультацию его. Выясняется наличие или отсутствие болезненных ощущений, опухолевых образований, асцита.
Гинекологический метод обследования больных начинается с осмотра наружных половых органов. Затем производят осмотр шейки матки и влагалища в зеркалах, при этом берут мазки для цитологического и бактериоскопического исследования.
Брюшностеночно-влагалищно-ректальное обследование каждой больной желательно производить несколько раз с целью получения наиболее достоверных данных для постановки правильного диагноза. Накануне вагинального или ректо-вагинального исследования надо обязательно сделать очистительную клизму, перед осмотром – опорожнить мочевой пузырь. Эти простые мероприятия, улучшающие результат исследования, к сожалению, производятся не всегда. В случае получения сомнительных пальпаторных данных следует привлечь к исследованию еще 2–3 квалифицированных врачей. Повторные осмотры должен проводить один и тот же врач для того, чтобы сравнить с данными, полученными ранее.
Следует указать, что врачи общелечебной сети недооценивают такой простой и эффективный метод исследования, как ректо-вагинальный. Однако только такое исследование позволяет почти на 20% повысить установление правильного диагноза.
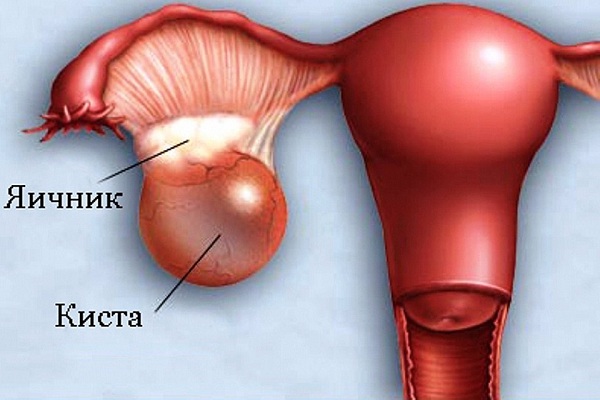
Наличие гладкого, эластической консистенции, небольших размеров, свободно смещаемого образования у женщин молодого возраста чаще свидетельствует о наличии фолликулярной кисты и кисты желтого тела. Однако аналогичные данные можно получить и при доброкачественных серозных опухолях; доброкачественные муцинозные опухоли чаще имеют более плотную консистенцию. При наличии в анамнезе воспалительного процесса придатков матки этим образованием может оказаться гидросальпинкс. В пожилом возрасте такие образования чаще оказываются истинными кистозными опухолями.
У женщин с удаленным в прошлом одним яичником может увеличиться оставленный яичник за счет гиперплазии его ткани. В этих случаях дальнейшего роста яичника не наблюдается, а консистенция его соответствует обычной ткани яичника. Однако за больной нужно наблюдать, периодически обследовать, особенно если ранее один яичник был удален по поводу опухоли.
Увеличенные с обеих сторон, плотные, хорошо подвижные яичники у молодых женщин часто оказываются склерокистозными. Однако здесь приходится проводить сложную дифференциальную диагностику с андробластомой яичников или метастатическим раком.
Обнаружение опухоли солидного характера должно сразу насторожить. Это могут быть текомы, фибромы, опухоли Бреннера, зрелые и незрелые тератомы, а также пограничные и злокачественные серозные и муцинозные опухоли. К солидным относятся и метастатические опухоли. Они чаще бывают двусторонними, бугристыми, подвижными. Если женщина в прошлом оперирована по поводу опухоли желудка или молочной железы, это может подтвердить предположение о метастатической опухоли яичников. Решить вопрос о злокачественном характере обнаруженной опухоли яичника, независимо от того, солидная она или кистозная, очень трудно не только во время осмотра, но и при использовании дополнительных методов исследования, и даже подчас во время операции.
При злокачественных опухолях яичников I–II стадии асцит наблюдается у 10–20% больных, при III стадии – у 20–50%, а при IV – у 50–80% больных. В случаях асцита, затрудняющего исследование, жидкость необходимо эвакуировать путем парацентеза, так как асцит мешает установлению правильного диагноза. Такие больные чаще обращаются в первую очередь к терапевтам и иногда длительное время обследуются и лечатся в терапевтических клиниках под ошибочным диагнозом цирроза печени или декомпенсированного сердечно-сосудистого заболевания. Терапевты часто при асцитах опасаются производить парацентез и предпочитают назначение диуретических средств, которые приводят к истощению больных, потере времени, прогрессированию опухолевого процесса. Такая тактика исключает возможность более детального осмотра больной после эвакуации асцитической жидкости и ее цитологического исследования.
Источник
Дермоидная киста яичника. Механизм образования
Дермоидная киста яичников называется тератома. Это доброкачественное новообразование, которое развивается на придатках матки. Оно образуется из эмбриональных остатков. Дермоидная киста имеет плотную капсулу, а на внутренней поверхности капсулы находится дермоидный бугорок.
Содержимое дермоидной кисты яичников может быть разным. Это жировая ткань, кости скелета, волосы, хрящи ушей, зубы. Иногда внутри дермоидной кисты находят ткань щитовидной железы, элементы почек, надпочечника, лёгкого, а также зачатки глаз.
https://www.youtube.com/watch?v=upload
Закладывается дермоидная киста яичника во время внутриутробного развития, но формируется до зрелого состояния в любом возрасте. Её чаще всего выявляют в возрасте от четырнадцати до двадцати семи лет. Опухоль в большинстве случаев локализуется с одной стороны.
Определение онкомаркёров
Определение содержания антигена СА-125 используют для исключения рака яичника. Это исследование считают обязательным при подготовке к операциям, особенно у женщин в постменопаузе. Концентрация антигена менее 35 ЕД/ мл характерна для доброкачественных образований.
Так, у 80% женщин наблюдают повышение содержания антигена на фоне беременности, эндометриоза, лейомиом, аденомиоза, кистозных тератом, острого и хронического сальпингита. Поэтому сочетание опухоли яичника с повышением концентрации маркёра СА-125 не может служить достоверным признаком злокачественного характера опухоли. При II стадии рака яичника у 70—90% женщин наблюдают увеличение содержания СА-125.
Клиника, диагностика и лечение дермоидной кисты яичников
Тератома, или дермоидная киста яичников до поры до времени ничем себя не проявляет. Она может быть обнаружена случайно во время ультразвукового исследования органов малого таза, которое выполнялось по поводу любого заболевания внутренних гениталий.
При больших размерах дермоидной кисты яичников её выявляют во время гинекологического осмотра. Иногда дермоидная киста яичников нагнаивается, и в это время появляются признаки интоксикации: гипертермия, общая слабость и тошнота.
Большинство дермоидных кист прогрессирует медленно. Иногда киста достигает определённого размера и останавливает рост. Если диаметр дермоидной кисты яичников не превышает трёх сантиметров, то она не препятствует наступлению беременности.
В этот момент резко возрастает риск перекрута или подкручивания дермоидной кисты яичников, что приводит к острой патологии брюшной полости и является показанием к ургентной операции. Любое оперативное вмешательство может спровоцировать выкидыш или преждевременные роды.
Исходя из этого, целесообразно удалить дермоидную кисту яичников на этапе планирования беременности при помощи лапароскопии. Дермоидная киста яичников не подлежит консервативному лечению. При её наличии не показана фитотерапия и гомеопатия.
Оперативное лечение дермоидной кисты яичников зависит от размеров опухоли. Если она менее трёх сантиметров в диаметре, то во время лапароскопии кисту стараются вылущить. Во время операции производят резекцию части яичника, при этом оставляют неповреждённую патологическим процессом её часть. Это не мешает женщине в будущем забеременеть.
При больших размерах дермоидной кисты ткани яичника трансформируются под воздействием давления и растяжения в капсулу образования, а фолликулы атрофируются. Яичник перестаёт выполнять свою функцию и его удаляют полностью.
Учитывая, что дермоидная киста яичников в большинстве случаев образуется с одной стороны, овуляция будет в последующем происходить во втором придатке матки, так что после операции вполне возможно наступление беременности.
После лапароскопического удаления дермоидной кисты яичников беременность следует планировать по окончанию реабилитационного периода, когда полностью восстановится репродуктивная функция пациентки. Это происходит спустя два месяца после лапароскопии.
Эндоскопическая диагностика. Дифференциальная диагностика
Дермоидная киста яичников проявляется такими же признаками, как и другие кистозные образования придатков матки. Поскольку тератома является доброкачественным новообразованием, то она имеет особенности:
- во время роста сдавливает и раздвигает окружающие ткани;
- растёт медленно;
- в своей структуре содержит высокодифференцированные (специализированные) клетки;
- не даёт метастазов и не прорастает в окружающие ткани.
- обладают инвазивным ростом;
- прорастают в окружающие ткани и разрушают их;
- быстро увеличиваются в размерах;
- распространяются кровеносными и лимфатическими путями и дают отдалённые метастазы;
- быстро достигают больших размеров;
- редко перфорируют;
- имеют выраженную плотную консистенцию и бугристую поверхность;
- перекрут ножки чаще всего происходит у кистом малых размеров.
Дермоидную кисту яичников следует отличать от серозной гладкостеночной цистаденомы. Это также доброкачественное новообразование, которое при наличии малых размеров не вызывает жалоб. Цистаденомы бывают однокамерными и многокамерными. Их диаметр находится в диапазоне от полсантиметра до тридцати пяти сантиметров.
При размерах цистаденомы менее трёх сантиметров в диаметре она не мешает наступлению беременности. Во время беременности цистаденома непредсказуема – она может расти стремительно или вообще не увеличиваться в размерах.
Опасность перекрута цистаденомы, как и дермоидной кисты яичника, возрастает после двенадцати недель беременности. Поэтому серозную цистаденому целесообразно удалить при помощи лапароскопии до наступления беременности.
- При размере опухоли до трёх сантиметров в диаметре её вылущивают, яичник не удаляют;
- Если диаметр кисты больше трёх сантиметров, то она давит на ткани яичников, которые утрачивают функцию. В этом случае выполняют лапароскопическое удаление яичника.
Дифференциальную диагностику дермоидной кисты яичника проводят с серозно-папилярной цистаденомой, которая обладает высокой степенью риска малигнизации. Она развивается в любом возрасте и не проявляет себя никакими симптомами до достижения большого диаметра.
Малигнизация происходит в каждой второй цистаденоме. Это является причиной необходимости оперативного лечения в ста процентах случаев серозно-папиллярных цистаденом. Если есть убедительные данные о её доброкачественном характере, то при малых размерах кисты её во время лапароскопии вылущивают.
Муцинозная цистаденома яичника в отличие от дермоидной кисты содержит в своей полости густую слизь – муцин. Она быстро растёт и давит на окружающие ткани. При наличии муцинозной цистаденомы имеется высокий риск её разрыва и выхода муцина в полость таза.
При наличии муцинозной цистаденомы часто можно обнаружить жидкость в брюшной полости – асцит. Очень высокий риск озлокачествления опухоли – до шестнадцати процентов. После установления диагноза пациентку, страдающую муцинозной цистаденомой, стараются быстрее прооперировать.
Во время лапароскопии проявляют особую осторожность. Кисту вылущивают, не повредив её стенки. Интактные ткани яичника оставляют. Реабилитационный период длится два месяца, по его окончанию можно планировать беременность.
К доброкачественным опухолям яичника относится фиброма. Она, в отличие от дермоидной кисты, Фиброма яичника, представлена плотной соединительной тканью, имеет яйцеобразную или чёткую округлую форму. Диаметр фибромы яичников может быть от одного до двенадцати сантиметров.
Как и при наличии дермоидной кисты, в случае фибромы яичников малого размера, пациентки жалоб не предъявляют. У них полностью сохранена функция яичников и по этой причине не существует проблем с наступлением беременности.
Как правило, как и дермоидная киста яичника, эту опухоль находят случайно во время ультразвукового исследования. Фибромы яичников озлокачествляются в одном проценте случаев, поэтому их рекомендуют удалить при помощи лапароскопии.
В большинстве случаев опухоль, диаметр которой менее трёх сантиметров, пытаются вылущить, не удаляя яичник. При больших размерах фибромы опухоль давит на ткань придатков матки, вызывая её трансформацию в капсулу кисты и атрофию фолликулов. Это является показанием для лапароскопического удаления яичника.
Фиброма яичников, как и дермоидная киста, не подлежит консервативной терапии. Если она не увеличивается в размерах и не влияет на функцию яичников, то возможно ультразвуковое наблюдение каждые три месяца у женщин репродуктивного возраста и пребывающих в преклимаксе и климаксе.
Интраоперационная диагностика имеет большую ценность, точность лапароскопического диагноза в отношении опухолей и опухолевидных образований яичников составляет 96,5%.
Вопрос первостепенной важности при лапароскопической оценке опухолей и опухолевидных образований яичников — подтверждение данных дооперационного обследования об отсутствии признаков злокачественности образований.
Лапароскопическая диагностика объёмных образований яичников предполагает также дифференциальную диагностику между функциональными кистами (фолликулярная киста, киста жёлтого тела) и остальными опухолями (например, серозная цистаденома, эндометриоидная киста яичников).
1 . Функциональные кисты имеют тонкую просвечивающую стенку. У фолликулярных кист просвечивает прозрачное бесцветное содержимое. Кисты жёлтого тела имеют желтоватое содержимое с геморрагической примесью, что придаёт капсуле этих кист синюшно-жёлтый цвет.
Серозная цистаденома имеет более толстую капсулу, содержимое соломенного цвета. Эндометриоидная киста имеет толстую капсулу тёмно-синего оттенка, часто прорастающую в ворота яичника, содержимое шоколадного цвета.
2. Собственная связка яичника, поражённая опухолью, бывает утолщённой, удлинённой. При наличии в яичнике функциональной кисты собственная связка не изменена.
3. Ход сосудов мезоовариума при истинных опухолях яичников имеет форму гребня; этого явления не наблюдают при функциональных кистах.
4. При энуклеации функциональных кист стенку трудно полностью отделить, не нарушив её целостности. Стенку кисты истинных опухолей при определённых технических навыках можно полностью отделить.
Г.М. Савельева
Дифференциальная диагностика дермоидной кисты яичников
- отмирание или разложение содержимого кисты;
- нагноение;
- кровотечение;
- сдавление окружающих тканей;
- прободение или разрыв стенки кисты и прорыв содержимого в полость малого таза, а также в брюшную полость;
- перекрут ножки кисты или перекрут яичника вместе с кистозным образованием.
https://www.youtube.com/watch?v=ytabout
В случае осложнения необходимо срочно явиться к врачу. В большинстве случаев может понадобиться срочное оперативное вмешательство. Для профилактики осложнений дермоидной кисты и кистом яичников рекомендуется своевременно выполнить их лапароскопическое удаление.
https://www.youtube.com/watch?v=channelUCKf1IcqfwjV_ppmZZ2KihGQ
Если у вас обнаружили дермоидную кисту яичников, следует решать вопрос о тактике лечения. Более целесообразно, во избежание осложнений выполнить лапароскопическое удаление. Если дермоидная киста выявлена во время беременности, вопрос оперативного лечения решается в индивидуальном порядке.
Начните свой путь к счастью — прямо сейчас!
Источник


