Дифференциальная диагностика разрыв кисты яичника
Îáùàÿ õàðàêòåðèñòèêà è êèíè÷åñêèå ïðîÿâëåíèÿ, îñíîâíûå ñèìïòîìû ðàçðûâà êèñòû ÿè÷íèêà. Ïîðÿäîê ïîñòàíîâêè è îáîñíîâàíèå äèôôåðåíöèàëüíîãî è îêîí÷àòåëüíîãî äèàãíîçà. Ñîñòàâëåíèå ñõåìû ëå÷åíèÿ. Ïðîãíîçû íà æèçíü, âûçäîðîâëåíèå è òðóäîñïîñîáíîñòü ïàöèåíòêè.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ðàçìåùåíî íà https://www.allbest.ru/
ÈÑÒÎÐÈß ÁÎËÅÇÍÈ
Ðàçðûâ êèñòû ÿè÷íèêà ñïðàâà, ïîëèêèñòîç, ïðàâîñòîðîííèé ñàëüïèíãèò
Æàëîáû áîëüíîé ïðè ïîñòóïëåíèè
Íà ìîìåíò ïîñòóïëåíèÿ áîëüíàÿ æàëîâàëàñü íà áîëè â æèâîòå, îñîáåííî ñèëüíûå ñïðàâà â îáëàñòè ðåæóùåãî õàðàêòåðà, îáùóþ ñëàáîñòü, ãîëîâîêðóæåíèå.
Èñòîðèÿ íàñòîÿùåãî çàáîëåâàíèÿ
Çàáîëåâàíèå ðàçâèëîñü îñòðî (22.00 17.Õ.99) ñ ïîÿâëåíèÿ îñòðûõ áîëåé êîëþùåãî õàðàêòåðà â ïðàâîé ïîäâçäîøíîé îáëàñòè, ñ èððàäèàöèåé â ýïèãàñòðàëüíóþ îáëàñòü, à òàêæå â íàäêëþ÷è÷íóþ îáëàñòü ñ îáåèõ ñòîðîí. Áîëüíàÿ îùóùàëà ÷óâñòâî òîøíîòû, òÿæåñòè â îáëàñòè æåëóäêà, äâàæäû áûëà ðâîòà, íå ïðèíîñèâøàÿ îáëåã÷åíèå. Ïîñëå ñäåëàííîé êëèçìû íàñòóïèëî âðåìåííîå óëó÷øåíèå ñîñòîÿíèÿ, ïîñëå ÷åãî áîëè âîçîáíîâèëèñü, ïîÿâèëàñü ñëàáîñòü, ãîëîâîêðóæåíèå. 18.Õ.99 ñêîðîé ïîìîùüþ äîñòàâëåíà â ïðè¸ìíûé ïîêîé 5 ÃÊÁ ñ äèàãíîçîì: âíåìàòî÷íàÿ áåðåìåííîñòü.
Îáùèé àíàìíåç
Ðîäèëàñü â 1964 ã. â ã. Ìèíñêå, ïåðâûì ðåáåíêîì â ñåìüå ñëóæàùèõ. Ðàçâèâàëàñü â ñîîòâåòñòâèè ñ ïàñïîðòíûì âîçðàñòîì.  øêîëó ïîøëà ñ 7 ëåò. Îêîí÷èëà ÑÏÒÓ.
Óñëîâèÿ áûòà óäîâëåòâîðèòåëüíûå. Àëêîãîëü, òàáà÷íûå èçäåëèÿ íå óïîòðåáëÿåò. Ïðîôåññèîíàëüíûå âðåäíîñòè: âûíóæäåííîå ïîëîæåíèå (ñòîÿ).
Ïåðåíåñåííûå çàáîëåâàíèÿ: ãðèïï, ÎÐÇ, àíãèíû; ãåïàòèòîì, òóáåðêóë¸çîì, âåíåðè÷åñêèìè çàáîëåâàíèÿìè ñ å¸ ñëîâ íå áîëåëà.
Àëëåðãîëîãè÷åñêèé àíàìíåç áåç îñîáåííîñòåé. Íàñëåäñòâåííîñòü íå îòÿãîùåíà. Ãåìîòðàíñôóçèé, ëå÷åíèÿ ãîðìîíàëüíûìè ïðåïàðàòàìè íå áûëî.
Ãèíåêîëîãè÷åñêèé àíàìíåç
Ïåðâûå ìåñÿ÷íûå ñ 16 ëåò. Óñòàíîâèëèñü ñðàçó. Ïðîäîëæèòåëüíîñòü 5 äíåé. Öèêë 28 äíåé. Âûäåëåíèÿ îêîëî 100 ìë, áåçáîëåçíåííûå. Ïîëîâàÿ æèçíü ñ 20 ëåò. Ñ íà÷àëîì ïîëîâîé æèçíè ìåíñòðóàëüíàÿ ôóíêöèÿ íå èçìåíèëàñü.
Ëèáèäî, îðãàçì ïðèñóòñòâóåò. Áîëåçíåííûõ êîèòóñîâ, êîíòàêòíûõ êðîâîòå÷åíèé íå íàáëþäàëà. Ñëó÷àéíûå ïîëîâûå ñâÿçè îòðèöàåò. Ñðåäñòâàìè êîíòðàöåïöèè íå ïîëüçóåòñÿ. Çàáîëåâàíèÿ ïîëîâîé ñôåðû ðàíåå íå ïåðåíîñèëà.
Áðàê ïåðâûé. Ìóæ çäîðîâ. Çàìóæ âûøëà â 20 ëåò. Ïåðåíåñëà 2 áåðåìåííîñòè áåç ïàòîëîãèé, çàêîí÷èâøèåñÿ íîðìàëüíûìè ðîäàìè â ñðîê è 3 ïîñëåäóþùèå ïðåðâàííûå áåðåìåííîñòè (âàêóóì-àñïèðàöèÿ) — áåç îñëîæíåíèé.
Äàííûå îáúåêòèâíîãî èññëåäîâàíèÿ
Îáùåå ñîñòîÿíèå ïðè ïîñòóïëåíèè óäîâëåòâîðèòåëüíîå. Âíåøíèé âèä ñîîòâåòñòâóåò ïàñïîðòíîìó âîçðàñòó. Êîæíûå ïîêðîâû îáû÷íîé îêðàñêè è âëàæíîñòè. Âèçóàëüíûå ñëèçèñòûå îáîëî÷êè áëåñòÿùèå, ÷èñòûå. Ñêëåðû áåëûå. Òóðãîð òêàíåé ñîõðàíåí. Òèï êîíñòèòóöèè àñòåíè÷åñêèé. Ïîäêîæíàÿ æèðîâàÿ êëåò÷àòêà ðàçâèòà, ðàñïðåäåëåíà ðàâíîìåðíî. Îòåêîâ íåò. Ïåðèôåðè÷åñêèå ëèìôàòè÷åñêèå óçëû íå óâåëè÷åíû, áåçáîëåçíåííû, îáû÷íîé ïëîòíîñòè, ïîäâèæíû. Ìûøå÷íûé êîðñåò ðàçâèò óäîâëåòâîðèòåëüíî, òîíóñ è ñèëà ìûøö ñîõðàíåíû îäèíàêîâî ñ îáåèõ ñòîðîí. Êîñòè íå äåôîðìèðîâàíû. Ñóñòàâû ïðàâèëüíîé ôîðìû, äâèæåíèÿ â ïîëíîì îáúåìå, áåçáîëåçíåííûå. Íîãòåâûå ôàëàíãè ïàëüöåâ íå èçìåíåíû. ×åðåï îêðóãëîé ôîðìû, ñðåäíèõ ðàçìåðîâ. Ïîçâîíî÷íèê èìååò ôèçèîëîãè÷åñêèå èçãèáû. Ùèòîâèäíàÿ æåëåçà íå óâåëè÷åíà, ïðè ïàëüïàöèè áåçáîëåçíåííàÿ.
Ðîñò — 168 ñì, âåñ — 65 êã. òåìïåðàòóðà — 36,8 ãðàäóñîâ.
Ìîëî÷íûå æåëåçû ñèììåòðè÷íûå, ïðàâèëüíîé ôîðìû, ìÿãêèå, ãèïåðåìèè íåò, ïðè ïàëüïàöèè ïëîòíûå îáðàçîâàíèÿ íå âûÿâëÿþòñÿ. Ðåãèîíàðíûå ëèìôàòè÷åñêèå óçëû íå óâåëè÷åíû, áåçáîëåçíåííû, îáû÷íîé ïëîòíîñòè, ïîäâèæíû.
Èññëåäîâàíèå îðãàíîâ ïî ñèñòåìàì
Îðãàíû êðîâîîáðàùåíèÿ.
Ïðè îñìîòðå ñåðäå÷íûé ãîðá îòñóòñòâóåò, âòÿæåíèé â îáëàñòè ñåðäöà íåò. Âåðõóøå÷íûé òîë÷îê ïàëüïèðóåòñÿ â 5 ìåæðåáåðüå ñëåâà íà 1,5 ñì êíóòðè îò ñðåäíåêëþ÷è÷íîé ëèíèè, øèðèíîé 2 ñì, óìåðåííîé âûñîòû, ñèëû, ðåçèñòåíòíîñòè. Ïóëüñ ðèòìè÷íûé, óäîâëåòâîðèòåëüíîãî íàïîëíåíèÿ è íàïðÿæåíèÿ, ÷àñòîòà — 72 óä/ìèí. ÀÄ ïðè èññëåäîâàíèè 140/70 ìì ðò. ñò. Ãðàíèöû îòíîñèòåëüíîé ñåðäå÷íîé òóïîñòè â ïðåäåëàõ íîðìû. Ïðè àóñêóëüòàöèè òîíû ñåðäöà ÿñíûå, ðèòìè÷íûå, ñåðäå÷íûõ øóìîâ íåò.
Îðãàíû äûõàíèÿ.
Ïðè îñìîòðå âåðõíèõ äûõàòåëüíûõ ïóòåé ïàòîëîãè÷åñêèå èçìåíåíèÿ íå âûÿâëåíû. Ãðóäíàÿ êëåòêà êîíè÷åñêîé ôîðìû, îáå åå ïîëîâèíû îäèíàêîâî ó÷àñòâóþò â àêòå äûõàíèÿ. Òèï äûõàíèÿ — ïðåèìóùåñòâåííî ãðóäíîå. ×àñòîòà äûõàíèÿ — 20 ðàç/ìèí., äûõàíèå ðèòìè÷íîå. Ïðè ïåðêóññèè ãðóäíîé êëåòêè çâóê íàä ñèììåòðè÷íûìè ó÷àñòêàìè ëåãêèõ ÿñíûé, îäèíàêîâîé ñèëû. Øèðèíà ïîëåé Êðåíèãà — 7 ñì. Ïðîâåäåíèå ïåðêóññèè çàòðóäíåíî èç-çà îæèðåíèÿ II ñòåïåíè. Ïðè òîïîãðàôè÷åñêîé ïåðêóññèè ãðàíèöû ëåãêèõ ñîîòâåòñòâóþò íîðìå. Ïðè àóñêóëüòàöèè íàä âñåé ïîâåðõíîñòüþ ëåãêèõ âûñëóøèâàåòñÿ âåçèêóëÿðíîå äûõàíèå.
Îðãàíû ïèùåâàðåíèÿ.
Àïïåòèò íå íàðóøåí, æåâàíèå è ãëîòàíèå íå çàòðóäíåíî, ñòóë ðåãóëÿðíûé, îôîðìëåííûé. Ñëèçèñòàÿ ðòà ðîçîâàÿ, âëàæíàÿ, ÷èñòàÿ. ßçûê ñóõîé, îáëîæåí áåëîâàòûì íàë¸òîì. Íèæå ïóïêà ðàñïîëîæåíà ïîâÿçêà. Ïðè ïîâåðõíîñòíîé è ãëóáîêîé ïàëüïàöèè æèâîòà ïàòîëîãè÷åñêèõ èçìåíåíèé íåò. Ïå÷åíü íå ïàëüïèðóåòñÿ, ïðè ïåðêóññèè ãðàíèöû ïå÷åíè â íîðìå. Ñåëåçåíêà íå ïàëüïèðóåòñÿ.
Îðãàíû ìî÷åâûäåëåíèÿ.
Ìî÷åèñïóñêàíèå áåçáîëåçíåííîå. Ïî÷êè íå ïàëüïèðóþòñÿ, ñèìïòîì Ïàñòåðíàöêîãî îòðèöàòåëüíûé ñ îáåèõ ñòîðîí. Îòåêîâ íåò.
Íåðâíàÿ ñèñòåìà è îðãàíû ÷óâñòâ.
Ñîçíàíèå ÿñíîå, ïîâåäåíèå àäåêâàòíîå, ñîí íå íàðóøåí. Æàëîáû íà íàðóøåíèÿ çðåíèÿ, ñëóõà îòñóòñòâóþò (ñîñòîÿíèå àíàëèçàòîðîâ â íîðìå).
Ãèíåêîëîãè÷åñêèé îñìîòð íà ìîìåíò ïîñòóïëåíèÿ
Íàðóæíûé îñìîòð: òåëîñëîæåíèå ïî æåíñêîìó òèïó, îâîëîñåíèå óìåðåííîå, ïî æåíñêîìó òèïó. Áîëüøèå è ìàëûå ïîëîâûå ãóáû, êëèòîð, ïðîìåæíîñòü, óðåòðà ïðàâèëüíîãî ñòðîåíèÿ è ðàçâèòèÿ.
Íàðóæíîå èññëåäîâàíèå âóëüâû è âõîäà âî âëàãàëèùå: ãèïåðåìèè, îò¸êîâ, äåïèãìåíòàöèé, ðóáöîâ, êîíäèëîì, âåñòèáóëÿðíûõ áåëåé, òðàâìàòè÷åñêèõ ïîâðåæäåíèé íåò; áàðòîëèíîâû æåëåçû áåç âèäèìîé ïàòîëîãèé.
Îñìîòð ñëèçèñòîé âëàãàëèùà è øåéêè ìàòêè ëîæêîîáðàçíûìè çåðêàëàìè: âëàãàëèùå ñâîáîäíîå, ñëèçèñòàÿ áëåäíàÿ, ñêëàä÷àòîñòü âûðàæåíà óäîâëåòâîðèòåëüíî, ðàçðàñòàíèé, ðóáöîâ íåò. Èìåþòñÿ êðîâÿíèñòûå âûäåëåíèÿ (ìåíñòðóàöèÿ ñ 17Õ99). Øåéêà ìàòêè öèëèíäðè÷åñêîé ôîðìû, çåâ ùåëåâèäíîé ôîðìû, êàíàë øåéêè ìàòêè çàêðûò.
Ìàòêà íàõîäèòñÿ â ïîëîæåíèè anteversio, íå óâåëè÷åíà, ïëîòíàÿ, áåçáîëåçíåííàÿ. Óñèëåíà ïîäâèæíîñòü — «ïëàâàþùàÿ ìàòêà». Ïðèäàòêè ñïðàâà áåçáîëåçíåííû, ñëåâà — òÿæèñòû, ÷óâñòâèòåëüíû, ëåâûé ÿè÷íèê óâåëè÷åí, áåçáîëåçíåííûé. Çàäíèé ñâîä ÷óâñòâèòåëåí, ñâîáîäåí. Íàðóæíûé çåâ îáðàù¸í ê çàäíåìó ñâîäó âëàãàëèùà.
Ïîñëåäíÿÿ ìåíñòðóàöèÿ 17.Õ.99.
Äîïîëíèòåëüíûå ìåòîäû èññëåäîâàíèÿ
Îáùèé àíàëèç êðîâè 18.Õ.99 ã.
Hb -109 ã./ë
Ýðèòðîöèòû — 3,6 õ 1012/ë
Ëåéêîöèòû — 10,2 õ 109/ë
Ïàëî÷êè — 1%
Ñåãìåíòû — 72%
Ýîçèíîôèëû — 1%
Ëèìôîöèòû — 17%
Ìîíîöèòû — 9%
ÑÎÝ — 8 ìì/÷
Îáùèé àíàëèç ìî÷è îò 18.Õ.99 ã.
Öâåò — ñâåòëî-æ¸ëòûé
Ïðîçðà÷íîñòü — ïðîçðà÷íàÿ
Îñàäêà íåò
Óäåëüíûé âåñ — 1020
Ðåàêöèÿ êèñëàÿ
Áåëîê — íåò
Ñàõàð — íåò
Ëåéêîöèòû — 1-2 â ïîëå çðåíèÿ
Ýðèòðîöèòû — 1-2 â ïîëå çðåíèÿ
Ýïèòåëèé — 1-2 â ïîëå çðåíèÿ
Áèîõèìè÷åñêèé àíàëèç êðîâè îò 18.Õ.99 ã.
Îáùèé áåëîê 62 ã./ë
Ìî÷åâèíà — 5,7 ììîëü/ë
Áèëèðóáèí îáùèé 14 ìêìîëü/ë
ïðÿìîé 3,2 ìêìîëü/ë
Êàëèé 3,9 ììîëü/ë
Íàòðèé 136 ììîëü/ë
Êîàãóëîãðàììà îò 18.Õ.99 ã.
Ïðîòðîìáèíîâî-òðîìáèíîâûé èíäåêñ 106%
Âðåìÿ ðåêàëüöèôèêàöèè ÀÒ/ÒÂ 36,2»/70»
Ôèáðèíîãåí 4,6 ã/ë
Ôèáðèíîãåí Â+
Âðåìÿ ñâåðòûâàíèÿ (Ëè-Óàéò) 6′
Ïðîòðîìáèíîâûé èíäåêñ 10,6» è 7»
Ðåòðàêöèÿ êðîâÿíîãî ñãóñòêà 76%
Ñïîíòàííûé ôèáðèíîëèç 2%
Ãåìàòîêðèò 34/66
Êîàãóëîãðàììà îò 20.Õ.99 ã.
Ïðîòðîìáèíîâî-òðîìáèíîâûé èíäåêñ 90%
Âðåìÿ ðåêàëüöèôèêàöèè ÀÒ/ÒÂ 60/60
Ôèáðèíîãåí 3,1 ã/ë
Ôèáðèíîãåí Â —
Âðåìÿ ñâåðòûâàíèÿ (Ëè-Óàéò) 8’7»
Ðåòðàêöèÿ êðîâÿíîãî ñãóñòêà 75,1%
Ñïîíòàííûé ôèáðèíîëèç 13%
Ãåìàòîêðèò 36/64
Áèîõèìè÷åñêèé àíàëèç êðîâè îò 20.Õ.99 ã.
Îáùèé áåëîê 65 ã./ë
Ìî÷åâèíà — 2,8 ììîëü/ë
Áèëèðóáèí îáùèé 16 ìêìîëü/ë
ïðÿìîé 5,4 ìêìîëü/ë
Êàëèé 3,8 ììîëü/ë
Íàòðèé 134 ììîëü/ë
Îáùèé àíàëèç êðîâè 20.Õ.99 ã.
Hb -116 ã./ë
Ýðèòðîöèòû — 3,9 õ 1012/ë
Ëåéêîöèòû — 5 õ 109/ë
Ïàëî÷êè — 5%
Ñåãìåíòû — 77%
Ýîçèíîôèëû — 0%
Ëèìôîöèòû — 13,5%
Ìîíîöèòû — 10,5%
ÑÎÝ — 5 ìì/÷
Äàííûå äîïîëíèòåëüíûõ ìåòîäîâ èññëåäîâàíèÿ
Êóëüäîöåíòåç 18.Õ.99
 àñåïòè÷åñêèõ óñëîâèÿõ ïîä âíóòðèâåííûì íàðêîçîì øåéêà ìàòêè ôèêñèðîâàíà çà çàäíþþ ãóáó.
Ïðîèçâåäåíà ïóíêöèÿ áðþøíîé ïîëîñòè ÷åðåç çàäíèé ñâîä. Ïîëó÷åíà ò¸ìíàÿ êðîâü â çíà÷èòåëüíîì êîëè÷åñòâå íå îáðàçóþùàÿ ñãóñòîê.
Ïðåäâàðèòåëüíûé äèàãíîç
Íà îñíîâàíèè æàëîá áîëüíîé íà áîëè âíèçó æèâîòà, ãîëîâîêðóæåíèå; äàííûõ îáüåêòèâíûõ èññëåäîâàíèé: æèâîò ìÿãêèé, áîëåçíåííûé, áîëüøå ñïðàâà, ïîâûøåííàÿ ïîäâèæíîñòü ìàòêè, òÿæèñòîñòü, ÷óâñòâèòåëüíîñòü ïðèäàòêîâ ñëåâà, ÷óâñòâèòåëüíîñòü çàäíåãî ñâîäà, êðîâÿíèñòûå ìåíñòðóàëüíûå âûäåëåíèÿ; äàííûõ ëàáîðàòîðíîãî èññëåäîâàíèÿ: ñíèæåíèÿ êîëè÷åñòâà ýðèòðîöèòîâ, ãåìîãëîáèíà, ãåìàòîêðèòà è äàííûõ êóëüäîöåíòåçà — ïîëó÷åíà ò¸ìíàÿ êðîâü â çíà÷èòåëüíîì êîëè÷åñòâå íå îáðàçóþùàÿ ñãóñòêà ìîæíî ïîñòàâèòü ïðåäâàðèòåëüíûé äèàãíîç: ðàçðûâ êèñòû ÿè÷íèêà ñïðàâà.
Äèôôåðåíöèàëüíûé äèàãíîç
Íåîáõîäèìî ïðîâîäèòü äèôôåðåíöèàëüíóþ äèàãíîñòèêó ñî ñëåäóþùèìè çàáîëåâàíèÿìè:
Âíåìàòî÷íàÿ áåðåìåííîñòü.
Ïðè âíåìàòî÷íîé áåðåìåííîñòè èìååòñÿ çàäåðæêà ìåíñòðóàöèè íà 3 — 5 íåäåëü. Íàáëþäàþòñÿ ñóáúåêòèâíûå ïðèçíàêè áåðåìåííîñòè, ÷åãî â äàííîì ñëó÷àå íå âûÿâëåíî. Ïðè ãèíåêîëîãè÷åñêîì îñìîòðå, ìàòêà íåñêîëüêî óâåëè÷åíà, ïåðåìåùåíèå å¸ óìåðåííî áîëåçíåííî, îïðåäåëÿåòñÿ óâåëè÷åíèå ìàòî÷íîé òðóáû — â äàííîì ñëó÷àå ýòèõ ïðèçíàêîâ îáíàðóæåíî íå áûëî.
Àïîïëåêñèÿ ÿè÷íèêà.
Ïðè ðàçðûâå ôîëëèêóëà êðîâîòå÷åíèå è êëèíè÷åñêàÿ êàðòèíà ðàçâèâàåòñÿ ìåæäó 12 è 16 äíåì ìåíñòðóàëüíîãî öèêëà, à íå âî âðåìÿ ìåíñòðóàöèè. Ðàçðûâ æåëòîãî òåëà âîçíèêàåò íà ïîñëåäíåé íåäåëå ëèáî âî âðåìÿ ìåíñòðóàöèè.  ýòîì ñëó÷àå äèôäèàãíîñòèêó ìîæíî ïðîâåñòè òîëüêî íà îïåðàöèîííîì ñòîëå.
Àïïåíäèöèò
Ïðè àïïåíäèöèòå ïîâûøåííàÿ òåìïåðàòóðà, âûðàæåííîå íàïðÿæåíèå ìûøö ïåðåäíåé áðþøíîé ñòåíêè, ñèìïòîìû ðàçäðàæåíèÿ áðþøèíû — â äàííîì ñëó÷àå íå íàáëþäàëîñü. Ïðîòèâ äèàãíîçà àïïåíäèöèòà ñâèäåòåëüñòâóþò äàííûå êóëüäîöåíòåçà — ò¸ìíàÿ êðîâü â çíà÷èòåëüíîì êîëè÷åñòâå íå îáðàçóþùàÿ ñãóñòêà.
Îêîí÷àòåëüíûé êëèíè÷åñêèé äèàãíîç
Ðàçðûâ êèñòû ÿè÷íèêà ñïðàâà, ïîëèêèñòîç, ïðàâîñòîðîííèé ñàëüïèíãèò.
Ëå÷åíèå
Îïåðàöèÿ 18.Õ.99
Abrasio cavi uteri.
Íèæíÿÿ ñðåäèííàÿ ëàïàðîòîìèÿ.
Ðåçåêöèÿ ÿè÷íèêîâ ñ îáåèõ ñòîðîí.
Ñàëüïèíãýêòîìèÿ ñïðàâà.
Äðåíàæ áðþøíîé ïîëîñòè.
Ïåðåä íàðêîçîì:
Sol. Atropini sulfatis 0,1% — 0,5 ml
Sol. Diazepami 2,0 ml
Sol. Phentanyli 0,005% — 2,0ml
Ââîäíûé íàðêîç:
Sol. Thiopenthali-Natrii 2,5% 250,0 ml
Ðåëàêñàíò:
Dithylini 2% — 10 ml.
Abrasio cavi uteri.
Øåéêà ìàòêè ôèêñèðîâàíà çà ïåðåäíþþ ãóáó. Êþðåòêîé ¹2 áåç ðàñøèðåíèÿ öåðâèêàëüíîãî êàíàëà ïðîèçâåäåíî abrasio cavi uteri, óäàëåíû ïëàñòû ãèïåðåìèðîâàííîé òêàíè ýíäîìåòðèÿ.
Ó÷èòûâàÿ ðåçóëüòàòû äèàãíîñòè÷åñêîé ïóíêöèè ðåøåíî ïðîâåñòè îïåðàöèþ:
Íèæíÿÿ ñðåäèííàÿ ëàïàðîòîìèÿ.
Ðåçåêöèÿ ÿè÷íèêîâ ñ îáåèõ ñòîðîí.
Ñàëüïèíãýêòîìèÿ ñïðàâà.
Äðåíàæ áðþøíîé ïîëîñòè.
Îáåçáîëèâàíèå — ýíäîòðàõåàëüíûé íàðêîç.
Ïðè âñêðûòèè áðþøíîé ïîëîñòè îáíàðóæåíà æèäêàÿ ò¸ìíàÿ êðîâü ñî ñãóñòêàìè — 400 ìë. ßè÷íèê ñïðàâà êèñòîçíî ðàñøèðåí 5õ6 ñì ñ ïåðôîðàöèîííûì îòâåðñòèåì 3 ñì. ìàòî÷íàÿ òðóáà ñïðàâà óòîëùåíà, ãèïåðåìèðîâàíà, îò¸÷íà. ßè÷íèê ñëåâà 4õ6 ñì, êèñòîçíî ðàñøèðåí. Ìàòî÷íàÿ òðóáà ñëåâà íå èçìåíåíà. Ìàòêà ñëåãêà óâåëè÷åíà.
ßè÷íèê ñïðàâà ôèêñèðîâàí êåòãóòîâîé ëèãàòóðîé, ïðîèçâåäåíà ðåçåêöèÿ 2/3 ÿè÷íèêà âìåñòå ñ ó÷àñòêîì, ãäå íàõîäèòñÿ ïåðôîðàöèîííîå îòâåðñòèå. Óøèò êåòãóòîâûìè øâàìè.
Íà ìàòî÷íûé êîíåö òðóáû ñïðàâà íàëîæåíû êëèïñû. Ìàòî÷íàÿ òðóáà îòñå÷åíà. Íàëîæåíà êåòãóòîâàÿ ëèãàòóðà.
ßè÷íèê ñëåâà ôèêñèðîâàí êåòãóòîâîé ëèãàòóðîé, ïðîèçâåäåíà ðåçåêöèÿ 2/5 ÿè÷íèêà. Ëîæå óøèòî îòäåëüíûìè êåòãóòîâûìè ëèãàòóðàìè.
Òóàëåò áðþøíîé ïîëîñòè. Êîíòðîëü íà ãåìîñòàç è èíîðîäíûå òåëà.
 çàäíèé ñâîä ââåäåíà äðåíàæíàÿ òðóáêà. Ïåðåäíÿÿ áðþøíàÿ ñòåíêà óøèòà ïîñëîéíî äî äðåíàæà. Àñåïòè÷åñêàÿ íàêëåéêà.
Îáùàÿ êðîâîïîòåðÿ 500 ìë. Ìî÷à ïî êàòåòåðó 150 ìë.
Ìåäèêàìåíòîçíàÿ òåðàïèÿ.
Ñ öåëüþ îáåçáîëèâàíèÿ
Rp.: Sol. Morphini 1% — 1ml
D.t.d ¹10 in amp.
S. Âíóòðèìûøå÷íî ÷åðåç 6 ÷àñîâ
Rp.: Sol. Analgyni 50%-2,0 ml
D.t.d ¹10 in amp.
S. Âíóòðèìûøå÷íî 2 ðàçà â äåíü
Äåñåíñèáèëèçèðóþùàÿ òåðàïèÿ
Rp.: Sol. Dimedroli 1%-1 ml
D.t.d ¹10 in amp.
S. Âíóòðèìûøå÷íî 2 ðàçà â äåíü
Àíòèáàêòåðèàëüíàÿ òåðàïèÿ
Rp.: Sol. Ampicillini 1,0 ml
D.t.d ¹30
S. Âíóòðèìûøå÷íî 4 ðàçà â äåíü
Ñ öåëüþ ñòèìóëÿöèè ãåìîïîýçà
Rp.: Dragee «Ferrogradumetum» ¹30
D.S. Ïî 1 äðàæå 2 ðàçà â äåíü
Ñ ãåìîñòàòè÷åñêîé öåëüþ ïðîèçâåäåíî:
18.Õ. 99 Ïåðåëèâàíèå ñâåæåçàìîðîæåííîé ïëàçìû 260 ìë âíóòðèâåííî êàïåëüíî
19.Õ.99 Ïåðåëèâàíèå ñâåæåçàìîðîæåííîé ïëàçìû 260 ìë âíóòðèâåííî êàïåëüíî
Ñìåíà ïîâÿçêè 21.Õ è 25.Õ
Ïðîãíîç.
Ïðîãíîç â îòíîøåíèè æèçíè, âûçäîðîâëåíèÿ, òðóäîñïîñîáíîñòè — áëàãîïðèÿòíûé.
Ýïèêðèç
êèñòà ÿè÷íèê êëèíè÷åñêèé ïîëèêèñòîç
Ïðè ïîñòóïëåíèè ïðåäúÿâëÿëà æàëîáû íà áîëè â æèâîòå, îñîáåííî ñèëüíûå ñïðàâà â îáëàñòè ðåæóùåãî õàðàêòåðà, îáùóþ ñëàáîñòü, ãîëîâîêðóæåíèå. Íà îñíîâàíèè æàëîá áîëüíîé íà áîëè âíèçó æèâîòà, ãîëîâîêðóæåíèå; äàííûõ îáúåêòèâíûõ èññëåäîâàíèé: æèâîò ìÿãêèé, áîëåçíåííûé, áîëüøå ñïðàâà, ïîâûøåííàÿ ïîäâèæíîñòü ìàòêè, òÿæèñòîñòü, ÷óâñòâèòåëüíîñòü ïðèäàòêîâ ñëåâà, ÷óâñòâèòåëüíîñòü çàäíåãî ñâîäà, êðîâÿíèñòûå ìåíñòðóàëüíûå âûäåëåíèÿ; äàííûõ ëàáîðàòîðíîãî èññëåäîâàíèÿ: ñíèæåíèÿ êîëè÷åñòâà ýðèòðîöèòîâ, ãåìîãëîáèíà, ãåìàòîêðèòà è äàííûõ êóëüäîöåíòåçà — ïîëó÷åíà ò¸ìíàÿ êðîâü â çíà÷èòåëüíîì êîëè÷åñòâå íå îáðàçóþùàÿ ñãóñòêà ïîñòàâëåí ïðåäâàðèòåëüíûé äèàãíîç: ðàçðûâ êèñòû ÿè÷íèêà ñïðàâà ïðîâåäåíà îïåðàöèÿ: àbrasio cavi uteri. Íèæíÿÿ ñðåäèííàÿ ëàïàðîòîìèÿ. Ðåçåêöèÿ ÿè÷íèêîâ ñ îáåèõ ñòîðîí. Ñàëüïèíãýêòîìèÿ ñïðàâà. Äðåíàæ áðþøíîé ïîëîñòè. Îêîí÷àòåëüíûé êëèíè÷åñêèé äèàãíîç:
Ðàçðûâ êèñòû ÿè÷íèêà ñïðàâà, ïîëèêèñòîç, ïðàâîñòîðîííèé ñàëüïèíãèò.
Ïîñëåîïåðàöèîííûé ïåðèîä áåç îñëîæíåíèé.
Ïîëó÷àåò ñëåäóþùóþ òåðàïèþ.
Sol. Analgyni 50%-2,0 ml
Âíóòðèìûøå÷íî 2 ðàçà â äåíü ñ 18.Õ
Sol. Dimedroli 1%-1 ml
Âíóòðèìûøå÷íî 2 ðàçà â äåíü ñ 18.Õ
Sol. Ampicillini 1,0 ml
Âíóòðèìûøå÷íî 4 ðàçà â äåíü ñ 18.Õ
Dragee «Ferrogradumetum» ¹30 ñ 20.Õ
Ïî 1 äðàæå 2 ðàçà â äåíü
Sol. Morthini 1% — 1ml
Âíóòðèìûøå÷íî ÷åðåç 6 ÷àñîâ âñåãî 10 èíüåêöèé
18.Õ.99 Ïåðåëèâàíèå ñâåæåçàìîðîæåííîé ïëàçìû 260 ìë âíóòðèâåííî êàïåëüíî
19.Õ.99 Ïåðåëèâàíèå ñâåæåçàìîðîæåííîé ïëàçìû 260 ìë âíóòðèâåííî êàïåëüíî
 íàñòîÿùåå âðåìÿ ïðîäîëæàåò ëå÷åíèå â ãèíåêîëîãè÷åñêîì îòäåëåíèè 5 ÃÊÁ.
Ðàçìåùåíî íà Allbest.ru
Источник
Опухолевидные образования яичников обычно разделяют на функциональные кисты (ненеопластические процессы) и опухоли (неопластические процессы).
- Патогенез кисты яичника
- Эпидемиология кисты яичника
- Симптомы
- Диагностика кисты яичника
- Лечение
Патогенез кисты яичника
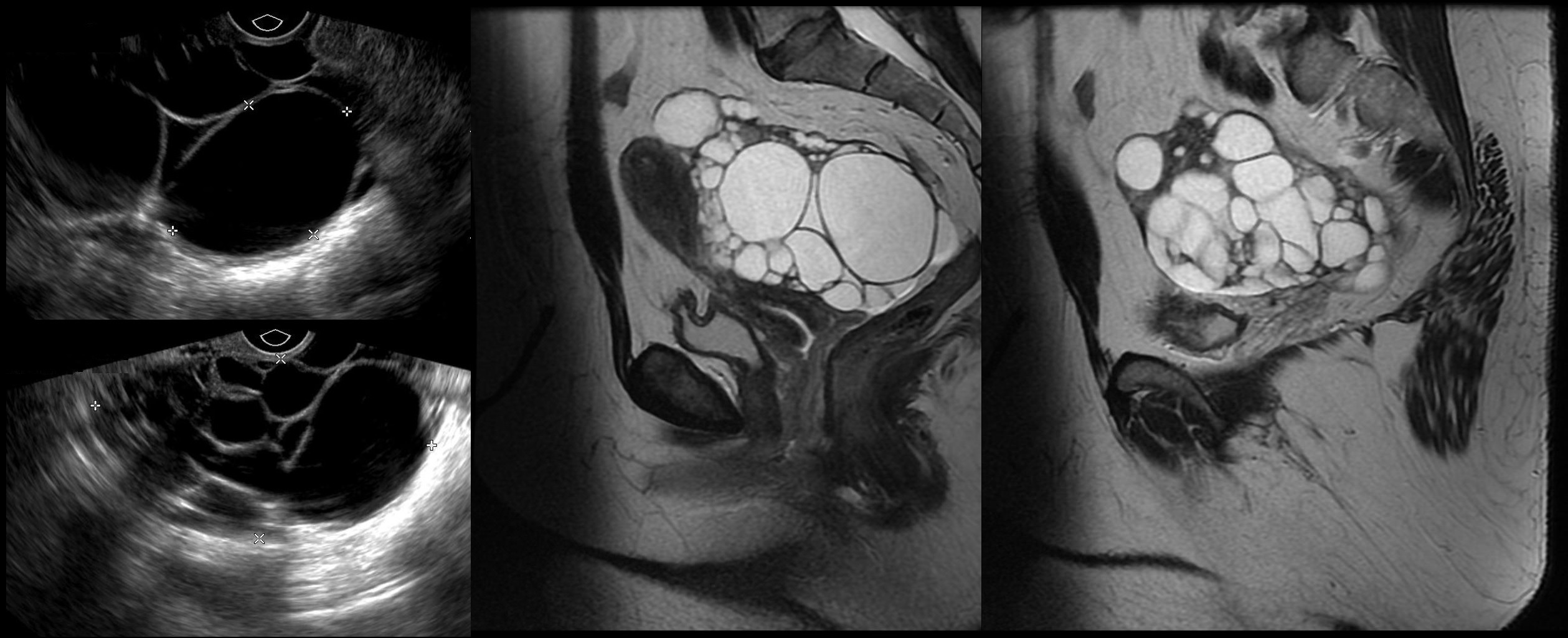
Функциональные кисты возникают в нормально функционирующем яичнике в ответ на физиологические процессы, которые в нем происходят. Наиболее часто в яичнике образуются фолликулярные кисты, кисты желтого тела и текалютеиновые кисты.
Фолликулярные кисты являются наиболее частыми функциональными кистами яичников. Причиной образования фолликулярной кисты является отсутствие разрыва фолликула в течение процесса его созревания. Фолликулярные кисты варьируют по размерам от 3 до 8 см, обычно они являются бессимптомными и односторонними. Большие фолликулярные кисты могут пальпироваться при гинекологическом бимануальном исследовании и усложняться искажением придатков матки. Большинство фолликулярных кист спонтанно регрессирует в течение 60 дней.
Кисты желтого тела также являются частыми в яичниках и возникают во II (лютеиновую) фазу менструального цикла вследствие увеличения (более 3 см) желтого тела или кровоизлияния в желтое тело (геморрагические кисты желтого тела) и не регрессируют в течение следующих 14 дней. Эти кисты могут вызывать задержку менструации и боли в соответствующем нижнем квадранте живота. При разрыве кисты желтого тела пациентки испытывают острую боль внизу живота. При клиническом исследовании и ультразвуковой обнаруживают признаки гемоперитонеума во II фазу менструального цикла.
Текалютеиновые кисты — небольшие двусторонние кисты яичников, наполненные светлой жидкостью соломенного цвета. Эти кисты возникают вследствие стимуляции яичников аномально высоким уровнем р-хорионического гонадотропина человека (Р-ХГЧ) и наблюдаются при пузырном заносе, хориокарциноме, лечении кломифеном т.д.
Эпидемиология кисты яичника
Всех опухолевидных образований яичников у женщин репродуктивного возраста функциональные кисты составляют 75%, опухоли яичников — 25% случаев. Хотя функциональные кисты яичников могут образовываться в любом возрасте, они являются наиболее частыми в период между пубертатом и менопаузой. В пременопаузе наблюдается усиленная стимуляция яичника гонадотропинами, что также способствует частому образованию функциональных кист. Курящие женщины имеют двукратное увеличение риска образования функциональных кист яичников.
Симптомы
Анамнез. Пациентки с функциональными кистами яичников могут выявлять многочисленные симптомы в зависимости от типа кисты. Фолликулярные кисты в большинстве случаев протекает бессимптомно и лишь иногда могут вызывать нарушения менструального цикла, увеличение межменструальных интервалов или сокращение цикла. Большие фолликулярные кисты могут вызывать острую тазовую боль, диспареунию и искажение придатков матки.
Кисты желтого тела могут вызывать локальную тазовую боль, аменорею или задержку менструации. Острая боль в животе может быть обусловлена геморрагической кистой желтого тела (кровоизлиянием в кисту желтого тела), искажением придатков матки или разрывом фолликулярной кисты.
Объективное исследование. Результаты бимануального гинекологического исследования варьируют в зависимости от типа кисты. Чтобы дифференцировать тип кисты, применяют ультрасонографические исследования. Фолликулярные кисты обычно являются меньшими, чем 8 см, однокамерными и тонкостенными, с гипоэхогенным однородным содержимым.
Кисты желтого тела могут быть большими, чем фолликулярные, с неоднородной эхоструктуой, более твердыми и солиднымы при пальпации. Иногда сопровождаются гемоперитонеумом, острой абдоминальной болью и синдромами раздражения брюшины.
Диагностика кисты яичника
После исследования анамнеза и получения данных объективного гинекологического исследования важнейшую роль в дифференциации типа кисты играет ультрасонография органов малого таза. С помощью ультразвуковой обнаруживают точные размеры, локализацию, структуру кисты, наличие в ней жидкости или солидного компонента, что во многих случаях определяет характер лечения. Но ультрасонография не является специфической в выявлении доброкачественного или злокачественного характера яичникового образования.
Пациенткам с высоким риском развития рака яичников проводят исследование в сыворотке крови уровня СА-125. Хотя его уровень повышается при эпителиальных злокачественных опухолях яичников, СА-125 не может быть скрининговым тестом в связи с недостаточной чувствительностью и специфичностью.
Дифференциальный диагноз функциональных кист яичников включает:
- эктопическую беременность,
- воспалительные заболевания органов таза,
- искажения придатков матки,
- тубоовариальные абсцессы,
- эндометриоз,
- миому матки (обычно субсерозную и на ножке),
- опухоли яичников.
Лечение
Лечение пациенток с функциональными кистами яичников зависит от характера кисты и возраста больных. Яичники или яичниковые опухолевидные образования, пальпируются в постменопаузе и пременопаузе, обычно являются подозрительными относительно возможной малигнизации и подлежат активному ведению путем эксплоративной лапароскопии или лапаротомии, оофоректомии или аднексэктомия.
Ведение пациенток с кистозными образованиями яичников
Возраст больных | Размер кисты, см | Вадение пациенток |
До менархе Репродуктивный Постменопауза | >2 <6 6-8 >8 Пальпирующиеся яичники | Эксплоративная лапароскопия |
У пациенток в репродуктивном возрасте наличие кистозных образований яичников диаметром > 8 см в течение > 60 дней солидной или сложной ультразвуковой структуры также подозрительно по опухолевого процесса и является показанием к диагностической (эксплоративной) лапароскопии или лапаротомии и яичниковой цистэктомии.
Пациенткам репродуктивного возраста с кистами диаметром менее 6 см рекомендуют наблюдение в течение 2 мес (время спонтанной регрессии фолликулярных кист) или как альтернативу назначают лечение оральными контрацептивами в течение 2 мес с целью подавления стимулирующего влияния гонадотропинов на яичники и кисту и профилактики образования кист в будущем. Кисты, которые не регрессируют в течение 60 дней во время наблюдения или применения оральных контрацептивов, нуждаются в контрольном ультразвуковом исследовании и эксплоративной лапароскопии, яичниковой цистэктомии.
Источник