Двурогая матка беременность и миома матки
Заболевания матки включают, в том числе, ее аномалии и миому. Эти заболевания принадлежат к доброкачественным изменениям. Верхняя часть влагалища, шейка матки, матка и маточные (фаллопиевы трубы) образуются путем слияния парамезонефральных (мюллеровых) протоков.
- Аномалии матки
- Миома матки
- Клиническая манифестация миомы
Аномалии матки
Патогенез. Анатомические аномалии матки (мюллеровы аномалии) возникают во время органогенеза, обычно вследствие неполного слияния мюллеровых протоков, неполного развития одного или обеих протоков или дегенерации мюллеровых протоков (мюллерова агенезия). Такие мюллеровы аномалии очень варьируют по форме и тяжести от простой перегородки или двурогой матки до полной дупликации матки, шейки и влагалища. Наиболее частой аномалией является матка с перегородкой вследствие неполного слияния парамезонефральных протоков. Многочисленные аномалии матки нередко ассоциируются с аномалиями мочевых путей и паховыми грыжами.
Эпидемиология. Анатомические аномалии матки очень редки и наблюдаются в 0,02% женщин. Некоторое увеличение частоты аномалий матки может быть связано с возможным влиянием диэтилстилбэстрола (ДЭС) в период с 1940 по 1971 годы.
Клиническая манифестация
Анамнез. Некоторые аномалии матки могут быть бессимптомными и вообще недиагностированными, тогда как другие могут проявляться с началом менструаций (менархе) или при обследовании по поводу бесплодия. Симптомы, ассоциированные с аномалиями матки, включают аменорею, дисменорея, диспареунию, циклическую тазовую боль и бесплодие.
Матка с перегородкой состоит преимущественно из коллагеновых волокон и не имеет адекватного кровоснабжения для поддержания плацентации и прогрессирования беременности. Итак, около 25% женщин с наличием перегородки в матке страдают от привычного невынашивания беременности в I триместре.
Двурогая матка сопровождается тяжелыми нарушениями, чем матка с перегородкой. Осложнения, возникающие при двурогой матке, больше связаны с маленьким размером рогов матки, чем с недостаточным кровоснабжением. Поэтому двурогая матка чаще сопровождается привычным выкидышем во II триместре беременности, преждевременными родами, аномалиями положения и предлежанием плода.
Диагностика аномалий развития матки проводится с учетом клинических данных, а также результатов:
- ультрасонографии,
- компьютерной и магнитно-резонансной томографии,
- соногистерографии,
- гистеросальпингографии,
- гистероскопии,
- лапароскопии.
Лечение. Во многих случаях аномалии матки не требуют лечения, но при возникновении патологических симптомов или нарушении репродуктивной функции план корректирующих мероприятий должен быть определен. Маточная перегородка может быть удалена при оперативной гистероскопии. Содействие поддержке беременности в случае двурогой матки также может быть достигнуто хирургическим путем. При циклическом тазовом боли, обусловленной функционирующим рудиментарным рогом матки, не сообщается с полостью матки, он подлежит хирургическому (лапароскопическом) удалению.
Миома матки
Миома матки (лейомиома, фиброма, фибромиома) — доброкачественная опухоль, возникающая вследствие локальной пролиферации гладких мышечных клеток матки. Миома часто возникает у женщин репродуктивного возраста и регрессирует после менопаузы. Эта доброкачественная опухоль является наиболее частым показанием к хирургическим операциям у женщин во многих странах мира.
Около 1/3 всех гистеректомий выполняется по поводу миомы матки. Но во многих случаях миома матки не вызывает симптомов и не требует лечения. Потребность в лечении при миоме матки возникает в тех случаях, когда ее локализация и / или размеры приводят к возникновению маточных кровотечений, тазовой боли, симптомов сжатия смежных органов (частое непроизвольное мочеиспускание, запоры) или бесплодия.
Патогенез. Этиологический фактор миомы матки не определен, но известно, что каждая миома матки является моноклональной, т.е. развивается из одной мышечной клетки. Предложены теории развития миомы матки из гладкомышечной клетки миометрия; из гладкомышечных клеток маточных артерий; путем метапластической трансформации соединительнотканных клеток или персистирующих эмбриональных остатков.
Последними исследованиями выявлено небольшое количество генов, мутации которых наблюдают в клетках миомы, но не в нормальном миометрии. Миома матки является гормонально чувствительной и увеличивается при эстрогенном воздействии (при беременности, при применении экзогенных эстрогенов). После менопаузы миома почти всегда прекращает расти и атрофируется вследствие эндогенного дефицита эстрогенов.
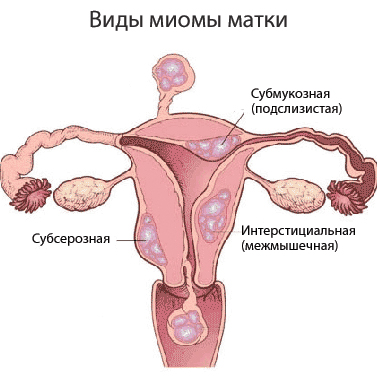
Миома матки классифицируется в зависимости от локализации по отношению к стенке матки таким образом:
- субмукозная (подслизистая);
- интрамуральная (в мышечной стенке матки, межмышечная);
- субсерозная (под серозной оболочкой матки).
Наиболее часто встречается интрамуральная миома матки. Подслизистая и субсерозная миомы могут образовывать ножку. Миомы на ножке могут становиться паразитическими миомами при присоединении к тазовым органам или сальнику и образовании с ними общего кровоснабжения.
Миома матки имеет псевдокапсулу, которая состоит из сжатых гладкомышечных клеток и лимфатических сосудов. При росте миомы может наблюдаться нарушение ее кровоснабжения, инфаркт и некроз, что вызывает болевой синдром. Дегенеративные изменения миомы также включают гиалинизацию, кистозную дегенерацию, красную (геморрагическую) кальцификацию и саркоматоз. В течение беременности рост миом в 10% случаев может приводить к развитию инфарктов и геморрагической (красной) дегенерации.
Малигнизирующий потенциал миомы матки окончательно не определен. Полагают, что малигнизующая трансформация миомы матки может иметь место в 1: 1000 случаев. Но эти случаи могут представлять собой развитие саркомы, а не малигнизации существующей миомы.
Эпидемиология. До 40-летнего возраста миома матки развивается у 20-40% женщин. Частота варьирует в зависимости от расовых и географических особенностей, увеличиваясь у представителей негроидной расы.
Факторы риска миомы матки включают пременопаузальный возраст, ожирение, негроидную расу (риск миомы в 3-5 раз выше). Частота миомы матки является большей у некурящих женщин.
Клиническая манифестация
Анамнез. У большинства женщин (50-65%) миома матки имеет бессимптомное течение. В случае симптомной миомы матки наиболее частой жалобой больных является аномальные маточные кровотечения. Маточные кровотечения чаще развиваются при росте субмукозных миом в полость матки, но могут провоцироваться также сосуществующих гиперплазией эндометрия, аденомиозом и даже раком эндометрия.
Кровотечения обычно возникают во время менструаций, которые становятся более интенсивными и продолжительными (меноррагия). Длительная значительная кровопотеря, вызванная миомой матки, может приводить к развитию железодефицитной анемии, общей слабости и головокружения.
Может быть несколько причин дисфункциональных маточных кровотечений при миоме матки:
- увеличение площади поверхности эндометрия;
- появление язв эндометрия в области миомы;
- сопутствующая гиперплазия эндометрия у соединения миомы и нормального эндометрия;
- недостаточная контрактильная способность стенки миометрия для закрытия спиральных артерий течение менструации вследствие его дисторсии миомой;
- аномальная микроваскуляризация со стазом и изменения венозного дренажа.
Тазовая боль не является частым симптомом при миоме матки, если не развивается нарушение кровоснабжения миомы. Такое осложнение чаще имеет место в случае субсерозной миомы на ножке. Кроме того, пациентки с миомой матки могут жаловаться на вторичную дисменорею (болезненные менструации), особенно в сочетании с меноррагией или менометрорагией (маточными кровотечениями, возникающими с частыми нерегулярными интервалами).
Симптомы сжатия смежных органов, ощущение давления, наполненности или тяжести в тазу зависят от количества, локализации и размеров миом. При локализации миомы недалеко от мочевого пузыря или прямой кишки пациентки могут жаловаться на частое мочеиспускание и даже задержку мочи, запоры.
Миома матки также ассоциируется с ростом частоты бесплодия, хотя отвечает за это осложнения лишь в 2-10% случаев. Миомы матки могут смещать цервикальный канал, маточные трубы или полость матки, уменьшает возможность оплодотворения и имплантации зародыша и в ряде случаев способствует невольным выкидышам. Но большинство женщин с миомой матки сохраняют способность к оплодотворению.
В связи с тем, что миомы матки сохраняют потенциал увеличения в течение беременности, они могут быть причиной ЗВУР плода, нарушений положения и предлежания плода, преждевременных родов и аномалий родовой деятельности. Они могут блокировать продвижение предлежащей части плода, что вызывает необходимость выполнения кесарева сечения.
Объективное обследование. В зависимости от размера и локализации, миома матки может быть доступна пальпации при бимануальном гинекологическом исследовании или при пальпации живота. При бимануальном исследовании обычно обнаруживают безболезненную неравномерно увеличенную бугристую или узловатую матку твердой или мясистой консистенции.
Диагностика. Дифференциальный диагноз миомы матки зависит от клинических симптомов. При бессимптомных миомах диагноз часто определяют случайно при рутинном гинекологическом или патогистологическом исследовании.
Ультрасонография органов малого таза является наиболее применяемым и высокоинформативным методом диагностики миомы матки. При ультразвуковом исследовании миомы матки имеют вид гипоэхогенных округлых образований среди нормальной ткани миометрия. Для уточнения локализации миом (что важно для выбора метода их лечения) используют дополнительные методы обследования: магнитно-резонансную томографию, контрастную ультрасонографию с введением в полость матки стерильного изотонического раствора хлорида натрия (гидросонография или соногистерография) и гистероскопию.
Лечение. Большинство случаев бессимптомной миомы матки не требует лечения, методом выбора является наблюдение за больным и ростом миоматозных узлов каждые 6 мес. Но диагноз миомы матки должен быть подтвержден путем исключения возможности других опасных состояний.
В случае тяжелого болевого синдрома, бесплодия, присоединение симптомов обструкции мочевых путей или рост миомы в постменопаузе больные с миомой матки подлежат лечению. Выбор метода лечения зависит от возраста, наличия беременности, репродуктивных намерений, размера и локализации миом.
Целью медикаментозного лечения миомы матки является уменьшение влияния циркулирующих эстрогенов. С этой целью используют медроксипрогестерон (депопровера); даназол; агонисты гонадотропин-рилизинг-гормона (золадекс, декапептил, госерелин, нафарелин, люпрон) в течение 3-6 мес. К сожалению, прекращение лечения приводит к восстановлению роста миомы. Для женщин пременопаузального возраста это лечение является временной мерой, пока не произойдет уменьшение влияния эндогенных эстрогенов.
Эмболизация маточной артерии (ЭМА) является альтернативой хирургическому лечению миомы матки. Популярность ЕМА увеличивается в течение последних лет. Это малоинвазивная процедура, которая заключается в катетеризации бедренной артерии под рентгеноскопическим контролем и введении через нее синтетических эмболов в маточную артерию.
Целью этой процедуры является уменьшение кровоснабжения миомы матки, вызывает дегенерацию и некроз миоматозных узлов. В связи с неспецифичностью такого лечения, кровоток матки и / или яичников также может уменьшаться. Итак, ЕМА не должна применяться у женщин готовы сохранения репродуктивной функции и будущей беременности.
Показания к хирургическому лечению миомы матки включают аномальные маточные кровотечения, анемизацию больных, тазовую боль, большие размеры опухоли, симптоматическое сжатие смежных органов, быстрый рост миомы и бесплодие.
Показания к хирургическому лечению миомы матки
- Аномальные (дисфункциональные) маточные кровотечения, которые вызывают анемию
- Сильный тазовая боль или вторичная дисменорея
- Размер матки > 12 нед беременности
- Частое мочеиспускание или задержка мочи, запоры
- Рост миомы в постменопаузе
- Бесплодие
- Быстрый рост опухоли
Миомэктомия (консервативная миомэктомия) — органосохраняющая операция, заключающаяся в хирургической резекции одной или нескольких миом со стенки матки. Миомэктомию обычно выполняют больным с симптомными миомами, готовым сохранить свой репродуктивный потенциал. Миомэктомия может быть выполнена гистероскопическим, лапароскопическим, вагинальным или лапаротомным доступом, в зависимости от клинической ситуации.
Недостатком миомэктомии есть возможность рецидивного роста миомы матки в 50% случаев, а также возможность образования послеоперационного спаечного процесса, что в дальнейшем приводит к развитию болевого синдрома и бесплодия.
Гистерэктомия является дефинитивным (окончательным) лечением миомы матки. Вагинальная или лапароскопическая гистерэктомия более целесообразной при небольших размерах матки, отсутствии значительного спаечного процесса. Абдоминальная гистерэктомия избирается при больших многочисленных миомах, что затрудняет их удаление вагинальным путем. Симультанная овариоектомия является показанной у женщин в возрасте> 45 лет в связи с нарушением кровоснабжения яичников в случае удаления матки. Хирургическое лечение не выполняют во время беременности.
Мониторинг больных. Если пациенткам с миомой матки не выполняется гистерэктомия, они подлежат тщательному наблюдению, включающему оценку размеров матки и локализации опухолей, обязательную оценку состояния придатков матки. Быстрый рост размеров миомы матки в постменопаузе может быть признаком развития лейомиосаркомы и требует срочного дополнительного обследования. Применение постменопаузальных эстрогенов и пременопаузальных низкодозированных оральных контрацептивов не увеличивают риск для пациенток.
Источник
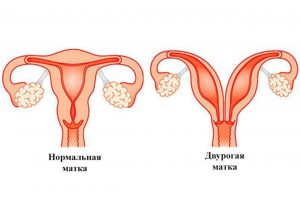
 Двурогая матка – это врожденный порок развития, при котором происходит расщепление полости органа на две части. Беременность при такой патологии возможна, но есть некоторые ограничения. У женщин с двурогой маткой существенной выше вероятность самопроизвольного выкидыша, преждевременных родов и иных опасных осложнений.
Двурогая матка – это врожденный порок развития, при котором происходит расщепление полости органа на две части. Беременность при такой патологии возможна, но есть некоторые ограничения. У женщин с двурогой маткой существенной выше вероятность самопроизвольного выкидыша, преждевременных родов и иных опасных осложнений.
Причины развития патологии
В норме матка представляет собой полый мышечный орган. По форме она напоминает перевернутую грушу. У матки выделяют дно, тело и шейку. Наружная часть шейки матки видна при гинекологическом осмотре.
Двурогая матка – одна из частых гинекологических аномалий. Она встречается у 0,5-1% женщин. Образование двурогой матки происходит на 10-14-й неделе внутриутробного развития. Причина патологии – неполное слияние мюллеровых протоков. В результате образуется матка, полость которой разделена на два рога.
Точные причины развития патологии неизвестны. Предполагается влияние таких факторов:
- прием лекарственных препаратов;
- лучевое облучение;
- гиповитаминоз;
- интоксикация алкоголем, наркотиками;
- курение;
- проживание в экологически неблагоприятных условиях;
- эндокринные заболевания матери.
Нередко двурогая матка сочетается с пороками развития мочевыделительной системы.
Классификация
Анатомические варианты:
- Двурогая матка с полной перегородкой. Разделение полости начинается на уровне маточно-крестцовых связок. Образуются две отдельные ниши. Форма частей матки бывает различной. Беременность может благополучно развиваться в одном из полноценных рогов.
- Двурогая матка с неполной перегородкой. Расщепление проходит в середине или верхней трети между рогами. Форма частей матки обычно одинаковая. Зачатие и вынашивание ребенка возможно, но неправильная форма матки создает угрозу прерывания беременности.
В гинекологической практике чаще встречаются такие варианты:
- Седловидная матка. Отмечается небольшое углубление в дне органа – результат неполного разделения рогов.
- Двурогая матка с атрезией одного рога. Просвет одной части органа зарастает. Это может быть и врожденная патология, но чаще – результат воспалительного процесса после аборта или выкидыша.
- Двурогая матка с полной атрезией полости. Формируется во внутриутробном периоде. Происходит не только нарушение развития мюллеровых протоков, но и заращение их просвета.
При двурогой матке обе части органа выходят в общий цервикальный канал. Если канал шейки полностью разделен, говорят об удвоении матки.
Как распознать болезнь до беременности?
Патология отличается бессимптомным течением. Большинство женщин не предъявляет никаких жалоб. Порок развития выявляется только при первом ультразвуковом скрининге во время беременности или при обследовании по иному поводу.
Возможно появление таких симптомов:
- Альгодисменорея. Боль во время менструации возникает в том случае, если нарушается отток крови из рогов матки. Болевой синдром наблюдается преимущественно при горизонтальном расположении рогов.
- Нарушения менструального цикла: обильные и длительные месячные. Полименорея объясняется увеличенным объемом эндометрия и затрудненной эвакуацией крови из рогов матки.
- Маточные кровотечения. Возникают на фоне избыточного эндометрия.
Выставить диагноз можно при ультразвуковом исследовании. В ходе УЗИ врач может оценить расположение матки, выделить два рога, определить степень расщепления органа. До беременности исследование проводится на 5-7-й день цикла (после окончания менструации).
Для подтверждения диагноза вне беременности проводится:
- гистерография;
- компьютерная томография;
- лапароскопия.
Течение беременности при двурогой матке
Беременность при двурогой матке должна быть запланированной. Рекомендуется до зачатия ребенка сделать УЗИ тазовых органов и выявить отклонения. Важно знать форму двурогой матки, чтобы спрогнозировать исход возможной беременности.
Бесплодие – не обязательный спутник порока развития матки. Многим женщинам удается благополучно зачать и выносить ребенка. С акушерской точки зрения выделяют два наиболее благоприятных варианта:
- Седловидная матка. Незначительный изгиб дна не мешает имплантации плодного яйца, формированию плаценты и вынашиванию беременности.
- Беременность в полноценном роге. С ростом плода часть матки будет растягиваться, тогда как второй рог останется небольших размеров. При достаточной емкости рога беременность будет проходить без отклонений.
Двурогая матка не препятствует зачатию ребенка. Проблемы возникают при вынашивании плода:
- Внематочная беременность. Эмбриональные нарушения могут привести к тому, что между полостью матки и маточными трубами не будет полноценного сообщения. Плодное яйцо прикрепится к стенке фаллопиевой трубы, и возникнет внематочная беременность.
- Нарушение имплантации. Если плодное яйцо не находит места для полноценного прикрепления, оно не получает питательных веществ. Эмбрион погибает, происходит выкидыш на сроке 1-2 недели (до задержки менструации).
- Беременность в неполноценном роге. Если плоду не хватит места для полноценного развития, он погибнет. При двурогой матке выкидыши чаще происходят в I триместре.
- Плацентарная недостаточность. Неполноценное кровоснабжение одного из рогов матки ведет к тому, что плод не получает питательные вещества и кислород в полном объеме. Плацента не справляется со своей функцией. Возникает гипоксия плода, отмечается задержка его развития.
- Неправильное положение плода. В двурогой матке ребенок нередко занимает вынужденное положение: косое или поперечное.
- Тазовое предлежание плода. В двурогой матке у ребенка меньше возможностей для маневров, и зачастую он остается в тазовом предлежании после 30 недель.
- Отслойка плаценты. В неполноценной матке возрастает риск развития патологии и обильного кровотечения. Отслойка плаценты создает угрозу жизни матери и плоду.
- Преждевременные роды. При малой емкости рога матки, плацентарной недостаточности и иных сопутствующих факторах могут случиться роды на сроке 22-37 недель.
В медицинской литературе описаны случаи многоплодной беременности при двурогой матке. Плоды развивались изолированно в каждом роге. Такие дети редко рождаются доношенными, поскольку емкость рогов матки ограничена. Высока вероятность и прерывания беременности до 22 недель.
Особенности ведения беременности:
- Контрольные ультразвуковые исследования. УЗИ проводится на сроке 3-5 недель для оценки расположения эмбриона в матке. При отсутствии осложнений далее проводятся плановые ультразвуковые скрининги в каждом триместре. По показаниям УЗИ выполняется на любом сроке.
- Половой и физический покой. Рекомендуется воздержаться от интимной жизни, не поднимать тяжести, не заниматься спортом и не перенапрягаться.
Роды при пороке развития матки
Роды через естественные родовые пути возможны при соблюдении условий:
- беременность протекает без осложнений, которые могли бы стать показаниями для кесарева сечения;
- нет препятствия для прохождения ребенка через родовые пути;
- удовлетворительное состояние женщины и плода.
В остальных ситуациях показано плановое кесарево сечение. Если высок риск прерывания беременности после 22 недель, может быть предложена экстренная операция до срока.
Методы лечения
Показания для хирургического вмешательства:
- бесплодие;
- привычное невынашивание (два и более выкидышей).
Цель лечения – создать единую полноценную полость матки для благополучного вынашивания плода.
Самая распространенная методика – операция Штрассманна:
- Рассечение дна матки поперечным разрезом.
- Иссечение перегородки между рогами матки.
- Соединение частей матки и создание общей полости.
Операция выполняется классическим лапаротомным доступом или при гистероскопии. В последнем случае не делается разрез брюшной стенки. Гистероскопия протекает легче и реже сопровождается осложнениями.
Планировать беременность можно спустя 6-12 месяцев после операции. До зачатия ребенка рекомендуется установка внутриматочной спирали.
После хирургического лечения риск прерывания беременности снижается. Если после операции объем матки остается недостаточным, и проблема сохраняется, можно обратиться к вспомогательным репродуктивным технологиям. В этой ситуации показано ЭКО с программой суррогатного материнства.

Меня зовут Екатерина, и я врач акушер-гинеколог. Я умею не только лечить людей, но и писать об этом. Образование: ЮУГМУ, педиатрический факультет, специализация на кафедре акушерства и гинекологии.
Источник