Двурогая матка и миома

Заболевания матки включают, в том числе, ее аномалии и миому. Эти заболевания принадлежат к доброкачественным изменениям. Верхняя часть влагалища, шейка матки, матка и маточные (фаллопиевы трубы) образуются путем слияния парамезонефральных (мюллеровых) протоков.
- Аномалии матки
- Миома матки
- Клиническая манифестация миомы
Аномалии матки
Патогенез. Анатомические аномалии матки (мюллеровы аномалии) возникают во время органогенеза, обычно вследствие неполного слияния мюллеровых протоков, неполного развития одного или обеих протоков или дегенерации мюллеровых протоков (мюллерова агенезия). Такие мюллеровы аномалии очень варьируют по форме и тяжести от простой перегородки или двурогой матки до полной дупликации матки, шейки и влагалища. Наиболее частой аномалией является матка с перегородкой вследствие неполного слияния парамезонефральных протоков. Многочисленные аномалии матки нередко ассоциируются с аномалиями мочевых путей и паховыми грыжами.
Эпидемиология. Анатомические аномалии матки очень редки и наблюдаются в 0,02% женщин. Некоторое увеличение частоты аномалий матки может быть связано с возможным влиянием диэтилстилбэстрола (ДЭС) в период с 1940 по 1971 годы.
Клиническая манифестация
Анамнез. Некоторые аномалии матки могут быть бессимптомными и вообще недиагностированными, тогда как другие могут проявляться с началом менструаций (менархе) или при обследовании по поводу бесплодия. Симптомы, ассоциированные с аномалиями матки, включают аменорею, дисменорея, диспареунию, циклическую тазовую боль и бесплодие.
Матка с перегородкой состоит преимущественно из коллагеновых волокон и не имеет адекватного кровоснабжения для поддержания плацентации и прогрессирования беременности. Итак, около 25% женщин с наличием перегородки в матке страдают от привычного невынашивания беременности в I триместре.
Двурогая матка сопровождается тяжелыми нарушениями, чем матка с перегородкой. Осложнения, возникающие при двурогой матке, больше связаны с маленьким размером рогов матки, чем с недостаточным кровоснабжением. Поэтому двурогая матка чаще сопровождается привычным выкидышем во II триместре беременности, преждевременными родами, аномалиями положения и предлежанием плода.
Диагностика аномалий развития матки проводится с учетом клинических данных, а также результатов:
- ультрасонографии,
- компьютерной и магнитно-резонансной томографии,
- соногистерографии,
- гистеросальпингографии,
- гистероскопии,
- лапароскопии.
Лечение. Во многих случаях аномалии матки не требуют лечения, но при возникновении патологических симптомов или нарушении репродуктивной функции план корректирующих мероприятий должен быть определен. Маточная перегородка может быть удалена при оперативной гистероскопии. Содействие поддержке беременности в случае двурогой матки также может быть достигнуто хирургическим путем. При циклическом тазовом боли, обусловленной функционирующим рудиментарным рогом матки, не сообщается с полостью матки, он подлежит хирургическому (лапароскопическом) удалению.
Миома матки
Миома матки (лейомиома, фиброма, фибромиома) — доброкачественная опухоль, возникающая вследствие локальной пролиферации гладких мышечных клеток матки. Миома часто возникает у женщин репродуктивного возраста и регрессирует после менопаузы. Эта доброкачественная опухоль является наиболее частым показанием к хирургическим операциям у женщин во многих странах мира.
Около 1/3 всех гистеректомий выполняется по поводу миомы матки. Но во многих случаях миома матки не вызывает симптомов и не требует лечения. Потребность в лечении при миоме матки возникает в тех случаях, когда ее локализация и / или размеры приводят к возникновению маточных кровотечений, тазовой боли, симптомов сжатия смежных органов (частое непроизвольное мочеиспускание, запоры) или бесплодия.
Патогенез. Этиологический фактор миомы матки не определен, но известно, что каждая миома матки является моноклональной, т.е. развивается из одной мышечной клетки. Предложены теории развития миомы матки из гладкомышечной клетки миометрия; из гладкомышечных клеток маточных артерий; путем метапластической трансформации соединительнотканных клеток или персистирующих эмбриональных остатков.
Последними исследованиями выявлено небольшое количество генов, мутации которых наблюдают в клетках миомы, но не в нормальном миометрии. Миома матки является гормонально чувствительной и увеличивается при эстрогенном воздействии (при беременности, при применении экзогенных эстрогенов). После менопаузы миома почти всегда прекращает расти и атрофируется вследствие эндогенного дефицита эстрогенов.
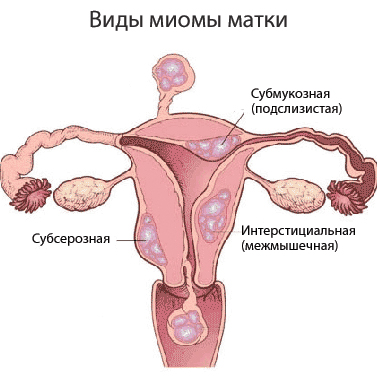
Миома матки классифицируется в зависимости от локализации по отношению к стенке матки таким образом:
- субмукозная (подслизистая);
- интрамуральная (в мышечной стенке матки, межмышечная);
- субсерозная (под серозной оболочкой матки).
Наиболее часто встречается интрамуральная миома матки. Подслизистая и субсерозная миомы могут образовывать ножку. Миомы на ножке могут становиться паразитическими миомами при присоединении к тазовым органам или сальнику и образовании с ними общего кровоснабжения.
Миома матки имеет псевдокапсулу, которая состоит из сжатых гладкомышечных клеток и лимфатических сосудов. При росте миомы может наблюдаться нарушение ее кровоснабжения, инфаркт и некроз, что вызывает болевой синдром. Дегенеративные изменения миомы также включают гиалинизацию, кистозную дегенерацию, красную (геморрагическую) кальцификацию и саркоматоз. В течение беременности рост миом в 10% случаев может приводить к развитию инфарктов и геморрагической (красной) дегенерации.
Малигнизирующий потенциал миомы матки окончательно не определен. Полагают, что малигнизующая трансформация миомы матки может иметь место в 1: 1000 случаев. Но эти случаи могут представлять собой развитие саркомы, а не малигнизации существующей миомы.
Эпидемиология. До 40-летнего возраста миома матки развивается у 20-40% женщин. Частота варьирует в зависимости от расовых и географических особенностей, увеличиваясь у представителей негроидной расы.
Факторы риска миомы матки включают пременопаузальный возраст, ожирение, негроидную расу (риск миомы в 3-5 раз выше). Частота миомы матки является большей у некурящих женщин.
Клиническая манифестация
Анамнез. У большинства женщин (50-65%) миома матки имеет бессимптомное течение. В случае симптомной миомы матки наиболее частой жалобой больных является аномальные маточные кровотечения. Маточные кровотечения чаще развиваются при росте субмукозных миом в полость матки, но могут провоцироваться также сосуществующих гиперплазией эндометрия, аденомиозом и даже раком эндометрия.
Кровотечения обычно возникают во время менструаций, которые становятся более интенсивными и продолжительными (меноррагия). Длительная значительная кровопотеря, вызванная миомой матки, может приводить к развитию железодефицитной анемии, общей слабости и головокружения.
Может быть несколько причин дисфункциональных маточных кровотечений при миоме матки:
- увеличение площади поверхности эндометрия;
- появление язв эндометрия в области миомы;
- сопутствующая гиперплазия эндометрия у соединения миомы и нормального эндометрия;
- недостаточная контрактильная способность стенки миометрия для закрытия спиральных артерий течение менструации вследствие его дисторсии миомой;
- аномальная микроваскуляризация со стазом и изменения венозного дренажа.
Тазовая боль не является частым симптомом при миоме матки, если не развивается нарушение кровоснабжения миомы. Такое осложнение чаще имеет место в случае субсерозной миомы на ножке. Кроме того, пациентки с миомой матки могут жаловаться на вторичную дисменорею (болезненные менструации), особенно в сочетании с меноррагией или менометрорагией (маточными кровотечениями, возникающими с частыми нерегулярными интервалами).
Симптомы сжатия смежных органов, ощущение давления, наполненности или тяжести в тазу зависят от количества, локализации и размеров миом. При локализации миомы недалеко от мочевого пузыря или прямой кишки пациентки могут жаловаться на частое мочеиспускание и даже задержку мочи, запоры.
Миома матки также ассоциируется с ростом частоты бесплодия, хотя отвечает за это осложнения лишь в 2-10% случаев. Миомы матки могут смещать цервикальный канал, маточные трубы или полость матки, уменьшает возможность оплодотворения и имплантации зародыша и в ряде случаев способствует невольным выкидышам. Но большинство женщин с миомой матки сохраняют способность к оплодотворению.
В связи с тем, что миомы матки сохраняют потенциал увеличения в течение беременности, они могут быть причиной ЗВУР плода, нарушений положения и предлежания плода, преждевременных родов и аномалий родовой деятельности. Они могут блокировать продвижение предлежащей части плода, что вызывает необходимость выполнения кесарева сечения.
Объективное обследование. В зависимости от размера и локализации, миома матки может быть доступна пальпации при бимануальном гинекологическом исследовании или при пальпации живота. При бимануальном исследовании обычно обнаруживают безболезненную неравномерно увеличенную бугристую или узловатую матку твердой или мясистой консистенции.
Диагностика. Дифференциальный диагноз миомы матки зависит от клинических симптомов. При бессимптомных миомах диагноз часто определяют случайно при рутинном гинекологическом или патогистологическом исследовании.
Ультрасонография органов малого таза является наиболее применяемым и высокоинформативным методом диагностики миомы матки. При ультразвуковом исследовании миомы матки имеют вид гипоэхогенных округлых образований среди нормальной ткани миометрия. Для уточнения локализации миом (что важно для выбора метода их лечения) используют дополнительные методы обследования: магнитно-резонансную томографию, контрастную ультрасонографию с введением в полость матки стерильного изотонического раствора хлорида натрия (гидросонография или соногистерография) и гистероскопию.
Лечение. Большинство случаев бессимптомной миомы матки не требует лечения, методом выбора является наблюдение за больным и ростом миоматозных узлов каждые 6 мес. Но диагноз миомы матки должен быть подтвержден путем исключения возможности других опасных состояний.
В случае тяжелого болевого синдрома, бесплодия, присоединение симптомов обструкции мочевых путей или рост миомы в постменопаузе больные с миомой матки подлежат лечению. Выбор метода лечения зависит от возраста, наличия беременности, репродуктивных намерений, размера и локализации миом.
Целью медикаментозного лечения миомы матки является уменьшение влияния циркулирующих эстрогенов. С этой целью используют медроксипрогестерон (депопровера); даназол; агонисты гонадотропин-рилизинг-гормона (золадекс, декапептил, госерелин, нафарелин, люпрон) в течение 3-6 мес. К сожалению, прекращение лечения приводит к восстановлению роста миомы. Для женщин пременопаузального возраста это лечение является временной мерой, пока не произойдет уменьшение влияния эндогенных эстрогенов.
Эмболизация маточной артерии (ЭМА) является альтернативой хирургическому лечению миомы матки. Популярность ЕМА увеличивается в течение последних лет. Это малоинвазивная процедура, которая заключается в катетеризации бедренной артерии под рентгеноскопическим контролем и введении через нее синтетических эмболов в маточную артерию.
Целью этой процедуры является уменьшение кровоснабжения миомы матки, вызывает дегенерацию и некроз миоматозных узлов. В связи с неспецифичностью такого лечения, кровоток матки и / или яичников также может уменьшаться. Итак, ЕМА не должна применяться у женщин готовы сохранения репродуктивной функции и будущей беременности.
Показания к хирургическому лечению миомы матки включают аномальные маточные кровотечения, анемизацию больных, тазовую боль, большие размеры опухоли, симптоматическое сжатие смежных органов, быстрый рост миомы и бесплодие.
Показания к хирургическому лечению миомы матки
- Аномальные (дисфункциональные) маточные кровотечения, которые вызывают анемию
- Сильный тазовая боль или вторичная дисменорея
- Размер матки > 12 нед беременности
- Частое мочеиспускание или задержка мочи, запоры
- Рост миомы в постменопаузе
- Бесплодие
- Быстрый рост опухоли
Миомэктомия (консервативная миомэктомия) — органосохраняющая операция, заключающаяся в хирургической резекции одной или нескольких миом со стенки матки. Миомэктомию обычно выполняют больным с симптомными миомами, готовым сохранить свой репродуктивный потенциал. Миомэктомия может быть выполнена гистероскопическим, лапароскопическим, вагинальным или лапаротомным доступом, в зависимости от клинической ситуации.
Недостатком миомэктомии есть возможность рецидивного роста миомы матки в 50% случаев, а также возможность образования послеоперационного спаечного процесса, что в дальнейшем приводит к развитию болевого синдрома и бесплодия.
Гистерэктомия является дефинитивным (окончательным) лечением миомы матки. Вагинальная или лапароскопическая гистерэктомия более целесообразной при небольших размерах матки, отсутствии значительного спаечного процесса. Абдоминальная гистерэктомия избирается при больших многочисленных миомах, что затрудняет их удаление вагинальным путем. Симультанная овариоектомия является показанной у женщин в возрасте> 45 лет в связи с нарушением кровоснабжения яичников в случае удаления матки. Хирургическое лечение не выполняют во время беременности.
Мониторинг больных. Если пациенткам с миомой матки не выполняется гистерэктомия, они подлежат тщательному наблюдению, включающему оценку размеров матки и локализации опухолей, обязательную оценку состояния придатков матки. Быстрый рост размеров миомы матки в постменопаузе может быть признаком развития лейомиосаркомы и требует срочного дополнительного обследования. Применение постменопаузальных эстрогенов и пременопаузальных низкодозированных оральных контрацептивов не увеличивают риск для пациенток.
Источник
В какой филиал Вы хотите обратиться?
Нарушения репродуктивной функции у женщины могут быть связаны с произвольными факторами, в том числе и с аномалиями строения матки. Любые отклонения в структуре этого органа влияют на вероятность наступления беременности, успешность ее течения и благоприятный исход родов. Одним из таких отклонений является двурогость матки.
Двурогая матка — что это такое?
 Для ответа на вопрос, что такое двурогая матка у женщин, нужно осознавать ее строение и форму. В норме матка представляет собой мышечный орган с единой полостью внутри. В этой полости происходит вынашивание плода при зачатии. Однако при двурогости наблюдается раздвоение внутриматочного пространства на две части. От особенностей такого раздвоения зависит степень сложности аномалии и уровень ее воздействия на зачатие и вынашивание плода.
Для ответа на вопрос, что такое двурогая матка у женщин, нужно осознавать ее строение и форму. В норме матка представляет собой мышечный орган с единой полостью внутри. В этой полости происходит вынашивание плода при зачатии. Однако при двурогости наблюдается раздвоение внутриматочного пространства на две части. От особенностей такого раздвоения зависит степень сложности аномалии и уровень ее воздействия на зачатие и вынашивание плода.
Существует три степени расщепления данного органа на полости:
- Полная — выраженное разделение на две независимых друг от друга матки. Они могут иметь общую шейку, переходящую во влагалище, или же обладать отдельными шейками и дополняться частичной влагалищной перегородкой.
- Неполная — разделение происходит только в верхней трети органа, а нижняя его часть образует единую полость.
- Седловидная — при такой аномалии матка имеет одну полость, однако верхняя ее часть отличается сильным углублением, направленным внутрь органа.
От перечисленных степеней сложности зависит то, как выглядит двурогая матка у женщины и насколько могут быть тяжелыми последствия данного отклонения.
Симптомы двурогой матки
Многие женщины не подозревают о наличии этого заболевания, живут полноценной жизнью и узнают о проблеме только после тщательного обследования у гинеколога. Однако большинство других пациенток могут пожаловаться на такие симптомы, как:
- обильные месячные при двурогой матке, переходящие в кровотечения;
- болезненность менструаций;
- устойчивое бесплодие;
- самопроизвольные выкидыши, повторяющиеся несколько раз.
Подобные признаки требуют немедленного обращения к врачу для проведения систематического лечения патологии.
Причины
Двурогая матка не может появиться у здоровой женщины на фоне каких-то других заболеваний или отклонений. Эта аномалия формируется еще в утробном периоде, когда происходит образование данного органа у ребенка. Так как матка появляется в результате объединения мюллеровых протоков, их частичное слияние приводит к формированию двух полостей-рогов. Подобное отклонение у плода также не происходит беспричинно. Ему способствуют негативные факторы, влияющие на женщину во время беременности. К ним относятся:
- радиоактивное облучение;
- прием сильнодействующих препаратов, способных оказывать влияние на ход беременности и на физическое развитие плода;
- курение, употребление алкоголя и наркотиков;
- инфекционные процессы, вызванные гриппом, корью, токсоплазмозом, краснухой, сифилисом и прочими болезнями;
- эндокринные патологии (особенно сахарный диабет и усиленная выработка гормонов щитовидной железой);
- пороки сердца;
- недостаток витаминов;
- психические перегрузки.
У плода может сформироваться двурогая матка при беременности матери только в первые недели и месяцы вынашивания. На более поздних сроках это явление исключено.
Двурогая матка и беременность
 При успешном зачатии беременность у пациентки с двуполостной маткой может протекать без отклонений или же осложняется нарушениями развития ребенка и самопроизвольными абортами в начальном триместре. Ведь неправильная структура органа способствует:
При успешном зачатии беременность у пациентки с двуполостной маткой может протекать без отклонений или же осложняется нарушениями развития ребенка и самопроизвольными абортами в начальном триместре. Ведь неправильная структура органа способствует:
- недостатку кровоснабжения эмбриона из-за невыполнения плацентой всех ее функций;
- патологическому размещению плаценты, ведущему к ее отслоению;
- иствико-цервикальной недостаточности;
- нарушению сократительной способности мускулатуры органа;
- тазовому предлежанию ребенка, требующему хирургического вмешательства при родах.
Кроме перечисленных пунктов, следует также учитывать доступный размер полости. Ведь разделение матки на две части значительно урезает объем каждой из них, поэтому росту эмбриона будет препятствовать ограниченность свободного пространства.
Проблема плацентарной недостаточности решается в условиях клиники назначением препаратов, ускоряющих обмен веществ. Такие медикаменты улучшают текучесть крови и ускоряют усвоение полезных микроэлементов через плаценту. Если же у женщины наблюдаются проблемы с сократительной способностью мышц (повышенный тонус матки, грозящий выкидышем), врачи рекомендуют регулярный прием спазмолитиков под надзором специалиста. Но лучший способ решения проблемы — своевременное устранение аномалии для обеспечения нормальной беременности.
Кроме основных последствий заболевания, отражающихся на ходе вынашивания плода, нужно также учитывать особенности влияния на беременность каждой из форм отклонения в структуре органа. К примеру, при полном расщеплении двурогой матки и беременности отзывы большинства пациенток настраивают на оптимистичный прогноз. Ведь при данном заболевании у женщины образуются две отдельных матки, в каждой из которых способен развиваться полноценный эмбрион (или сразу в двух). Однако на нормальном росте плода может негативно отразиться уменьшенный объем внутреннего пространства, поэтому ход беременности должен постоянно контролироваться гинекологом.
Матка двурогая седловидная также характеризуется рядом осложнений, наиболее серьезным из которых является неправильное предлежание плода, приводящее к нарушениям в процессе родов. Такая проблема наиболее часто проявляется у беременных с узким тазом, поэтому седловидная разновидность двурогой матки исключает роды естественным путем и предполагает родоразрешение посредством кесарева сечения. В отличие от данной формы отклонения, полное расщепление органа в сочетании с тазом нормального объема может не потребовать хирургического вмешательства во время родов, которые будут протекать естественным путем без последствий.
Рассмотренные осложнения и повышенный риск регулярных выкидышей требуют тщательного наблюдения и своевременного обращения к специалисту в первые недели после зачатия, иначе сохранить беременность и выносить ребенка до поздних сроков будет очень сложно. Поэтому вы должны проводить тест на беременность при двурогой матке даже при наличии менструации (особенно в тех случаях, когда выделения отличаются от обычных). Такие предосторожности позволяют вовремя обратиться за помощью к врачу и позаботиться о сохранении беременности и правильном развитии вашего малыша.
В связи со сложностью зачатия, многие семейные пары интересуются вопросом секса с беременной с двурогой маткой. Подобные вопросы основаны на мнении людей, утверждающих, что определенные позы во время полового контакта могут увеличить шанс зачатия. Это действительно так, ведь неправильная форма органа препятствует нормальному прохождению сперматозоидов к яйцеклетке и ее оплодотворению, а значит вы должны уменьшить обратный отток спермы. Сделать это можно с помощью использования специальной позы для зачатия при двурогой матке: лежа на спине и приподняв таз (рекомендуется подложить удобную подушку под ягодицы).
Диагностика
 Чтобы поставить окончательный диагноз и выяснить степень сложности аномалии, врачи проводят тщательное обследование пациенток, включающее:
Чтобы поставить окончательный диагноз и выяснить степень сложности аномалии, врачи проводят тщательное обследование пациенток, включающее:
- Опрос женщины для выяснения жалоб на обильность и болезненность менструаций, бесплодие или выкидыши.
- Проведение УЗИ.
- Рентгенологическое исследование с введением контрастных веществ в полость матки, помогающих четко обрисовать форму и границы органа.
- Гистероскопия двурогой матки — осмотр с помощью эндоскопа, вводимого прямо в полость органа.
Последний метод наиболее эффективен при постановке диагноза, так как он позволяет вывести изображение на экран компьютера, тщательно рассмотреть внутреннюю поверхность матки и сохранить результаты в форме картинок или видеофайлов.
Лечение двурогой матки
 Полное излечение данного заболевания возможно только хирургическим методом, потому что изменить сформировавшуюся структуру органа физиотерапевтическими процедурами, медикаментами или народными способами просто не получится. А попытки зачать и сохранить беременность в большинстве случаев приведут к самопроизвольным абортам. Также не стоит забывать, что чистка двурогой матки после выкидыша — это более сложная и травматическая процедура, чем аборт у женщины с нормальной маткой. Заживление раневой поверхности и восстановление всех функций будет происходить медленнее и болезненнее, а каждый выкидыш осложнится тяжелым реабилитационным периодом.
Полное излечение данного заболевания возможно только хирургическим методом, потому что изменить сформировавшуюся структуру органа физиотерапевтическими процедурами, медикаментами или народными способами просто не получится. А попытки зачать и сохранить беременность в большинстве случаев приведут к самопроизвольным абортам. Также не стоит забывать, что чистка двурогой матки после выкидыша — это более сложная и травматическая процедура, чем аборт у женщины с нормальной маткой. Заживление раневой поверхности и восстановление всех функций будет происходить медленнее и болезненнее, а каждый выкидыш осложнится тяжелым реабилитационным периодом.
Поэтому медицинский центр «Клиника К+31» рекомендует не затягивать с лечением и провести полный курс под надзором специалистов. Лечение в нашей клинике проводится по такой схеме:
- Тщательное обследование пациентки.
- Хирургическая коррекция органа — подразумевает аккуратное иссечение разделяющей перегородки с последующим восстановлением поврежденной стенки путем послойного сшивания всех оболочек.
- Назначение вспомогательного медикаментозного и физиотерапевтического лечения под постоянным наблюдением лечащего специалиста.
Зная, чем опасна двурогая матка, и насколько она снижает шанс нормального вынашивания плода, женщины с удовольствием делают операцию, после которой рожают полноценных, здоровых детей.
Профилактика и прогнозы при двурогой матке
Риск самопроизвольного выкидыша у беременных с двурогой маткой составляет 70%, причем оставшиеся 30% пациенток донашивают плод только благодаря своевременному назначению медикаментов, направленных на снижение тонуса и обеспечение эмбриона питательными веществами. Но даже при донашивании до поздних сроков на рекомендуемое родоразрешение повлияет множество факторов. Любые патологии, неправильное предлежание плода, недостаточность тонуса матки и прочие проблемы — это уже повод для хирургического вмешательства и проведения кесарева сечения при малейшей угрозе срыва.
Такого риска можно избежать после коррекции полости матки, которая позволяет сократить риск аборта с 70% до 10%, значительно повышая шанс нормального развития малыша. Поэтому преимущества хирургической операции не требуют дополнительных пояснений.
После коррекции мы настаиваем на профилактической установке внутриматочной спирали на срок до 8 месяцев. Данная предосторожность позволяет предотвратить развитие беременности до полного выздоровления и способствует скорейшему заживлению внутренних оболочек матки.
Изучив предоставленный нами материал, вы сами поймете, что такое двурогая матка, плохо ли это или нет, и сможете выбрать оптимальную для вас схему действий. Мы же рекомендуем срочное посещение медицинского центра с целью восстановления полноценной полости матки в тех случаях, когда у вас не получается забеременеть или выносить плод. Если же зачатие уже произошло, и полость, в которой находится эмбрион, обладает достаточными размерами, хирургическое вмешательство может не понадобиться. Однако вам все равно придется обратиться к нашим гинекологам, которые проведут полное обследование, назначат поддерживающее лечение (при необходимости) и будут сопровождать ход вашей беременности до самых родов.
Источник


