Гинекология тема миома матки

Лекция № 25. Миома матки
Доброкачественная опухоль, образующаяся из мышечной и соединительной ткани матки. Заболевание встречается довольно часто. 15–17% женщин старше 30 лет страдают фибромиомой матки. До настоящего времени нет единой теории развития миомы матки. Большинство исследователей связывают ее возникновение с гормональными нарушениями. Другие придерживаются инфекционной теории развития. Согласно этой теории образование миомы связывают с ВМС, абортами, воспалительными и инфекционными процессами, с половым путем передачи. Определенное значение придается нарушениям иммунологической защиты. Несомненна роль генетической предрасположенности к возникновению миомы.
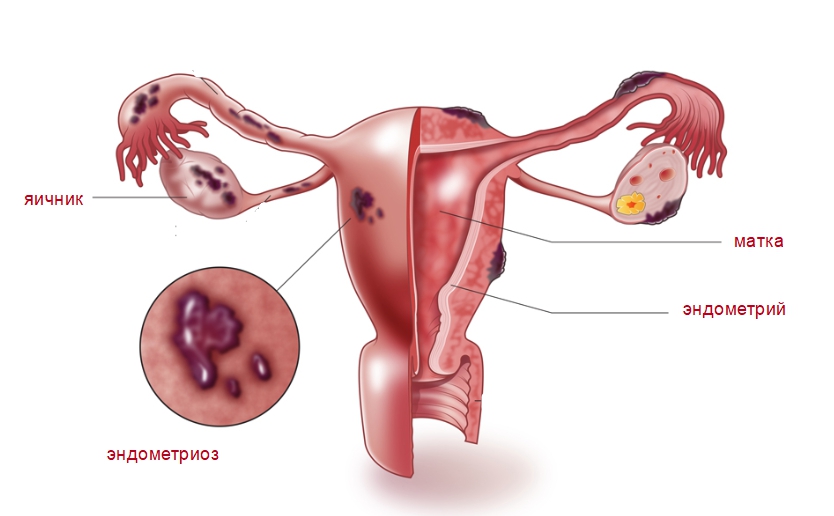
Классификация. По локализации различают миому тела матки (встречается в 95% случаев) и миому шейки матки (шеечную миому – в 5% случаев). По отношению к миометрию выделяют три варианта роста узлов миомы: межмышечную, или интерстициальную (опухоль располагается в толще стенки матки), подслизистую, или субмукозную (рост миомы происходит по направлению к полости матки), подбрюшинную, или субсерозную (рост миомы происходит по направлению к брюшной полости). В том случае, если подслизистая опухоль располагается преимущественно в мышечном слое, используют термин «межмышечная миома матки с центрипетальным ростом». Особая форма подслизистых узлов миомы – рождающие опухоли, когда их рост в полости матки происходит по направлению к внутреннему зеву. Длительно растущие рождающиеся миоматозные узлы приводят к сглаживанию и раскрытию маточного зева, в результате чего опухоль выходит за пределы наружного отверстия матки. Клиническая картина при миоме матки зависит от возраста больной, длительности заболевания, локализации, размеров опухоли и наличия сопутствующей экстрагенитальной патологии. Нередко миома матки небольших размеров протекает бессимптомно, при этом отсутствуют жалобы и нарушения менструальной функции. Основными симптомами заболевания являются различной интенсивности боль, кровотечение (мено– и метроррагии), нарушение функции соседних органов. Чаще всего беспокоят боли в нижних отделах живота и пояснице. Выраженные длительные боли чаще всего свидетельствуют о быстром росте опухоли. Острые боли возникают главным образом при нарушениях кровоснабжения в опухоли, которые могут привести к развитию некроза с клинической картиной острого живота. Схваткообразные боли во время менструации, как правило, свидетельствуют о подслизистом расположении узла. Кровотечения при миоме матки носят характер гиперполименореи. При множественной миоме матки с интерстициальным расположением узлов происходит растяжение полости матки и увеличение ее поверхности. За счет этого увеличивается количество теряемой во время менструации крови. Особенно сильные кровотечения возникают при миомах с центрипитальным ростом и подслизистым расположением узлов. Для такой локализации характерны не только длительные кровотечения, но и наличие межменструальных кровотечений с развитием анемии. Миома, как правило, растет медленно. Быстрым ростом миомы называют увеличение размера матки, приближающееся к размеру 5-недельной беременности за год или более короткий промежуток времени. Быстрое увеличение новообразования в ряде случаев может говорить о злокачественности процесса. Нарушение функции соседних органов наблюдается при больших размерах опухоли, а также при подбрюшинном, шеечном и межсвязочном расположении узлов. Наиболее частым осложнением миомы матки является некроз миоматозного узла, перекрут узла, расположенного на ножке. Некроз миоматозного узла сопровождается острыми болями, повышением температуры, развитием картины острого живота. Некрозу чаще всего подвергаются субсерозные узлы. Перекрут ножки миоматозного узла – нередкое осложнение миомы. При этом питание опухоли нарушается, происходят дистрофические и дегенеративные изменения, отек. Создается впечатление быстрого роста опухоли. Возникают острые боли, сопровождающиеся перитонеальными явлениями. Другим осложнением является анемия.
Диагностика миомы матки. На ранних стадиях формирования опухоли поставить клинический диагноз миомы матки не всегда представляется возможным. Обычно диагноз миомы матки устанавливают на амбулаторном приеме, при этом учитываются характерные жалобы, данные бимануального осмотра, при котором пальпируется увеличенная, плотная, бугристая матка с неровной, узловатой поверхностью. Достоверные результаты позволяет получить ультразвуковое сканирование матки. Это наиболее информативный метод диагностики миомы матки, позволяющий в динамике следить за развитием опухоли. При подозрении на наличие подслизистой миомы матки или деформацию полости матки за счет центрипентального роста межмышечного узла производят гистероскопию или метросальпингографию. При диагностике и оценке эффекта от проводимой терапии необходимо учитывать фазу и день менструального цикла, проводить в динамике осмотры и УЗИ-сканирования в одни и те же дни цикла.
Данные ультразвукового сканирования позволяют достаточно точно установить локализацию, размеры, состояние миоматозных узлов, определить тактику ведения больных и объем оперативного вмешательства.
Лечение миомы матки. Показаниями к хирургическому лечению миомы матки являются:
1) быстрый рост опухоли;
2) обильные длительные кровотечения, приводящие к анемии;
3) большие размеры миомы (более 15 недель беременности);
4) опухоль размером 12–13 недель беременности и симптомы сдавления смежных органов;
5) выраженный болевой синдром;
6) подслизистая миомы матки;
7) миома шейки матки;
8) некроз миоматозного узла;
9) перекрут ножки миоматозного узла;
10) интралигаментарная опухоль;
11) сочетание миомы матки с опухолью яичников, эндометриозом;
12) бесплодие, обусловленное атипичным расположением узлов;
13) подозрение на злокачественное перерождение миомы;
14) центрипентальный рост миоматозного узла;
15) сочетание миомы матки с предраковым состоянием шейки матки.
Хирургическое лечение. Хирургическое лечение может быть консервативным и радикальным. К консервативным методам хирургического лечения относятся лапароскопическая миомэктомия; гистероскопическая миомэктомия, лапаротомия с миомэктомией. Консервативная миомэктомия проводится у молодых женщин, как правило, независимо от величины, расположения и числа узлов.
Лапароскопическая миомэктомия. Удаление узлов при сохранении матки. Показания: субсерозно и интрамурально расположенные миоматозные узлы диаметром более 2 см, узлы на ножке, отсутствие эффекта от проводимой консервативной терапии. Противопоказания: все состояния, при которых недопустимо повышение давления в брюшной полости, наличие трех и более миоматозных узлов диаметром более 5 см, размер матки более 16 недель беременности, миоматозный узел диаметром более 15 см.
Гистероскопическая миомэктомия. Удаление узлов влагалищным путем. Показания: субмукозно расположенный миоматозный узел. Противопоказания: подозрение на гиперплазию или аденокарциному эндометрия, инфекция верхних и нижних отделов половых путей.
Лапаротомия с миомэктомией. Применяется при отсутствии возможности проведения лапароскопических методов или наличии противопоказаний для их выполнения. После консервативного оперативного вмешательства возможен рецидив новых миоматозных узлов.
Гистерэктомия (удаление матки). Является радикальным хирургическим методом лечения. Данный вид оперативного вмешательства показан в случае, когда все вышеперечисленные методы противопоказаны или оказались неэффективными. Консервативное лечение миомы матки заключается в назначении средств, тормозящих рост опухоли, и симптоматических препаратов для лечения осложнений. С целью торможения роста опухоли применяют гестагены норстероидного ряда (норколут). Назначается в циклическом режиме по 5 мг в день с 16-го по 25-й день цикла на протяжении 3–6 месяцев ежегодно. Периодически назначают электрофорез йодида калия на надлобковую область. В профилактике миомы матки важную роль играют меры предупреждения повреждений миометрия в результате аборта и диагностического выскабливания. Надежные методы контрацепции позволяют исключить или сократить проведение медицинских абортов, а следовательно, и повреждений миометрия. Хорошие результаты профилактики инфекционных осложнений после выскабливаний матки дает назначение в пред– и послеоперационном периодах антибактериальных препаратов. Основой профилактики и своевременного обнаружения миомы матки является регулярное обращение к гинекологу, для осмотра.
Данный текст является ознакомительным фрагментом.
Следующая глава >
Похожие главы из других книг
Источник
27
План
Актуальность
проблемыСовременные
представления о патогенезе миомы маткиПатоморфологические
аспекты миомы маткиКлинические
проявления миомы маткиОсобенности
течения миомы матки при беременностиДиагностика миомы
маткиПоказания к
хирургическому лечению больных миомой
маткиКонсервативное
ведение больных миомой маткиОбъем
оперативного вмешательства при миоме
матки
«Я … твердо
уверен в том, что пути решения проблем,
связанных с
миомой матки, проходят не только
через операционный
зал. Нож хирурга, очень часто
не вполне разрешая
существующие проблемы,
нередко создает
новые, подчас не менее серьезные…»
Г.А. Савицкий
Миома матки –
явление исключительное, если не уникальное
(Савицкий Г.А., 1994). Основная причина,
заставляющая хирургов-гинекологов
проводить радикальные операции на матке
в репродуктивном возрасте, она до сих
пор изучена недостаточно.
Миома матки –
доброкачественная, иммуно- и
гормонально-зависимая опухоль, относится
к стромальным опухолям, которые образуются
в результате гипертрофии и пролиферации
элементов соединительной и мышечной
ткани.
В настоящее время
существует несколько определений миомы
матки, но все авторы единодушны в одном.
По Н.Д. Селезневой (1990) миома матки –
доброкачественная опухоль из мышечных
и соединительнотканных элементов. В
случае преобладания в опухоли мышечных
элементов пользуются термином «миома»
матки, при превалировании соединительнотканной
стромы – «фиброма», а при одинаковом
содержании обеих тканей – «фибромиома».
Наиболее распространен термин «миома»
матки.
И.С.
Сидорова (1985), считает, что миоматозные
узлы представляют собой очаговую
доброкачественную гиперплазию миометрия,
развивающуюся из тех же элементов
мезенхимы сосудистой стенки, которые
подвергаются физиологической гиперплазии
во время беременности.
Большинство
авторов считают целесообразным
использовать термины «миома» и
«лейомиома». Таким образом, лейомиома
или миома матки – доброкачественная
опухоль, состоящая из гладкомышечных
клеток и соединительнотканных элементов,
является одним из самых частых
гинекологических заболеваний и самой
частой причиной различных операций на
матке. В последние десятилетия отмечается
увеличение частоты встречаемости данной
патологии у молодых женщин (Кулаков
В.И. с соавт., 1999; Вихляева Е.Н., Селезнева
Н.Д., Марфунин Д.Л.).
Миома
матки – моноклональный гормоночувствительный
пролиферат, состоящий из из фенотипически
измененных гладкомышечных клеток
миометрия. (В.И. Кулаков, 2007).
Термины:
лейомиома, фиброма, фибромиома –
синонимы.
Частота
миомы матки клинически по данным разных
авторов колеблется от 30% до 35%. По данным
аутопсий частота до 80%. В последние
десятилетия отмечается увеличение
частоты встречаемости данной патологии
у молодых женщин.
Этиология и патогенез миомы матки
Теории происхождения
клетки-предшественника миомы матки.
1. Появление дефекта
клетки во время онтогенетического
развития матки вследствие нестабильного
периода эмбриональных гладкомышечных
клеток.
2. Повреждение
клетки в зрелой матке.
Формирование
зачатка роста миоматозного узла
происходит из мезенхимы сосудистой
стенки, в ходе многократно повторяющихся
циклов гиперплазии миометрия. Во время
менструальных циклов происходит
накопление гладкомышечных клеток, в
которых нарушается процесс апоптоза,
и эти пролиферирующие клетки подвергаются
воздействию повреждающих факторов:
ишемия, обусловленная спазмом спиральных
артерий во время менструации, воспалительный
процесс, травматическое воздействие
при медицинских манипуляциях или очаг
эндометриоза.
Количество
поврежденных клеток накапливается,
формируется активный зачаток роста. В
формировании локальных автономных
механизмов поддержания роста миомы
матки, ведущее значение имеют
дисгормональные процессы, приводящие
к развитию относительной гиперэстрогении
и гипоксия ткани миометрия.
С увеличением
размеров опухоли формирование
аутокринно-паракринной регуляции роста
и становление локальных механизмов
делают рост миомы матки независимым.
Это связано с нарастанием в структуре
узла доли соединительной ткани и за
счет локального синтеза эстрогенов из
андрогенов.
Существенную роль
в запуске и развитии этих процессов
имеют психосоматические нарушения и
наследственная предрасположенность.
Пролиферативная
активность клеток миомы матки обусловлена
дисрегуляцией генов HMGIC
и HMGIY,
расположенных в хромосомах 12 и 6
соответственно.
Аберрантная
экспрессия HMGIC
и HMGIY
белков характеризует злокачественный
процесс, а дисрегуляция этих белков
выявляется в различных доброкачественных
мезенхимальных образованиях.
Моноклональный
пролиферат гладкомышечных клеток
миометрия, в котором за счет дисрегуляции
генов HMG
активизирована программа клональной
пролиферации ткани. Увеличение в размерах
происходит на фоне нормального
гормонального фона, в то время как клетки
неизмененного миометрия находятся в
состоянии относительного покоя.
Зачатки роста
миомы матки образуются из мезенхимы
сосудистой стенки, происходит перерождение
мезенхимы стенки сосуда с образованием
активной зоны. В этих зонах роста
нарушается метаболизм, и дальнейший
рост обусловлен дисгормональными
нарушениями, приводящими к развитию
относительной гиперэстрогении и гипоксии
ткани миометрия. При этом существенную
роль в запуске и развитии этих процессов
имеют психосоматические нарушения и
наследственная предрасположенность.
Источник
… на актуальность клинической проблемы указывает то, что в настоящее время по поводу миомы матки выполняется до 50-70% оперативных вмешательств в гинекологических стационарах.
Миома (лейомиома) матки (ММ) относится к группе мезенхимальных опухолей и является продуктом очаговой пролиферации, возникающей в том или ином участке камбиального соединительнотканного каркаса матки. Это доброкачественная опухоль моноклонального происхождения, развивающаяся из гладкомышечных клеток и содержащая различное количество волокнистой соединительной ткани.
ММ является одним из самых распространенных заболеваний женской половой системы и доброкачественных образований половых органов женщин; ее частота, по данным разных авторов, колеблется от 24 до 50%. Средний возраст выявления ММ составляет 32 – 33 года, а показания к активному хирургическому лечению появляются примерно к 45 годам. Также установлено, что развитие этой опухоли занимает в среднем 5 лет и в 84% случаев узлы являются множественными. По данным российских ученых около 20% женского населения в возрасте старше 18 лет, в том числе около 70% из них в возрасте от 30 до 40 лет, лишаются матки в результате хирургического лечения.
К основным факторам риска развития миомы матки относят: позднее менархе, обильные менструации, высокая частота медицинских абортов и других внутриматочных вмешательств, воспалительные заболевания внутренних половых органов, заболевания сердечно-сосудистой системы, ожирение, сахарный диабет, гипофункция щитовидной железы, заболевания печени, метаболический синдром, гиподинамия, генетическая предрасположенность.
В соответствии с классификацией ВОЗ по отношению к мышечному слою матки выделяют межмышечную (интерстициальную – 1 [на рис.]) миому, подслизистую (субмукозную — 2) и подбрюшинную (субсерозную — 3). Если подслизистая миома матки на 1/3 располагается в толще миометрия, то говорят о миоме с центрипитальным ростом узла. По локализации выделяют миому тела матки, она выявляется в 95% случаев, шеечную миому — в 5% случаев, в редких случаях встречается миома круглой связки или узлы опухоли могут располагаться межсвязочно.
Патогенез роста миоматозных узлов до конца не изучен и до сегодняшнего дня остается спорным и неоднозначным. По мнению большинства исследователей, опухоль растет из клетки-прародительницы, в которой произошла первичная мутация. Опухолевый рост является следствием нарушения тканевого гомеостаза, который поддерживается балансом между двумя процессами – клеточной пролиферацией и апоптозом. Доказано, что клетки лейомиомы (миомы) обладают по сравнению с клетками нормального миометрия более высокой митотической активностью в обе фазы менструального цикла. В морфогенезе миомы матки выделяют три последовательных стадии: 1. образование активной зоны роста в миометрии в виде периваскулярных клеточных муфт с усиленной пролиферацией гладкомышечных клеток с активированным клеточным метаболизмом; 2. рост опухоли без признаков дифференцировки; 3. рост опухоли с дифференцировкой, созреванием и постепенным фиброзированием.
Половые стероиды, являясь физиологическими регуляторами клеточной пролиферации миометрия, играют ключевую роль в патогенезе развития лейомиомы. Влияние, как эстрогенов, так и прогестерона комплементарно; усиленная пролиферация клеток лейомиомы происходит в результате сочетанного действия эстрадиола и прогестерона (прогестерон являясь сильнейшим митогеном, стимулирует не только активацию пролиферативных процессов в миометрии, но и может способствовать формированию зачатка роста миоматозного узла, стимулируя ее дальнейший рост). В тканях миоматозных узлов по сравнению с неизмененным миометрием установлено развитие относительной локальной гиперэстрогении с сопутствующим повышением содержания рецепторов эстрадиола и прогестерона, а также повышение содержания рецепторов к прогестерону в секреторную фазу и его понижение в пролиферативную на фоне постоянно повышенной концентрации рецепторов к эстрогенам.
Клиника. У половины пациентов болезнь протекает бессимптомно и диагностируется только при гинекологическом или ультразвуковом исследовании. Но у каждой второй женщины возникают симптомы заболевания, которые ухудшают качество жизни и требуют лечения. Симптомы зависят от количества, размеров и расположения миоматозных узлов, а также от степени вторичных дегенеративных и воспалительных изменений в ткани узлов. Основные симптомы лейомиомы матки:
1. обильные, длительные менструации и/или ациклические кровотечения, которые сопровождаются слабостью, утомляемостью, приводят к развитию железодефицитной анемии;
2. тянущие боли внизу живота (у 20–30% больных), очень редко возникают острые боли, связанные с нарушением кровотока в миоматозных узлах, и сопровождаются повышением температуры, слабостью;
3. при больших размерах лейомиомы матки может происходить давление на соседние органы: мочевой пузырь, прямую кишку, что проявляется учащенным мочеиспусканием, запорами;
4. бесплодие, невынашивание беременности, осложнения во время родов наблюдаются у каждой третьей пациентки с множественными миомами.
Диагностика ММ, как правило, не представляет трудностей и основана на клинических (жалобы, история развития заболевания, общий и гинекологический осмотр) и инструментальных методах исследования. При множественных и больших ММ постановка диагноза не вызывает особых затруднений уже при гинекологическом осмотре больной, когда выявляется увеличение матки в размерах, ее неровные «бугристые» контуры, особая плотность при пальпации, а также отдельные единичные или множественные узлы.
Самыми высокоинформативными инструментальными методами диагностики ММ являются следующие: ультрасонография с применением цветового допплеровского картирования, а также трехмерная и инвазивная ультрасонографии.
Довольно важным методом в диагностике ММ является гистероскопия с раздельным диагностическим выскабливанием, которая дает информацию не только о подслизистом расположении узла, но и позволяет своевременно выявить наличие гиперпластических процессов в эндометрии.
Немаловажную роль в выявлении небольших и необычно расположенных миоматозных узлов играют диагностическая лапароскопия и компьютерная томография, которые применяются в основном для дифференциальной диагностики миомы матки с опухолями яичников и других органов малого таза и забрюшинного пространства, с саркомой матки, с тубоовариальными образованиями воспалительной этиологии, с эктопической беременностью.
Показаниями для назначения исследования гормонального статуса у пациенток с ММ являются: молодой возраст пациентки (до 40 лет), клинические проявления патологии щитовидной железы и изменения ее структуры по данным УЗИ (галакторея, диффузная мастопатия, трофические изменения дериватов кожи, неоднородность структуры железы или изменения ее размеров), нарушения менструальной функции (мено- и метроррагии), сахарный диабет, ожирение. Необходимо исследовать фолликулостимулирующий и лютеинизирующий гормоны, пролактин, тиротропин, свободный тироксин, антитела к пероскидазе и тироглобулину, эстрадиол и прогестерон.
Принципы лечения. В настоящее время применяются следующие принципы лечения ММ: 1. медикаментозное лечение, направленное на контроль роста миомы матки и развитие симптомов заболевания; 2. хирургическое лечение: органосохраняющие операции (абдоминальная, лапароскопическая и гистероскопическая миомэктомия) и радикальные операции (гистерэктомия); 3. малоинвазивные органосохраняющие методы лечения (эмболизация маточных артерий и миолиз различными источниками энергии).
С целью обоснованного определения показаний к применению консервативных или оперативных методов лечения больных с миомой матки (из-за необходимости максимально бережного отношения к матке) наиболее оптимально использовать клиническую классификацию миомы, предложенную профессором А.Л. Тихомировым.
Ι. Клинически незначимые миомы или миомы малых размеров: миоматозные узлы до 20 мм в диаметре, которые часто обнаруживаются как случайные находки при ультразвуковом сканировании поскольку они не дают никакой симптоматики. С патогенетической точки зрения миома матки на этой стадии еще управляема естественным гормональным фоном и не приобрела автономных механизмов роста. Поэтому целью терапии на этой стадии является стабилизация и профилактика роста узлов. По данным больших проспективных исследований единственными препаратами способными на современном этапе обеспечить профилактику развития миомы матки, являются комбинированные оральные контрацептивы (КОК). Основными препаратами, назначаемые с целью стабилизации роста малых миоматозных узлов и соответственно для профилактики их формирования являются микро- и низкодозированные КОК, содержащие дезогесрел, такие как Новинет и Регулон, которые назначаются в контрацептивном режиме; также возможно применение внутриматочной гормональной релизинг-системы «Мирена».
ΙΙ. Малые множественные миомы матки: пациентки с множественной миомой матки, узлы которой не превышают 20 мм, а общий объем матки не более 8 недель беременности. Клинические проявления таких миом – это мено- и метроррагии, дисменорея и бесплодие. С патологической точки зрения такая миома приобретает характеристики автономности. Для лечения данных больных применяют, как правило, двухэтапную схему:
1. на первом этапе назначают курс терапии индукторами регрессии миоматозных узлов – это аналоги гонадотропин-рилизинг-гормонов (ГнРГ): гозерелин (золадекс-депо), лейпрорелин (луприд-депо), трипторелин (диферелин), бусерилин; данные препараты вводят индоназально, парантерально или в стерильном аппликаторе, начиная с 2-4 дня цикла с интервалом 4 недели в течение 6 месяцев.
2. на втором этапе лечения (если удалось достигнуть уменьшения размеров миоматозных узлов) назначаются длительные курсы оральных контрацептивов Регулон, Марвелон, Новинет или внутриматочная гормональная система «Мирена».
ΙΙΙ. Миома средних размеров: пациентки с единичными миоматозными узлами, размер которых не превышает 4 см. Их лечение зависит от планов пациентки на выполнение репродуктивной функции.
1. если женщина планирует беременность необходимо выполнение консервативной миомэктомии; после проведения операции рекомендуется курс лечения аналогами ГнРГ или Мефипристоном в течение 6 месяцев, по завершению терапии больная может планировать зачатие беременности.
2. если пациентка не планирует беременность, то терапию начинают с назначения аналогов ГнРГ или мефипристона (синтетическое стероидное антигестагенное средство), а затем переходят на комбинированные оральные контрацептивы или выполняют эмболизацию маточных артерий.
ΙV. При множественной миоме со средним размером узлов (до 6 см) наиболее эффективным методом лечения является эмболизация маточных артерий. Однако если пациентка планирует выполнение репродуктивной функции, следует провести консервативную миомэктомию. Если же миома сложная с различным расположением узлов, то на первом этапе следует выполнить эмболизацию маточных артерий, через год оценить возможности вынашивания беременности (степень регресса узлов, их локализацию) и на втором этапе выполнить консервативную миомэктомию.
V. При миоме матки больших размеров с узлами более 6 см можно также провести консервативную миомэктомию при «удачно» расположенных (субсерозных) узлах. В остальных случаях предпочтение отдается эмболизации маточных артерий. Однако при очень больших размерах миомы более 20 недель беременности эмболизацию проводить не следует, необходимо выполнить гистерэктомию. Для лечения субмукозной ММ существует несколько методов хирургического вмешательства: гистерорезектоскопия, гистерэктомия и эмболизация маточных артерий. При наличии миоматозных узлов на ножке, как правило, проводится лапароскопическая миомэктомия. Для лечения сложных ММ (множественных ММ сочетанной локализации) необходимо проведение двухэтапного лечения: назначение аналогов ГнРГ с последующей лапароскопической миомэктомией или эмболизация маточных артерий с последующей миомэктомией.
Кроме гормонального и хирургического лечения применяют негормональную терапию миомы матки: режим труда и отдыха, адекватное питание, седативная и фитотерапия, адаптогены, иммунокоррекция, витаминотерапия, препараты, улучшающие микроциркуляцию, физио- и рефлексотерапия.
Профилактика миомы матки включает в себя соблюдение рационального гигиенического режима с период полового созревания, планирование семьи с применением комбинированных оральных контрацептивов, и исключением операций по искусственному прерыванию беременности, коррекцию возможных гормональных нарушений и адекватное лечение гинекологических и экстрагенитальных заболеваний.
Источник