Гистероскопическая классификация миомы матки
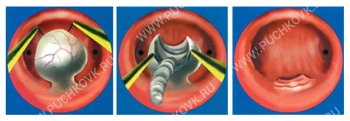
Классификация важна для наиболее точного определения оптимального метода миомэктомии и рекомендаций пациенткам по поводу риска и прогнозов. Классификации Европейского общества гистероскопии основана на локализации миомы, ее размере и степени распространения в полость матки. В соответствии с этой классификацией миомы типа 0 имеют ножку, при этом миома полностью расположена в полости матки. Миомы типа I описаны как имеющие широкое основание, менее 50% объема которых расположено интрамурально.
Наконец, миомы типа II располагаются под слизистой оболочкой, и более чем 50% их объема локализовано интрамурально.
К ним относятся трансмуральные миомы, которые распространяются от подслизистого до субсерозного слоя миометрия. При гистероскопии субмукозные миомы II типа представлены выступающим в полость матки полюсом мио-матозного узла. Множественные миомы не включены в эту классификацию. Их не удаляют гистероскопически.
Эта система первоначально была разработана для классификации миом исключительно по гистероскопическому описанию. Однако такой подход имеет существенные недостатки. В момент проведения гистероскопии миомы могут подвергаться давлению и сдвигаться в миометрии в результате воздействия расширяющих сред, что мешает их полной визуализации. По этой причине предоперационная оценка с помощью УЗИ должна точно определять, сколько имеется миом и как глубоко они проникают в миометрии.
Для интрамуральных миом была разработана система классификации для УЗИ, что соответствует, в частности, гистероскопической классификации и (частично) гистеросальпингографии (ГСГ):
• Миомы класса 1 бывают внутриполостными и не вовлекают миометрии. Их основание или ножка видны при СГГ с использованием изотонического раствора натрия хлорида.
• Миомы класса 2 имеют подслизистый компонент, который вовлекает менее 50% толщины миометрия.
• Миомы класса 3 имеют интрамуральный компонент, составляющий более 50%. Они могут быть трансмуральными и располагаться в любом участке: от подслизистой до серозной оболочки. Эти миомы при гистероскопическом исследовании часто выглядят как выпуклость или углубление в подслизистый слой.
Степень хирургической сложности и, следовательно, риска для пациентки связана с глубиной проникновения и размером миом. Миомы на ножке (гистероскопически — миомы типа 0, соногистерографически — миомы класса 1) до 3 см в диметре обычно легко удаляют гистероскопически. К большим миомам гистероскопического типа О (>3 см) и миомам гистероскопического типа I (класс 2 при СГГ) также применим гистероскопический подход.
Однако риск попадания жидкости в сосуды повышается в результате увеличения продолжительности операции и открытия венозных каналов миометрия во время резекции. Оперативную гистероскопию проводить сложнее из-за ограниченного пространства в пределах полости матки и ухудшающейся видимости в результате невозможности дальнейшего расширения полости матки с помощью расширяющей среды и большого количества фрагментов миомы, которые накапливаются в полости матки.
Часто неполное удаление больших миом требует двух и более хирургических вмешательств. Только самые опытные специалисты по гистероскопии могут предпринимать попытки проведения гистероскопической резекции внутриполостной миомы размером 5 см и более. Крупные и множественные миомы не следует удалять гистероскопически.
Гистероскопическую резекцию миом гистероскопического типа II (или соногистерографического класса 3) должны проводить наиболее квалифицированные доктора. Чаще всего используют абдоминальную лапароскопию или лапаротомию. Гистероскопическое удаление миом типа II связано с большим риском проникновения жидкости в сосуды и перфорации матки, причем обычно необходимо две или более процедур для полного их удаления.
Гистероскопическая резекции миомы типа II заканчивается обширным повреждением эндометрия, что повышает риск синдрома Ашермана, а также снижает способность к зачатию и приводит к гипоменорее. При попытке минимизировать внутриматочные спайки часто назначают послеоперационное лечение с использованием эстрогена и прогестина, внутриматочных стентов или проведением повторной гистероскопии. Тем не менее эффективность этих подходов не была изучена. Из-за имеющегося риска гистероскопическое удаление миом типа II вообще не следует проводить женщинам, желающим в будущем забеременеть.
В идеале для проведения гистероскопической миомэктомии женщина должна отвечать следующим критериям:
• наличие единственной внутриполостной миомы (О типа) или миомы, менее 50% объема которой расположено интрамурально (I типа), размером до 3 см в диаметре;
• размер матки менее 12-14 нед беременности;
• нормальные показатели Hb и электролитного состава крови.
Опытные гистерокописты могут удалять множественные внутриполостные миомы у женщин, которые хотят в будущем родить. У этих пациенток методом выбора будет двухэтапная операция гистероскопической миомэктомии, причем в процессе каждого этапа миомы удаляют только с одной стенки матки. Цель состоит в том, чтобы уменьшить риск соприкосновения стенок матки и развития послеоперационных внутриматочных синехий.
— Рекомендуем далее ознакомиться со статьей «Техника гистероскопической миомэктомией. Петельная резекция»
Оглавление темы «Гистероскопия»:
- Оборудование для гистероскопии. Жесткий и гибкий гистероскопы
- Расширяющие среды для гистероскопии. Углекислый газ, декстран
- Жидкости с низкой вязкостью для гистероскопии. Особенности
- Диагностическая гистероскопия. Техника
- Гистероскопическая полипэктомия, миомэктомия. Техника
- Гистероскопическая классификация миом. Показания к миомэктомии
- Техника гистероскопической миомэктомией. Петельная резекция
- Сохранение фертильности при гистероскопической миомэктомии. Беременность после удаления миомы
- Удаление крупных миом при гистероскопической миомэктомии. Биполярная технология
- Абляция эндометрия. Подготовка и риски
Источник

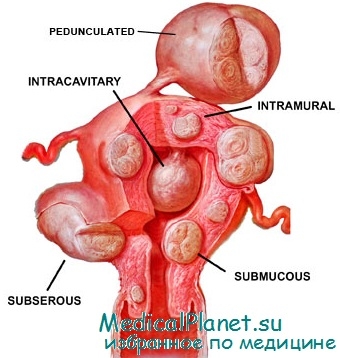
 Варианты расположение подслизистой миомы
Варианты расположение подслизистой миомы
Гистероскопическая (гистерорезектоскопическая) миомэктомия — современная технология малоинвазивной хирургии применяемая при субмукозной миоме размером до 5см.
Анализ работ, посвященных резекции субмукозной миомы матки, подтверждает неоднозначность подходов к этому оперативному вмешательству.
Гистероскопическая диагностика субмукозной миомы матки не представляет трудности. Главной задачей является оценка характеристик узла (узлов):
- размер, месторасположение по отношению к устьям маточных труб и боковым стенкам матки – участкам с наиболее высоким риском повреждения маточных сосудов,
- наличие или отсутствие ножки,
- подвижность,
- сопутствующая внутриматочная патология.
Для того, чтобы определить подходит ли в Вашем случае данная методика, Вы можете прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru  полное описание УЗИ органов малого таза, указать возраст и основные жалобы.
полное описание УЗИ органов малого таза, указать возраст и основные жалобы.
Классификация субмукозных миом
Адамян Л.В., Ткаченко Э.Р. (1999) выделяют три типа субмукозных узлов:
0 тип – узел на ножке;
I тип – узел, выступающий в полость матки более чем наполовину;
II тип – узел, расположенный более чем наполовину в миометрии.
Donnes J. et al. (1990) подслизистые миомы разделяют следующим образом:
- большая часть узла находится внутри полости матки;
- большая часть узла расположена в миометрии;
- множественные (>2) подслизистые узлы.
Сложность хирургического вмешательства прямо пропорциональна величине узла и определяется локализацией опухоли (наиболее «неудобной» является дно матки, ее боковые стенки и устья маточных труб), а также характером ее основания (узлы на «ножке» из-за их высокой подвижности сложнее резецировать).
Показания к операции гистероскопической миомэктомии
Согласно большинству публикаций (Стрижаков А.Н., Давыдов А.И. с соавт., 2002; Hamou J., 2000), выполнение трансцервикальной миомэктомии возможно при наличии единичного миоматозного узла диаметром около 40-50 мм, более чем на 50-75% пролабирующего в полость матки. Все другие миомы являются операбельными, но успех вмешательства в большой степени зависит от опыта хирурга и методики операции.
Знание патофизиологии миометрия позволит хирургу избежать развития таких осложнений, как интраоперационное кровотечение и интравазация расширяющего раствора. Толщина и плотность эндометрия, как известно, зависит от фазы менструального цикла. Расположенный глубже миометрий состоит из двух слоев: поверхностной компактной зоны и глубокого мышечного слоя. Компактная зона имеет толщину около 8 мм и обеспечивает мышечную структуру. В ней находится капиллярное сосудистое сплетение, богатое сосудами диаметром до 0,4 мм. Даже осторожные манипуляции на поверхности эндометрия могут привести к их повреждению и развитию кровотечения в полость матки, которое затруднит обзор. Эти сосуды могут быть сдавлены тампонирующим воздействием повышенного давления в полости матки.
В глубоком мышечном слое содержится меньшее число сосудов, но большего диаметра. При повреждении одного из них возникает профузное кровотечение. Гемостаз в этом случае осуществляется повышением внутриматочного давления до уровня, превышающего систолическое артериальное давление.
По данным Hamou J., Fryman R. et al. (1999), абсорбция жидкости через поверхностные вены малого диаметра может быть остановлена путем поддержания внутриматочного давления в пределах от 44 мм.рт.ст. до уровня, эквивалентного систолическому давлению. В отличие от поверхностных мелкокалиберных, крупные и глубоко расположенные вены не спадаются при повышении внутриматочного давления. В это время за счет разницы давлений в полости матки и венозном русле в кровоток через вскрытые вены в большом объеме начинает поступать расширяющий раствор. Чем выше внутриматочное давление, тем быстрее наступает интравазация. Скорость последней может быть снижена путем стимуляции маточных сокращений с помощью внутривенного введения окситоцина, что приведет к сужению сосудов миометрия. Хирургу следует овладеть хорошей техникой резектоскопии, чтобы быть уверенным, что при вмешательстве повреждается только поверхностный слой миометрия.
Гистероскопическая миомэктомия субмукозной миомы — техника операции
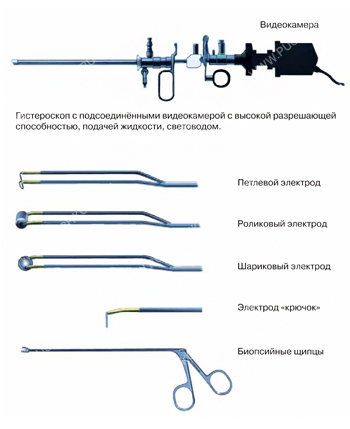 Инструменты для резектоскопии миомы
Инструменты для резектоскопии миомы
 Этапы операции, удаление миомы петлей с сохранением матки
Этапы операции, удаление миомы петлей с сохранением матки
Узлы удаляются только путем рассечения опухоли режущей электропетлей по частям. Выдвинутый электрод-петлю подводят к основанию опухоли и, плотно удерживая его в соприкосновении с поверхностью узла, тракцией по направлению к тубусу резектоскопа «срезают» его фрагмент. Необходимо строго придерживаться «золотого правила» гистерорезектоскопии – электрохирургический комплекс активируют только при поступательных движениях электрода в сторону тубуса резектоскопа. С целью увеличения длины резецируемого участка подслизистой миомы, расположенной в полости матки, Стрижаков А.Н., Давыдов А.И., (1997) допускают движения электрода сопровождать тракцией резектоскопа по проводной оси матки в направлении ее перешейка. При иссечении части узла, локализующегося в глубине миометрия, этот прием не допустим, используют только тракции петли (тубус резектоскопа остается неподвижным) строго под мониторным контролем. Пациенткам, планирующим беременность, миомрезектоскопию следует производить с особой осторожностью, чтобы не повредить окружающий эндометрий. Операцию завершают коагуляцией ложа опухоли электродом с широкой рабочей поверхностью.
Резецированные фрагменты миомы извлекают из полости матки двумя путями:
1 — после каждой тракции электрода;
2 — после удаления всей или большей части опухоли с помощью кюретки или вакуум-аппарата.
В первом случае иссеченная ткань остается в просвете петли, фиксируется ею к оптике и извлекается вместе с резектоскопом. Это сопровождается увеличением продолжительности операции, повышенным расходом жидкости, риском повреждения шеечного канала. Во втором случае скопившиеся в полости матки резецированные участки опухоли препятствуют хорошему обзору зоны оперативного вмешательства. Рационально оставлять в полости матки резецированные фрагменты миомы до тех пор, пока они не мешают манипуляциям.
При сравнительно больших размерах подслизистой миомы (45-55 мм в диаметре) и выраженном интерстициальном компоненте опухоли, а также наличии широкого и глубокого основания, миомэктомию следует осуществлять в два этапа. Первоначально максимально удаляют внутриполостную и интрамуральную части образования в соответствии с методикой, изложенной выше. Затем назначается лечение агонистами ГнРГ, даназолом на 2-3 месяца. При повторной гистероскопии отмечается «выдавливание» в полость матки оставшейся части узла, которая легко удаляется. Целесообразность такого подхода также может быть вызвана интраоперационным дефицитом расширяющей жидкости, т.е. высокой разницей между жидкостью, введенной в полость матки и выведенной из нее (более 1,5 л) – известным фактором риска развития гипонатриемии. Альтернативой гистерорезектоскопии в данной ситуации может служить лапароскопическое удаление миомы в один этап.
Hamou J. (2000) была разработана методика удаления межмышечных узлов диаметром до 30 мм, минимально пролабирующих или не пролабирующих вовсе в полость матки, с использованием техники “гидромассажа”. Петлей резектоскопа вскрывается капсула узла. Затем производится “гидромассаж” путем энергичного изменения скорости тока расширяющего раствора и внутриматочного давления. Эндомат настраивается таким образом, чтобы обеспечить попеременно отрицательное внутриматочное давление, чем достигается вытягивание узла из миометрия и быстрое нарастание потока с высоким давлением, растягивающего и смещающего мышечный слой с миоматозного узла. Таким образом, опухоль постепенно выводится в полость матки и может быть резецирована без повреждения окружающего миометрия. Автор указывает на необходимость проведения предоперационного ультразвукового исследования для определения расстояния от границы интерстициального узла до серозного покрова матки, которое не должно быть менее 4 мм.
Технику «гидромассажа» целесообразно использовать в ходе удаления субмукозно-интерстициальной миомы. Это будет способствовать выталкиванию части узла, расположенной межмышечно, и в ряде случаев позволит избежать второго, отсроченного этапа операции.
Библиография собственных научных работ профессора Константина Пучкова по теме “Гистероскопическая миомэктомия”
 «Аномальные маточные кровотечения», К. В. Пучков, В. В. Иванов, И. А. Лапкина
«Аномальные маточные кровотечения», К. В. Пучков, В. В. Иванов, И. А. Лапкина
 «Лапароскопические операции в гинекологии», К. В. Пучков, А. К. Политова
«Лапароскопические операции в гинекологии», К. В. Пучков, А. К. Политова
1. Пучков К.В., Политова А.К. Диагностическая и оперативная гистероскопия: метод. рекомендации. – Рязань: РязГМУ, 2000. – 46с.
2. Пучков К.В., Чикин В.Г., Политова А.К., Лапкина И.А., Иванов В.В. Место абляции эндометрия в лечении маточных кровотечений у женщин перименопаузального периода // Новые технологии в гинекологии / под ред. В.И. Кулакова, Л.В. Адамян. – ПАНТОРИ. – М.- 2003. — С.132-133.
3. Пучков К.В., Чикин В.Г., Иванов В.В., Лапкина И.А.. Современные методы в лечении маточных кровотечений // Актуальные вопросы здоровья населения центра России / под ред. М.Ф. Сауткина, О.Е. Коновалова.– Рязань, 2003.– С. 82-84. – (Сб. науч. тр. / Рязан. гос. мед. ун-т им. И.П. Павлова; Вып. III).
4. Пучков К.В., Чикин В.Г., Лапкина И.А., Иванов В.В. Дифференцированный выбор метода хирургического лечения у пациенток с аномальными маточными кровотечениями в перименопаузальном периоде // X Российско-Японский мед. симпоз., Якутск, 22 – 25 августа, 2003 г.: тез. докл. — Якутск, 2003. — С. 628.
5. Пучков К.В., Лапкина И.А., Чикин В.Г., Иванов В.В., Политова А.К.. Алгоритм лечебно-диагностической тактики у женщин перименопаузального периода с аномальными маточными кровотечениями // Социально-гигиенический мониторинг здоровья населения: материалы 8-й респ. конф. с междунар. участием, посвящ. 60-летию Рязанского государственного медицинского университета им. акад. И.П. Павлова и Всерос. дням защиты от эклогической опасности.Ч.1 / под ред. В.Г. Макаровой, В.А. Кирюшина.- Рязань, 2004.- С.169-173.
6. Пучков К.В., Лапкина И.А., Политова А.К., Иванов В.В. Минимальноинвазивные хирургические методы лечения пациенток с аномальными маточными кровотечениями в перименопазуальном периоде // Эндоскопия в хирургии.- М., 2004.- С. 52-53.
7. Пучков К.В., Лапкина И.А., Политова А.К., Иванов В.В., Мартынова Г.В. Аномальные маточные кровотечения: метод. рекомендации.- Рязань: РязГМУ,2004.- 64 с.
8. Св. об офиц. регистрации программы для ЭВМ 2004610867 РФ. Аномальное маточное кровотечение. Лечебно- диагностический маршрут (АМК) / К.В. Пучков, И.А. Лапкина, В.В. Иванов, И.В. Шилина; правообл. К.В. Пучков и др. –№ 2004610286; заявл. 13.02.04; опубл. 08.04.04.
9. Пучков К.В., Политова А.К. Лапароскопические операции в гинекологии: монография.- М.: МЕДПРАКТИКА, 2005.- 212 с.
10. Пучков К.В., Политова А.К., Козлачкова О.П., Лаврова Л.В. Гистерорезектоскопическая абляция эндометрия в лечении больных рецидивирующими гиперпластическими процессами эндометрия // Актуальные вопросы современной хирургии. Региональная (ЮФО) науч.- практ. конф. врачей хирургического профиля, Нальчик, 26-27 мая 2006 г. – Нальчик, 2006.- С. 235-236.
11. Политова А.К., Пучков К.В., Козлачкова О.П., Лаврова Л.В., Копейкина Е.А. Патогенетическое малоинвазивное хирургическое лечение больных с гиперпластическими процессами эндометрия // Современные технологии в диагностике и лечении гинекологических заболеваний / под ред. В.И. Кулакова, Л.В. Адамян. – ПАНТОРИ. – М.- 2006. — С.187-188.
12. Пучков К.В., Иванов В.В., Политова А.К. Роль гистерорезектоскопической абляции эндометрия в лечении больных рецидивирующими гиперпластическими процессами эндометрия // Журн. акушерства и женских болезней.-2006.-Т. 55 ( спец. вып.)-С.107-108.
13. Чикин В.Г., Лапкина И.А., Иванов В.В., Пучков К.В. Алгоритм лечебно-диагностиской тактики у женщин перименопаузального периода с аномальными маточными кровотечениями // Тенденции, стратегии и развитие медицинской помощи в условиях многопрофильного стационара: сб. науч. тр. – Рязань, 2007. — С. 338-343.
14. К.В. Пучков, В.В. Иванов, И.А. Лапкина. Аномальные маточные кровотечения: монография.- М.- Тверь: ООО «Издательство «Триада», 2007.- 200 с.
Больше информации по теме миома матки:
Субмукозная миома матки, Субсерозная миома матки, Удаление миомы матки, Удаление матки при миоме, Авторские методики лечения, Лапароскопическая миомэктомия, Контрольная гистероскопия , Беременность после лапароскопической и открытой миомэктомии, Эмболизация маточных артерий (ЭМА), Миома матки — размеры в неделях,
Множественная миома, Миома матки больших размеров, Чем опасна миома матки?
Задать вопросы или записаться на консультацию
 «Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
«Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
Каждый день я по нескольку часов отвечаю на ваши письма.
Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы.
Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии. Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи.
Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами. В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Искренне ваш,
хирург Константин Пучков»
Источник


