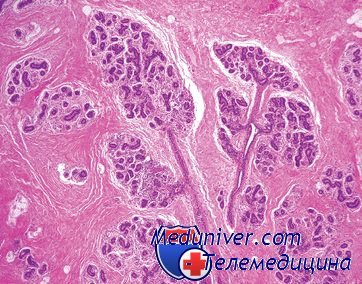
Гистология фолликулярной кисты яичника

Склерокистозные яичники. Фолликулярная киста яичников.Склерокистозные яичники (поликистозные яичники, синдром Штейна-Левенталя)—относительно редкое заболевание молодых женщин. Характерно двустороннее увеличение яичников (в 2—6 раз), наличие мелких кист (0,5—1 см), на разрезе ткань белого цвета с желтоватыми вкраплениями; ановуляция (проявления: аменорея, опсоменорея или ациклические кровотечения, а также бесплодие). Гирсутизм отмечают в 50% наблюдений. Белочная оболочка резко утолщена, корковый слой—с развитием волокнистой соединительной ткани. Количество примордиальных и зреющих фолликулов уменьшено или с дистрофическими изменениями. Желтые тела отсутствуют. Выражена атрезия фолликулов, особенно кистозная. Кистозно-атрезирующие фолликулы—с гиперплазией, а иногда и с лютенизацией theca interna. Последнюю наблюдают и вокруг фолликулов, претерпевающих облитерационную атрезию. Нередки многочисленные фиброзные тела и склерозированные кровеносные сосуды, в том числе в поверхностных отделах коркового слоя. Эндометрий часто с пролиферативными изменениями. Гиперплазия эндометрия, в том числе и атипическая, встречается у каждой пятой больной. Гистологическое заключение о склерокистозных яичниках делают с учетом клинической картины, макроскопических особенностей (в частности, принимают во внимание величину яичников), результатов гистологического исследования. Нормальный менструальный цикл, «свежее» желтое тело (установленное во время операции) нехарактерны для этой патологии. При истинных склерокистозных яичниках после их клиновидной резекции восстанавливаются нормальный менструальный цикл, циклические изменения эндометрия, генеративная функция. Фолликулярная киста встречается в любом возрасте, но наиболее часто—в репродуктивном периоде и в пременопаузе. У девочек до 15 лет она составляет не менее 1/3 всех кист и опухолей яичников, встречающихся в этой возрастной группе. Фолликулярная киста — полостное, тонкостенное и однокамерное образование, гладкое как с наружной, так и с внутренней сторон. Чаще бывает односторонней, величиной 3—7 см в диаметре, редко—больше. Соединительнотканная стенка фолликулярных кист, размеры которых не превышают 4 см, выстлана многорядным фолликулярным эпителием (гранулезой), под которым располагаются клетки theca interna; последняя иногда гиперплазирована. При активной гранулезе и/или theca interna фолликулярная киста может проявлять гормональную активность; об этом свидетельствуют насыщенность эстрогенами жидкого светлого содержимого такой кисты, гиперплазия эндометрия и маточные кровотечения, а у девочек—преждевременное половое созревание. В редких случаях киста выстлана лютеинизированной гранулезой. В кистах большого размера фолликулярный эпителий может быть представлен однорядным кубическим или низким призматическим эпителием, а иногда вследствие выраженных дистрофических изменений и слущивания он отсутствует. Дистрофическим изменениям могут подвергаться и клетки theca interna. При отсутствии последней истинное происхождение кистозного образования (фолликулярная киста или кистозная опухоль) определить трудно—такие кисты по терминологии, приводимой в Международной гистологической классификации опухолей яичников, называют простыми. Фолликулярная киста образуется из кистозно-атрезирующегося фолликула, от которого ее и следует дифференцировать.
Киста желтого тела встречается значительно реже, как правило, в репродуктивном периоде. Она может возникнуть как в менструальном желтом теле, так и в желтом теле беременности. Величина кисты 3-7 см. Внутренняя поверхность ее нередко бывает желтого цвета. Содержимое кисты светлое, а при кровоизлияниях геморрагическое. Фиброзная стенка кисты выстлана слоем гранулезолютеиновых клеток со свойственной для желтого тела фестончатостью, с небольшими скоплениями текалютеиновых клеток. При длительном существовании кисты желтого тела у больной отмечают менометроррагии, децидуообразную реакцию эндометрия. Кисты желтого тела большого размера гормонально инертны. Полагают, что образование кисты желтого тела связано с дефектами лимфатической и кровеносной его системы, результатом чего может быть накопление жидкости в центральной части желтого тела. В стадии регрессии содержимое кисты рассасывается, стенки полости спадаются и на месте слоя гранулезолютеиновых клеток образуется белое тело; в редких случаях сохраняется полость, которую именуют кистой белого тела. Внутренняя поверхность кист желтого цвета выстлана слоем текалютеиновых клеток, над которыми нередко располагается гранулеза, но без лютеинизации. Приводимое в Международной гистологической классификации опухолей яичников название этих кист «множественные фолликулярные кисты и желтые тела» (по нашему мнению, малоудачный термин) обусловлено их происхождением из кистозно-атрезирующихся фолликулов, множественностью кист (хотя они бывают и одиночные) и микроскопическими их особенностями. Текалютеиновые кисты встречают при трофобластических болезнях беременности, реже—при нормальной многоплодной беременности в сочетании с сахарным диабетом, при преэклампсии, эклампсии и эритробластозе, а также у плода и новорожденного. Возникновение текалютеиновых кист связывают с хорионическим гонадотропином, большое количество которого определяют при трофобластических болезнях беременности. Однако текалютеиновые кисты (односторонние, одиночные и однокамерные) могут возникать и вне беременности, в частности, при применении препаратов кломифена (клостилбегита), хорионического гонадотропина и др., индуцируя овуляцию. Эндометриоз и эндометриондные кисты яичников относят к наружному эндометриозу. Встречают часто (особенно эндометриондные кисты) обычно у молодых женщин. Эндометриоз—мелкие и крупные очаговые эндометриондные гетеротопии (не кисты), локализуются на поверхности или в корковом слое яичника, гистологически имеют те же признаки, что и эндометриоз других органов и тканей. В различные фазы менструального цикла в эндометриоидной ткани, иногда имеющей типичный вид слизистой оболочки тела матки, наблюдают морфологические изменения, сходные с изменениями в эндометрии. В эндометриоидной ткани могут встречаться мелкие (до 0,3 см) кисты, обычно заполненные кровянистым содержимым; выстилающий их эпителий типично эндометриальный. Более крупные эндометриондные кисты при длительном их существовании (10 см в диаметре, реже более) имеют характерный вид: толстая капсула нередко с многочисленными, преимущественно плотными спайками на наружной поверхности и геморрагическим дегтеобразного вида содержимым. Эндометриондные кисты выстланы цилиндрическим или кубическим эпителием» под которым обнаруживают цитогенную строму, выраженное микрососудистое русло, круглоклеточный инфильтрат из плазмоцитов и лимфоцитов. В цитогенной ткани можно встретить (но не всегда) единичные железы или небольшие группы их. В толще стенки кист бывают свежие и старые кровоизлияния, склеротические изменения, которые обычно локализуются под слоем псевдоксантомных клеток, местами встречаются макрофаги, гемосидерин, пигментсодержащие макрофаги. — Также рекомендуем «Поверхностные инклюзионные кисты. Эпителиальные опухоли яичников.» Оглавление темы «Опухоли яичников.»: |
Источник
Гистология кисты яичника необходима для изучения структуры новообразования. Такое исследование позволяет с высокой точностью определить тип патологии, назначить эффективный способ лечения. Оно требуется при затруднении в постановке диагноза или при подозрении на течение злокачественного процесса в придатках.
Что представляет собой гистологическое исследование
Гистология изучает клеточное строение тканей. В гинекологии она распространена в связи с высокой информативностью. Такая диагностика применяется для исследования придатков, матки, ее шейки, фаллопиевых труб и других органов мочеполовой системы.
Гистология яичника и его кисты позволяет выявить следующие виды патологий:
- воспалительный процесс;
- нарушение местного кровоснабжения;
- кровоизлияние в полость кисты или придатка;
- тип новообразования;
- наличие злокачественных клеток;
- мутации структурных тканей яичника.
По результатам гистологии кисты яичника определяют причину возникновения патологии, допустимый способ ее устранения. Устанавливается прогноз выздоровления, который зависит от наличия злокачественного процесса и степени поражения тканей придатка.
Виды исследований
Гистологические исследования отличаются способом забора материала. При кисте придатка применяются следующие методы:
| Вид исследования | Описание процедуры |
|---|---|
| Эксцизионное | Иссечение тканей в ходе выполнения основной операции |
| Пункционное | Забор части новообразования или его содержимого с помощью иглы |
| Гистология удаленного яичника и его кисты | Извлечение тканей любым удобным способом после завершения хирургического вмешательства |
| Щипцовое | Отделение кусочка образования с помощью специальных щипцов |
| Аспирационное | Отсасывание содержимого патологии шприцом |
Результаты гистологии после удаления кисты яичника или самого придатка необходимы для исключения течения злокачественного процесса.
После получения биологического материала проводится само исследование. Для этого используется один из видов микроскопии:
- световая;
- ультрафиолетовая;
- люминесцентная;
- поляризационная;
- в темном поле;
- в падающем свете;
- фазово-контрастная;
- электронная.
Чаще всего гистология проводится методом световой микроскопии. Тем не менее самым современным считается электронное исследование, оценивающее строение клеточных структур в мельчайших деталях.
Порядок проведения
Гистология кисты яичника может проводиться до, после или во время хирургической операции по удалению новообразования. Этапы получения биоматериала:
| Этап | Описание |
|---|---|
| Фиксация | Обработка ткани специальными веществами, предупреждающими распад клеточных структур |
| Проводка | Уплотнение материала путем его обезвоживания |
| Заливка | Пропитка фрагмента кисты парафином для последующего выполнения среза |
| Резка | Получение тонких срезов биоматериала с помощью микротома |
| Окраска | Помещение объекта в специальные стекла, сохраняющие его в нужной форме |
| Заключительный этап | Помещение объекта в специальные стекла, сохраняющие его в нужной форме |
| Микроскопия биоматериала | Оценка состояния клеточных структур |
Выполнением исследования занимаются врачи гистологи или патоморфологи. После окончания всех манипуляций они готовят заключение, на основе которого лечащий врач определяет диагноз.
Виды кист, обнаруживаемых при диагностике
Выделяется три основных вида новообразований, которые можно обнаружить при проведении гистологического анализа. Патологии могут иметь следующий характер:
- доброкачественные;
- пограничные;
- злокачественные.
Пограничные новообразования представляют опасность тем, что способны спровоцировать развитие онкологического процесса в яичнике.
Чаще всего кисты носят доброкачественный характер. Они, в свою очередь, подразделяются на следующие категории:
| Виды кистозных образований | Причины появления |
|---|---|
| Фолликулярные | Образуются из неразорвавшегося в момент овуляции фолликула |
| Кисты желтого тела | Следствие нарушений второй половины менструального цикла |
| Дермоидные | Появляются еще в утробе, содержат костные и мягкие ткани, ногти, волосы |
| Параовариальные | Часто имеет ножку, что представляет особую опасность при физической активности пациентки |
| Эндометриоидные | Результат длительного течения эндометриоза, в их капсуле находится бурая жидкость со сгустками крови |
При обнаружении при гистологическом исследовании данных видов кист яичника оперативное вмешательство не требуется. Оно необходимо при наличии пограничных или злокачественных патологий. В последнем случае рекомендуется удаление пораженного придатка или сразу всех половых органов.
Фолликулярные кисты яичника не требуют гистологии, как и кисты желтого тела. Обычно такие образования исчезают самостоятельно или под воздействием медикаментов.
Срок получения результатов
 Чаще всего полученный материал отправляется на исследование в другое подразделение больницы или соседний город. Это объясняется отсутствием необходимого для гистологии оборудования в клиниках, которые могут провести биопсию. Полученный биоматериал доставляется в нужную лабораторию в течение суток. Само исследование занимает от 1 до 3 недель в зависимости от способа его проведения и длительности транспортировки.
Чаще всего полученный материал отправляется на исследование в другое подразделение больницы или соседний город. Это объясняется отсутствием необходимого для гистологии оборудования в клиниках, которые могут провести биопсию. Полученный биоматериал доставляется в нужную лабораторию в течение суток. Само исследование занимает от 1 до 3 недель в зависимости от способа его проведения и длительности транспортировки.
При необходимости срочного получения результатов гистология может быть проведена за несколько часов. Информативность такой диагностики может быть снижена за счет недостатка времени для полноценного проведения всех ее этапов.
Расшифровка результатов
В заключении, подготавливаемом проводившим исследование специалистом, описываются все обнаруженные отклонения от норм. В бланке результатов указывается следующее:
- возраст женщины;
- тип биоматериала;
- место и время забора ткани;
- используемые для исследования растворы;
- способ проведения гистологии;
- тип кисты;
- наличие злокачественных клеток и их количество;
- характер структуры тканей яичника – при их биопсии одновременно с новообразованием.
Заключение обычно представлено на латинском языке. Расшифровкой гистологии кисты яичника после операции и получения результата исследования занимается лечащий врач.
На бланке гистологического исследования не дается рекомендаций по схеме лечения и не устанавливается диагноз. Данный вид диагностики совместно с другими обследованиями анализируется гинекологом, который и определяет вид терапии.
Вероятность ошибки
Ошибочное получение результата допустимо для всех видов лабораторных исследований. Тем не менее гистология отличается высокой точностью и редко дает ложную информацию. Вероятность ошибки велика при несоблюдении правил транспортировки биоматериала, неаккуратном обращении с ним в лаборатории, неверном проведении биопсии.

Перед диагностикой пациентка должна пройти специальную подготовку, меры которой устанавливаются врачом. Ей следует соблюдать специальную диету, отменить прием всех медицинских препаратов. Приходить на обследование нужно в определенный день менструального цикла. В случае невыполнения требований вероятно получение ложного результата.
Статистика результатов гистологических обследований
Большинство видов исследуемых патологий определяются как доброкачественные. Гистология кисты яичника показала следующие результаты:
- диагностике подвергалось около 60% женщин с бесплодием;
- у 40% пациенток присутствовали частые боли внизу живота;
- треть обследуемых не ощутила улучшений после медикаментозной терапии болезней половых органов;
- нарушения менструального цикла более распространены среди женщин с опухолями яичников;
- межменструальные маточные кровотечения отмечались у 10% пациенток;
- функциональные образования были обнаружены в трети случаев;
- эндометриоидные кисты яичника при гистологии встречались не чаще, чем у 13% обследуемых;
- на долю доброкачественных опухолевидных патологий приходится 25%;
- частота выявления рака – 2-7%.
Вероятность обнаружения онкологии выше при длительном течении кисты яичника.
Гистологию придатков необходимо проходить своевременно. Это позволит более точно назначить схему лечения и ускорить процесс выздоровления.

Гистология кисты яичников – вид исследования, который рекомендуется проводить при неинформативности других методов. Он позволяет с высокой точностью определить вид новообразования. Лечение, назначенное по результатам данного обследования, обладает более высокой эффективностью, чем терапия, основанная на итогах инструментальной диагностики.
Источник
На сегодняшний день частота выявления доброкачественных образований яичников не снижается, что объясняется широким применением в гинекологии современных информативных методов исследований. В течение нескольких десятилетий для дифференциации опухолей матки и придатков с успехом применяется ультразвуковая диагностика [1]. Однако не всегда при трансвагинальной эхографии можно определить характер опухоли, особенно на ранних стадиях развития опухоли яичника [2]. Возможность дифференциации доброкачественных и злокачественных образований яичников появилась с применением цветного доплеровского картирования [1, 3].
Длительность существования доброкачественной опухоли яичника и ее способность к малигнизации имеют самый различный диапазон и частоту. Так, известно, что малигнизации подвергается каждая третья серозная кистома яичника [2, 3, 4, 5]. Вместе с тем не исключено и длительное существование этих опухолей без каких-либо пролиферативных изменений в капсуле.
Известно, что образования яичников небольших размеров часто принимаются за опухолевидные образования и подвергаются консервативной противовоспалительной терапии. Отсутствие же эффекта от лечения рассматривают как показание для оперативного вмешательства. Однако распознать грань перехода пролиферации эпителия капсулы в атипический эпителий и своевременно предотвратить опасное для жизни заболевание является довольно сложной задачей. Окончательный диагноз о характере образования яичника устанавливается путем гистологического исследования удаленной капсулы.
Целью исследования явилось изучение клинических проявлений и морфологических особенностей доброкачественных опухолей яичников для своевременного решения вопроса о необходимости их оперативного лечения. Материал и методы исследования. Нами изучено клиническое течение доброкачественных образований яичников у 170 больных, поступивших в гинекологическое отделение акушерского комплекса № 9 г. Ташкента по поводу объемного образования яичника на оперативное лечение.
Возраст обследованных женщин колебался от 25 до 45 лет. Наиболее частым возрастом выявления опухолей яичников у наших пациенток является 20–29 лет (около половины), затем возрастная группа 30–39 лет. Меньше всего среди больных было пациенток в возрасте до 20 лет (около 5%).
Дооперационное обследование включало ультразвуковое исследование с цветовым доплеровским картированием сосудов яичника и определение в крови онкомаркера СА-125. Онкомаркер СА-125 является антигеном, определяемым с помощью моноклональных антител к клеткам рака яичников, и наиболее специфичным маркером при опухолях яичников, особенно в постклимактерическом периоде [5, 6]. Интерпретация результатов определения величины онкомаркера СА-125 проводилась в соответствии с результатами гистологического исследования.
При резко повышенных показателях проводилось повторное исследование в послеоперационном периоде и после реабилитационного лечения. Верификация диагноза проводилась в послеоперационном периоде гистологическим исследованием капсулы кистомы.
Для гистологического исследования из резецированных стенок кист готовили гистологические препараты по общепринятой методике. Результаты исследования и их обсуждение. Наиболее частой жалобой пациенток было бесплодие. Из 77 (45,3%) больных с нарушением репродуктивной функции у 46 (60,0%) пациенток наблюдалось первичное бесплодие длительностью от двух до шести лет, у 31 (40%) — вторичное бесплодие длительностью от двух до четырех лет.
Второй по частоте жалобой были ноющие боли внизу живота и альгоменорея (у 71 больной — 41,8%). Около одной трети больных (55 пациенток — 32,4%) до поступления в стационар получали консервативную противовоспалительную терапию без особого успеха.
Нарушения менструаций были отмечены чаще у больных с опухолевидными образованиями воспалительного характера, что было подтверждено результатами гистологического анализа удаленной капсулы образования. Из нарушений менструально-овариального цикла, кроме альгоменореи, были выявлены гиперменорея (12,3%), гипоолигоменорея (16,8%), в некоторых случаях — дисфункциональные кровотечения в анамнезе (у 9,2%).
Доплерометрические исследования кровотока характеризовались низкой скоростью кровотока в маточных и яичниковых сосудах и повышенными значениями индекса резистентности. Определение онкомаркера СА-125, проведенное до операции, показало, что, несмотря на разброс цифр (от 8,3 до 60,3), средняя цифра не превышала принятую норму 35 Ед/мл. Оперативное лечение проведено практически всем женщинам путем лапароскопии. Послеоперационное реабилитационное лечение зависело от результатов гистологического исследования и величины онкомаркера.
Интерес представляет также полиморфизм гистологических изменений в капсуле удаленных образований. Большую часть (33%) составили опухолевидные образования (фолликулярные и лютеиновые кисты). Доброкачественные эпителиальные опухоли составили 25% случаев, из них в 11,7% случаев — серозные и в 13,3% случаев — эндометриоидные. В 5% случаев наблюдали герминогенную опухоль в виде зрелой тератомы. Вместе с тем в двух случаях гистологическое исследование выявило аденокарциному яичника. Значительная часть кистозных образований (31,7%) не имела эпителиальной выстилки, что затрудняло установление гистогенеза и характера новообразования яичника.
Фолликулярные кисты были представлены чаще как одностороннее однокамерное и тонкостенное образование с гладкой внутренней стенкой. Гистологически соединительнотканная стенка была выстлана многорядным фолликулярным эпителием, под которым располагаются клетки theca interna, в некоторых случаях наблюдалась ее гиперплазия и лютеинизация.
Лютеиновые кисты чаще выявлялись в виде двусторонних и одиночных образований. Внутренняя поверхность стенки кисты выстлана слоем текалютеиновых клеток, под которыми расположена гранулеза без лютеинизации.
Среди эпителиальных опухолей чаще встречались серозные и муцинозные. Серозные опухоли были представлены серозной цистоаденомой, обычно крупных размеров. Капсула опухоли в основном была грубоволокнистой, выстилающий стенку эпителий был однорядным кубическим или уплощенным, в некоторых случаях обнаруживался цилиндрический эпителий.
Муцинозные опухоли были представлены муцинозной цистоаденомой (или сецернирующая муцинозная кистома), обычно многокамерной и крупных размеров. Внутренняя поверхность стенки выстлана однорядным высоким призматическим эпителием, цитоплазма которых содержала слизь.
Эндометриоидные опухоли яичников были схожи с опухолями эндометрия и характеризовались выстилкой стенки кисты однорядным низким цилиндрическим эпителием эндометриального типа. Вокруг стенки часто наблюдались кровоизлияния и накопление гемосидерина.
Зрелая кистозная тератома (или дермоидная киста) яичника была обычно однокамерной и заполнена салом и волосами. Гистологически обнаруживались кожа, волосяные фолликулы, сальные и потовые железы, редко — хрящ.
Аденокарциномы яичников были представлены серозной папиллярной цистоаденокарциномой. Нами выявлены две больные с аденокарциномой, у которых онкомаркер СА-125 был соответственно в 11 и 15 раз выше нормы.
Таким образом, исследования показали, что доброкачественные опухоли и опухолевидные образования яичников чаще встречаются среди женщин активного репродуктивного возраста — от 20 до 39 лет, что несколько отличается от данных литературы [4, 5]. Клиническая картина доброкачественных опухолей неспецифична и проявляется в некоторых случаях нарушениями менструального цикла, бесплодием. Наши исследования показали, что определение онкомаркера СА-125 позволяет в предоперационном периоде с высокой степенью вероятности прогнозировать характер образования яичника и определить хирургическую тактику, что подтверждается результатами других исследователей [6].
Выводы:
Скудная и неспецифичная клиническая симптоматика объемных образований и многообразие их гистологических форм указывают на необходимость тщательного дооперационного обследования, включая определение онкомаркера СА-125.
Необходимо проведение экспресс-диагностики во время операции лапароскопии для решения вопроса об объеме оперативного вмешательства и дальнейшей тактики.
Литература
Сидорова И. С., Гуриев Т. Д., Саранцев А. И., Капустина И. Н., Ардус Ф. С. Цветное доплеровское картирование в предоперационной диагностике и прогнозировании при объемных образованиях придатков матки / Акуш. и гинек. 2003. № 3. С. 41–46.
Митьков В. В., Медведев М. В. Клиническое руководство по ультразвуковой диагностике. М., 1997. Т. I.
Соломатина А. А., Степанов К. И., Курбатская О. И., Демина Л. Н., Пашкова А. В. Цветное доплеровское картирование в диагностике опухолей и опухолевидных образований яичников / Акуш. и гинек. 2003. № 2. С. 54–57.
Патолого-анатомическая диагностика опухолей человека. Руководство для врачей. Под редакцией Н. А. Краевского, А. В. Смолянникова, Д. С. Саркисова: М.: Медицина, 1993. В 2-х томах.
Серов С. Ф., Иржанов С. И., Бейсебаев А. А. Эпителиальные опухоли яичников. Алма-Ата: Казахстан. 1991.
Zeimet A. G., Muller-Holzner E., Marth C. Tumor marker CA-125 in tissuer of the female reproductive tract and serum during the normal menstrual cycle // Fertil. Steril. 1993.
Л. М. Абдуллаева, кандидат медицинских наук Ташкентская медицинская академия, Ташкент
Купить номер с этой статьей в pdf
Источник