Гормональные препараты после климакса

После менопаузы специалисты могут рекомендовать принимать витаминные комплексы для восполнения нехватки эстрогена, нормализации обменных процессов, поддержки костной системы.
Подробнее…
Женщины, в рационе которых много богатой генистеином сои, гораздо реже сталкиваются с проявлениями климакса. Дополнительным источником генистеина могут стать современные биологически активные комплексы.
Средства при климаксе…
Период климакса — серьезное испытание для женщины. Сохранить хорошее самочувствие и расположение духа помогут средства, разработанные специально для периода возрастных гормональных изменений.
Средства при климаксе…
Компливит® Кальций Д3 ГОЛД — формула на основе фитоэстрогенов, кальция, витаминов Д3 и К. Она разработана специально для женщин, переживающих гормональную перестройку при климаксе.
Подробнее…
Фитоэстроген генистеин относится к веществам негормонального происхождения, позволяющим уменьшить проявление климакса, в том числе частоту и выраженность «приливов». Он входит в состав специальных комплексов.
Узнать больше..
В одной таблетке Компливит® Кальций Д3 содержится несколько активных компонентов, которые способны:
- облегчить проявления климакса;
- укрепить кости и зубы;
- поддержать здоровье суставов;
- замедлить процесс старения кожи.
Подробнее…
Наличие в рационе питания продуктов, богатых фитоэстрогенами, способствует уменьшению частоты и выраженности общих проявлений климакса и сохранению прочности костей.
Что делать при климаксе?
Специализированные биологически активные комплексы для женщин после 40 лет могут содержать генистеин. Он обладает антиоксидантными свойствами и защищает клетки женского организма от старения, в том числе и клетки кожи.
Узнать больше…
Усилить негативные проявления климактерического синдрома могут нерациональное питание с преобладанием жирной, жареной, острой или слишком горячей пищи. Придерживайтесь диетического меню и рассмотрите возможность приема комплексов с генистеином и кальцием, созданных специально для облегчения проявлений климакса.
Узнать больше…
После 40 в организме женщины начинает снижаться уровень эстрогена. В этот период необходимо проконсультироваться со специалистом и подобрать комплексное решение для защиты от последствий нехватки эстрогена, таких как:
- чувство усталости;
- перепады настроения;
- «приливы»;
- повышенная потливость;
- хрупкость костей;
- слабость и скованность движений;
- сухость и потеря упругости кожи.
Узнать больше…
Многие женщины испытывают дискомфорт, когда речь заходит о такой деликатной теме, как менопауза. К сожалению, в сознании большинства этот период ассоциируется с понятием «угасание». А между тем, менопауза приходится на активный и продуктивный возраст после 50 лет и давно уже перестала знаменовать переход в «старшую возрастную группу». Даже ВОЗ начинает отсчет пожилого возраста с 60 лет[1].
Однако специалисты признают, что изменения, происходящие в работе организма во время менопаузы, сильно влияют и на самочувствие, и на психологическое состояние женщины, иногда становясь причиной серьезных расстройств[2]. Пройти этот важный и сложный этап, что называется, «без потерь», помогает правильно подобранная терапия, основанная на приеме гормональных и негормональных средств. Поговорим сегодня о том, какие препараты принимать при менопаузе.
Принцип действия препаратов, назначаемых при менопаузе
Но прежде чем говорить о препаратах, скажем несколько слов о самой менопаузе: что это такое и как она проходит.
Словарь
Чтобы не потеряться во множестве терминов, используемых в статье, предлагаем вашему вниманию небольшой словарь. Основное понятие в нем — климактерий (перименопауза). Это период перехода женщины от репродуктивной фазы к состоянию после прекращения менструаций. Он включает в себя:
- пременопаузу — время угасания функций репродуктивной системы;
- менопаузу — последнюю самостоятельную менструацию. Определить менопаузу можно только ретроспективно, когда женщина замечает, что на протяжении 12 месяцев у нее нет месячных. У европеек последняя менструация наступает в среднем в возрасте 51 года[3];
- раннюю постменопаузу — период в 1–2 года после последней менструации;
- позднюю постменопаузу — этот период начинается после всех перечисленных выше и продолжается до конца жизни[4].
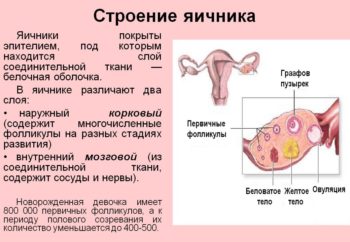
Менопауза всегда связана с изменением гормонального фона, и в первую очередь — с функционированием яичников. В норме они выделяют три вида женских гормонов: эстрон, 17-B эстрадиол и эстриол. Примерно за пять лет до наступления менопаузы выработка основного из них — 17-B эстрадиола — снижается, а потом прекращается. Основным женским гормоном становится эстрон, но постепенно и его количество сокращается, так как истощаются фолликулы яичников. Чтобы вернуть баланс, организм пытается «простимулировать» яичники самостоятельно. Для этого гипофиз (главный регулирующий центр мозга) дает команду об увеличении выработки других гормонов — фолликулостимулирующих (ФСГ) и лютеинизирующих (ЛГ), что не приводит к активизации яичников: в силу физиологии они не могут функционировать на прежнем уровне. А вот концентрация ФСГ и ЛГ растет.
В этот период в крови также происходят изменения:
- содержание ФСГ становится больше 20–30 мМЕ/л (при пиковых показателях в норме — 21 мМЕ/л);
- содержание эстрадиола составляет менее 100 пмоль/л (при норме перед овуляцией — порядка 120–130 пмоль/л);
- снижается соотношение концентрации эстрадиола к эстрону (становится менее 1);
- увеличивается соотношение андрогена к эстрогену в сторону увеличения содержания мужских гормонов[5].
Иногда переходный период может проходить без выраженных симптомов или практически незаметно для женщины. Но для большинства эти гормональные колебания являются серьезной встряской. Женщины жалуются на постоянные перемены самочувствия, настроения, дискомфорт[6]. Если переходный период осложняется многочисленными проблемами со здоровьем, то говорят о климактерическом синдроме[7]. Среди факторов, провоцирующих его, можно выделить наследственную предрасположенность, осложнения в ходе беременности и родов, ожирение, низкий уровень физической активности, вредные привычки и другие[8].
У климактерического синдрома есть несколько уровней проявлений:
- ранний — перепады настроения, приливы жара и озноба и т.д.;
- средний — ухудшение состояния кожи, костей, потеря эластичности слизистыми;
- поздний, нейродегенеративный[9].
Одним из наиболее неприятных проявлений становится остеопороз, или разрушение костей. Нарушение баланса половых гормонов приводит к изменению течения ряда процессов в организме, в том числе к дисбалансу в образовании и разрушении костной ткани. В результате повышается риск переломов[10].
Современная медицина предлагает женщинам возможность снизить неприятные проявления климакса и по возможности сгладить его неприятные последствия для организма. Это не значит, что на период менопаузы существует одно единственное лучшее лекарство. Для нормализации состояния используется заместительная гормональная терапия и симптоматическое лечение, практикуется также прием витаминов, минералов, растительных средств. Выбор препаратов в период менопаузы в каждом конкретном случае делает врач, опираясь на состояние пациентки.
Лекарства при менопаузе в рамках заместительной гормональной терапии
Гормональные препараты, которые прописывают в период менопаузы, призваны снизить остроту проявления климакса и предотвратить возможные осложнения. Заместительная гормональная терапия (ЗГТ) назначается при появлении первых симптомов менопаузы. Исполнительный комитет Международного общества по менопаузе обращает при этом внимание на приоритет индивидуального подхода: конкретные средства и дозировка должны быть подобраны для конкретной пациентки. Врач учитывает возраст женщины, длительность постменопаузы, риск сосудистых нарушений, патологии желудочно-кишечного тракта — практически все, вплоть до образа жизни и наличия или отсутствия вредных привычек[11].
Обычно для регулирования гормонального баланса назначают комплексные средства, включающие прогестагены (прогестерон) и эстрогены[12]. При этом желательно, чтобы доля эстрогена в препарате была как можно более низкой, но достаточной для предотвращения климактерического синдрома[13].
Противопоказаниями к проведению ЗГТ являются:
- рак молочной железы и эндометрия;
- гепатит;
- опухолевые процессы в печени;
- острый тромбоз или тромбоэмболия;
- аллергия к компонентам препаратов.
Остальные противопоказания (в том числе миома и эндометриоз) не являются абсолютными, и окончательное решение по назначению лекарств при менопаузе принимает врач[14].
На сегодняшний день есть три варианта приема гормонов:
- монотерпия эстрогенами и прогестагенами в циклическом или непрерывном режиме;
- комбинированная терапия препаратами в циклическом режиме (прерывистая и непрерывная схемы приема препаратов);
- комбинированная терапия в монофазном непрерывном режиме[15].
При применении ЗГТ в циклическом режиме имитируется женский цикл. В непрерывном режиме отсутствует стадия маточного кровотечения.
На сегодняшний день считается, что ЗГТ может быть одним из факторов, способствующих развитию рака молочной железы, поэтому при приеме гормональных препаратов обязательно нужно проходить соответствующие обследования[16].
Обычно назначают следующие препараты для ЗГТ:
- «Фемостон» (действующие вещества: 17В-эстрадиол и дидрогестерон), стоимость — от 800 рублей[17].
- «Дивина» (эстрадиол), стоимость — от 700 рублей[18].
- «Цикло-Прогинова» (эстрадиол и прогестерон), стоимость — от 800 рублей[19].
Препараты на основе фитоэстрогенов
Учитывая, что ЗГТ имеет ряд побочных эффектов, многие женщины традиционно опасаются приема гормонов. Если пациентка категорически против такой терапии или же имеет к ней противопоказания, то ей можно рекомендовать прием фитоэстрогенов.
Фитоэстрогены — это субстанции растительного происхождения, которые обладают эстрогеноподобным действием. Их свойства до сих пор изучаются и окончательно не выявлены, однако специалисты полагают, что они предотвращают сердечно-сосудистые заболевания, снижают риск заболеваний раком, уменьшают выраженность климактерических симптомов[20]. Обычно показаниями к использованию этих препаратов являются:
- ранняя менопауза (в возрасте до 45 лет);
- диабет;
- гипертония;
- определенные особенности менструального цикла (например, позднее начало месячных);
- сосудистые патологии или риск их развития;
- особенности диеты (в том числе употребление большого количества кофе, недостаток веса и т.д.)[21].
Растительные препараты для женщин в период менопаузы включают флавоны, изофлавоны, куместаны, лигнаны. Ближе всего к эстрогенам из перечисленных веществ изофлавоны (например, генистеин), но их действие все же менее выражено, чем у гормонов[22]. Эти активные вещества содержатся в экстрактах цимицифуги, красного клевера, соевых бобов и других растений[23]. Как правило, курс лечения составляет несколько месяцев.
Примеры монопрепаратов на основе фитоэстрогенов:
- «Климадинон» (содержит экстракт цимицифуги). Стоимость — от 360 рублей[24].
- «Ременс» (содержит экстракт цимицифуги). Стоимость — от 180 рублей[25].
- «Феминал» (содержит вытяжку красного клевера). Стоимость — от 600 рублей[26].
- «Иноклим» (содержит экстракт соевых бобов). Стоимость — от 800 рублей[27].
Примером комплексного препарата является «КОМПЛИВИТ Кальций Д3 ГОЛД», содержащий в своем составе генистеин и набор необходимых женщине в возрасте 45+ витаминно-минеральных веществ (кальций, витамин D3 и др.). Цена от 450 рублей за упаковку.
Витаминно-минеральные препараты для женщин в период менопаузы
Гормоны или гормоноподобные вещества — ключевой элемент программы приема препаратов во время менопаузы. Однако не единственный. В современной медицине существует концепция «Квартета здоровья» — сбалансированной терапии, направленной на то, чтобы организм функционировал на уровне 30–35-летнего возраста. В качестве обязательного элемента в «Квартет» входит прием витаминов и необходимых организму кислот.
Главные компоненты «Квартета здоровья»:
- половые гормоны;
- витамин D;
- омега-3 полиненасыщенные жирные кислоты;
- тиоктовая или альфа-липоевая кислота (АЛК)[28].
Как показывают исследования, поддержание содержания витамина D3 в крови на уровне порядка 40 нг/мл позволяет избежать негативных возрастных изменений, и в частности остеопороза[29], которого больше всего опасаются женщины возраста 45+. Нормализация потребления кальция и витамина D3 способствует замедлению разрушения костной ткани[30].
Так как в период менопаузы повышается риск сердечно-сосудистых заболеваний, в комплексную терапию входят омега-3 полиненасыщенные жирные кислоты, которые предотвращают развитие кардиологических патологий. Оптимальная доза, рекомендованная для приема, — 3–4 г/сутки[31].
Последний компонент — альфа-липоевая кислота — обеспечивает антиоксидантную защиту. По мнению специалистов, данный компонент должен быть рекомендован каждому пациенту в возрасте 35–40 лет и старше. Средняя терапевтическая доза оценивается примерно в 300–600 мг в сутки[32].
Не входит в «Квартет» кальций, но тем не менее он очень важен для женщины в климактерический период. Это минеральное вещество помогает снизить риск остеопороза, онкологических заболеваний мочеполовой системы. В качестве желательной добавки к кальцию выступает витамин К1, улучшающий его усвоение. Суточная доза кальция — 800–1000 мг.
Примеры препаратов:
- «Формула женщины» (комплекс витаминов). Стоимость — от 700 рублей[33].
- «Доппельгерц Актив Менопауза», таблетки. Стоимость — от 350 рублей[34].
- «Кальций Д3 Никомед» (препарат кальция). Средняя цена — 250 рублей.
- «КОМПЛИВИТ Кальций Д3 ГОЛД» (комплексный препарат с содержанием кальция и фитоэстрогена). Цена — около 700 рублей за упаковку.
Какие лекарства при менопаузе назначаются для снятия симптомов
С менопаузой связаны не только изменения в репродуктивной системе женщины. Возникает целый комплекс проблем, среди которых врачи выделяют три основных блока. В первую очередь, это вегетососудистые нарушения, с которыми связано плохое самочувствие: потливость, головные боли, озноб, головокружение и другие. Вторая группа — это изменения в эндокринной области и связанные с этим нарушения обмена веществ. Именно ими вызываются такие серьезные заболевания, как остеопороз или кардиологические патологии. И третья группа — это эмоционально-психические изменения: серьезные перемены в жизни приводят к нарушениям сна, депрессии, раздражительности и другим нарушениям[35].
Чтобы избавить женщину от целого «букета» неприятных симптомов, применяют различные препараты:
- Для снижения высокого давления назначают ингибиторы АПФ и блокаторы АТ2 («Энам», «Энап», «Лозартан»). Они нужны для снижения риска развития инсультов (помогают уменьшить его на 30%) и более серьезных кардиологических патологий (в среднем на 21%)[36].
- В случае повышения уровня сахара в крови женщинам назначают сахароснижающие препараты («Новонорм»). Такое лечение должно обязательно проходить под контролем эндокринолога: иногда снижение выработки инсулина и, соответственно, повышение риска развития сахарного диабета отмечается не сразу, а только в постменопаузе[37].
- При нервно-психических расстройствах и бессоннице назначают успокаивающие и снотворные препараты, в том числе «Грандаксин» или «Атаракс»[38].
- В более сложных случаях, когда у женщины появляются признаки депрессии, врачи рекомендуют антидепрессанты, но в этом случае конкретный препарат может назначить только специалист после всесторонней диагностики.
Помимо всех перечисленных терапевтических мер есть и общие рекомендации для женщин в период менопаузы. Они касаются в первую очередь образа жизни. Например, доказано, что высокий уровень физической активности, диета, отказ от курения и других вредных привычек снижают риск развития сердечно-сосудистых заболеваний и остеопороза[39].
Менопауза — период, который вызывает у женщин огромное количество вопросов и опасений. Вокруг этого жизненного этапа существует много мифов, в основном негативных. Однако современная медицина предлагает много вариантов терапии, помогающих справиться с неприятными проявлениями гормональной перестройки, и не все они связаны с приемом гормонов. Именно в переходное время организму женщины важно получить необходимую поддержку и помощь, поэтому для сохранения здоровья, поддержания красоты и хорошего самочувствия необходимо обратиться к врачу, который предложит комплексную терапию.
Источник
Период постменопаузы наступает после окончания второй стадии климактерического периода – менопаузы. С наступлением климакса, в организме зрелых женщин начинают проявляться климактерические симптомы, отражающиеся как на физиологическом состоянии, так и на психоэмоциональном состоянии. И к сожалению, данных проявлений не получится избежать. Поэтому каждая зрелая дама должна заранее подготовиться к наступающей гормональной перестройке организма, понять, что вообще такое климакс, какие изменения будут происходить в организме, что можно предпринимать для облегчения симптоматики, и что принимать после климакса для обеспечения нормальной жизнедеятельности.

Общая информация
Климакс обычно наступает на пороге 42-46 годов, когда репродуктивная система женского организма начинает утрачивать свою детородную функциональность. Весь климактерический период подразделяется на три основных этапа:
- Пременопаузу.
- Менопаузу.
- Постменопаузу.
Первая климактерическая стадия наступает в 41-43 года. На протяжении данной стадии менструальный цикл начинает претерпевать изменения, но месячные еще сохраняются, так как функциональная способность яичников еще не до конца утрачена, но уровень вырабатываемых ими гормонов уже начинает меняться в меньшую сторону. Именно в этом периоде появляется вероятность наступления оплодотворения вызревшей яйцеклетки и развитие внезапной, не запланированной беременности. Которая, как и искусственное ее прерывание, является большим стрессом для женского организма. Поэтому с наступлением пременопаузы, рекомендовано уделять больше внимания способам контрацептивной защиты своего организма, не стоит надеяться на чудо.
В ходе развития пременопаузального периода, менструальный цикл становится более редким по характеру проявления и скудным по количеству менструальных выделений. Интервал между месячными начинает расти и достигает от месяца до трех. После чего наступает менопауза, являющаяся самой короткой стадией климактерия, характеризующаяся последним менструальным циклом в жизни женщины. Отличительной чертой последней менструации является отсутствие менструальноподобных выделений на протяжении последующих 12 месяцев.
Заключительным этапом климакса является постменопауза, характеризующаяся полным прекращением функциональности яичников и отсутствием менструальноподобных выделений. Если в постменопаузальном периоде начинают появляться выделения гнойного, творожистого либо кровянистого характера, то необходимо пройти обследование на предмет обнаружения развивающегося патологического процесса.
Постменопауза является самым длительным периодом климакса, начинающимся после прекращения последних месячных и продолжающимся до наступления старческого возраста. Данный период не является патологическим, так как наступает по естественным физиологическим изменениям организма.
Симптоматика постменопаузального периода

С наступлением постменопаузального периода повышается нехватка эстрогенов в сердечно-сосудистой системе, выделительной и костно-мышечной, что ведет к развитию патологических процессов в данных областях организма.
Такие яркие симптомы пременопаузы, как нарушение психоэмоционального состояния и функционирования центральной нервной системы, с наступлением постменопаузального периода начинают все реже проявляться. Но в данном периоде появляются более весомые патологические изменения сердечной, мышечной и выделительной систем.
Нарушения в области урогенитальных органов
Из-за отсутствия секреторной возможности шейки матки, способствующей выработке цервикальной слизи, оказывающей защитный и смазывающий эффект на слизистые поверхности влагалища, возникает сухость во влагалище с последующим началом атрофических процессов.
Ввиду отсутствия необходимой смазки, влагалище, вульва и уретра становятся уязвимыми для поражения инфекционными микроорганизмами и возникновения механических повреждений. Низкий уровень содержания лактобактерий, входящих в основу микрофлоры влагалища, может привести к развитию дисбиотических нарушений и регулярным воспалительным процессам.
Именно поэтому в постменопаузе увеличивается количество развития таких патологий, как цистит, или уретрит. Существование продолжительных патологических процессов воспалительного характера ведет к тому, что сфинктер, расположенный в мочевом пузыре, начинает деформироваться. А это провоцирует возникновение частых позывов к мочеиспусканию, а иногда становится причиной недержания мочи.
Появление кровяных либо гнойных выделений из области влагалища свидетельствует о наличии патологического процесса, связанного с воспалением. Появление нехарактерных выделений может сопровождаться дискомфортом, чувством жжения, неприятным ароматом и зудом. Наличие подобной симптоматики должно послужить неотъемлемым поводом для похода к специалисту.
Появление нехарактерных выделений в постменопаузе может свидетельствовать о следующих явлениях:
- Развитие патологического процесса в области маточной полости;
- Образование полипов, кист, миомы;
- Развитие раковой опухоли.

Также в постменопаузе могут наблюдаться такие проявления, как повышенная ломкость ногтевых пластин и волос, потеря эластичности кожных покровов, а также появление более глубоких морщин.
Все проявления, описанные выше, относятся к ранним проявлениям постменопаузального периода. Но позднее могут дать о себе знать следующие симптомы:
- Развитие метаболического синдрома, включающего повышение артериального давления и развитие атеросклероза. Липидные обмены снижают скорость своего течения, что ведет к нарушению процессов по транспортировке глюкозных соединений. У женщин в большинстве случаев, отмечается стенокардия, учащенный ритм биения сердца, резкие изменения пульсации и артериального давления. Изменения липидного обмена могут привести к быстрому набору лишних килограммов.
- Наблюдается патологическое изменение остроты зрения, четкости слуха и ухудшение памяти.
- Также патологические изменения касаются и опорно-двигательного аппарата. Структура костных тканей начинает изменяться, ввиду потери кальция, а мышечные волокна начинают ослабевать. В большинстве случаев, начинает развиваться остеопороз.
Считают, что постменопауза и весь климактерический период можно прожить без особых проблем и стрессового воздействия на состояние здоровья организма, если в период постменопаузы тщательно следить за своей внешностью и состоянием здоровья, своевременно принимать необходимые лекарства, способствующие устранению патологических симптоматик.
Установлено, что женщины принимающие препараты для снижения климактерического синдрома, гораздо легче переносят гормональную перестройку своего организма и ведут привычный образ жизни, радуясь каждому мгновению.
Постменопауза характеризуется такими частыми симптомами, как приступы приливов крови и возникновение внезапного чувства жара, повышенный уровень потливости, появление бессонниц, регулярная головная боль, астения и нарушение артериального давления, которые в значительной мере могут ухудшить уровень и качество жизни зрелой женщины. Также могут наблюдаться следующие проявления:
- нарушение способности к запоминанию мельчайших подробностей;
- хроническая усталость;
- плаксивость;
- снижение либидо;
- нарушение психоэмоционального состояния;
- появление отдышки и приступов удушья;
- периодические приступы онемения конечностей;
- ощущения зуда и сухости в области влагалища, глаз и ротовой полости.
Подобные симптомы могут потревожить в климактерическом периоде практически каждую вторую даму, но терпеть их не следует. Возникшие проблемы со здоровьем требуют незамедлительного решения.
Эффективные препараты, способствующие нормализации гормонального уровня после климакса

Что пить после климакса или в период постменопаузы — решать должен квалифицированный специалист, учитывая все индивидуальные особенности каждой женщины. Заниматься самолечением климактерических симптомов и пытаться самостоятельно нормализовать гормональный фон своего организма, может повлечь за собой возникновение серьезных осложнений, развитие злокачественных новообразований и других не менее серьезных последствий. Поэтому лечиться от климакса лучше совместно с лечащим врачом.
Среди всех препаратов, назначаемых для улучшения общего самочувствия женщины после климакса, выделяется две разновидности: гормоносодержащие препараты и негормональные.
Гормоносодержащие препараты
Гормоносодержащие препараты назначаются для заместительной гормональной терапии, когда необходимо восполнить в организме запас недостающих гормональных веществ. Гормоносодержащие препараты способствуют существенному уменьшению климактерической симптоматики и предупреждению развития множества патологий. Среди гормональных препаратов, наибольшей эффективностью отличаются:
- Фемостон;
- Эстроферм;
- Овидон;
- Трисеквенс;
- Микрофоллин;
- Дивина;
- Клиогест;
- Атаракс;
- Дерместрил;
- Эстерлан.
Вышеуказанные медикаментозные препараты оказывают восстанавливающее воздействие на гормональный фон женского организма, что ведет к улучшению общего самочувствия и нормализации психоэмоционального состояния.
Важно помнить, что гормоносодержащие препараты можно употреблять только по назначению врача, так как они имеют определенный ряд противопоказаний, который непременным образом учитывается при разработке схемы лечения в конкретной ситуации, для каждой представительницы прекрасного пола.
Негормональные средства

Негормональные медикаменты являются менее эффективными, чем гормоносодержащие препараты. И применяются в тех случаях, если у женщины имеется ряд противопоказаний к ГЗТ, а также, если женщина наотрез отказывается принимать гормоносодержащие средства.
Иногда не гормональные лекарства назначаются в качестве вспомогательных ресурсов при ГЗТ. Основным преимуществом такого лечения является отсутствие побочных реакций организма. Рассмотрим самые популярные негормональные препараты:
- Климаксан – это препарат гомеопатического спектра действия, предназначенный для восполнения эстрогенного уровня в женском организме, включающий в свой состав содержание экстрактов аписа, клопогона и лахезиса.
- Ременс – гомеопатическое средство, обладающее аналогичным спектром воздействия, что и Климаксан.
- Эстровел – растительное лекарственное средство, разработанное на основе вытяжек из цимифуги рацимозы, обыкновенной крапивы, ямсового корня, сои и витаминного комплекса. Оказывает стимулирующее воздействие на организм для повышения собственной секреции гормональных веществ, и благоприятствует нормализации психоэмоционального состояния.
- Климактоплан, являющийся гомеопатическим средством, способствующим смягчению климактерической симптоматики. Производитель: Германия.
- Ци-клим – препарат, разработанный на основе только натуральных растительных компонентов, основным из которых является вытяжка из цимифуги рацимозы.
Кроме вышеперечисленных препаратов, могут назначаться: Бонисан, Феминал и Иноклим, способствующие также смягчению признаков климактерия и улучшению общего самочувствия.
Витаминные комплексы с содержанием активных минералов
В качестве дополнительного средства укрепления женского организма после климакса, специалисты рекомендуют принимать комплексы витаминов и минералов, способствующих ускорению процессов метаболизма, повышению иммунной системы защиты, а также смягчению симптомов климакса.
На современном фармакологическом рынке наиболее популярными женскими витаминными комплексами являются:
- Фемикапс;
- Фемин Ортомол;
- Доппельгерц (активная формула Менопауза);
- Женщина 40 плюс.
Огромное значение для женского организма в постменопаузальный период имеют такие микроэлементы, как кальций, магний и бор, а также витамины из группы В, Е и А.
Что поможет от приливов в постменопаузе?

Вследствие нарушения гормонального баланса в организме, могут периодически беспокоить приступы приливов крови, сопровождающиеся чувством непреодолимого жара, удушьем и повышенной потливостью. Для того, чтобы улучшить свое состояние при приливах, рекомендуются следующие лекарственные формы:
- Анжелик – препарат комбинированного спектра действия, включающий в свой состав активные вещества дроспиренона и эстрадиола. Способствует устранению большинства климактерических нарушений в организме.
- Гормональный препарат Овестин. Способствует устранению приступов жара, повышенной потливости и нормализации психоэмоционального состояния. Имеет ряд противопоказаний. Перед применением необходимо узнать мнение специалиста.
- Климакт-Хель – средство гомеопатической направленности, помогает бороться с повышенным уровнем потоотделения, хронической усталостью, приступами жара и нервной возбудимостью.
Кроме всего прочего, для смягчения проявлений климактерия рекомендовано регулярно поддерживать средний уровень физической активности, гулять на свежем воздухе. Также необходимо сбалансировать рацион питания, исключив употребление сахара и кофеина, способствующего вымыванию кальция из костной системы организма. А также чаще кататься на велосипедах, заниматься плаванием и пилатесом. Все это будет способствовать тонизации всего организма и заряжению жизненной энергией и силами.
Познавательное видео по этой теме:
Источник