Грудь после удаления кисты на яичниках
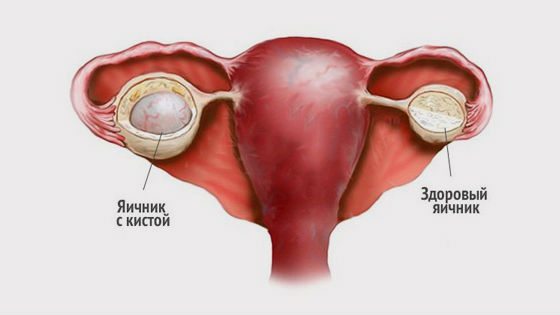
Решила я пройти УЗИ брюшной полости. Поводом послужило моё отвратительное состояние на протяжение 4 месяцев. Вечером после еды мне становилось плохо, появлялась тяжесть в желудке, я начинала задыхаться. Дикая изжога и боли в желудке случались со мной почти каждый месяц. Врачи лечили мой желудок, но мне становилось только хуже. УЗИ показало, что желудок у меня здоров. Тогда врач предложила проверить малый таз. И вот на УЗИ малого таза была обнаружена киста левого яичника, которая была настолько большая, что она сдавливала все соседние органы.
В срочном порядке я пошла к гинекологу, которая подтвердила мой диагноз и посоветовала как можно быстрее удалить кисту.
Заключение УЗИ
Сначала я была в небольшом шоке, операция, да я раньше в больнице ни разу не лежала. Потом начала искать информацию в интернете. Можно ли как то вылечить кисту таблетками. Гинеколог мне, конечно, объяснила, что такую большую кисту яичника, нужно только оперировать, но мой мозг отказывался в это верить.
Смирившись, я начала думать в какой больнице лучше оперироваться. Врач УЗИ мне посоветовала обратиться в больницу ОАО «РЖД», что я и сделала. Заведующая гинекологическим отделением выслушала меня, посмотрела и мы назначили примерную дату операции — лапароскопии.
Лапароскопия.
Врач делает небольшие разрезы, через которые вводит специальные микроинструменты. Расположение разрезов зависит от оперируемого органа. Например, для удаления кисты их производят в нижней части живота. Следующим этапом является надувание живота больного с помощью газа, для свободного перемещения инструментов в брюшине. Подготовка пациента на этом завершена, и врач приступает к операции. Кроме маленьких разрезов врач производит один разрез немного больший в размерах, через который будут вводить видеокамеру. Чаще всего его делают в районе пупка (над или под). После правильного подключения камеры и введения всех инструментов на экране отображается увеличенное изображение. Хирург, ориентируясь на него, проводит нужные действия в теле пациента. Тяжело сразу сказать, сколько длится такая операция. Длительность может варьироваться от 10 минут до часа.
После операции в обязательном порядке ставят дренаж. Это необходимая процедура после лапароскопии, которая предназначена для выведения кровяных послеоперационных остатков, содержимого гнойников и ран из брюшины наружу. Установка дренажа помогает предупредить возможный перитонит.
Операцию проводят под общей анестезией. Перед введением снотворного, анестезиолог учитывает возрастные особенности, рост, вес и пол больного. После того, как анестезия подействовала, чтоб не произошло различных внезапных ситуаций, больного подключают к устройству искусственного дыхания.
Мне выдали список анализов, которые необходимо подготовить к операции.
Необходимые анализы перед лапароскопией
Список оказался не маленький, всё что я обвела нужно было пройти. Пункты с 1 по 8 прошла в районной женской консультации. Пункты 12 и 14 мне дали направление также в женской консультации. Направление на ФГС мне дал участковый терапевт, а ещё на основании всех собранных анализов терапевт написала заключение и разрешение на операцию.
УЗИ малого таза и гистология у меня уже были. Осталось только посетить сосудистого хирурга, который принимал в другой больнице и прием у него мне обошелся 750 рублей. Хирург посмотрел мои ноги и сказал, что все отлично, но на операцию нужно купить компрессионные медицинские чулки, которые нужно одеть перед операцией во избежания образования венозных тромбозов и эмболии легочной артерии.
Все анализы должны быть не позже 10 дневной давности, 5 и 8 пункт — 3 месяца.
Собрав все анализы и заключение, которое пишет гинеколог и подписывает терапевт, я позвонила заведующей и она окончательно назначила дату операции — вторник.
В понедельник утром, собрав вещи я приехала в больницу. Оплатила палату на неделю, это обошлось мне в 4800 рублей. Палата была двухместная, с туалетом и холодильником. Пообедала я в больнице, а ужинать мне запретили. Перед сном мне сделали клизму и успокаивающий укол.
На следующий день, в 7 утра меня разбудили и велели одеть компрессионные медицинские чулки, не вставая с кровати. Завтракать и пить мне не разрешили и опять повели на клизму. В районе 10 утра меня начали готовить к операции. Пригласили в небольшую операционную, где мне вставили мочевой катетер. И это я вам скажу, было самое неприятное из всех процедур, которые мне делали, моей мыслью в тот момент было встать и уйти и плевать я хотела на всякие там операции. Но собрав всю волю в кулак, ведь столько уже пройдено, осталось совсем немного потерпеть и ты здорова, я собралась. Меня переложили на каталку и повезли в операционную.
В операционной на меня одели шапку, вставили мне систему в/в вливания в руку, на другую руку одели манжет, который измерял давление. Обработали живот спиртовым раствором. Подключили кислородную маску и начали вводить наркоз. Через пару минут я отключилась. Под общим наркозом мне снились какие-то сны, которые я не помню.
Очнулась я от резкого толчка в районе живота. Меня везли в реанимационную палату, куда помещают на сутки всех после операции. Стали меня согревать и приводить в чувства. Дышать было немного тяжело, скопилась слизь в горле, но после того как я попила, всё прошло. Через час, я уже сама пила, а вот есть было нельзя. Мне постоянно ставили капельницы, пару раз делали уколы. Принесли мне в реанимацию телефон, я смогла позвонить мужу и родителям и всех успокоить.
В кровати я начала понемногу двигаться, но переворачиваться было ещё тяжело. Многие пишут, что после лапароскопии болят ребра, плечи от воздуха, который вводит при операции, но у меня вообще ничего не болело, было тепло и спокойно. Периодически я проваливалась в сон и снова просыпалась, крепко спать я могу только дома.
На следующее утро меня перевели в палату, сняли мочевой катетер, обработали швы и поставили капельницу. Слева, на месте разреза у меня стоял дренаж из которого понемногу текла розоватая водичка. Это не страшно, но немного не удобно, постоянно пачкалась ночнушка.
Понемногу я начала вставать, добрела до туалета, который по счастью был в палате и даже умудрилась помыть голову в раковине. В палате я была одна, моя соседка, с который я провела первый день в больнице выписалась, пока я лежала в реанимации.
Меня ещё сутки кормили специальной послеоперационной едой: жидкие кашки, мясной бульон, а потом разрешили питаться нормально. Но если честно, аппетита особого не было, хотя кормили в больнице очень вкусно и сытно, да и в холодильнике у меня были йогурты и бананы.
Операцию мне делали во вторник, а уже в пятницу мне убрали дренаж. Места разрезов заклеили специальными стерильными пластырями, они совсем не болели, а вот ходить мне ещё было тяжело.
В субботу утром мне разрешили уехать домой на выходные, а утром в понедельник я приехала в больницу, чтобы сдать анализы и снять швы. После того как сняли швы, мне дали выписку, где и указали, что и как проводили при лечении.
Диагноз и проводимое лечение
Выписали мне прием «Виззаны» , которую я пропила ровно одну упаковку, на большее меня не хватило.
Рекомендации по лечению
Через две недели я приехала за гистологическим исследованием удаленной кисты левого яичника.
Через месяц после операции я пошла на УЗИ. Левый яичник был маленький.
Узи малого таза через месяц после операции
Через пол года после операции мой яичник остается всё еще таким же маленьким, гинеколог сделала мне заключение: дисфункция левого яичника. Лекарства никакие не назначили, предложили попить Бад «Иноферт», после приема которого никакого результата не было. Думаю, что в принципе его можно было и не пить.
Сейчас очень много женщин с диагнозом киста яичника, а то и двух, об этом мне рассказала мой гинеколог, у которой я теперь наблюдаюсь. На мой вопрос, от куда эта болячка у такого количества человек, она отвечает экология и продукты.
Операция у меня прошла легко, хотя при такой большой кисте яичника врачи в операционной были готовы ко всему.
Надеюсь мой отзыв будет полезен тем, кому как и мне поставили диагноз киста яичника. Ведь первым делом куда я полезла это https://irecommend.ru за отзывами, потому что была напугана и не знала, что мне предстоит. Фотографий мест разрезов и шрамов сейчас, не делала специально, чтобы не пугать особо впечатлительных.
Желаю всем здоровья и хорошего врача, и если не доверяете одному врачу посетите ещё нескольких. Ведь перепроверить диагноз всегда будет не лишнем, особенно когда дело касается женского здоровья.
После операции прошло 14 месяцев решила обновить отзыв.
Ровно через год работа левого, проапперированного, яичника нормализовалась. Из лекарственных препаратов за последний месяц принимала только витамины Циклавита, которые мне посоветовала гинеколог. После приемы которых, у меня сложилось двоякое впечатление. Скорее пропила их так, для профилактики. Пользы от них не увидила, зато жирную приобрела.
Узи делала в октябре, всё в норме, работа яичника нормализовалась
В общем, как я предполагаю, яичник через год после операции начал функционировать нормально сам, стоило только подождать. Ни «Иноферт», ни «Цикловита» на его работу никак не повлияли, ни в худшую, ни в лучшую сторону.
Источник
Удаление кисты молочной железы – это устранение новообразования груди с помощью консервативных методов или операции. Хирургический вид лечения не относится к первоочередным способам ликвидации опухоли. Определяя тип воздействия, учитывают характеристики кисты, анамнез пациентки, её общее состояние. Конкретный алгоритм устранения патологии молочной железы составляет врач-маммолог. Принимая решение, специалист учитывает результаты диагностики (аппаратной, инструментальной, лабораторной).
Когда нужно удалять кисту молочной железы
Устранение кистозной опухоли груди показано при подозрении на начало злокачественного процесса. Это удаётся подтвердить лабораторным способом (с помощью выявления атипичных клеток в структуре опухоли). Если киста не реагирует на гормонотерапию, доставляет болезненность женщине – также показана операция. Можно заподозрить начало перерождения таковой в рак по следующим признакам:
- Появилась интенсивная боль в молочной железе – давящая, жгучая (неудобно носить бюстгальтер).
- Из сосков выделяется мутная жидкость.
- Температура тела повышена, показатели могут нормализоваться без введения лекарств, но снова повыситься.
- Рука на стороне больной груди ограничена в движении – при отведении локтя возникает чувство натяжения.
- Увеличиваются лимфатические узлы (вблизи ключицы, в подмышечных впадинах).
- Состояние дополняется слабостью, отсутствием аппетита, апатией.
Любой из перечисленных признаков указывает на переход кисты в злокачественную опухоль. Чтобы прояснить клиническую картину, нужно посетить врача, пройти осмотр и диагностику. Затем совместно со специалистом определить оптимальный вид устранения патологии груди.
Когда возможно лечение кисты молочной железы без операции
Если киста уже сформировалась, то возможность нехирургического лечения допускается только в 2 случаях – на раннем сроке её развития и при условии небольших размеров.
Наиболее применяемый вид консервативного лечения патологии молочной железы – гормональная терапия. Она предполагает введение эстрогена, прогестерона. Этот вид воздействия на опухолевый процесс поможет в случае, если киста груди относится к гормонозависимому типу. Указанный критерий устанавливают благодаря иммуногистохимическому исследованию. Обнаружив в ходе анализа эстрогеновые и прогестероновые волокна, врач проводит гормонотерапию.
Внимание! Гормональная терапия снижает иммунитет, поэтому во время прохождения этого вида лечения нужно принимать витамины.
Препараты вводят инъекционно и сразу комплексами (например, Нейрорубин, Неуробекс), которые представляют собой сочетание витаминов группы B.
При выявлении опухоли небольшого размера женщине назначают проходить регулярное обследование у маммолога, эндокринолога, иммунолога, гинеколога.
Современные методы удаления кисты
В зависимости от размера и особенностей локализации опухоли; возраста, анамнеза пациентки, проводят пункцию новообразования, лазерное удаление или операцию. На выбор метода устранения патологии влияют и технические возможности клиники, в которой планируется проведение лечения.
Пункция
Благодаря пункции избавляются от небольших кист, при условии отсутствия атипичных клеток в их структуре. Метод предполагает выполнение прокола, и поскольку процедура болезненная, предварительно женщине проводят местную анестезию.
Врач осуществляет пункцию на участке расположения опухоли, с помощью специального устройства удаляет содержимое новообразования. Биологическая среда подвергается тщательной диагностике (тревожный признак – наличие крови в грудной секреции). Для исключения наличия атипичных клеток извлечённое содержимое направляют в лабораторию.
<p class=»info2″Внимание! Если внутри кисты присутствует плотное, а не жидкое содержимое, пункцию не выполняют.
Полость новообразования заполняют воздухом или предназначенным для этого раствором, что обусловливает гибель патологической структуры.
Для контроля действий, во время выполнения пункции врач ориентируется на изображение, которое поступает на монитор аппарата УЗИ.
<p class=»info3″Длительность удаления – до 1 часа, что зависит от размера кисты и быстроты снижения чувствительности на участке выполнения анестезии. По мере восстановления тканей от анестезии возникает боль. Поэтому несколько дней после вмешательства женщине регулярно вводят анальгетики.
Хирургическая стандартная операция
Распространённая операция по удалению кисты молочной железы – секторальная резекция. Вмешательство показано, если по определённым показаниям пункция невозможна или ранее уже была проведена, но привела к рецидиву патологии. Тогда удаляют непосредственно новообразование и часть железистой ткани.
Предварительно пациентке обеспечивают наркоз, что позволяет избежать болевых ощущений во время операции. Вмешательство предполагает:
- Обеспечение доступа к новообразованию.
- Отделение опухоли от железистой ткани.
- Удаление новообразования с одновременным проведением коагуляции (прижигания) кровеносных сосудов – во избежание кровопотери.
- Послойное сшивание раны, накладывание на неё стерильной повязки.
<p class=»info»Внимание! Открытую операцию не проводят при низкой свёртываемости крови, поскольку повышается риск развития кровотечения.
Если во время хирургического устранения опухоли применяли шовный материал, который рассасывается самостоятельно (например, кетгут) – швы не снимают. При использовании альтернативных видов нитей – на 5-7 день их петли устраняют. Даже после снятия швов нужно продолжать контролировать состояние послеоперационного рубца. Перевязки проводят в амбулаторных условиях, для обработки тканей применяют антисептические растворы.
В первое время после вмешательства возникают выраженные болевые ощущения. Дискомфорт связан с рассечением тканей, и требует введения анальгетиков.
После выполнения стандартной операции рецидив новообразования не возникает.
Особенности лазерного удаления кистозной опухоли
Лазерное устранение патологии молочной железы – наиболее дорогостоящий способ из всех видов ликвидации таковой. Стоимость процедуры объясняется рядом преимуществ, которые ей свойственны. Подготовка к операции такая же, как и перед другими видами хирургического вмешательства. Обязательное условие для лазерного воздействия – отсутствие атипичных клеток в структуре новообразования.
Процедуру проводят следующим способом:
- Выполняют пункцию молочной железы.
- К участку, на котором располагается киста, врач подводит светодиод с лазерным излучением. Высокоэнергетический поток направлен на новообразование.
- Манипулируя насадкой аппарата, врач разрушает опухолевый конгломерат. На месте удалённого нароста образуется здоровая железистая ткань.
Обработку лазерным лучом проводят не более 1 часа. Этот срок зависит от размера новообразования, особенностей его расположения.
Использование высокоэнергетического луча позволяет обрабатывать только опухолевый элемент, не затрагивая здоровые ткани.
Преимущества метода:
- Практически полное отсутствие неприятных ощущений (во время удаления и в период восстановления).
- Низкий риск появления осложнений (для состояния груди и общего самочувствия женщины).
- После обработки тканей не остаётся шрамов или других рубцовых изменений.
- Удаление проходит в амбулаторных условиях (госпитализации не требуется).
Сразу после процедуры женщине можно отправляться домой. На месте обработки остаётся стерильная повязка, которую нужно заменить через 24 часа.
Осложнения после оперативного лечения
Независимо от вида операции, присутствует риск развития побочных эффектов. Вероятность таковых повышается, если во время удаления кисты медицинский персонал не соблюдал правила асептики. Вторая причина развития осложнений – если сама пациентка в послеоперационном периоде не выполняла рекомендации врача по уходу за грудью.
Потенциально возможны следующие отягощающие явления:
- Воспаление груди по линии шва. Попадание патогенной микрофлоры в рану приводит к нагноению прооперированных тканей. Признаки – повышение температуры тела, увеличение подмышечных лимфатических узлов; кожа груди красная, отёкшая и горячая на ощупь.
- Кровотечение. Развивается при повреждении кровеносных сосудов, пролегающих внутри молочной железы. Приводит к образованию гематомы разной степени обширности.
- Деформация груди. Неравномерная структура и форма молочной железы – результат неправильного иссечения её сегментов или склонности тканей к рубцеванию.
- Развитие опухолевого процесса – доброкачественного или злокачественного.
- Головная боль, повышение уровня артериального давления, тошнота, рвота (симптомы связаны с перенесенным наркозом).
Выраженный болевой синдром – это последствие нагноения или других неблагоприятных процессов внутри послеоперационной раны. Тревожный признак – если дискомфорт не удаётся купировать инъекционными анальгетиками. Чтобы сократить риск развития осложнений, до и после хирургического вмешательства пациентке вводят антибиотик.
На протяжении вмешательства выполняют наркоз – внутривенно вливают сочетание сильнодействующих препаратов. Такие лекарственные средства представляют нагрузку для сердца, желудка и печени. Поэтому к осложнениям удаления опухоли груди относят аритмию, гастралгию, боль в правом подреберье.
Подготовка и проведение операции
Подготовка к хирургическому удалению кисты молочной железы включает:
- Всестороннюю диагностику состояния организма.
- Отказ от приёма всех видов препаратов.
- Исключение курения, приёма алкоголя.
Пациентке предстоит пройти ЭКГ, флюорографию, анализ крови клинический и биохимический, общее исследование мочи, маммографию. С целью изучения тканей, окружающих новообразование, проводят МРТ (сложный метод лучевой визуализации). Для определения характера опухоли, выполняют диагностическую аспирацию её содержимого с последующим исследованием такового. Если в материале выявляют атипичные клетки, вариант проведения пункции для удаления кисты – исключён.
Накануне хирургического вмешательства женщине противопоказано употребление пищи (пить воду – допустимо). В день проведения операции пациентке нельзя принимать пищу и воду.
Реабилитационный период и дальнейший прогноз
Длительность периода восстановления зависит от вида перенесенного вмешательства. После пункции он составляет – 10 дней, после лазерного удаления опухоли молочной железы – 12 дней, после стандартной операции – 21 день. Длительность восстановления после каждого хирургического вмешательства зависит от многих факторов, включая объём кровопотери в операционной. В период реабилитации нельзя поднимать тяжести, загорать, посещать сауну или бассейн.
Прогноз зависит от лабораторного исследования кистозного содержимого. Если в его составе обнаружены атипичные клетки (те, из которых состоят раковые опухоли) – понадобится дополнительное исследование. В целом при своевременном удалении новообразования молочной железы прогноз благоприятный. Железистая ткань полностью восстанавливается, после хирургического вмешательства остаётся едва заметный рубец. Лазерное вмешательство и пункция исключают вероятность шрамов. После операции женщине предстоит минимум 1 раз в полгода посещать маммолога. Это позволит на ранней стадии выявить рецидив патологии или другие изменения внутри груди.
Ликвидация кисты молочной железы – это вмешательство, которое предполагает подавление роста опухоли или полное иссечение таковой. Во втором случае вместе с новообразованием устраняют незначительную часть железистой ткани. Определённый вид вмешательства назначает лечащий врач – он учитывает результаты исследования, пройденного женщиной.
Источник