Изменения экг при климаксе
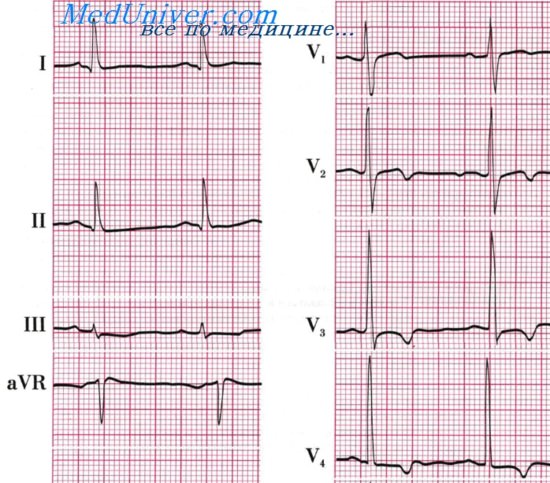
Проявления ЭКГ при миокардите. ЭКГ при климактерической кардиопатииБольная Т., 50 лет. Клинический диагноз: идиопатический миокардит. На ЭКГ в динамике показано появление вначале умеренных (7/I 1972 г.), затем выраженных (29/I) очаговых интрамуральных изменений миокарда верхушки, задненижней (отрицательный ТII,III,aVF) и переднебоковой стенок левого желудочка (отрицательный ТI, aVL,V4-V6) и межжелудочковой перегородки (отрицательный TV1-V3() на фоне небольшого замедления А — V проводимости (Р — Q увеличился от 0,15 до 0,19 сек.). На ЭКГ 6/Ш положительная динамика, что соответствовало клиническому улучшению. Больная Ч., 45 лет. Клинический диагноз: инфекционно-аллергический миокардит. На ЭКГ: синусовая брадикардия, 50 в 1 мин. Предсердная бигемия с периодикой Венкебаха атриовентрикулярного проведения в связи с латентной трехпучковой блокадой в системе Гиса и неполной блокадой левой передней ветви. В экстрасистолических циклах наблюдаются постепенное удлинение интервала Р — Q (0,19 — 0,22 — 0,38 сек.) и затем блокированная предсердная экстрасистола (без QRST). Первая экстрасистола протекает с блокадой правой и левой передней ветви пучка Гиса, вторая — с блокадой правой, левой задней и неполной левой передней (она есть во всех циклах) ветвей и третья — с блокадой обеих левых ветвей. Заключение. Синусовая брадикардия. Предсердная бигемия с периодикой Венкебаха атриовентрикулярного проведения на дистальном уровне (неполная функциональная трехпучковая блокада в системе Гиса). Неполная блокада левой передней ветви пучка Гиса. Выраженные изменения миокарда задненижней и боковой стенки левого желудочка, обусловленные, вероятно, текущим миокардитом.
ЭКГ при климактерической кардиопатииВ период климактерической гормональной перестройки у женщин и мужчин нередко развивается комплекс патологических клинических симптомов, обозначаемый термином «климактерический синдром». В этот синдром входят проявления климактерической (дисгормональной) кардиопатии (миокардиодистрофии): боли в области сердца, по характеристикам отличающиеся от стенокардических, нарушение сердечного ритма, изменения зубца Т и уровня сегмента RS — Т ЭКГ (В. А. Вартапетов, А. Н. Демченко, 1965; А. И. Воробьев, Т. В. Шишкова, 1983: Воробьев А. И. ссоавт, 1980). Эти нарушения иногда появляются значительно раньше развития климакса, особенно у женщин с болезнями гениталий. Наиболее частым электрокардиографическим признаком кардиопатии является отрицательный «коронарный» зубец Т. Обычно он неглубокий. В других случаях зубец Т двухфазный со второй отрицательной фазой. Менее характерен, но также наблюдается двухфазный зубец Т с первой отрицательной фазой (асимметричный отрицательный). Может быть также низкий, уплощенный зубец Т. В динамике различные изменения зубца Т чередуются. Смещение сегмента RS — Т вниз от изоэлектрической линии наблюдается реже, чем инверсия зубца Т (по данным А. И. ВоробьеваиТ. В. Шишковой, соответственно в 14 и 90% случаев). Сегмент RS — Т обычно опущен нерезко, на 0,5 — 1,5 мм. Эти изменения ЭКГ чаще всего наблюдаются в правых и средних трудный отведениях (V1, — V4), реже в отведениях от конечностей и левых грудных. Их связывают с симпатикотонией и понижением концентрации внеклеточного калия. Эти же факторы, возможно, являются причиной синусовой тахикардии и экстрасистолии, часто наблюдаемых при климактерической кардиопатии (миокардиодистрофии). Перечисленные изменения ЭКГ, как известно, возникают не только вследствие климактерической кардиопатии. Значительно чаще они отмечаются при коронарной недостаточности, а также при миокардитах, интоксикациях и других состояниях. Дифференциальная диагностика этих состояний весьма трудна. Сложно оценить и генез изменений ЭКГ. Необходимо сопоставление с клинической картиной болезни и динамикой ЭКГ. Для дисгормональной кардиопатии характерна длительность изменений ЭКГ до 3 — 4 недель и более. В то же время часто наблюдается неожиданная, а иногда циклическая нормализация ЭКГ, затем изменения ЭКГ неоднократно появляются вновь. В большинстве случаев нет четкой связи между появлением болей в области сердца и изменений ЭКГ.
Учебное видео ЭКГ при миокардите, перикардите и ТЭЛА
— Также рекомендуем «Дифференциация климактерической кардиопатии. ЭКГ при кардиопатии во время климакса» Оглавление темы «ЭКГ при патологических состояниях»: |
Источник
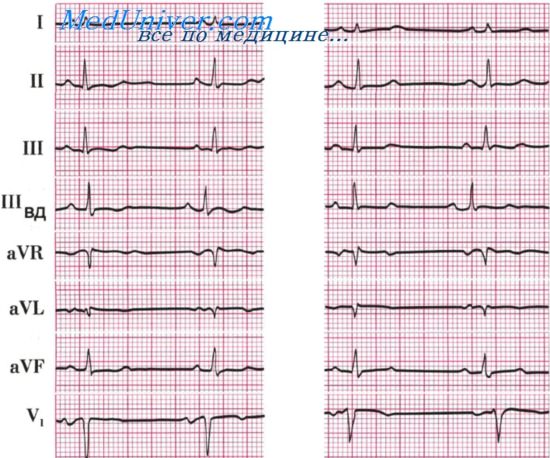
Дифференциация климактерической кардиопатии. ЭКГ при кардиопатии во время климаксаДля оценки причин инверсии зубца Т и смещения сегмента RS — Т применяются индераловая (обзидановая), эрготаминовая и калиевая пробы (М. С. Кушаковский. К. Н. Медведева, 1972; Т. В. Шишкова и др., 1972; Н. Б. Макарова, 1973). У больных с кардиопатией прием 40—60 мг обзидана либо 6—8 г калия (в 100 мл воды), либо введение внутримышечно 1 мл 0,05% раствора эрготамина ведет к нормализации ЭКГ через 1 — 1,5 час. после приема препаратов внутрь или через 45—60 мин. после инъекции. Положительная проба является одним из критериев кардиопатии. Однако небольшая положительная динамика изменений зубца Т и сегмента RS — Т может наблюдаться и в случаях применения проб с обзиданом и калием у больных с коронарной недостаточностью. Ориентироваться следует только на четкую положительную пробу у больного с клиникой, характерной для дисгормональной миокардиодистрофии. В некоторых случаях дисгормональной миокардиодистрофии при этих пробах не удается выявить положительную динамику. Больная К,. 44 лет. Клинический диагноз: патологический климакс, климактерическая кардиопатия. Транзиторная гипертония. На ЭКГ: ритм синусовый, 65—75 в 1 мин. Р — Q = 0,16 сек. QRS = 0,08 сек. RI>RII>RIII>SIII. AQRS =+30°. Зубец RV4 высокий. qRV5,V6. RV2 > SV2. Определяются отрицательный «коронарный» зубец TV3V5 и двухфазный с отрицательной «коронарной» второй фазой зубец TV2. Зубец ТI, V6 сглаженный расщепленный. ТI,aVF,aVL низкий, ТIII двухфазный (- +). Сегмент RS — ТI,II,V3-V6 смещен вниз от изоэлектрической линии на 1 — 1,5 мм. Инверсия зубца Т значительно больше выражена в отведениях V2 — V4, чем в остальных. Заключение. Изменения миокарда преимущественно переднеперегородочной области и передней стенки левого желудочка. Учитывая клинику, следует предположить, что эти изменения возможно связаны с климактерической кардиопатией. Гипертрофия левого желучока.
Для подтверждения диагноза кардиопатии и исключения коронарной недостаточности и других возможных причин этих изменений ЭКГ рекомендуется провести обзидановую или калиевую пробу (эрготоминовая проба не показана из-за гипертонии) и проследить динамику ЭКГ в течение 1 месяца. Рекомендуется также провести велоэргометрическую ЭКГ-пробу и суточное ЭКГ-мониторирование для исключения ИБС. Больная Д., 45 лет. Клинический диагноз: климакс, климактерическая кардиопатия. Гипотиреоз. На ЭКГ: ритм синусовый, 57—63 в 1 мин. Р — Q = 0,15 сек. QRS = 0,08 сек. Q — Т = 0,37 сек. RII > RIII > rI. AQRS = +81°. Ар = +56°. Сегмент RS — ТII,III,aVF смещен ниже изоэлектрической линии. Зубец TV3 двухфазный (+ -). Зубец TV4,V5,aVL отрицательный (сегмент RS — TV4,V5 дугообразный). TI, V6 сглажен, ТII,III,aVF двухфазный (- +). Для выяснения причин изменений зубца Т и сегмента RS — Т на ЭКГ больной, страдающей климактерическим неврозом и клиническими проявлениями кардиопатии, и подтверждения диагноза проведена индераловая проба. На ЭКГ через 1,5 час. после приема 40 мг индерала регистрируется урежение синусового ритма (52—56 в 1 мин.). Сегмент RS — ТII,III,aVF стал почти изоэлектричным, зубец ТII,III,aVF,V3,V4 — положительным, ТI,V5,V6 — положительным низким. Таким образом, исчезли почти все изменения конечной части желудочкового комплекса. Заключение. Синусовая брадикардия. Изменения миокарда передней, переднебоковой и задненижней стенок левого желудочка, вероятно, связанные с климактерической кардиопатией, что подтверждается положительной индераловой пробой. — Также рекомендуем «Синдром ранней реполяризации желудочков. ЭКГ при ранней реполяризации желудочков» Оглавление темы «ЭКГ при патологических состояниях»: |
Источник
После наступления менопаузы начинается перестройка женского организма. Снижение уровня эстрогенов приводит к постепенному угасанию репродуктивной функции. У 85% представительниц слабого пола этот процесс сопровождается неприятными симптомами, снижается качество жизни. Предлагаю вместе разобраться, почему при климаксе нарушается работа сердечно-сосудистой системы.
Как менопауза влияет на сердечный ритм
Высокий уровень эстрогенов у молодой женщины обеспечивает защиту — предупреждает развитие ишемии, способствует усвоению витаминов и микроэлементов, которые влияют на работу сердца и нервной системы. Дефицит половых гормонов проявляется в следующем:
- Повышается холестерин низкой плотности, который способен откладываться на сосудах в виде бляшек. По данным исследований, его прирост составляет от 10 до 15%, общий показатель этого вещества повышается на 5–10%, а триглицериды в крови увеличиваются на 11%. Повышается риск развития атеросклероза и ишемической болезни сердца.
- Нарушение обмена жиров приводит к их отложению в организме. Часто после наступления климакса у женщины развивается ожирение, а затем диабет II типа. Повышение уровня глюкозы также увеличивает риск появления сердечных и сосудистых заболеваний.
- Из-за изменений водно-солевого баланса и недостаточного усвоения микроэлементов (калия, магния, кальция) появляется аритмия.
- Менструальный цикл прекращается, кровь густеет, повышается вероятность возникновения тромбов.
- Отклонения в системе нервной регуляции, за которую раньше отвечали эстрогены, приводят к вегетативным кризам и сосудистым спазмам, повышению давления. Приступы сопровождаются болью в голове и за грудиной, часто развивается сердцебиение при климаксе, возрастает риск инсульта и инфаркта.
95% женщин, которые приходят ко мне на прием, старше 45 лет. Жалобы на боли в сердце у более молодых обычно обусловлены вегетососудистой дистонией, неврозами. Примерно у 1% обнаруживается миокардит.
Подробнее о том, что такое ВСД и как с ней бороться, смотрите в видео по ссылке ниже.
Симптомы климакса
Интенсивная гормональная перестройка, снижение влияния эстрогенов часто сопровождаются так называемыми приливами, раздражительностью, депрессией, колебаниями давления, аритмией и тахикардией.
Симптомокомплекс, при котором дамы испытывают ощущение жара, или горячей волны, носит название прилива. Такое явления наблюдается в первые месяцы, а иногда годы после прекращения регулярных менструаций. Признаки проявляются с различной интенсивностью, но обычно сводятся к таким ощущениям:
- резко возникает горячая волна или жар в верхней части туловища (грудь, голова, шея), может распространяться по всему телу;
- наблюдается обильное потоотделение, учащение пульса, повышение давления;
- возникает одышка, чувство страха или выраженной слабости;
- в ночное время это явление сопровождается бессонницей;
- частота приступов бывает разной — от нескольких раз в день до 10–20 раз в месяц.
Как показывают наблюдения ученых многих стран, приливы после прекращения месячных отмечаются повсеместно. Но если в Европе от них страдают 70% женщин, то в Азии — только 5-15%.
Причины появления приливов до сих пор достоверно не известны. Есть теории о том, что терморегуляция нарушается из-за постоянного колебания уровня эстрогенов, которые выступают стимуляторами определенной области гипоталамуса. Имеет значение и расстройство вегетативной нервной системы, снижение активности работы коры надпочечников. Факторы, провоцирующие приливы и сердцебиение при климаксе:
- преобладание жирной пищи в рационе;
- употребление алкоголя, наркотиков и курение;
- невроз, стресс;
- психические особенности (склонность к перепадам настроения).
Неравномерность пульса и увеличение частоты сокращений сердца возникают из-за колебания гормонов. Эстрогены перестают выполнять защитную функцию, поэтому климакс и тахикардия часто связаны. По моим наблюдениям, чаще это происходит в виде пароксизмов, когда после перенапряжения или даже без видимой причины давление повышается, а пульс достигает 100–130 ударов. Реже отмечается устойчивое учащение и гипертония, а также ортостатические проявления — когда изменения происходят при резком переходе из горизонтального положения в вертикальное или наоборот. Всю совокупность изменений, которые происходят в сердце во время гормональной перестройки, кардиологи часто называют дисгормональной кардиомиопатией.
Как и чем лечить
В зависимости от причин и особенностей проявления симптомов я рекомендую определенную схему лечения аритмии и тахикардии при климаксе у женщин. Важно то, что нередко пароксизмы можно устранить самостоятельно, но делать это следует правильно.
Можно попробовать самой справиться с приступом:
- успокойтесь, присядьте или прилягте, примите седативные препараты;
- обеспечьте доступ воздуха, проветрите помещение, расстегните давящие детали одежды;
- сделайте глубокий вдох, задержите дыхание и потом медленно выдохните;
- надавите на глазные яблоки и отпустите, повторите 3–5 раз;
- опустите лицо в холодную воду на несколько секунд.
Врача вызывают в таких случаях:
- на фоне приступа возникает боль за грудиной;
- появляется головокружение, слабость, темнеет в глазах;
- резко падает или поднимается давление.
Аритмии в период климакса могут возникать в результате острой ишемии миокарда или нарушения мозгового кровообращения. Поэтому не следует относиться к ним легкомысленно.
Случай из практики
В поликлинику обратилась женщина в возрасте 56 лет с жалобами на учащенное сердцебиение, аритмию, ощущение нехватки воздуха и повышение давления в момент приступа. На ЭКГ признаков ишемии не обнаружено, на задней стенке левого желудочка наблюдалась некоторая сглаженность зубца T, что можно рассматривать как косвенный признак нарушения гормонального баланса или дистрофии миокарда.
Для купирования приступа я и мои коллеги обычно рекомендуем следующие препараты:
Хороший результат лечения тахикардии при климаксе дает гормонозаместительная терапия, к ней прибегают многие женщины во всем мире. Она устраняет приступы жара, нарушения ритма, уберегает от опасности развития остеопороза, предупреждает сердечно-сосудистые заболевания.
Если Вы хотите знать о тахикардии все, советуем посмотреть видео ниже по ссылке. Причины, симптомы, диагностика и признаки того, что пора к врачу — обо всем этом за 7 минут. Приятного просмотра!
Советы специалиста
Для предупреждения развития тахикардии при климаксе я рекомендую делать следующее:
- соблюдать диету с включением молочной и растительной пищи, морепродуктов (рис. 1);
- сочетать физические нагрузки и отдых;
- гулять на свежем воздухе;
- заняться йогой, медитациями, практиками для релаксации;
- при необходимости принимать гормональные средства (только под контролем специалиста);
- время от времени проходить курс приема витаминов и минералов.
Во время менопаузы высока вероятность развития сердечно-сосудистых заболеваний. Регулярно проходите обследования (ЭКГ, биохимический анализ крови для определения холестерина, тонометрия). Избавьтесь от вредных привычек — курение и употребление алкоголя значительно усугубляют состояние во время приливов и приводят к развитию инфарктов и инсультов.
Для подготовки материала использовались следующие источники информации.
Диагностика климактерических кардиалгий
Диагностика климактерических кардиалгий имеет большое значение для трудоустройства и лечения больных.
Интенсивность боли, а также в значительной мере их локализация и иррадиация не могут быть достаточным диагностическим критерием. Боль локализуется чаще в левой половине грудной клетки, иррадиирует в левую руку. Диагностическое значение имеют длительность боли, условия, при которых она возникает, эффективность противоангинальных средств. Боль носит часто длительный, постоянный характер, не связана с физической нагрузкой, наоборот, чаще возникает в покое, при волнениях; в части случаев физическая нагрузка даже уменьшает интенсивность боли.
При климактерических кардиалгиях прием нитроглицерина эффекта не дает, лучше назначать седативные средства и бета-блокирующие препараты. Боль сопровождается выраженными вегетативными проявлениями — ознобом, потоотделением, усиленным мочеотделением, приливами крови, одышкой, не связанной с физическим напряжением, сердцебиениями, колебаниями артериального давления.
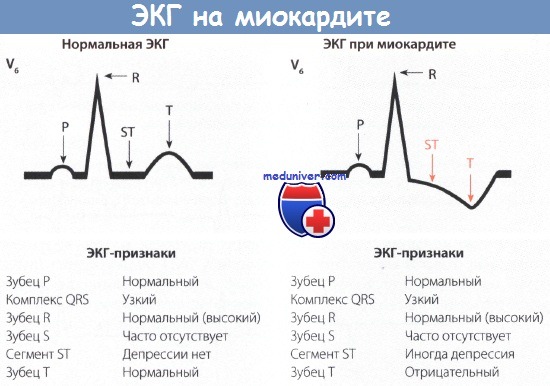
И у мужчин, и у женщин при климактерической кардиалгий наблюдаются закономерные изменения ЭКГ — легкое снижение сегмента S-Т и сглаженность или легкая инверсия зубца Т, реже — тахикардия, экстрасистолия, нарушения проводимости, удлинение интервала QRST, Многие авторы отмечают улучшение ЭКГ под влиянием лечения половыми гормонами.
По данным А.М. Воробьева с соавторами, наиболее часты у больных климактерической миокардиопатией следующие изменения ЭКГ: отрицательный зубец Т (у 90% больных), сниженный, изоэлектрический зубец Т (у 10% больных), удлинение систолического показателя (у 30% больных), экстрасистолия (у 16% больных), смещение сегмента S-Т книзу от изолинии не более чем на 1мм (у 14 % больных), синусовая аритмия (у 15 % больных) и пароксизмальная тахикардия (у 11 % больных), остальные изменения (менее чем у 10 % больных). В отличие от больных ишемией изменения ЭКГ у больных климактерической кардиопатией сохраняются длительное время. Отсутствует также связь между динамикой изменения ЭКГ и выраженностью клинических проявлений.
И.Е. Ганелина указывает, что при климактерической миокардиопатии, в отличие от ИБС, зубцы Т неравнобедренные, снижение S-Т в виде «соединения». Изменения чаще всего наблюдаются в отделах V3-V4. Для дифференциальной диагностики ИБС и климактерической кардиопатии наиболее важны пробы с нагрузкой бета-блокаторами. И. Е. Ганелина предлагает также вводить препараты, блокирующие альфа-адренорецепторы (0,0005 г эрготамина внутримышечно).
В основе нарушения процессов реполяризации при климактерической кардиопатии лежит изменение нормального течения адренергических реакций, связанное с дефицитом половых гормонов и нарушением метаболизма катехоламинов в миокардиальной клетке. Эффективна специфическая гормональная терапия.
Для дифференциации климактерической кардиомиопатии и ИБС наиболее важны субмаксимальные нагрузочные тесты, позволяющие точно и постепенно дозировать физическую нагрузку. Для ИБС характерны появление после или во время субмаксимальной нагрузки горизонтального или корытообразного смещения интервала S-Т вниз от изолинии более чем на 1 мм (смещение в виде «соединения» не играет столь существенной роли); смещение интервала S-Т вверх от изолинии более чем на 1 мм; значительное снижение или инверсия зубца T; уменьшение амплитуды зубца R более чем на 50%; удлинение предсердно-желудочковой проводимости, частая экстрасистолия.
Вторым очень важным диагностическим тестом является индераловая проба. После приема 0,04-0,08 г индерала у большинства больных с климактерической миокардиопатией через 1-1,5 ч появляются положительные зубцы Т и выравнивается интервал S-Т. По данным С. С. Захарчук, П.Г. Подорожного и Г.В. Бративника, для дифференциальной диагностики климактерической кардиопатии и ИБС большее значение имеет калиевая проба, чем индераловая.
Только в редких случаях применяют коронарографию, так как она в известной степени обременительна для больного и вместе с тем приблизительно в 1/3-1/4 случаев дает ошибочные данные о состоянии венечных сосудов.
Таким образом, анамнез и ЭКГ-исследование с нагрузочными и индераловой пробами позволяют выделить кардиалгий, характерные для климактерической миокардиопатии, однако полной достоверностью эти методы не отличаются, так как в климактерический период как у мужчин, так и у женщин наиболее активно развивается атеросклеротический процесс, в ранних стадиях инструментальными методами исследования не выявляемый. Столь же осторожно следует относиться к результатам лечения половыми гормонами, так как они дают эффект как при климактерической миокардиопатии, так и при ишемической болезни сердца. Анаболические гормоны оказывают положительное влияние на обменные нарушения в миокарде и течение ИБС, потому их применение показано и при последней.
В строгом смысле этого понятия, дистрофия миокарда – это изменения энергетических, обменных процессов и морфологии (строения) клеток, имеющие место при любом заболевании сердца (ишемической болезни, артериальной гипертензии, пороках и др.). В данном разделе мы рассмотрим поражения сердечной мышцы, связанные с различными эндокринными, обменными и токсическими воздействиями, которые хоть и не являются самостоятельным заболеванием, но имеют достаточно широкую распространенность.
Миокардиодистрофии, рассматриваемые в этом контексте, относятся к так называемым некоронарогенным (то есть, не связанным с ишемической болезнью) заболеваниям сердца, к которым относятся также миокардиты, кардиомиопатии и опухоли сердца.
Проявления миокардиодистрофии
Причины возникновения миокардиодистрофии
Наиболее частые виды миокардиодистрофий, встречающиеся в повседневной жизни – это дисгормональные (при эндокринных заболеваниях), дисметаболические (при сахарном диабете, хронической почечной, печеночной недостаточности, других видах обменных нарушений), токсические (в том числе, алкогольная), анемические (при снижении гемоглобина).
Из гормональных нарушений, приводящих к развитию миокардиодистрофии, наиболее распространенной причиной является климактерический синдром. У большинства женщин проявления этого синдрома появляются за 3-4 года до окончательного прекращения менструаций, и все появляющиеся в этот период проблемы связаны с постепенным угасанием функции яичников и снижением содержания в крови женских половых гормонов – эстрогенов.
Исследования последних десятилетий показали, что чувствительностью к половым гормонам обладают не только матка и молочные железы, но и многие другие органы и ткани, в том числе, сердце и кровеносные сосуды. Более того, эстрогены оказывают защитное воздействие на сосудистую стенку и миокард, благодаря чему женщины репродуктивного возраста значительно в меньшей степени подвержены риску сердечно-сосудистых заболеваний, чем их ровесники-мужчины.
Со снижением уровня эстрогенов эти защитные влияния ослабевают, сердце становится более уязвимым для воздействия со стороны различных факторов вегетативной нервной системы, которые в период климакса усиливаются, вследствие чего появляются разнообразные боли в груди, эпизоды учащенного сердцебиения, перебоев, ощущения нехватки воздуха. Гормональные сдвиги в климактерическом периоде могут приводить к повышению артериального давления и задержке жидкости, что также увеличивает нагрузку на сердечную мышцу. Нервные и эндокринные воздействия и вызванные ими обменные и дистрофические изменения в миокарде приводят к появлению определенных изменений на ЭКГ.
Все это в комплексе – жалобы пациентки, объективно выявленные признаки учащения частоты сердечных сокращений и нарушения ритма, электрокардиографические изменения – требует тщательного обследования, так как диагноз дисгормональной миокардиодистрофии, связанной с климаксом, можно поставить только после исключения ишемической болезни сердца, гипертонии и других серьезных заболеваний, которые также могут появиться в этот период. Признаки, подобные климактерической миокардиодистрофии, могут появиться и при других заболеваниях, сопровождающихся угнетением функции яичников, а также после хирургического удаления яичников.
Другой частой причиной, вызывающей дисгормональную миокардиодистрофию, является нарушение функции щитовидной железы, ее гипо- и гиперфункция. Гормоны щитовидной железы являются необходимым фактором для осуществления нормальных обменных процессов во всех тканях организма, в том числе и в миокарде, их недостаток приводит к дистрофическим процессам, а избыток – обладает токсическим действием, повышает нагрузку на миокард и потребность его в кислороде. И гипотиреоз, и тиреотоксикоз могут приводить к повышению артериального давления.
Гипотиреоз также вызывает увеличение массы тела и значительную задержку жидкости. И гипер-, и гипотиреоз чреваты развитием различных видов экстрасистолии и мерцательной аритмии. Для тиреотоксикоза также характерна выраженная тахикардия – постоянное, даже в состоянии покоя, учащение частоты сердечных сокращений до 120 и более в минуту. Собственно, поражение сердечной мышцы при гиперфункции щитовидной железы, тиреотоксикозе, в большей степени относится к следующей группе миокардиодистрофий – токсическим миокардиодистрофиям.
Помимо тиреотоксикоза к токсическим миокардиодистрофиям относятся поражения миокарда при различных интоксикациях, например, при воздействии профессиональных факторов, приеме некоторых препаратов, употреблении наркотиков и, конечно, при злоупотреблении алкоголем. Последняя группа является одной из наиболее частых причин поражения сердца, не связанных с ишемической болезнью, но имеющих серьезные, иногда фатальные, последствия.
Алкоголь оказывает выраженное токсическое влияние на сердечную мышцу, особенно при систематическом его употреблении. Действие этанола приводит к развитию дефицита необходимых для нормального функционирования клетки ионов калия, магния, кальция, витаминов, особенно группы В, глюкозы. Повышается уровень циркулирующего в крови адреналина и других катехоламинов, отрицательно воздействующих на миокард, повышая его потребность в кислороде и ускоряя частоту сердечных сокращений. Развивается артериальная гипертензия. Со временем все это приводит к развитию выраженной дистрофии миокарда, которая проявляется тахикардией, экстрасистолией, мерцательной аритмией и, в конце концов, сердечной недостаточностью.
Лечение связано, прежде всего, с устранением или коррекцией основного заболевания – гормональная заместительная терапия при климаксе, назначение тироксина при гипотиреозе, оперативное лечение или назначение специальных препаратов при тиреотоксикозе. Если полностью устранить причину невозможно, то проводится терапия в зависимости от имеющихся симптомов, их выраженности и значимости. По необходимости назначаются антиаритмические препараты, препараты калия, магния и другие. Во всех случаях появления жалоб со стороны сердца, особенно в сочетании с какими-либо изменениями на ЭКГ, необходимо всестороннее обследование пациента с учетом его возраста, пола, профессиональных факторов, истории его жизни, заболеваний и вредных привычек, для установления причины и исключения возможных неотложных состояний.
В нашем центре вы сможете, в течение одного рабочего дня, пройти медкомиссию и оформить справку в бассейн или справку в спортзал, справку на санаторно-курортное лечение, справку для предоставления в УФМС, справка в ГАИ.
Мы организовываем медицинский профосмотр на предприятиях, заключаем договора на комплексное медицинское обслуживание организаций.
м. Митино
3-й Митинский пер., 4, корп.1
Источник