Как связаны яичники и киста на шейки матки

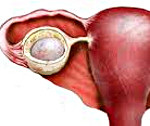
Киста яичника – опухолевидное образование яичника доброкачественного характера. Представляет собой полость на ножке, наполненную жидким содержимым и имеющую тенденцию к увеличению своего размера за счет накопления секрета. Различают кисты яичника (фолликулярные, кисты желтого тела, эндометриоидные и др.) и надъяичникового придатка (параовариальные). Часто протекает бессимптомно, может проявляться дискомфортом и болью внизу живота, нарушением менструальной функции, дизурическими расстройствами (при сдавлении мочевого пузыря). Осложняется перекрутом ножки кисты, разрывом капсулы, ведущими к картине острого живота и перитонита.
Общие сведения
Термин «киста» (греч. «kystis» — мешок, пузырь) используется в медицине для обозначения патологических полостей в органах, состоящих из капсулы и жидкого содержимого и увеличивающих свой размер по мере накопления секрета. Кисты являются самым распространенными видом доброкачественных образований и могут возникать практически во всех тканях и органах: зубах, почках, печени, молочных железах, поджелудочной, щитовидной железе, мужских и женских половых органах и т. д.
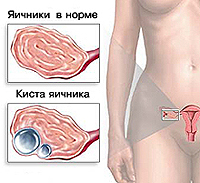
Под понятием «киста яичника» скрывается большая группа опухолевидных новообразований, отличающихся друг от друга строением, причинами возникновения, течением и подходами к лечению. Кисты яичников относятся к доброкачественным новообразованиям тканей железы, обычно развиваются длительно, их размер может варьировать от нескольких миллиметров в диаметре до 20 и более сантиметров.
Кисты яичников являются широко распространенным заболеванием и встречаются чаще у женщин в детородном периоде: в 30% случаев они диагностируются у женщин с регулярным менструальным циклом и в 50% — с нарушенным. В период менопаузы кисты яичников встречаются у 6% женщин.
Киста яичника
Причины
Кисты яичников могут развиваться под воздействием целого ряда причин, наиболее распространенными из которых являются:
- гормональная дисфункция (ранняя менструация, нарушение процессов созревания фолликула и овуляции)
- воспалительные процессы (оофориты, аднекситы)
- эндокринные заболевания: гипотиреоз (снижение функции щитовидной железы) и другие
- хирургическое прерывание беременности: аборты и миниаборты
Классификация
В зависимости от характера происхождения образования и его содержимого различают следующие виды кисты яичника:
- Фолликулярная. Фолликулярные кисты относятся к образованиям функционального характера, образующимся в самой ткани яичника и непосредственно связанным с происходящими в нем циклическими изменениями. Образуются на месте неразорвавшегося фолликула.
- Киста желтого тела. Формируется на месте нерегрессировавшего желтого тела фолликула. Патологическая полость при этом виде кисты яичника формируется из оболочек желтого тела. Как и фолликулярная киста яичника, киста желтого тела не достигает значительных размеров и может исчезать самостоятельно по мере рассасывания в них секрета и спадания кистозной полости.
- Параовариальная. Параовариальные кисты исходят из надъяичниковых придатков без вовлечения в процесс ткани яичника. Такие кисты яичников могут достигать гигантских размеров.
- Эндометриоидная. Эндометриоидные кисты формируются из частичек слизистой матки (эндометрия) при ее патологическом очаговом разрастании на яичниках и других органах (эндометриоз). Содержимым эндометриоидных кист яичника служит старая кровь.
- Дермоидная. Дермоидные кисты относятся к врожденным образованиям, формирующимся из эмбриональных зачатков. Они содержат в себе сало, волосы, кости, хрящи, зубы и другие фрагменты тканей организма.
- Муцинозная. Муцинозные кисты яичников часто бывают многокамерными, они заполнены густой слизью (муцином), которая продуцируется внутренней слизистой оболочкой кисты. Эндометриоидные и муцинозные кисты яичников в более высокой степени склонны к перерождению в злокачественные новообразования.
Симптомы кисты яичника
Большая часть кист яичников длительное время не имеют выраженных клинических проявлений и часто выявляются при профилактических гинекологических осмотрах. В ряде случаев (увеличение размера, осложненное течение, гормональная секреция и т. д.) кисты яичников могут проявлять себя следующими симптомами:
- болями в нижних отделах живота
Боли могут возникать в связи с возможными осложнениями: перекрутом ножки, разрывом оболочки, кровотечением или нагноением кисты яичника. Постоянные ноющие боли вызываются давлением на соседние органы из-за значительного увеличения кисты яичника в размерах.
- увеличением и асимметрией живота
Увеличение окружности живота или его асимметрия могут быть связаны как с большим размером кисты яичника, так и с асцитом (скоплением жидкости в брюшной полости).
- симптомами сдавления органов и сосудов
Растущая киста яичника может сдавливать мочевой пузырь или нижние отделы кишечника, что проявляется дизурическими расстройствами и запорами. Сдавление венозных сосудистых пучков может вызывать варикозное изменение вен нижних конечностей.
- нарушениями менструального цикла
Гормонально активные кисты яичников вызывают нарушения менструального цикла – нерегулярные, обильные или длительные менструации, ациклические маточные кровотечения. При секреции опухолями мужских половых гормонов может возникнуть гиперандрогенизация организма, сопровождающаяся огрубением голоса, ростом волос на теле и лице по мужскому типу (гирсутизм), увеличением клитора.
Осложнения
Некоторые виды кист яичников могут исчезать самостоятельно, некоторые требуют проведения курса противовоспалительного или гормонального лечения, а в ряде случаев требуется хирургическое вмешательство, чтобы предотвратить развитие грозных осложнений. Киста яичника представляет потенциальную опасность озлокачествления, особенно высок риск развития рака яичника из муцинозных и эндометриоидных кист. Поэтому с целью предупреждения развития онкопроцесса приоритет в лечении кист яичника отдается их хирургическому удалению.
Киста яичника чаще всего представляет собой подвижное образование на ножке. Перекрут ножки кисты сопровождается нарушением ее кровоснабжения, некрозом и явлениями перитонита (воспаления брюшины), что клинически проявляется картиной «острого живота»: резкие боли в животе, повышение температуры тела до 39°С, рвота, напряжение мышц брюшной стенки. Возможен перекрут кисты вместе с маточной трубой и яичником. В этих случаях требуется экстренная хирургическая операция, в ходе которой решается вопрос об объеме необходимого оперативного вмешательства.
При некоторых видах кист яичников (особенно при эндометриоидной) высока вероятность разрыва капсулы и излития содержимого в брюшную полость. Другим осложнением кисты яичника служит инфицирование и нагноение образования. В этих случаях также требуются экстренные хирургические мероприятия. Кисты яичника могут служить причиной женского бесплодия или осложненной беременности. Эндометриоидные кисты яичника часто вызывают развитие спаечного процесса в малом тазу.
Диагностика
Диагностику кисты яичника проводят на основании следующих методов:
- сбора анамнеза и жалоб пациентки
- бимануального (двуручного) гинекологического осмотра, позволяющего выявить патологические образования в области яичников, их подвижность и болезненность
- трансабдоминальной или трансвагинальной ультразвуковой диагностики, дающей эхоскопическую картину состояния органов малого таза. На сегодняшний день УЗИ является наиболее достоверным и безопасным методом диагностики кисты яичника и динамического наблюдения за ее развитием
- пункции заднего свода влагалища, позволяющей выявить наличие выпота или крови в брюшной полости (чаще при осложненных кистах яичника)
- диагностической лапароскопии, позволяющей также произвести удаление кисты яичника с последующим гистологическим исследованием и окончательным определением вида опухоли
- определения онкомаркера СА-125 в крови, повышенное содержание которого в менопаузе всегда указывает на озлокачествление кисты яичника. В репродуктивной фазе его повышение наблюдается также при воспалении придатков, эндометриозе, простых кистах яичника
- компьютерной или магнитно-резонансной томографии (КТ или МРТ), дающих сведения о расположении, размерах, структуре, содержимом кисты яичника и ее отношении к предлежащим органам
- теста на беременность, исключающего внематочную беременность.

МРТ таза. Однокамерная киста левого яичника.
Лечение кисты яичника
Консервативное лечение
Выбор тактики лечения зависит от характера образования, выраженности клинических симптомов, возраста пациентки, необходимости сохранения репродуктивной функции, риска развития злокачественного процесса. Выжидательная тактика и консервативное лечение возможны при функциональном характере и неосложненном течении кисты яичника. В этих случаях обычно назначается прием монофазных или двухфазных оральных контрацептивов в течение 2-3 менструальных циклов, курс витаминов А, В1, В6, Е, С, К, гомеопатическое лечение.
Вряде случаев показаны диетотерапия, лечебная гимнастика, иглорефлексотерапия, лечение минеральными водами (бальнеотерапия). При отсутствии положительного эффекта от консервативной терапии или при увеличении размеров кисты яичника показано хирургическое вмешательство – удаление образования в пределах здоровых тканей яичника и его гистологическое исследование.
Хирургическое лечение
Преимущества планового хирургического лечения кисты яичника перед возникновением экстренной ситуации совершенно очевидны. В решении вопроса об объеме и доступе хирургического вмешательства в настоящее время оперативная гинекология придерживается органосохраняющих и малотравматичных методик. Обычно плановые операции по удалению кисты яичника проводятся лапароскопическим доступом и по возможности максимально сохраняют ткани органа.
Лапароскопия обычно не применяется, если достоверно известно о злокачественности процесса в яичниках. В этом случае проводится расширенная лапаротомия (полостная операция) с экстренным гистологическим исследованием опухоли. При кистах яичников проводятся следующие виды операций:
- Кистэктомия – удаление кисты и сохранение здоровой перспективной ткани яичника. При этом капсула кисты яичника вылущивается из своего ложа с проведением тщательного гемостаза. Ткани яичника сохраняются, и после восстановления орган продолжает нормально функционировать.
- Клиновидная резекция яичника – иссечение кисты яичника вместе с окружающей тканью.
- Удаление всего яичника (оофорэктомия), нередко вместе с тубэктомией (т. е. полное удаление придатков — аднексэктомия).
- Биопсия ткани яичника. Проводится для взятия материала ткани яичника на гистологическое исследование при подозрении на раковую опухоль.
Дермоидные, муцинозные, эндометриоидные кисты яичников подлежат только хирургическому удалению. Необходимо также удалить кисту яичника перед планируемой беременностью из-за высокого риска перекрута ее ножки или увеличения опухоли в размерах. Ранняя диагностика кисты яичника и плановая хирургическая операция позволяют существенно сократить объем оперативного вмешательства, сроки выздоровления и избежать грозных последствий заболевания.
При кистах яичника в молодом возрасте, когда нужно сохранить репродуктивную функцию, проводится кистэктомия или резекция органа с сохранением здоровых неизмененных тканей. В климактерическом периоде с целью профилактики онкологических процессов производится удаление матки с придатками — расширенная гистерэктомия (пангистерэктомия). После хирургического удаления кисты яичника назначается курс восстановительного лечения.
Прогноз и профилактика
Кисты яичников функционального характера могут образовываться повторно в течение жизни, до тех пор, пока сохраняется менструальная функция. Правильно подобранная гормональная терапия позволяет избежать рецидивов. Возможно также возобновление эндометриоидных кист яичников, однако это зависит от правильно проведенной операции и дальнейшего лечения. Удаленные дермоидные кисты яичников заново не образуются. После удаления или консервативного излечения кисты яичника возможно наступление беременности.
Во избежание риска возникновения осложнений, для сохранения репродуктивной функции кисты яичников необходимо своевременно диагностировать и лечить. Это возможно только при грамотном, осознанном отношении к своему здоровью и регулярным (2 раза в год) профилактическим осмотрам гинеколога.
Источник
Авторы | Последнее обновление: 2019
Киста шейки матки – это округлое образование, возникающее на поверхности органа. Оно заполнено прозрачной жидкостью и появляется при закупорке выводных протоков наботовых желез. Образуется как результат воспалительного процесса или разрешения эктопии. Выявляется в любом возрасте, но чаще – в репродуктивном периоде.
Лечение кисты шейки матки консервативное и хирургическое. По показаниям проводится удаление очага вместе с его содержимым. Возможна наблюдательная тактика. Выбор метода лечения происходит после полного обследования женщины.
Причины патологии: почему на шейке матки формируется киста
В гинекологии выделяют два вида кист:
- Ретенционные. Возникают при закупорке протока наботовых желез и заполнении его слизью;
- Эндометриоидные. Являются частным случаем эндометриоза.
По локализации выделяют:
- Эндоцервикальные кисты – расположены в просвете канала шейки матки. Не всегда определяются при осмотре в зеркалах;
- Парацервикальные кисты – находятся на наружной части органа. Хорошо видны при гинекологическом осмотре.
Ретенционные кисты
Ретенционные образования расположены на влагалищной части шейки матки или внутри ее канала. Они носят название по имени автора, впервые описавшего это явление – наботовы кисты. Патология возникает в результате закупорки наботовых желез, расположенных в слизистой оболочке органа.
Ретенционная киста образуется из-за нарушения оттока слизи вследствие закупорки протоков желез.
Стадии развития болезни:
- Развитие активного воспалительного процесса на влагалищной части шейки матки и в ее канале (эндоцервиксе);
- Заполнение выводных протоков желез чешуйчатым эпителием;
- Закупорка протоков наботовых желез, расположенных на слизистой оболочке;
- Скопление слизи, которую вырабатывают железы;
- Увеличение наботовой железы в размерах;
- Образование полости, заполненной слизью.
Наиболее частое место локализации очага – зона трансформации на наружной части шейки матки. Кисты могут быть единичные и множественные. В последнем случае говорят о поликистозе шейки матки, хотя в практической гинекологии этот термин не используется.
Как выглядит ретенционная киста, можно увидеть на фото ниже (крупным планом). Хорошо видно округлое образование на наружной части органа. Есть признаки воспалительного процесса:
Факторы риска развития патологии:
- Воспалительные заболевания. Ретенционная киста возникает после перенесенного цервицита;
- Аборты и выкидыши. Изменение гормонального фона меняет свойства слизистой оболочки, повышает риск развития воспаления и образования кистозных полостей;
- Инструментальные вмешательства. Кисты появляются после хирургических операций, прижигания эрозии, выскабливания полости матки и цервикального канала, гистероскопии и др.;
- Травмы. Разрывы шейки матки после родов ведут к закупорке наботовых желез;
- Эктопия шейки матки. Участки псевдоэрозии перекрывают наботовы железы и приводят к их закупорке. Нарушение оттока слизи ведет к образованию кисты.
В МКБ-10 киста идет под кодом N88 – другие невоспалительные заболевания шейки матки. По данным статистики, патология чаще выявляется у рожавших женщин. В подростковом возрасте и в постменопаузу болезнь развивается редко.
Важно знать
Наботова киста практически всегда возникает на фоне предшествующего воспаления. Обнаружение такого образования на слизистой органа – повод для прицельного обследования у гинеколога.
Эндометриоидные кисты
Эндометриоидное кистозное образование – это проявление генитального наружного эндометриоза. Представляет собой полость, заполненную кровью. Нередко сочетается с очагами другой локализации – в яичниках, в матке, во влагалище.
Точные причины развития эндометриоза не изучены. Выделяют такие факторы риска:
- Наследственность. Склонность к развитию патологии может кодироваться генетическим кодом;
Существует мнение, что склонность к образованию эндометриоидных кист шейки матки передается по наследству.
- Метаплазия клеток брюшины. Первичный очаг формируется в яичниках или матке;
- Заброс менструальной крови и образование очагов ее скопления на шейке матки. Эндометрий имплантируется в слизистую органа и формирует очаги (гетеротопии). Риск развития патологии повышается после инструментальных вмешательств: гистероскопии, выскабливания полости матки, абортов.
Эндометриоидные кисты формируются в репродуктивном возрасте. В менопаузу могут спонтанно регрессировать. Если образование сохраняется после наступления климакса, показано его удаление.
Симптомы патологии: можно ли узнать о развитии болезни еще до визита к врачу?
Наботова киста всегда протекает бессимптомно. О ее существовании невозможно узнать до осмотра гинеколога или проведения УЗИ. Образование не болит, не приводит к появлению выделений, не провоцирует развитие кровотечения. Единичные или множественные кисты могут существовать в течение многих лет, не причиняя дискомфорта.
Симптоматика наботовой кисты возникает только при наличии активного воспаления. Для цервицита характерно появление таких признаков:
- Патологические выделения из влагалища. В пользу инфекционного процесса говорит появление мутных, желтых, зеленых, грязно-серых выделений;
- Зуд и жжение в половых путях;
- Скудные кровянистые выделения. Возникают при травматизации воспаленной слизистой оболочки. Спровоцировать появление кровянистых выделений может гинекологический осмотр, введение тампонов, спринцевание;
- Дискомфорт во время полового акта.
Воспалительные процессы в шейке матки могут вызвать симптоматику, характерную и для наботовых кист.
Эндометриодные кисты шейки матки дают о себе знать такими симптомами:
- Кровянистые выделения из влагалища за несколько дней до менструации и после нее. Так гетеротопии реагируют на изменение гормонального фона;
- Контактные кровянистые выделения после полового акта, гинекологического осмотра, спринцевания и др.;
- Боль и дискомфорт во время секса;
- Боль внизу живота при менструации.
Опасные последствия патологии
Важно знать:
- Киста шейки матки не влияет на гормональный фон. Она не меняет течение менструального цикла. При задержке месячных и аменорее нужно искать иную причину такого состояния;
- Ретенционное образование крайне редко ведет к бесплодию. Если женщина не может зачать ребенка, нужно искать иную сопутствующую патологию. При эндометриоидном образовании причиной бесплодия часто становятся очаги иной локализации (в том числе в яичниках);
- Киста не связана с развитием миомы, гиперплазии эндометрия, патологии яичников и маточных труб, но может появляться одновременно с этими заболеваниями;
- Кистозные образования шейки матки, яичника, фаллопиевых труб развиваются изолированно друг от друга и имеют разные причины возникновения;
- Киста шейки матки не перерождается в рак. Это исключительно доброкачественная патология;
- Ретенционные кисты часто идут вместе с эрозией;
- Патология не мешает женщине вести привычный образ жизни. Разрешено принимать ванну, загорать, посещать солярий, сауну, пляж.
Наботовы кисты, как правило, сопровождают эрозию шейки матки.
Все сказанное не говорит о том, что киста шейки матки не опасна. Однако без лечения патология может привести к развитию нежелательных последствий:
- Хронический цервицит. Ретенционная киста яичника – это место скопления вирусов и бактерий. При снижении местного иммунитета развивается воспалительный процесс. Инфекция может перейти на слизистую оболочку матки и привести к эндометриту. Не исключено поражение фаллопиевых труб и яичников – сальпингоофорит;
- Дискомфорт во время менструации. Эндометриоидные кисты увеличивают продолжительность менструальных выделений и ведут к появлению болей во время месячных;
- Сексуальные нарушения. Кровянистые выделения, длительно существующий воспалительный процесс, боль во влагалище во время полового акта – все это препятствует полноценной интимной жизни.
Своевременное выявление и лечение патологии позволяет избежать развития осложнений.
Киста шейки матки и беременность
Образования эндоцервикса не влияют на гормональный фон и не могут быть причиной эндокринного бесплодия. Проблемы при зачатии ребенка возникают в иных ситуациях:
- Частичное перекрытие просвета шейки матки. Крупные и множественные кисты закрывают цервикальный канал и препятствуют проникновению сперматозоидов внутрь. При значительном перекрытии просвета нарушается отток менструальной крови, и возникает инфекционный процесс в полости матки;
- Хроническое воспаление. Ретенционные кистозные образования возникают на фоне цервицита, эндометрита и сальпингоофорита. Эти заболевания препятствуют наступлению овуляции, имплантации плодного яйца и вынашиванию плода. При поражении маточных труб растет риск внематочной беременности;
- При эндометриоидных кистах высока вероятность появления очагов в иных органах. Поражение матки препятствует имплантации и приводит к самопроизвольному выкидышу. Эндометриомы в яичниках мешают овуляции и зачатию ребенка.
Как правило, эндометриоидная киста не возникает сама по себе. Она является следствием эндометриоза, который может привести к бесплодию.
При неосложненных кистах возможно зачатие и вынашивание плода. Небольшие образования шейки матки не мешают течению беременности и родов. Проблемы возникают в таких ситуациях:
- Хронический цервицит. Воспаление шейки матки может перейти в полость органа. Возможно заражение плода, развитие внутриутробной инфекции. Не исключен самопроизвольный выкидыш или преждевременные роды;
- Крупные кисты деформируют шейку матки и могут привести к ее преждевременному раскрытию. Это состояние грозит выкидышем на сроке до 20 недель;
- Большие кистозные образования перекрывают просвет цервикального канала и мешают течению естественных родов. В редких случаях такие кисты становятся показанием к кесареву сечению;
- В родах кисты на шейке матки повышают риск ее разрывов. После повреждения очага инфекция может проникнуть в полость матки, что приведет к развитию послеродового эндометрита.
Важно знать
При выявлении кисты шейки матки женщина попадает в группу риска по внутриутробному заражению плода. Благополучное течение беременности возможно в том случае, если болезнь не прогрессирует.
Во время беременности лечение патологии не проводится. Терапия откладывается до момента рождения ребенка. Лечение показано спустя 6-8 недель после родов (после прекращения лохий).
На фотографии ниже представлена киста шейки матки во время беременности. Стрелочками отмечены образование и цервикальный канал:
Схема диагностики
Выставить диагноз помогают такие методы:
- Гинекологический осмотр. В зеркалах хорошо видны наботовы кисты. Это плотные округлые образования белого или желтоватого цвета, располагающиеся вокруг отверстия цервикального канала. Чаще встречаются множественные очаги. Эндометриоидные кисты выделяются на слизистой оболочке за счет ярко-красного цвета. Они особенно хорошо заметны перед менструацией;
- Кольпоскопия. Осмотр органа под увеличением позволяет определить тип образования, выявить сопутствующую патологию: цервицит, эрозию и др.;
- Мазок на онкоцитологию. Позволяет оценить состояние эпителия, определить воспалительный процесс, обнаружить изменения шейки матки;
- Обследование на вагинальные инфекции. Обзорный мазок, бактериологический посев, ПЦР и ИФА помогают выявить возбудителя цервицита и определить его чувствительность к лекарственным препаратам. Показано обследование на ВПЧ, вирус простого герпеса, хламидии, микоплазмы, уреаплазмы, гарднереллу, трихомонады, гонококки и условно-патогенную флору. На основании полученных данных подбираются средства для лечения цервицита;
- Биопсия. Проводится при неудовлетворительной кольпоскопической картине. Позволяет определить тип образования. Полученный материал направляется на гистологическое исследование;
- УЗИ. Показано для определения размеров и локализации кистозных полостей. Киста видна как утолщение или уплотнение цервикального канала;
- Гистероскопия. Показана при поражении цервикального канала. Позволяет оценить его проходимость, выявить образования и иные изменения.
Малоинвазивный метод визуального осмотра цервикального канала с помощью гистероскопа позволяет обстоятельно оценить его состояние.
На основании полученных данных выставляется диагноз и подбирается схема терапии.
Нужно ли лечить кисты на шейке матки
В отношении ретенционных образований шейки матки единая тактика не разработана. Многие гинекологи допускают, что наботовы кисты лечить не нужно. Мелкие очаги не причиняют дискомфорта, не влияют на менструальный цикл, не мешают течению беременности и родов. Рекомендуется динамическое наблюдение:
- Осмотр гинеколога каждые 6 месяцев;
- Мазок на онкоцитологию – 1 раз в год;
- Кольпоскопия и биопсия шейки матки – по показаниям.
Лечение наботовых кист проводится в таких ситуациях:
- Длительный и/или рецидивирующий воспалительный процесс на шейке матки;
- Дискомфорт во время полового акта и нарушение сексуальной жизни;
- Сочетание с патологией шейки матки, требующей деструктивного лечения;
- Планирование беременности, в том числе путем ЭКО;
- Бесплодие;
- Кисты, препятствующие полноценному обследованию пациенток с предраковыми изменениями органа.
Показания к терапии определяются врачом с учетом тяжести заболевания и возраста женщины.
На заметку
Наботовы кисты иногда вскрываются самостоятельно с выделением слизи. Это не опасно, но нелишним будет посетить гинеколога и убедиться в отсутствии осложнений.
Эндометриоидные кисты лечат при наличии выраженной клинической симптоматики и очагов иной локализации. Если образования не беспокоят, их можно не трогать. В менопаузу эндометриоз может спонтанно регрессировать.
Во время климакса эндометриоз и эндометриоидные образования могут исчезнуть.
Принципы лечения
В терапии заболевания применяются консервативные и хирургические методы. Выбор схемы лечения определяется после полного обследования пациентки.
Консервативная терапия предполагает применение таких препаратов:
- Гормональные средства. Показаны при выявлении эндометриоидной кисты. Применяются комбинированные оральные контрацептивы, реже – гестагены и агонисты гонадотропин-рилизинг гормонов. Эффект наблюдается спустя 2-3 месяца. На фоне терапии очаги уменьшаются в размерах вплоть до полного исчезновения. Курс лечения может быть продлен до 6 месяцев;
- Противовоспалительные препараты. Назначаются местные средства в форме свечей курсом на 7-10 дней. Способствуют уменьшению воспалительных процессов, ускоряют выздоровление;
- Антибактериальные, противогрибковые и противовирусные средства. Подбираются с учетом выявленной инфекции. Приоритет отдается местным препаратам в виде свечей, вагинальных таблеток, гелей.
Деструктивная терапия предполагает устранение очага на шейке матки. Сначала врач вскрывает образование с помощью иглы. Из кисты истекает содержимое, ее размер уменьшается. Далее ложе образования прижигают одним из методов:
- Радиоволновая коагуляция – использование радиоволн. Оптимальный вариант для женщин, планирующих беременность. После радиоволнового прижигания не остается рубцов, восстановление происходит за короткий срок. Риск осложнений минимальный;
- Лазерная коагуляция – прижигание лучом лазера. Подходит для нерожавших женщин. Не применяется при глубоких дефектах слизистой оболочки;
Лазерная коагуляция позволяет лечить кисты шейки матки без значительных повреждений эпителия.
- Аргоноплазменная абляция – использование аргона для прижигания ложа. Применяется у женщин, планирующих зачатие ребенка. Не оставляет следов на шейке матки;
- Криодеструкция – использование жидкого азота под низкой температурой. После прижигания остается струп. С осторожностью применяется у нерожавших женщин. Восстановление длится 6-8 недель;
- Электрокоагуляция – прижигание электрическим током. После процедуры остаются рубцы, возможна деформация шейки матки. Не применяется у женщин, планирующих беременность.
Обязательное удаление показано при образованиях больших размеров, в том числе препятствующих зачатию ребенка. В остальных ситуациях возможно консервативное лечение.
Деструктивные методы воздействия не применяются при активном воспалительном процессе. До начала лечения нужно устранить инфекцию и пройти повторное обследование.
Удаление кисты шейки матки проводится в первую фазу менструального цикла. Оптимальное время – после завершения менструации, на 5-7-й день. Процедура проводится под местной анестезией. В день прижигания пациентке рекомендуется оставаться в клинике под присмотром врача в течение 2 часов. При хорошем самочувствии женщина может идти домой.
В первые дни после удаления кисты возникают тянущие боли внизу живота, кровянистые выделения из влагалища. Со временем симптоматика уменьшается. В первые 2 недели накладываются некоторые ограничения. Запрещается:
- Вести половую жизнь;
- Заниматься спортом;
- Поднимать тяжести;
- Посещать сауну, солярий;
- Принимать ванну, плавать в бассейне;
- Вводить тампоны.
После удаления кисты шейки матки во время реабилитационного периода необходимо строго соблюдать рекомендации врача.
При криодеструкции и электрокоагуляции ограничения сохраняются до 6 недель.
Спустя 10-14 дней после прижигания назначаются препараты, ускоряющие регенерацию слизистой оболочки. Через 1 месяц нужно показаться врачу. При контрольном осмотре доктор должен убедиться в отсутствии осложнений:
- Нарушении регенерации тканей и кровотечении;
- Инфицировании и развитии воспалительного процесса;
- Формировании рубцов и деформации шейки матки;
- Рецидиве заболевания.
На заметку
Народные средства в терапии кисты шейки матки не применяются. Возможно назначение растительных сборов, но только для снятия сопутствующего воспаления в половых путях.
Профилактика развития болезни до конца не разработана. Рекомендуется:
- Соблюдать правила личной гигиены;
- Своевременно лечить воспалительные заболевания половых путей;
- Проводить инструментальные вмешательства с осторожностью и только по показаниям;
- Бережно вести роды;
- Посещать гинеколога не реже одного раза в год.
При выявлении кистозного изменения на шейке матки во время осмотра нужно пройти полное обследование. Чем раньше будет начато лечение, тем больше шансов на благоприятный исход заболевания.
Полезное видео про наботовы кисты
И еще несколько слов о наботовых кистах
Источник


