Киста яичника и кортизол

Известно, что у девушек с поликистозом яичников нарушения настроения встречаются значительно чаще по сравнению со здоровыми девушками. Если взять две группы женщин одного возраста, веса и социального положения, и у одной группы будет СПКЯ, а у другой — нет, то окажется, что у женщин с поликистозом вероятность тревоги, депрессии или другого похожего расстройства будет значительно выше.
Считается, что причинами расстройств, связанных с настроением, в первую очередь являются многочисленные проблемы, с которыми сталкиваются такие женщины. К ним относятся как видимые симптомы СПКЯ (угри, гирсутизм, выпадение волос, лишний вес), так и невидимые (нарушения менструального цикла, бесплодие, предиабет и диабет). Конечно, все эти проблемы играют важную роль в возникновении тревоги и депрессии у женщин, страдающих поликистозом яичников, но, кроме этого, есть и другие причины тревожных и депрессивных расстройств.
КАК КОРТИЗОЛ ВЛИЯЕТ НА НАСТРОЕНИЕ И ЗДОРОВЬЕ ПРИ СПКЯ
Было обнаружено, что у многих женщин с СПКЯ ритм кортизола «перевёрнут».
Кортизол — необходимый гормон, вырабатываемый надпочечниками, который очень важен для энергии, выносливости и устойчивости к стрессу. Самый высокий пик кортизола обычно бывает утром при пробуждении, самый низкий уровень этот гормон должен иметь ночью, когда человек спит.
Женщины с поликистозом яичников могут иметь суточный ритм кортизола, который является полной противоположностью нормальному ритму. У них этот гормон ночью поднимается на самый высокий уровень, а утром находится на самой низкой отметке. Такой искажённый, нарушенный ритм «наоборот», как было установлено, повышает риск расстройств настроения, а также увеличивает шансы заболеть диабетом и сердечно-сосудистыми болезнями.
Изменённый метаболизм кортизола наблюдается у женщин с поликистозом яичников как при избыточной массе тела, так и при нормальном весе.
Высокий уровень кортизола не полезен ни для общего состояния здоровья, ни для фертильности. Этот гормон стресса может нарушать менструальный цикл, повышать аппетит (особенно к сладкому), способствовать увеличению веса (особенно в районе талии, где жир наиболее опасен для здоровья) и ухудшать иммунную функцию.
Как понизить кортизол при синдроме поликистозных яичников
От такого неправильного ритма кортизола нет лекарства, но можно придерживаться оптимального распорядка и образа жизни, чтобы восстановить нормальный циркадный ритм и выработку этого гормона.
- Наблюдайте за закатом по вечерам и получайте достаточно яркого солнечного света в полдень.
- Выполняйте физические упражнения по утрам (особенно полезна йога).
- После консультации доктора попробуйте пройти курс иглоукалывания (акупунктура). У женщин с СПКЯ обычно повышена активность нервной симпатической системы (признак высокого кортизола), она может быть значительно снижена при лечении иглоукалыванием.
- Последний приём пищи должен быть не позднее 7 часов вечера.
- Завтрак должен быть здоровым и плотным (соответственно, ужин может быть более лёгким).
- Ложитесь спать не позднее 11 вечера.
- Избегайте диеты с высоким содержанием жиров и сахаров.
- Ешьте овощи за каждым приёмом пищи.
- После консультации врача попробуйте принимать адаптогены для надпочечников, например родиолу утром и ашваганду вечером.
Источник
 Основных болезней, симптомы которых схожи с СПКЯ четыре: болезнь и синдром Иценко — Кушинга, гиперпролактинемия, врожденная гиперплазия коры надпочечников и нарушение функции щитовидной железы (гипотиреоз и гипертиреоз).
Основных болезней, симптомы которых схожи с СПКЯ четыре: болезнь и синдром Иценко — Кушинга, гиперпролактинемия, врожденная гиперплазия коры надпочечников и нарушение функции щитовидной железы (гипотиреоз и гипертиреоз).
Их следует отличать от поликистоза. Неверный диагноз просто украдёт у вас время.
На научность не претендую, но как человек лично заинтересованный данной темой, постаралась описать всё как можно грамотнее.
Вначале стоит вспомнить основные симптомы поликистоза яичников (синдром Штейна-Левенталя): нарушение менструального цикла, гирсутизм, ожирение (чаще всего в зоне живота), повышение ЛГ и тестостерона в крови, увеличение экскреции 17-КС. Уровень кортизола и 17-ОКС обычно не превышает норму.
Теперь о похожих болезнях.
1). Болезнь и синдром Иценко — Кушинга — это целая группа заболеваний, общим для которых является повышенная продукция кортизола корой надпочечников.
Синдром Иценко-Кушинга — чаще вызван гормонопродуцирующей опухолью надпочечников, может развиваться на фоне приема глюкокортикоидов (гидрокортизон, кортизон, преднизолон, преднизон, метилпреднизолон,триамцинолон, дексаметазон, бетаметазон).
развиваться на фоне приема глюкокортикоидов (гидрокортизон, кортизон, преднизолон, преднизон, метилпреднизолон,триамцинолон, дексаметазон, бетаметазон).
Болезнь Иценко-Кушинга — гипофизарно-гипоталамические нарушения, обусловленные опухолью (чаще аденомой гипофиза), нейро инфекциями, травмами черепа, родами или абортом.
Основные симптомы: ожирение, в основном в области живота, лица — «лунообразное лицо», плечевого пояса(фигура приобретает очертания как на картинке выше); розово-пурпурные стрии, нарушение менструального цикла, угревая сыпь, подкожные кровоизлияния даже от слабых надавливаний, избыточное оволосение, повышенная восприимчивость к инфекциям, артериальная гипертензия, мышечная слабость, остеопороз и даже патологические переломы ребер, позвоночника, реже конечностей. У детей сопровождается задержкой роста.
Иногда болезнь дает о себе знать ещё в раннем детстве, но родители не придают особенного значения многим признакам, считая, что полнота ребёнка, к примеру, это показатель здоровья, либо наследственной предрасположенности к лишнему весу. На самом деле, это почти всегда сигнал о серьезных проблемах со здоровьем.
Диагностика включает ряд исследований: анализ крови и мочи на гормоны — АКТГ и кортизол, снимок турецкого седла, гормональные пробы с дексаметазоном, синактеном и др., компьютерная томография (КТ) и магнитно-резонансная томография (МРТ), рентген костей скелета для выявления патологических переломов.
2). Гиперпролактинемия
Пролактин — это гормон лактации, который вырабатывается гипофизом в головном мозге. Обычно он повышен у беременных и кормящих.
Пролактин ингибирует два гормона необходимых для овуляции: фолликулостимулирующий гормон (ФСГ) и гонадотропин рилизинг гормон (ГнРГ). При повышенном пролактине (гиперпролактинемии) секреция этих гормонов нарушается, подавляется овуляция и, как следствие, бесплодие.
Основные симптомы: нарушение менструального цикла – олигоменорея (скудные менструации) или аменорея (отсутствие менструации), галакторея– выделение молозива или молока из молочных желез вне лактации.
Уровень пролактина могут повысить: опухоли гипофиза (микроаденома гипофиза), болезни гипоталамуса, эндокринные заболевания (гипотериоз,синдром Кушинга, синдром Нельсона), аборт, стрессы, тяжелые заболевания печени и почек, операция или травма в районе грудной клетки, слишком частые и интенсивные занятия спортом.
Некоторые лекарственные средства могут также поднять уровень пролактина, например, трициклические антидепрессанты (в частности, кломипрамина и дезипрамин ), некоторые нейролептики, Верапамил, Церукал (метоклопрамид, противорвотные) и блокаторы H2-гистаминовых рецепторов (Циметидин, Ранитидин, Фамотидин, Низатидин, Роксатидин).
При поликистозе яичников уровень пролактина так же часто немного повышен.
Для диагностики гиперпролактинемии необходимо сдать анализ крови на пролактин. Оптимальное время для этого 5-8 день менструального цикла в 8-9 утра.
3). Врожденная гиперплазия коры надпочечников
Из названия ясно, что заболевание наследственное и о нём известно, если уж не при рождении, так с раннего детства. Таких девочек видно сразу: низкий рост, мощные плечи, узкие бедра, неразвитая грудь, рано появляются угри.
При этом расстройстве надпочечники не производят достаточного количества кортизола и альдостерона, но перепроизводят андрогены в промышленных масштабах. Напомню, что кортизол является гормоном стресса и помогает организму с ним справиться. Альдостерон же регулирует минеральный обмен в организме. При врожденной гиперплазии надпочечников у женщины так же отмечается гирсутизм и нерегулярные менструации.
4). Заболевания щитовидной железы – гипо- и гипертиреоз являются самыми распространенными эндокринными расстройствами в нашей стране. Сама щитовидка хоть и считается самой крупной железой, но весит всего 20-30 грамм, а действие оказывает, так или иначе, на все процессы в организме. Образование гормонов щитовидной железы находится под контролем ТТГ — тиреотропного гормона. Уже под влиянием ТТГ специфический белок тиреоглобулин расщепляется с образованием гормонов Т3 (трийодтиронина) и Т4 (тироксина).
Основные симптомы: из-за масштабного влияния на обмен веществ и других гормонов, многие из симптомов заболевания щитовидной железы аналогичны СПКЯ. При гипертиреозе производится слишком много гормона щитовидной железы, и женщина может страдать от проблем с циклом, раздражительности, выпадения, повышенной ломкости и сухости волос, ранней седины, непереносимости тепла (может бросать и в жар и холод), потере веса при хорошем аппетите и потливости.
При гипотиреозе щитовидная железа производит мало гормонов, и симптомы включают в себя непереносимость холода, увеличение веса, усталость, нарушения цикла, выпадение волос, отёчность, ломкость ногтей, склонность к запорам, вялость и медлительность.
На деле отличить гипотиреоз от гипо — не так уж просто: порой у одного человека наблюдаются признаки сразу обоих заболеваний. Чтобы избежать ошибки при постановке диагноза, я советую обратиться за консультацией к нескольким врачам.
Получить полную картину здоровья вашей щитовидной железы позволят анализы на ТТГ, Т3,Т4, и УЗИ.
Надеюсь, что информация о симптомах, причинах и способах диагностики данных заболеваний, поможет вам избежать ошибочного диагноза СПКЯ, и такого же ошибочного лечения.

Источник
является ли повышенный кортизол признаком СПКЯ?
здравствуйте!! наконей нашла хороший форум…меня зовут ольга мне 21.
вес около 62, рост 165см.телосложение плотное ( не худая), есть небольшое скопление жира на животе, акне нет , выпадение волос тоже не наблюдается, волосатость умеренная ,есть вокруг сосков, и немного появились на лице -как усики..
месячные начались в 14 лет, и всегда были нерегулярными 35-57 дней.Раньше не предовала этому значения, но в последнее время , а именно 2 года хочется детей ( замужем 3 года).история началась с прошлого года ,у меня как всегда была задержка , но были еще не свойственные в эту фазу цикла боли(резкие, продолжительностью 5-6 сек)около 2 недель, больше нечего не беспокоило.первый визит к врачу был вот с такими результатами:
узи-15.10.08
матка дл-3.4 пер.зад-2.9,шир-3.2.
М-эхо-од.0.66
лев яич.3.16*1.9 пониж эхо-ти
прав.я.-2.8*1.9 пониж эхо-ти
заключение:2-х сронний аднексит, гипоплазия матки.
врач выписал антибиотики (метранитозол,флюкотат, свечи,офлоксоцин)
А по поводу того что я не могу забеременеть отправила в центр репродукции.
В репродукции врач выслушав меня вынес вердикт поликистоз яичников, эрозия, и отправила на узи.
узи -20.10.08 фото прикреплю ниже..день цикла где то 40.
матка раз.-4.3*3.5*3.6(в центр части образ d 0/4(плод. яйцо под ?)
толщ.эндомет.-1.6
прав Я.-3.3*2.0
лев Я.-2.7*2.0 с гипоэх.обр.d 1.2 (ж.тело под?)
заключение:беременность раннего срока под ?.
далее по приходу домой сделала 2 теста оба полож.так не было никогда , а тесты я покупала каждый цикл.
ну вот через день я делала перестановку дома , после чего у меня началось кровотечение , пошла к своему врачу, она выписала простогерон во внутрь.и витамин Е.Но кровотечение увеличилось и меня увезли в больницу, в приемном покое мне поставили беременность 5-6 недель, хотя такого срока в любом случае быть не могло.Через 2 дня на узи плода не увидели.и мне сделали чистку.после чистки мне еще долгое время ставили внематочную, агргументируя тем что при чистке нечего не было, сдавала ХГЧ на следующий день после чист.- показал слабо полож.а через 2 дня отриц.Так же и тестами сначала слабо показывал вторую полоску , а затем она и вовсе исчезла..меня выписали сказав что бы через пол года я начала сдавать анализы…
Ну вот прошло пол года,прямо за неделю до визита к врвчу я проснулась ночью от очень сильной боли , не могла не сесть не встать, я побелела ,,и уже стала терять сознание из-за боли, но все кончилось так же быстро как и началось примерно через 5 минут. я опять иду к своему врачу, она говорит мне что у меня не было никакой беременности , был просто гормональный сбой.(ага который у меня каждый месяц), сделали УЗИ поставили СПКЯ.( к сожалению уго с собой у меня нет)
отправила сдавать анализы.
секс инфекции.15.06.09
положительные:
микоплазмоз, уреплазмоз, гарденеллез, трихомониаз.
гормоны на 5 день цикла 06.06.09
пролактин-582.1 :при N-67-726.
ЛГ- 2.5 :при N.1.8-11.3
ФСГ-12.1 :N-1.8-11.3
тестестерон-3.32 :N-0.2-4.3
кортизол-1462.0 :N-150-660
эстрадиол-16.2 :N-19-191
17-он-прогестер-2.21 :N-0.1-0.8
ДЭАС-3.6 :N-0.8-3.9
ТТГ-7.83 :N-0.23-3.4
Что вы можете сказать при виде вот таких анализов.действительно ли у меня спкя, а кстати все эти пол года меня беспокоят желто-зеленные выделения, сопровождающиеся запахом..такого раньше у меня не было.
у меня голова уже идеь кругом , если у меня СПКЯ , тогда почему в прошлом гожду они его не увидели, и куда делся аднексит и гипоплазия матки.все узи расходятся чему верить я не знаю.тогда как же обьяснить положительные анализы тестов на беременность??
или хотя бы подскажите как вылечить секс инфекци..
спасибо за внимание , и жду ответов..
P.S у мамы у бабаушки тоже были длинные циклы, но они лечились массажом и бабушек.
вот фото от узи 20.10.08 как думаете усть здесь беременность или нет?
Источник
Поликистоз яичников — гормональное нарушение, при котором в яичниках накапливаются кисты — несозревшие яйцеклетки, а сами яичники могут увеличиваться в размерах до 5 раз.. Это заболевание встречается примерно у 5% женщин репродуктивного возраста.
По бокам от матки находятся два парных органа — это яичники. При рождении девочки в них уже присутствует запас яйцеклеток, которые начинают развиваться с наступлением полового созревания. За один цикл может созреть несколько яйцеклеток, но выходит в матку только одна. Редко, но случаются отклонения, и во время овуляции выходят 2-3 яйцеклетки, при их оплодотворении развивается многоплодная беременность.Также в яичниках вырабатываются женские половые гормоны.
При синдроме поликистозных яичников (или, как эту болезнь еще называют — синдроме Штейна-Левенталя, по имени ученых, которые занимались его изучением) уровень выработки половых женских гормонов сильно отличается от нормы. Организм сам не в состоянии скорректировать это состояние.
Штейн и Левенталь в 30-е годы ХХ века доказали существование зависимости между отсутствием менструаций и синдромом поликистозных яичников. Сегодня этот диагноз является одной из самых распространенных причин женского бесплодия.
Если начать лечение на ранних стадиях, функцию яичников можно восстановить. Но со временем риск бесплодия растет. Кроме того, при слишком большом скоплении и разрастании кист они могут разрываться. Часто это приводит к воспалению и даже разрыву самого яичника. В этом случае женщине нужна срочная операция, в ходе которой поврежденный яичник удаляют — частично или полностью.
Виды поликистоза яичников:
- Первичный поликистоз (собственно синдром Штейна-Левенталя) — возникает как самостоятельное заболевание в процессе полового созревания или бывает врожденным. У девочек развитие поликистоза могут спровоцировать как гормональные нарушения, так и перенесенные серьезные инфекции.
- Вторичный поликистоз развивается в репродуктивном возрасте на фоне эндокринных и гормональных нарушений, воспалительных заболеваний яичников и матки.
Если женщине с синдромом поликистозных яичников удалось забеременеть на фоне правильного лечения, всю беременность ей нужно наблюдаться у гинеколога, поскольку у этой категории беременных выкидыши и преждевременные роды случаются чаще. При грамотном лечении женщина может выносить и родить здорового ребенка. Многие исследования подтверждают наследственность этого заболевания.
Причины поликистоза яичников
На данный момент причины возникновения СПКЯ точно не установлены. Но так или иначе, они связаны с нарушением гормонального баланса (в результате перенесенной серьезной инфекции, нервных нарушений, и даже при перемене климата).
Возможные причины возникновения заболевания:
- Нарушения в работе гипоталамуса и гипофиза — участков мозга, которые регулируют выработку гормонов. От них зависит функционирование надпочечников и яичников, синтез лютеинизирующего (ЛГ) и фолликулостимулирующего (ФСГ) гормонов, которые влияют на созревание яйцеклетки и ее выход из фолликула. Неправильная работа этих органов ведет к нарушению баланса: повышается уровень лютеинизирующего гормона, в результате организм женщины вырабатывает больше мужских гормонов.
- Нарушения в работе самих надпочечников.
- Неправильная работа яичников, в том числе в результате воспаления придатков.
- Неправильная работа поджелудочной железы, в результате которой формируется устойчивость к инсулину. Избыток инсулина приводит к повышенной выработке ЛГ. Именно устойчивость к инсулину вызывает у женщин с поликистозом накопление избыточного веса и ожирение (этот признак встречается примерно у 40% пациенток).
Симптомы
Даже при первичном поликистозе первая менструация у девушек может начинаться вовремя. Но спустя два и более года цикл остается нерегулярным, менструации отсутствуют по несколько месяцев. У женщин репродуктивного возраста месячные также нерегулярные или вообще отсутствуют. Редкие менструальные кровотечения часто сопровождаются болезненностью и обильным маточным кровотечением, которое возникает из-за чрезмерного разрастания эндометрия.
Симптомы поликистоза:
- Нерегулярный цикл или отсутствие менструаций (аменорея);
- Ожирение. Состояние, когда жир накапливается только в абдоминальной области, более тяжелое и опасное, чем у пациенток с равномерным распределением жира.
- Чрезмерная выработка кожного сала, угревая сыпь.
- Чрезмерное оволосение, волосы могут расти в области молочных желез.
- Облысение по мужскому типу.
- Температура тела повышена на протяжении всего месячного цикла.
- Тянущие боли внизу живота.
- Невозможность зачатия или постоянные выкидыши.
Признаки поликистоза яичников
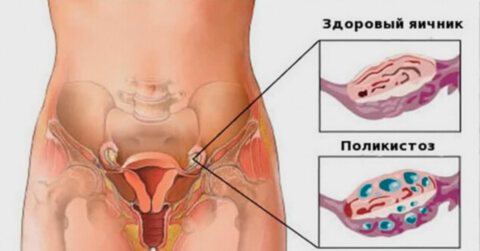
Если у девушки наблюдается позднее начало менструации, нерегулярный цикл, мужской тип фигуры, чрезмерная худоба или полнота — гинеколог может предполагать наличие первичного синдрома поликистозных яичников, и назначить дополнительное обследование.
Диагноз «синдром поликистозных яичников» гинеколог может поставить, если у пациентки присутствуют хотя два из трех признаков:
- Наблюдается дисфункция яичников, на которую указывают отсутствие овуляции, менструации, длительное бесплодие.
- Повышенная выработка мужских половых гормонов (на это указывают избыточный рост волос, активность сальных желез).
- Изменение размеров и структуры яичников, подтвержденное с помощью УЗИ, диагностической лапароскопии.
Диагностика
Предположительный диагноз СПКЯ ставится, если у женщины есть проблемы с зачатием, нерегулярные менструации или их отсутствие, присутствуют признаки избытка мужских половых гормонов. Однако такая картина может возникать при наличии опухолей, нарушениях в структуре и работе гипофиза или надпочечников, гиперпролактинемии (чрезмерной выработке гормона пролактина. В норме он повышается во время грудного вскармливания, но у женщин с нарушениями гипофиза и надпочечников отмечается повышенная выработка этого гормона и возникает лактация, которая никак не связана с родами. Для уточнения диагноза необходимо комплексное обследование.
Методы диагностики, которые используются для подтверждения диагноза:
- Общий осмотр, во время которого подтверждается чрезмерное оволосение или облысение, наличие угревой сыпи, себореи и других признаков, указывающих на повышенную выработку мужских половых гормонов.
- Осмотр на гинекологическом кресле, во время которого врач подтверждает изменения в структуре яичников, их увеличение.
- Анализ крови на женские половые гормоны — эстроген, пролактин, ФСГ, ЛГ.
- Анализ крови на мужские половые гормоны — тестостерон, андростендион, дегидроэпиандростерона-сульфат.
- Анализ крови на кортизол (гормон стресса).
- Анализ крови на сахар, инсулин, ТТГ.
- Ультразвуковое исследование яичников, которое позволит определить степень увеличения яичников, количество и размеры кист, изменения в структуре яичников.
- Допплерометрия сосудов яичников, чтобы оценить интенсивность их кровоснабжения.
- Магнитно-резонансная томография яичников — чтобы исключить вариант наличия опухолей.
- При подозрении на опухоли гипофиза и гипоталамуса стоит пройти также МРТ мозга с контрастированием.
- Анализ крови на липиды.
- Диагностическая лапароскопия.
В комплексе все исследования помогут лечащему врачу подтвердить диагноз и разработать наиболее эффективную тактику лечения.
Для определения типа поликистоза используют:
- Пробу с дексаметазоном: при его применении уменьшается выработка адренокортикотропного гормона (АКТГ). При первичном поликистозе синтез АКТГ снижается незначительно. При вторичном, особенно при адреногенитальном синдроме уровень мужских половых гормонов резко снижается.
- Пробу с адренокортикотропным гормоном. После его введения в организм при первичном поликистозе уровень мужских гормонов повышается незначительно, при вторичном — резко возрастает.
Помощь каких специалистов может дополнительно понадобиться для диагностики и лечения заболевания
Женщин с поликистозом обследует и лечит гинеколог, или гинеколог-эндокринолог. Также может понадобиться консультация:
- эндокринолога (особенно при наличии сахарного диабета);
- хирурга (если требуется оперативное вмешательство);
- нейрохирурга (если есть подозрение, что дисбаланс гормонов вызван образованиями в гипофизе и гипоталамусе).
Лечение
Терапия при этом заболевании направлена на стимуляцию и нормализацию овуляции и менструального цикла, корректировку уровня гормонов.
Методы лечения

В рамках терапии пациенток с синдромом поликистозных яичников проводятся такие мероприятия:
- Стимулирование овуляции и нормализацию месячного цикла с целью повысить шансы на зачатие и благополучный исход беременности;
- Снижение уровня мужских половых гормонов;
- Нормализация веса.
В большинстве случаев назначается консервативное лечение. Если оно не дает эффекта — используют хирургические методы.
В жировых отложениях часто синтезируется дополнительное количество мужских половых гормонов. Поэтому некоторым пациенткам достаточно похудеть на 10-20 килограммов, чтобы гормоны более-менее пришли в порядок. После похудения нормализуется месячный цикл, появляется овуляция. В дальнейшем, нормализация веса позволяет полностью избавиться от СПКЯ, не прибегая к радикальным методам. Это происходит в том случае, если в организме нет серьезных эндокринных и метаболических нарушений, которые требуют дополнительного лечения.
Консервативная терапия
Самый распространенный вариант лечения — гормональная терапия. Женщине выписывают оральные контрацептивы, которые позволяют выровнять уровень гормонов и «перезагрузить» яичники. Конкретный препарат назначает гинеколог, опираясь на результаты анализа крови на гормоны. Снизить уровень мужских гормонов помогают препараты оральные контрацептивы, после их отмены многим пациенткам удается забеременеть.
Хирургическое лечение
Если консервативное лечение не дает результатов, состояние пациентки не улучшается, подтверждается разрастание эндометрия, или пациентка планирует беременность в ближайшее время, врач рекомендует хирургическое вмешательство — клиновидную резекцию яичников. В ходе операции наиболее пораженная часть яичника удаляется, а место среза прижигается. Операция проводится лапароскопическим методом, что ускоряет период восстановления и снижает риск осложнений.
В области живота делается несколько небольших надрезов, через которые вводится видеокамера и специальные инструменты. Такая методика не допускает большой потери крови и позволяет уже через несколько дней вернуться к обычной жизни. Также нет необходимости проходить курс антибиотикотерапии, чтобы исключить инфицирование раны.
Клиновидная резекция яичников стимулирует их активность, вызывает нормализацию овуляции и месячного цикла, повышает выработку женских гормонов и понижает синтез мужских. Дополнительно после операции пациенту назначают гормональные препараты для стимулирования овуляции.
Эффект от такого лечения не вечен: он длится максимум три года, затем проявления болезни возвращаются. Первая операция самая эффективная, с каждой последующей эффект уменьшается. Поэтому врачи советуют беременеть через полгода после первой клиновидной резекции. В этот период примерно 65% пациенток могут забеременеть и выносить здорового ребенка.
Если после оперативного вмешательства беременность не наступает, пациентке стоит пройти обследование на проходимость маточных труб.
Показанием к операции также может служить чрезмерное разрастание эндометрия.
Если же синдром поликистозных яичников развился на фоне нарушения в работе надпочечников и гипофиза, клиновидная резекция не применяется: в этом случае она нерезультативна.
При разрыве кист или после нескольких клиновидных резекций, а также при риске онкологической патологии яичники удаляют полностью.
Диета
Поскольку женщины с синдромом поликистозных яичников часто склонны к ожирению, им рекомендуется физическая активность и коррекция питания. Поднятие тяжестей и интенсивные тренировки стоит ограничить, чтобы не спровоцировать разрыв кисты, но умеренные виды спорта, пешие прогулки, статические нагрузки вполне допустимы. При этом таким пациенткам нельзя голодать в лечебных целях, поскольку из-за нарушений липидного обмена начинают сжигаться белки, а не жиры.
Как правильно питаться, если у вас поликистоз яичников:
- Ограничить количество пищи с повышенным содержанием углеводов (мучное, выпечка, сладости, сладкие напитки);
- Увеличить объема нежирных белковых продуктов и клетчатки;
- Употреблять больше овощей и несладких фруктов;
- Ограничение на потребление жира — не более 80 г в день, в том числе скрытого, а животные лучше заменять растительными;
- Больше низкокалорийной пищи (зелень, овощи, богатые клетчаткой, фрукты);
- Есть понемногу, но часто: 5-6 раз в день;
- Снизить калорийность района до 1200-1800 ккал в сутки;
- Устраивать разгрузочные дни хотя бы 1-2 раза в неделю (есть только нежирные молочные продукты, овощные или фруктовые дни);
- Отказаться от алкоголя и курения — они усиливают гормональный дисбаланс, повышают риск онкологических процессов;
- Отказаться от соленых, копченых продуктов, промышленных соусов и полуфабрикатов;
- Отказаться от дрожжевой выпечки и белого хлеба в пользу цельнозернового;
- Контролировать потребление кофе и чая: избыток кофеина может вызывать подъем уровня кортизола и мужских половых гормонов.
Женщинам с поликистозом важно избегать стресса и нервного перенапряжения, больше отдыхать, спать не менее 7 часов в сутки и почаще бывать на свежем воздухе.
Профилактика поликистоза
Пока не существует универсальных правил, которые бы позволили полностью предотвратить развитие этого заболевание. Но здоровый образ жизни и правильное питание позволяют значительно облегчить и течение болезни, и ее последствия.
При наличии лишнего веса нужно обязательно от него избавиться и пересмотреть питание, исключить животные жиры, употреблять низкокалорийные продукты. Такой схемы придется придерживаться постоянно.
Гормональный дисбаланс может возникнуть на фоне хронических инфекций и стресса. Чтобы этого не допустить, необходимо вовремя лечить воспалительные заболевания (особенно женской половой сферы ). Также следует держать под контролем заболевания нервной системы, бороться с повышенной нервозностью и избегать стрессовых ситуаций.
Источник


