Киста яичника с дисплазией
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Алексанова Е.М.
1
Аксененко В.А.
1
Пилавова О.М.
1
1 ГОУ ВПО Ставропольский государственный медицинский университет Росздрава
Изучено влияние недифференцированной дисплазии соединительной ткани на развитие эндометриоидных кист, течение заболевания, риск рецидивирования. Частота признаков недифференцированной дисплазии соединительной ткани у пациенток с эндометриомами высока. Имеется определенный параллелизм между степенью выраженности внешних проявлений дисплазии соединительной ткани и активностью течения эндометриоидного процесса. Особое внимание обращают на себя женщины с рецидивирующими кистами яичников, которые абсолютно все имели проявления дисплазии соединительной ткани в более выраженной форме Полученные результаты свидетельствуют о взаимосвязи между развитием эндометриоидных кист яичников и наследственным нарушением соединительной ткани.
дисплазия соединительной ткани
эндометриоидные кисты яичников
эндометриоз
1. Адамян Л.В., Кулаков В.И., Андреева Е.Н. Эндометриозы. – М.: «Медицина», 2006.
2. Вишневская Е.Е. Справочник по онкогинекологии. — Минск. — 1994. — 432 с.
3. Гаврилова В.А, Домницкая Т.М., Фисенко А.П., Ларенышева Р.Д. Частота и выраженность синдрома дисплазии соединительной ткани сердца у детей при некоторых заболеваниях почек // Кремлевская медицина. Клинический вестник. – 1999. – №2. – С.12 – 18.
4. Гаврилова В.А., Домницкая Т.М., Фисенко А.П., Ларенышева Р.Д., Сагалович М.Б. Результаты эхокардиографического исследования детей с заболеваниями мочевыводящей системы // Медицинский научный и учебно-методический журнал. – 2001. – № 3. – С. 80 – 83.
5. Глотов А.В., Миниевич О.Л. Сосудисто-тромбоцитарный гемостаз при дисплазии соединительной ткани и заболеваниях, ассоциированных с ней // Омский научный вестник. – 2005. – №1(30). – С. 107 – 110.
6. Земцовский Э.В. Соединительнотканные дисплазии сердца. – СПб.: ТОО Политекс-Норд-Вест, 2000. – 115с.
7. Кадурина Т.И. Наследственные коллагенопатии. Клиника, диагностика, лечение, диспансеризация. – СПб.: Невский диалект 2000. – 270с.
8. Кадурина Т.И. Наследственные коллагенопатии (клиника, диагностика, лечение и диспансеризация). – СПб.: «Невский диалект», 2000. – 271 с.
9. Кадурина Т.И. Поражение сердечно-сосудистой системы у детей с различными вариантами наследственных болезней соединительной ткани // Вестник аритмологии. – 2000. – №18. – С.87 – 92.
10. Нечаева Г.И., Темникова Е.А., Викторова И.А., Стражев С.В., Семченко В.М. Применение венотонического препарата «Детралекс-500» в программе реабилитации пациентов с дисплазией соединительной ткани // Паллиативная медицина и реабилитация. – 2001. – №1. – С.25-28.
11. Омельченко Л.И., Николаенко В.Б. – Дисплазия соединительной ткани у детей. — Doctor. – 2004. — № 1 – с 44-47.
12. Amsterdam L.L., Gentery W., Jobanputra S. et al., Wolf M, Rubin SD and Bulun SE.: Anastrazole and oral contraceptives: a novel tritment for endometriosis// Fertil and Steril. – 2005. – Vol. 84, № 2. – P. 300-304.
13. Donnez J., Nisolle M. Laparoscopic menegment of large ovarian endometrial cysts. // J. Gynecol. Surg. — 1991. — Vol. 7. — P. 163 — 167.
14. Donnez J., Nisolle M., Casanas-Roux F. et al. Endometriosis rational for surgeri. The current status of endometriosis. — 1993. — P. 385 — 395.
15. Metzger D.A., Szpak C.A., Haney A.F. Histologic features associaeted with hormonal responsiveness of ectopic endometrium. // Fertil. Steril. — 1993. — Vol. 5. — P. 80 — 88.
16. Sampson J.A. Perforating hemorrhagic (chocolate) cysts of the ovary. // Arch. Surg. — 1991. — P. 245 — 323.
17. Wheeler J.M.: Epidemiology and prevalence of endometriosis// Clin. North. Am. – 1992. — № 3 P. 546-548.
Проблема эндометриоза в настоящее время приобрела особую актуальность. Частота этого заболевания в популяции составляет от 15 до 70 % у женщин репродуктивного возраста и до 50 % у пациенток с бесплодием [12,17]. Нередко при данной патологии, несмотря на проводимое хирургическое и адекватное гормональное лечение, наблюдаются рецидивы заболевания. В настоящее время большинство клиницистов, анализирующих эффективность лечения эндометриоидных кист, основным критерием считают отсутствие рецидивов. Хирургический метод лечения, несомненно, является первостепенным, но и он не гарантирует отсутствие рецидивов: у 20-30 % больных возникает рецидив заболевания [1]. Эндометриоз имеет ряд признаков, отличающих его от других болезней: цикличность, сходная с регулярностью оварио-менструального цикла; отсутствие в очаге эндометриоза соединительнотканной капсулы; склонность к инфильтрирующему росту, связанному с ферментативной активностью эндометриоидных очагов. Особенностью эндометриоза является его способность к метастазированию, т. е. переносу клеток эндометриоза путём имплантации по лимфатическим и кровеносным сосудам в другие органы и ткани, находящиеся на расстоянии от первичного очага [2]. Существует ряд теорий происхождения и развития эндометриоза. Наибольшее распространение получила «имплантационная». Согласно этой теории одним из важнейших этапов в развитии эндометриоза является “ретроградная менструация” [16]. Существование этого явления подтверждено как экспериментально, так и при клинических исследованиях. D.A. Metzger, A.F. Haney [15] полагают, что основой имплантационной концепции эндометриоза являются данные о возможности поступления жизнеспособных клеток эндометрия через маточные трубы в полость малого таза, способности клеточных элементов эндометрия, отторгшегося во время менструации, имплантироваться на брюшине, а также анатомические особенности распределения эндометриоза в малом тазу. Рефлюкс эндометриальных клеток в полость малого таза во время менструации представляет собой физиологическое состояние [13, 14]. Персистирование же этого “трансплантата”, его имплантация и дальнейшее развитие может осуществляться только при дополнительных условиях. Однако, несмотря на большое число исследований до сих пор остаются невыясненными многие этиопатогенетические механизмы заболевания, причины рецидивирования. Вместе с тем нет данных о роли наследственного нарушения соединительной ткани (ННСТ) в развитии эндометриоидных кист яичников. Именно повсеместное присутствие соединительной ткани делает понятным разнообразие патологии, связанной с ее дефектами, и повышенный интерес к этой проблеме специалистов самых разных областей медицины.
Наследственное нарушение соединительной ткани (ННСТ) – генетически детерминированное нарушение развития соединительной ткани, приводящее к изменению ее структуры и функций и реализующееся в клиническом многообразии фенотипических признаков и органных проявлений, протекающая с нарушением иммунитета, способствующая прогрессированию патологических изменений внутренних органов. [12-14]
При этом происходит нарушение структуры соединительной ткани (СТ) с уменьшением содержания отдельных видов коллагена или нарушением их соотношения, что приводит к снижению прочности СТ органов и систем. Следствием этого является расстройство гомеостаза на тканевом, органном и организменном уровнях, которое сопровождается различными морфофункциональными нарушениями висцеральных и локомоторных систем с прогредиентным течением [9].
Проблема недифференцированной дисплазии соединительной ткани (НДСТ), как вариант ННСТ, вызывает в последнее время большой интерес врачей-практиков в связи с увеличением выявляемости пациентов с данной патологией [10]. Частота выявления синдрома ДСТ достаточно велика — от 26 до 80 % в зависимости от группы исследования [6,8,10].
Целью работы явилось изучение влияния недифференцированной дисплазии соединительной ткани на развитие эндометриоидных кист яичников. Установление частоты выявления фенотипических признаков НДСТ у пациенток с эндометриоидными кистами яичников. Оценка активности эндометриоидного процесса в зависимости от степени выраженности НДСТ.
Материалы и методы исследования: Исследования были проведены на базе Ставропольского краевого клинического перинатального центра. Проведено обследование 54 пациенток в возрасте от 19 до 40 лет, находившихся на лечении в гинекологическом отделении Ставропольского краевого клинического перинатального центра по поводу эндометриоидных кист яичников. Верификация диагноза осуществлялась на основании углубленного клинико-лабораторного и инструментального исследования больных с определением уровней онкомаркеров (СА-125). Всем пациенткам проведена лапароскопия. Диагноз подтвержден гистологическим исследованием. Недифференцированная дисплазия соединительной ткани диагностировалась путем оценки ее фенотипических признаков при клиническом осмотре больных, на основании данных ЭхоКГ.
Результаты и обсуждение: у пациенток с эндометриоидными кистами яичников двустороннее поражение наблюдалось в 44% (24 человек), одностороннее в 56% (30). По размерам кист пациентки разделены на 2 группы: больше 5 см — 52% (28), меньше 5 см – 48% (26). Бесплодие наблюдалось у 54% (29) больных. Из них первичное — 48% (26), вторичное – 6% (3), остальные пациентки имели роды в анамнезе или не планировали беременность. По наличию сопутствующих наследственных нарушений соединительной ткани пациентки были разделены на 2 группы: 1- нет ННСТ или слабо выражены (до 5 признаков) их составило 22 % (12). Вторая группа 6 и более признаков — 78% (42). Наиболее частыми признаками наследственного нарушения соединительной ткани были ССС (ПМК и другие МАС, варикозная болезнь вен, образование гематом), патологии органов брюшной полости (долихосигма, мегаколон), глазные (миопия, голубые склеры), кожные (повышение растяжимости, легко ранимая кожа, юношеские стрии, образование грыж). Особое внимание обращают на себя женщины с рецидивирующими кистами яичников, которые абсолютно все имели проявления дисплазии соединительной ткани в более выраженной форме: у 86 % пациенток — 10 и более признаков, у 14 % более 6.
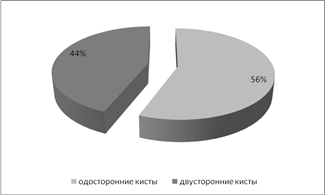
Рисунок 1. Поражение яичников
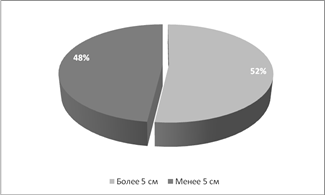
Рисунок 2. Размеры эндометриоидных кист
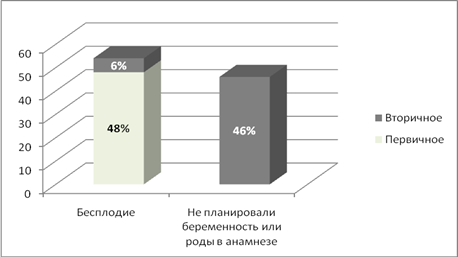
Рисунок 3. Репродуктивная функция у пациенток с эндометриоидными кистами яичниками
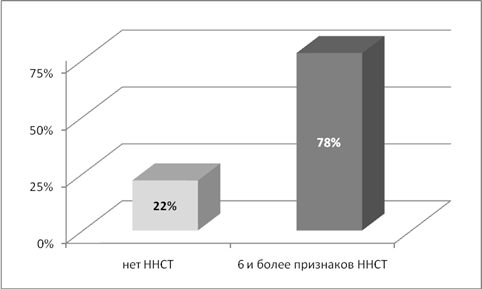
Рисунок 4. Признаки ННСТ у пациенток с эндометриоидными кистами яичников
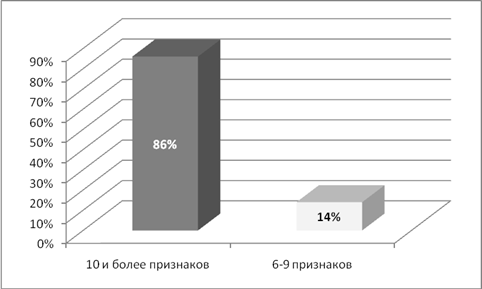
Рисунок 5. Количество признаков ННСТ у пациенток с рецидивирующими эндометриоидными кистами
Таким образом, из проделанного анализа выявлено, что частота признаков НДСТ у пациенток с эндометриомами высока. Имеется определенный параллелизм между количеством, степенью выраженности внешних проявлений НДСТ и «агрессивностью» течения эндометриоидного процесса.
Полученные результаты наглядно демонстрируют взаимосвязь между развитием эндометриоидных кист яичников и недифференцированной дисплазией соединительной ткани. Вероятнее всего предпосылками для развития эндометриоидных кист является нарушение структуры стенки яичника в результате НДСТ, что обуславливает ее податливость и способствует инвагинации поверхностных эндометриоидных имплантантов с образованием эндометриоидных кист.
Полученные данные свидетельствуют о влиянии недифференцированной дисплазии соединительной ткани на развитие эндометриоидных кист яичников и требуют дальнейшего изучения. Особый интерес представляют женщины с рецидивирующими эндометриоидными кистами яичников.
Рецензенты:
Рыжков В.В., д.м.н., профессор, заведующий кафедрой акушерства и гинекологии факультета последипломного образования Ставропольского государственного медицинского университета, г. Ставрополь.
Гаспарян С.А., д.м.н., профессор кафедры акушерства и гинекологии факультета последипломного образования Ставропольского государственного медицинского университета, г. Ставрополь.
Библиографическая ссылка
Алексанова Е.М., Аксененко В.А., Пилавова О.М. ЭНДОМЕТРИОИДНЫЕ КИСТЫ ЯИЧНИКОВ НА ФОНЕ НЕДИФФЕРЕНЦИРОВАННОЙ ДИСПЛАЗИИ СОЕДИНИТЕЛЬНОЙ ТКАНИ // Современные проблемы науки и образования. – 2014. – № 3.;
URL: https://science-education.ru/ru/article/view?id=13520 (дата обращения: 06.02.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
Дисплазия шейки матки – это серьезная патология женской сферы, чаще встречающаяся у молодых девушек в возрасте от 25 до 35 лет. Она является заболеванием, которое предшествует развитию онкологического процесса, поэтому нелеченая дисплазия со временем переходит в рак.
Болезнь тяжело диагностировать, поскольку она редко провоцирует появление выраженных симптомов, обычно изменения в шейки обнаруживают во время профилактических осмотров у гинеколога.
Лечение осуществляется двумя основными методиками – консервативная терапия и хирургическое вмешательство.
Решение по поводу способа лечения должен принимать опытный врач, поскольку важно учесть множество факторов, например, степень поражения органа, возраст больной или наличие сопутствующих патологий.
Что такое дисплазия
Шейка – это часть матки, состоящая в основном из мышечной ткани, которая сверху покрыта многослойным эпителием (слизистым шаром), а внутри – цилиндрическим.
Именно структурные изменения в эпителиальных клетках первого вида, приводящие к их атипичному строению, называются дисплазией (неоплазией).
В гинекологии выделяют несколько клеточных слоев плоского эпителия:
- базальный – самый глубокий шар, он размещается на грани слизистого эпителия и мышечных волокон. Тут возникают новые клетки, которые по мере дозревания продвигаются к поверхностному эпителию;
- парабазальный – функционально не отличается от базального шара, но парабазальные клетки более зрелые, обладают округлой формой;
- промежуточный и интраэпителиальный – тут полностью заканчиваются рост и развитие клеток;
- поверхностный – внешний шар, который прикрывает более молодой эпителий, защищая его от негативного воздействие, например, от инфекций. Клетки быстро отмирают и отшелушиваются, уступая место новым структурным единицам.
Дисплазия шейки матки – это болезнь, которая характеризуется структурными изменениями в эпителии. Слои перемешиваются между собой, клетки увеличиваются в размерах и изменяют строение – появляются лишние ядра, исчезает форма.
Причины
Основная причина, ведущая к развитию дисплазии шейки матки, – это особый папилломавирус, атакующий человека. Существует более 80 типов инфекции, но только 30 из них приводят к болезням шейки матки или других половых органов.
13 типов ВПЧ обладают высоким риском возникновения онкологического процесса, а при заражении 16 или 18 вирусом рак развивается более чем в 80% случаев.
Далеко не во всех случаях инфицирование папилломавирусом приводит к онкологии. Чтобы возникла дисплазия эпителия, которая затем перерастет в рак, нужны провоцирующие факторы:
- наличие у женщины паритета, то есть многочисленных родов в анамнезе;
- длительное использование гормональных препаратов в качестве защиты от нежелательной беременности. При приеме таблетированных форм контрацептивов в течение пяти лет риск атипических изменений в шейке маткивозрастает вдвое;
- наличие онкологических изменений в пенисе партнера;
- резкие гормональные скачки – беременность, использование посткоитальной контрацепции, менопауза;
- употребление табака – даже пассивное курение увеличивает риск развития неоплазии;
- гиповитаминоз – наиболее опасна недостача витаминов А и С;
- снижение защитных сил организма – СПИД, прием иммуносупрессоров, стрессовые состояния, истощение иммунитета диффузными инфекциями;
- наличие инфекций в половых путях, хронических воспалений.
Также к предрасполагающим факторам относят ранние беременности (до наступления 18 лет), травмы во время абортов или родов, половую жизнь, начатую в юном возрасте. Кроме того, большую роль играет наследственность.
Важно! Девушки, в роду которых женщины страдали от онкологии, должны внимательно следить за своим здоровьем и регулярно посещать гинеколога для профилактических осмотров.
Симптомы и признаки
Не существует характерных симптомов дисплазии шейки матки, только в запущенных формах могут появляться незначительные выделения с кровью или дискомфорт внизу живота.
Обычно атипиюклеток выявляют во время профилактических осмотров, или когда девушка обращается к гинекологу за помощью в лечении других заболеваний.
Часто на фоне дисплазии шейки матки появляется эрозия, поэтому при наличии такого дефекта важно провести детальную диагностику.
Признаки, которые могут свидетельствовать о развитии патологии:
- изменение характера или количества выделений из влагалища;
- появление прожилок крови во влагалищной слизи, особенно после полового акта;
- дискомфорт или болезненность при проникновении во время секса.
Наличие симптоматики – это необязательный фактор для постановки диагноза, обычно признаки появляются уже при 3 степени дисплазии шейки матки. В остальных случаях болезнь можно распознать, только проведя онкоцитологическое исследование.
Степени и виды дисплазии
Заболевание не поражает все ткани одномоментно. Вначале изменяется строение более глубоких структур, а с развитием неоплазии процесс постепенно распространяется на все типы клеток многослойного эпителия.
Чтобы определить стадию неоплазии, врачи проводят биопсию и изучают полученный из патологического очага материал под микроскопом. Под сильным увеличением видны изменения формы и строения эпителиоцитов, которые позволяют определить выраженность патологии.
В зависимости от того, какое количество слоев цервикального эпителия поддалось структурным изменениям, выделяют три степени дисплазии:
- легкая;
- умеренная;
- тяжелая.
Первая стадия может быть временной, то есть незначительные изменения пройдут самостоятельно после устранения причины. Более запущенные формы обычно требуют оперативного вмешательства.
Умеренная
Умеренная дисплазия шейки матки характеризуется распространением патологического процесса на базальный, парабазальный и частично на промежуточный слои эпителия, то есть затрагивается не более 2/3 слизистого шара.
При корректном лечении заболевание исчезает самостоятельно, более чем в 40% случаев операция не требуется. Но иногда (около 20%) неоплазия стремительно развивается и переходит в третью стадию, а затем в рак.
Тяжелая
При тяжелой дисплазии поражению поддаются все эпителиальные слои, в клетках возникают значительные изменения. Для перерождения им достаточно небольшого толчка, поэтому третью степень также называют неинвазивным раком.
Он отличается от обычного онкологического процесса тем, что не обладает способностью прорастать в окружающие ткани и давать метастазы.
В связи с риском развития раковых образований тяжелую дисплазию рекомендуется лечить путем удаления шейки.
Легкая
Слабая дисплазия плоского эпителия поражает только базальный и иногда парабазальный шары. Она проходит после исчезновения причины возникновения, например, после удачной антивирусной терапии ВПЧ.
Однако заболевание может рецидивировать при наличии благоприятных факторов.
Также легкая дисплазия эпителия шейки может длительное время оставаться на месте – не проходить окончательно, но и не развиваться в более тяжелую степень. В таких случаях пациентке требуется регулярное наблюдение у гинеколога, поскольку важно не упустить прогресс болезни.
При правильном лечении дисплазия легкой степени лишь в 11% случаев продолжает развиваться, остальные пациентки навсегда забывают о проблеме.
Диагностика
Диагноз дисплазия нельзя поставить, основываясь только на данных анамнеза или гинекологического осмотра. Чтобы определить заболевание и степень его развития, проводится дополнительное исследование – мазок на онкоцитологию.
С поверхности шейки, а также из ее канала специальной щеточкой Эйра соскабливают частички поверхностного эпителия, а затем изучают их под микроскопом.
Цитологическое обследование дает возможность выделить контингент женщин, которые нуждаются в более детальном обследовании – биопсия, диагностическое выскабливание, – а затем в лечении.
Выделяют несколько типов мазков, которые указывают на различные процессы в эпителии:
- I тип – неизмененные клетки, женщина здорова;
- IIа тип – наличие воспалительного процесса;
- IIб тип – пролиферация (разрастание) эпителия, клинически означает развитие полипа, простой лейкоплакии;
- IIIа – слабая или умеренная неоплазия на фоне доброкачественного процесса;
- IIIб – выраженная неоплазия;
- IV – подозрение на малигнизацию (перерождение в раковые клетки), возможность внутриэпителиального рака;
- V – онкология;
- VI – мазок неинформативный из-за допущения ошибки во время взятия материала.
Также желательно проводить расширенную кольпоскопию. Во время процедуры шейку матки изучают при помощи специального оптического прибора, который позволяет рассмотреть орган в десятикратном увеличении.
Одновременно проводятся диагностические пробы – эпителий смазывают раствором уксусной кислоты или йодом, а затем наблюдают за его изменениями. Патологические участки слизистой оболочки становятся неокрашенными, поскольку их клеткам не хватает гликогена.
Как следствие, они гораздо быстрее здоровых структур поглощают йодный раствор. При использовании уксусной кислоты на наличие атипичного эпителия указывают следующие изменения:
- белые крупные пятна на розовом фоне (лейкоплакия);
- появление мелких точек на шейке;
- расчерчение слизистой оболочки.
В самом конце проводится биопсия – изъятие кусочка патологически измененных и здоровых тканей. Полученный материал отправляют на гистологическое исследование, которое позволяет детально изучить строение всех клеток и подтвердить или опровергнуть диагноз.
Как лечится дисплазию
Способы лечения дисплазии шейки матки напрямую зависят от распространенности процесса. Но основным в терапии является устранение причины и неблагоприятных факторов, которые провоцируют появления и развитие патологии.
Многие врачи сходятся во мнении, что лечить дисплазию легкой степени нет нужды, стоит только тщательно следить за состоянием репродуктивной системы пациентки, чтобы не допустить усугубления болезни.
Более запущенные случаи обязательно нуждаются в терапии, операция обычно требуется только при неинвазивном раке, умеренная неоплазия лечится консервативным путем.
Медикаментозная терапия
В гинекологии дисплазию можно лечить только медикаментозными препаратами, когда выявлена патология была в самом начале развития. Для этого используются несколько групп лекарственных средств:
- иммуномодуляторы – повышают резистентность организма, устойчивость к инфекциям, помогают бороться с ВПЧ (Изопринозин, Продигиозан);
- противовирусные – препараты, направленные на уничтожение папилломавируса;
- гормоны – восстанавливают нормальную структуру эпителиальных клеток, обычно используются оральные контрацептивы, которые содержат различные концентрации эстрогена и прогестерона;
- противовоспалительные средства – неоплазия всегда сопровождается воспалением, которое важно убрать для успешного выздоровления.
Также назначают прием витаминных комплексов, которые в обязательном порядке содержат повышенные концентрации аскорбиновой кислоты и каротина.
Когда к неоплазии присоединяется бактериальная инфекция, используются антибиотики и пробиотики. Первые борются с самой инфекцией, а вторые восстанавливают микрофлору кишечника после приема антибактериальных средств.
Хирургическое лечение
Использование медикаментов не всегда дает положительный результат, поэтому в определенных случаях приходится прибегать к удалению дисплазии шейки матки хирургическим путем.
Показаниями к переходу к более действенным методам являются неинвазивный рак и отсутствие реакции на медикаменты, которые принимаются более полугода.
Существует несколько методик устранения дисплазии:
- Диатермокоагуляция.
Патологические ткани разрушаются под воздействием электрического тока высокой частоты, а на их месте образуются здоровые клетки.
- Лазеровапоризация.
Лазер направляют на больной участок, и он высушивает неправильные клетки, выпаривая из них жидкость. Как следствие, они разрушаются, уступая место здоровым аналогам.
- Криодеструкция.
Метод похож на диатермокоагуляцию, но некроз тканей происходит под воздействием холода, а не тока.
- Радиоволновая терапия.
Радиоволны, как и лазер, заставляют клеточную жидкость испаряться, а эпителий – некротизироваться.
Если вышеописанные методики оказываются неэффективными, женщине предлагают провести операцию. Она может быть двух типов – иссечение измененных тканей или полное удаление шейки.
Ко второму варианту рекомендуют прибегать рожавшим пациенткам, которые в будущем не планируют иметь детей. Молодым девушкам стараются сохранить детородную функцию.
После оперативного вмешательство накладываются определенные запреты – в течение нескольких месяцев нельзя заниматься сексом, поднимать тяжелые вещи, кроме того, желательно избегать физических нагрузок.
Народные средства
Лечение дисплазии шейки матки народными средствами возможно только в комплексе с традиционной терапией. Можно принимать настойки или отвары из растений, которые повышают иммунитет, стабилизируют гормональный фон, борются с воспалением. Также популярно использование тампонов.
Важно! Нельзя вставлять тампоны после хирургического лечения дисплазии.
Часто в борьбе с неоплазией используется чистотел. С отваром или маслом из его цветков ставят тампоны или проводят спринцевания, принимать цветок внутрь противопоказано.
Помочь восстановить женское здоровье способны средства на основе боровой матки. Растение обладает противоопухолевым, обезболивающим и антисептическим эффектом. Кроме того, оно способно нормализировать гормональный фон больного, заставляя половые железы работать активнее.
Лечение дисплазии 1 степени
Для избавления от дисплазии шейки матки в первой стадии достаточно убрать причину, которая вызвала структурные изменения. Врачи проводят комплексное обследование организма и назначают медикаменты, которые повышают иммунитет, устраняют воспаления, борются с инфекцией.
После исчезновения причины, например, выздоровления девушки от ВПЧ, атипичные клетки постепенно отшелушиваются, а их место занимают нормальные. Поэтому лечение легкой дисплазии не требует оперативного вмешательства.
Лечение дисплазии шейки матки 3 степени
Чтобы вылечить неоплазию в третьей стадии, обязательно нужно провести операцию по удалению патологических участков. Одновременно назначается прием тех же лекарственных препаратов, что и при лечении более легких дисплазий.
Чем опасна дисплазия шейки матки
Опасность заболевания в том, что диагностировать дисплазию шейки матки можно, только проведя определенное исследование. Самостоятельно женщина не может заподозрить у себя патологию, поскольку отсутствуют какие-либо клинические проявления.
Если девушка не посещает гинеколога для профилактических осмотров, неоплазия постепенно развивается и перерождается в рак. Только после малигнизации разворачивается яркая симптоматика, которая заставляет обратиться к специалисту.
Прогноз и последствия
Прогноз заболевания зависит от стадии развития неоплазии и состояния здоровья пациентки. Но при соблюдении врачебных рекомендаций даже в запущенных случаях возможно избавиться от заболевания без последствий.
Однако иногда во время лечения или незадолго после него возникают нежелательные осложнения – деформация шейки, бесплодие, сбои в менструальном цикле, кровотечения.
Профилактика
Основная профилактическая мера – это избегание заражения вирусом папилломы человека, для этого достаточно использовать презервативы при каждом половом акте и не допускать случайных связей. Также важно убрать провоцирующие факторы:
- отказаться от курения;
- поддерживать иммунитет на должном уровне;
- следить за здоровьем партнера;
- вовремя лечить заболевания, особенно гинекологической сферы;
- избегать стрессов;
- следить за корректным рационом питания.
Дисплазия при беременности
Если неоплазия была диагностирована уже во время беременности, то ее лечение стараются отложить на послеродовой период. Но в течение вынашивания плодаврачи тщательно наблюдают за состоянием шеечного эпителия, чтобы не допустить малигнизации.
Патология не влияет на развитие малыша, а в случае 1 или 2 стадии неоплазии будущие мамы могут даже рожать самостоятельно.
Можно ли заниматься сексом при дисплазии шейки матки
Само по себе заболевание не является противопоказанием к сексуальной близости, но стоит помнить, что организм женщины в это время не способен нормально противостоять инфекциям. В связи с этим следует заниматься сексом с постоянным партнером или использовать барьерные средства защиты.
Во время лечения на некоторый срок (обычно 1-2 месяца после процедур) придется отказаться от половой жизни.
Источник


