Киста яичника симптомы озлокачествления
Современная медицина достигла определенного прогресса в лечении онкологических заболеваний различной локализации. Но количество подобных новообразований стремительно растет, и не всегда выявление их происходит на начальных стадиях. Среди всех онкологических процессов в гинекологии злокачественные опухоли яичников наиболее коварные, их сложно вовремя найти, они быстро дают метастазы. Кто входит в группу риска по данному заболеванию и какие симптомы должны насторожить женщину?
Факторы риска
Достоверных причин для развития заболевания не выявлено. Но, исходя из многолетних наблюдений, сформированы группы риска. Именно эти женщины должны более внимательно относиться к своему здоровью, регулярно и тщательно проходить обследования. Можно выделить следующие предрасполагающие к раку яичников факторы:
- Чаще патологии подвержены женщины европейки, нежели другие. Например, у японок частота заболеваемости около 3 на 10 тыс., в то время как у американок – 20. Разница существенная, но однозначных причин подобного не выявлено.
- Несомненную роль играет наследственная предрасположенность. Так, если среди близких родственников (первой и второй степени) были установлены злокачественные заболевания яичников, то вероятность у следующего поколения пропорционально возрастает. Причем выявлены некоторые «семейные раки», с локализацией в том числе в яичниках. Особое внимание уделяется генам BRCA-1 и 2, наличие которых в геноме резко повышают вероятность злокачественных опухолей яичников и молочных желез.
- Возраст. Чаще всего новообразования появляются после 40 лет, чем старше женщина, тем больше вероятность. Но есть отдельная категория злокачественных опухолей яичников, которая характерна только для молодых девушек (например, герминогенные).
- Бесплодие, а также многочисленные попытки ЭКО повышают риски заболеть. А беременность, лактация и прием оральных контрацептивов заметно снижают эту вероятность. Связано это с тем, что каждая овуляция приводит к интенсивному делению клеток на яичниках. Соответственно, чем реже она будет происходить, тем ниже риск. И, по некоторым данным, уже через полгода приема противозачаточных процент заболевших уменьшается в два раза – с 1,5 до 0,75%.
- Также любая гинекологическая патология (миома, различного рода дисфункции, хронические воспалительные процессы, эндометриоз и другие) несколько повышают вероятность злокачественных опухолей половых органов. Интерес у пациенток бывает и на тему о том, может ли киста яичника быть злокачественной. Конечно, но подтвердить природу образования может только гистолог после удаления структуры.
Рекомендуем прочитать статью о кисте яичника. Из нее вы узнаете о заболевании и видах кист, симптомах, возможных осложнениях и повреждении яичника.
Признаки и симптомы
Злокачественные опухоли яичников долгое время могут совершенно себя никак не проявлять, в этом вся проблема заболеваний.
Не всегда даже во время обычного гинекологического осмотра можно заподозрить недуг, так как размеры опухоли могут быть не более 1 см.
Чем более выражена клиническая картина, тем больше стадия злокачественного новообразования яичников.
К наиболее частым симптомам можно отнести следующие:
- Боли внизу живота. Они могут носить постоянный или периодический характер, быть острыми или ноющими. Также они могут локализоваться как внизу живота, так и в области крестца и поясницы. Иногда появляются ощущения распирания в этой области. При разрыве опухоли или перекруте возникают соответствующие симптомы – острая нарастающая боль внизу живота.
- Отмечаются признаки интоксикации: слабость, вялость, повышенная утомляемость, похудание.
- При вовлечении в процесс смежных органов появляются симптомы их дисфункции, например, запоры или частый жидкий стул, постоянные позывы к мочеиспусканию и т.д.
- Если появляется асцит (выпот в брюшной полости), женщина отмечает увеличение живота, привычная ей одежда становится тесной.
- Если это гормонально-активные опухоли, клиническая картина зависит от того, что они продуцируют. Так, если эстрогены, женщины отмечают «омоложение», то уходят морщины, появляется тонус кожи, повышается либидо, набухает грудь. Если андрогены, то уменьшаются молочные железы, волосы избыточно растут в области нижней губы и подбородка, белой линии живота, внутренней поверхности бедер.
Виды опухолей
Классификация злокачественных опухолей яичников базируется на их месторасположении, степени дифференцировки, а также преобладающей ткани. Можно выделить следующие виды:
- Новообразования только из эпителиальной ткани. Среди них встречаются муцинозные, серозные, эндометриоидные, светлоклеточный и плоскоклеточный рак, смешанные и недифференцированные опухоли.
- Образующиеся из эпителиального и стромального компонентов.
- Новообразования стромы полового тяжа. Среди них выделяют гранулезоклеточные, тека-клеточные и андробластомы.
- Липидноклеточные опухоли.
- Герминогенные новообразования: злокачественная тератома, эмбриональная карцинома, дисгерминома, хориокарцинома и смешанные виды.
Утверждать о том или ином виде опухоли можно только после гистологического исследования. Редко можно предположить разновидность по внешнему виду или некоторым другим особенностям.
Стадии
Правильное определение стадии заболевания крайне важно. Это влияет на тактику лечения, дальнейший прогноз и остальные аспекты ведения женщин с подобными заболеваниями.
В названии стадии всегда присутствует три латинские буквы:
- T – обозначает размер опухоли;
- N – указывает на поражение рядом расположенных лимфатических узлов;
- M – соответствует количеству отдаленных метастазов.
Возле каждой буквы указывается еще цифровое обозначение – 1, 2, 3. Суммируя все показания, формируется стадия заболевания.
Исходя из размеров злокачественной кисты (опухоли) яичников выделяют следующее:
- Т0 – если первичный очаг не определяется. Такое также бывает, когда обнаруживаются метастазы без основной опухоли.
- Т1 – если очаг не выходит за пределы яичников.
- Т2 – процесс распространяется на параметрий.
- Т3 – опухоль захватывает и другие структуры малого таза (прямую кишку, мочевой пузырь и т.д.).
Если рядом расположенные лимфатические узлы не поражены, то указывается N0. В случае, когда обнаруживается опухоль в них — N1. Если данных недостаточно, чтобы достоверно судить об этом, то в месте индекса указывается «х».
Аналогичным образом распределяются степени с отдаленными метастазами: 0 – их нет, 1 – есть, Х – неизвестно.
В формулировке диагноза можно увидеть обозначение, подобное следующему: например, T 1N 1M 0 и т.д.
Эта классификация имеет параллели с классическими стадиями. В общих чертах их можно представить так:
- 1 стадия – опухоль поражает только яичники;
- 2 стадия – процесс распространяется на область малого таза;
- 3 стадия – есть опухоль и ее отсевы, расположенные недалеко;
- 4 стадия – с отдаленными метастазами и если присоединяется асцит.
Смотрите на видео о заболевании:
Диагностика
Признаки злокачественной опухоли яичника заподозрить не всегда представляется возможным.
Но если женщина регулярно проходит гинекологические осмотры, выполняет все рекомендации врачей, вероятность того, что у нее будет выявлена онкопатология на ранней стадии, высока.
Врачи рекомендуют проходить такие обследования:
- Общий осмотр в зеркалах, бимануальное, а также ректовагинальное исследования (через прямую кишку). При этом можно выявить поражение параметриев, опухоли не менее 2 — 3 см.
- При необходимости проводится диагностическое выскабливание полости матки и цервикального канала, а также пункция брюшной полости через задний свод влагалища. При этом могут определяться атипичные, подозрительные на онкологические, клетки.
- Ультразвуковое исследование органов малого таза, при этом можно обнаружить даже небольшие образования.
- Также в диагностике помогают онкомаркеры – белки, специфические для опухолей разной локализации. Их повышение напрямую увеличивает риск наличия злокачественного процесса. Что касается яичников, это СА-125, НЕ-4, альфафетопротеин, индекс ROMA, бета-ХГЧ и некоторые другие.
- Также подозрение на опухоль может возникнуть у врача при сдаче даже общего анализа крови, биохимического исследования.
Если диагностируется новообразование, для определения степени распространения процесса выполняются следующие обследования:
- рентгенография органов грудной полости;
- ультразвуковое исследование брюшной полости на наличие отдаленных метастазов;
- КТ или МРТ;
- обследование органов желудочно-кишечного тракта – колоноскопия и ФГДС;
- при обнаружении увеличенных лимфоузлов – их биопсия.
Лечение
В случае полного подтверждения злокачественной опухоли яичника, лечение полностью зависит от стадии заболевания. Выделяют следующие основные направления:
| Метод лечения | Проведение |
| Хирургическая операция | Чаще всего удаляется не только сама опухоль, но и матка с придатками, а также брюшина, лимфоузлы и некоторые другие элементы. Только в исключительных случаях у молодых и нерожавших женщин возможно сохранение репродуктивных органов с целью реализации материнского потенциала. И даже в таких ситуациях в последующем, после родов рекомендуется удалить матку и все связанные с ней структуры. Чаще всего хирургическая операция сочетается с другими видами лечения: химиотерапией, лучевой. Причем подобное вмешательство может быть как первичным этапом, так и выполняться уже после курсов медикаментозной терапии. |
| Химиотерапия | Подбирается с учетом чувствительности опухоли к лекарственным средствам. Данное лечение имеет множество побочных эффектов: тошнота, рвота, выпадение волос, угнетение иммунитета и многие другие. Поэтому всегда выбираются максимально эффективные, но и одновременно щадящие способы. Часто используются препараты на основе платины. |
| Лучевая терапия | Базируется на воздействии различного вида волнами на органы малого таза. При этом часто используются особые проводники, чтобы максимально близко воздействовать на опухолевые ткани, минимально повреждая здоровые. Подобное лечение также имеет свои нежелательные последствия в виде длительно незаживающих язв, грубых рубцов и т.д. |
В случае рецидива (появления метастазов в других органах и структурах) показано дополнительное лечение, коррекция основной схемы либо вообще более радикальные способы.
Прогноз
Прогноз при выявлении злокачественной кисты яичника во многом зависит от проведенного лечения. Чем раньше выявлена опухоль, тем выше процент благоприятного исхода для женщин. В среднем статистика выглядит следующим образом:
- при обнаружении заболевания на первой стадии – пятилетняя выживаемость 75 — 90%;
- при второй – 55 — 80%;,
- при третьей – 25 — 40%;
- при четвертой – около 10%.
Исходя из этого, крайне важным является обнаружении опухолей яичников на ранних стадиях, что для этой локализации не всегда возможно.
Профилактика
Основа профилактики – выявление групп риска среди женщин и тщательное наблюдение за состоянием их здоровья. Основные рекомендации будут следующими:
- Регулярные осмотры как у гинеколога, так и у терапевта с целью выявления симптомов злокачественной кисты яичников. Показано проведение ультразвукового исследования органов малого таза.
- Также следует помнить, что беременность и лактация вследствие физиологического отсутствия овуляции снижают риск онкологии половой системы.
- Женщинам, которые использовали в течение жизни стимуляции для созревания фолликулов (при ЭКО и т.п.) следует в дальнейшем принимать оральные контрацептивы. Имеется большая доказательная база, которая подтверждает снижение рисков при их использовании.
- Если в семье были случаи рака яичников или молочной железы, а также при множественных онкологических заболеваниях, следует пройти исследование на обнаружение определенных генов, например, BRCA-1 и 2.
Рекомендуем прочитать статью о месячных при опухоли матки или яичников. Из нее вы узнаете о влиянии злокачественных клеток на организм, причинах изменения менструального цикла и воздействии опухоли на месячные.
Злокачественные новообразования яичников встречаются с различной частотой в разных возрастных группах определенных популяций. Но однозначно, что любые опухоли на первой и второй стадиях имеют более приятный прогноз по качеству и продолжительности жизни женщин. Ответственность за выявление опухолей любых локализаций лежит не только на врачах, но и самих представительниц прекрасного пола.

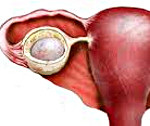
Киста яичника – опухолевидное образование яичника доброкачественного характера. Представляет собой полость на ножке, наполненную жидким содержимым и имеющую тенденцию к увеличению своего размера за счет накопления секрета. Различают кисты яичника (фолликулярные, кисты желтого тела, эндометриоидные и др.) и надъяичникового придатка (параовариальные). Часто протекает бессимптомно, может проявляться дискомфортом и болью внизу живота, нарушением менструальной функции, дизурическими расстройствами (при сдавлении мочевого пузыря). Осложняется перекрутом ножки кисты, разрывом капсулы, ведущими к картине острого живота и перитонита.
Общие сведения
Термин «киста» (греч. «kystis» — мешок, пузырь) используется в медицине для обозначения патологических полостей в органах, состоящих из капсулы и жидкого содержимого и увеличивающих свой размер по мере накопления секрета. Кисты являются самым распространенными видом доброкачественных образований и могут возникать практически во всех тканях и органах: зубах, почках, печени, молочных железах, поджелудочной, щитовидной железе, мужских и женских половых органах и т. д.
Под понятием «киста яичника» скрывается большая группа опухолевидных новообразований, отличающихся друг от друга строением, причинами возникновения, течением и подходами к лечению. Кисты яичников относятся к доброкачественным новообразованиям тканей железы, обычно развиваются длительно, их размер может варьировать от нескольких миллиметров в диаметре до 20 и более сантиметров.
Кисты яичников являются широко распространенным заболеванием и встречаются чаще у женщин в детородном периоде: в 30% случаев они диагностируются у женщин с регулярным менструальным циклом и в 50% — с нарушенным. В период менопаузы кисты яичников встречаются у 6% женщин.
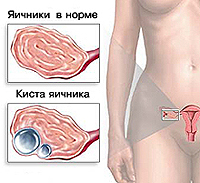
Киста яичника
Причины
Кисты яичников могут развиваться под воздействием целого ряда причин, наиболее распространенными из которых являются:
- гормональная дисфункция (ранняя менструация, нарушение процессов созревания фолликула и овуляции)
- воспалительные процессы (оофориты, аднекситы)
- эндокринные заболевания: гипотиреоз (снижение функции щитовидной железы) и другие
- хирургическое прерывание беременности: аборты и миниаборты
Классификация
В зависимости от характера происхождения образования и его содержимого различают следующие виды кисты яичника:
- Фолликулярная. Фолликулярные кисты относятся к образованиям функционального характера, образующимся в самой ткани яичника и непосредственно связанным с происходящими в нем циклическими изменениями. Образуются на месте неразорвавшегося фолликула.
- Киста желтого тела. Формируется на месте нерегрессировавшего желтого тела фолликула. Патологическая полость при этом виде кисты яичника формируется из оболочек желтого тела. Как и фолликулярная киста яичника, киста желтого тела не достигает значительных размеров и может исчезать самостоятельно по мере рассасывания в них секрета и спадания кистозной полости.
- Параовариальная. Параовариальные кисты исходят из надъяичниковых придатков без вовлечения в процесс ткани яичника. Такие кисты яичников могут достигать гигантских размеров.
- Эндометриоидная. Эндометриоидные кисты формируются из частичек слизистой матки (эндометрия) при ее патологическом очаговом разрастании на яичниках и других органах (эндометриоз). Содержимым эндометриоидных кист яичника служит старая кровь.
- Дермоидная. Дермоидные кисты относятся к врожденным образованиям, формирующимся из эмбриональных зачатков. Они содержат в себе сало, волосы, кости, хрящи, зубы и другие фрагменты тканей организма.
- Муцинозная. Муцинозные кисты яичников часто бывают многокамерными, они заполнены густой слизью (муцином), которая продуцируется внутренней слизистой оболочкой кисты. Эндометриоидные и муцинозные кисты яичников в более высокой степени склонны к перерождению в злокачественные новообразования.
Симптомы кисты яичника
Большая часть кист яичников длительное время не имеют выраженных клинических проявлений и часто выявляются при профилактических гинекологических осмотрах. В ряде случаев (увеличение размера, осложненное течение, гормональная секреция и т. д.) кисты яичников могут проявлять себя следующими симптомами:
- болями в нижних отделах живота
Боли могут возникать в связи с возможными осложнениями: перекрутом ножки, разрывом оболочки, кровотечением или нагноением кисты яичника. Постоянные ноющие боли вызываются давлением на соседние органы из-за значительного увеличения кисты яичника в размерах.
- увеличением и асимметрией живота
Увеличение окружности живота или его асимметрия могут быть связаны как с большим размером кисты яичника, так и с асцитом (скоплением жидкости в брюшной полости).
- симптомами сдавления органов и сосудов
Растущая киста яичника может сдавливать мочевой пузырь или нижние отделы кишечника, что проявляется дизурическими расстройствами и запорами. Сдавление венозных сосудистых пучков может вызывать варикозное изменение вен нижних конечностей.
- нарушениями менструального цикла
Гормонально активные кисты яичников вызывают нарушения менструального цикла – нерегулярные, обильные или длительные менструации, ациклические маточные кровотечения. При секреции опухолями мужских половых гормонов может возникнуть гиперандрогенизация организма, сопровождающаяся огрубением голоса, ростом волос на теле и лице по мужскому типу (гирсутизм), увеличением клитора.
Осложнения
Некоторые виды кист яичников могут исчезать самостоятельно, некоторые требуют проведения курса противовоспалительного или гормонального лечения, а в ряде случаев требуется хирургическое вмешательство, чтобы предотвратить развитие грозных осложнений. Киста яичника представляет потенциальную опасность озлокачествления, особенно высок риск развития рака яичника из муцинозных и эндометриоидных кист. Поэтому с целью предупреждения развития онкопроцесса приоритет в лечении кист яичника отдается их хирургическому удалению.
Киста яичника чаще всего представляет собой подвижное образование на ножке. Перекрут ножки кисты сопровождается нарушением ее кровоснабжения, некрозом и явлениями перитонита (воспаления брюшины), что клинически проявляется картиной «острого живота»: резкие боли в животе, повышение температуры тела до 39°С, рвота, напряжение мышц брюшной стенки. Возможен перекрут кисты вместе с маточной трубой и яичником. В этих случаях требуется экстренная хирургическая операция, в ходе которой решается вопрос об объеме необходимого оперативного вмешательства.
При некоторых видах кист яичников (особенно при эндометриоидной) высока вероятность разрыва капсулы и излития содержимого в брюшную полость. Другим осложнением кисты яичника служит инфицирование и нагноение образования. В этих случаях также требуются экстренные хирургические мероприятия. Кисты яичника могут служить причиной женского бесплодия или осложненной беременности. Эндометриоидные кисты яичника часто вызывают развитие спаечного процесса в малом тазу.
Диагностика
Диагностику кисты яичника проводят на основании следующих методов:
- сбора анамнеза и жалоб пациентки
- бимануального (двуручного) гинекологического осмотра, позволяющего выявить патологические образования в области яичников, их подвижность и болезненность
- трансабдоминальной или трансвагинальной ультразвуковой диагностики, дающей эхоскопическую картину состояния органов малого таза. На сегодняшний день УЗИ является наиболее достоверным и безопасным методом диагностики кисты яичника и динамического наблюдения за ее развитием
- пункции заднего свода влагалища, позволяющей выявить наличие выпота или крови в брюшной полости (чаще при осложненных кистах яичника)
- диагностической лапароскопии, позволяющей также произвести удаление кисты яичника с последующим гистологическим исследованием и окончательным определением вида опухоли
- определения онкомаркера СА-125 в крови, повышенное содержание которого в менопаузе всегда указывает на озлокачествление кисты яичника. В репродуктивной фазе его повышение наблюдается также при воспалении придатков, эндометриозе, простых кистах яичника
- компьютерной или магнитно-резонансной томографии (КТ или МРТ), дающих сведения о расположении, размерах, структуре, содержимом кисты яичника и ее отношении к предлежащим органам
- теста на беременность, исключающего внематочную беременность.

МРТ таза. Однокамерная киста левого яичника.
Лечение кисты яичника
Консервативное лечение
Выбор тактики лечения зависит от характера образования, выраженности клинических симптомов, возраста пациентки, необходимости сохранения репродуктивной функции, риска развития злокачественного процесса. Выжидательная тактика и консервативное лечение возможны при функциональном характере и неосложненном течении кисты яичника. В этих случаях обычно назначается прием монофазных или двухфазных оральных контрацептивов в течение 2-3 менструальных циклов, курс витаминов А, В1, В6, Е, С, К, гомеопатическое лечение.
Вряде случаев показаны диетотерапия, лечебная гимнастика, иглорефлексотерапия, лечение минеральными водами (бальнеотерапия). При отсутствии положительного эффекта от консервативной терапии или при увеличении размеров кисты яичника показано хирургическое вмешательство – удаление образования в пределах здоровых тканей яичника и его гистологическое исследование.
Хирургическое лечение
Преимущества планового хирургического лечения кисты яичника перед возникновением экстренной ситуации совершенно очевидны. В решении вопроса об объеме и доступе хирургического вмешательства в настоящее время оперативная гинекология придерживается органосохраняющих и малотравматичных методик. Обычно плановые операции по удалению кисты яичника проводятся лапароскопическим доступом и по возможности максимально сохраняют ткани органа.
Лапароскопия обычно не применяется, если достоверно известно о злокачественности процесса в яичниках. В этом случае проводится расширенная лапаротомия (полостная операция) с экстренным гистологическим исследованием опухоли. При кистах яичников проводятся следующие виды операций:
- Кистэктомия – удаление кисты и сохранение здоровой перспективной ткани яичника. При этом капсула кисты яичника вылущивается из своего ложа с проведением тщательного гемостаза. Ткани яичника сохраняются, и после восстановления орган продолжает нормально функционировать.
- Клиновидная резекция яичника – иссечение кисты яичника вместе с окружающей тканью.
- Удаление всего яичника (оофорэктомия), нередко вместе с тубэктомией (т. е. полное удаление придатков — аднексэктомия).
- Биопсия ткани яичника. Проводится для взятия материала ткани яичника на гистологическое исследование при подозрении на раковую опухоль.
Дермоидные, муцинозные, эндометриоидные кисты яичников подлежат только хирургическому удалению. Необходимо также удалить кисту яичника перед планируемой беременностью из-за высокого риска перекрута ее ножки или увеличения опухоли в размерах. Ранняя диагностика кисты яичника и плановая хирургическая операция позволяют существенно сократить объем оперативного вмешательства, сроки выздоровления и избежать грозных последствий заболевания.
При кистах яичника в молодом возрасте, когда нужно сохранить репродуктивную функцию, проводится кистэктомия или резекция органа с сохранением здоровых неизмененных тканей. В климактерическом периоде с целью профилактики онкологических процессов производится удаление матки с придатками — расширенная гистерэктомия (пангистерэктомия). После хирургического удаления кисты яичника назначается курс восстановительного лечения.
Прогноз и профилактика
Кисты яичников функционального характера могут образовываться повторно в течение жизни, до тех пор, пока сохраняется менструальная функция. Правильно подобранная гормональная терапия позволяет избежать рецидивов. Возможно также возобновление эндометриоидных кист яичников, однако это зависит от правильно проведенной операции и дальнейшего лечения. Удаленные дермоидные кисты яичников заново не образуются. После удаления или консервативного излечения кисты яичника возможно наступление беременности.
Во избежание риска возникновения осложнений, для сохранения репродуктивной функции кисты яичников необходимо своевременно диагностировать и лечить. Это возможно только при грамотном, осознанном отношении к своему здоровью и регулярным (2 раза в год) профилактическим осмотрам гинеколога.


