Киста яичника в стадии разрешения
Над статьей доктора
Климанов А. Ю.
работали
литературный редактор
Елена Бережная,
научный редактор
Сергей Федосов
Дата публикации 26 февраля 2018 г.Обновлено 22 июля 2019 г.
Определение болезни. Причины заболевания
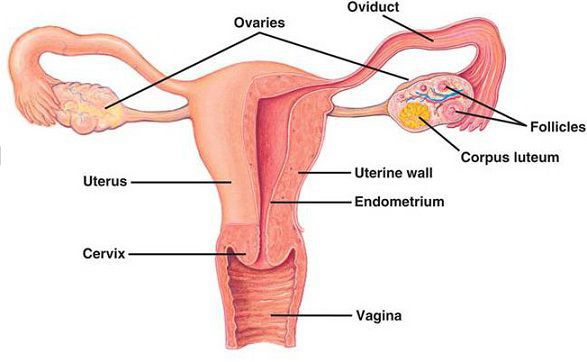
Киста яичника (греч. «kystis» — мешок, пузырь) — одно из наиболее распространенных доброкачественных гормонозависимых непролиферирующих образований, представляющих собой полость с жидкостным содержимым. Кистозные образования различны по этиологии, морфологии, клинической картине заболевания, а также тактике их лечения.
По данным различных авторов, каждая третья женщина репродуктивного возраста сталкивалась с подобной проблемой. Часто встречаются кисты яичников и у девочек в возрасте 12-15 лет (55,8% случаев).[1] Кисты яичников не склонны к малигнизации (озлокачествлению), их рост обусловлен увеличением и накоплением жидкостного содержимого в полости, что и отличает их от кистом.
Условно можно выделить две группы: функциональные кисты (фолликулярные, текалютеиновые, кисты желтого тела) и истинные (кистомы — серозные, муцинозные, эндометриодные, тератомы и редкие).

Генезис кисты яичника определяется рядом факторов:
- гормональные дисфункции;
- ранний возраст менархе;
- нарушение менструального цикла;
- стимуляция овуляции при подготовке к программе ЭКО, заболевания яичников воспалительного характера (сальпингоофориты и офориты);
- гипотериоз;
- метаболический синдром;
- хирургические вмешательства (операции и аборты).
Также к группам риска возникновения кист яичников можно отнести наследственную предрасположенность, тяжелые и вредные условия труда, психоэмоциональное перенапряжение, нарушение питания (строгие монодиеты). Однако в большинстве случаев, причины появления кист яичников неизвестны.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы кисты яичника
Зачастую пациентки даже не догадываются о наличии кист из-за их слабой симптоматики. Нередко женщины узнают о своем диагнозе на плановом профилактическом осмотре или при обследовании по поводу другого заболевания. Но все же можно выделить ряд симптомов, указывающих на развитие кисты яичника:
- изменение менструального цикла;
- болевой синдром вне менструации;
- болезненные ощущение при половом акте;
- лабильность настроения (так называемый предменструальный синдром).[2]
Фолликулярные кисты носят, как правило, односторонний характер появления и имеют бессимптомное течение. В размерах такие кисты могут быть от 3х до 8 см, хорошо пальпируются при влагалищном исследовании. В большинстве случаев через 2 месяца наступает спонтанное разрешение кисты.
Симтоматика лютеиновых кист также выражена недостаточно, часто их развитие протекает в течение 2-3 месяцев, после чего происходит их самостоятельный регресс. Однако они могут вызывать задержку менструации, иногда пациентки отмечают появление болей внизу живота тянущего характера, чувство дискомфорта. Выявление кисты желтого тела во время беременности не представляет опасности для пациентки, к 18-20 неделям, как правило, такие кисты подвергаются инволюции.
Несмотря на достаточно благополучное течение заболевания, могут наблюдаться осложнения, сопровождающиеся картиной острого живота: сильной и резкой болью, симптомами раздражения брюшины, повышением температуры, тошнотой.
Патогенез кисты яичника
На данный момент патогенетические аспекты кист яичников вызывают много споров. Функциональные кисты относятся к гормонозависимым образованиям, которые развиваются из граафовых пузырьков под воздействием на яичники стимуляции гонадотропина (также при ранней активации гипоталамо-гипофизарной системы) или на фоне воспалительных заболеваний, в кистозно-атрезирующем фолликуле происходит накопление жидкости.
Механизм появления лютеиновых кист сопряжен и с увеличением выработки гонадотропного гормона, однако это не является основным фактором; воспалительные процессы в яичниках затрудняют отток жидкости в связи с тем, что нарушаются функции лимфатической и кровеносной систем. Помимо этого, наличие у пациенток в анамнезе заболеваний, передаваемых половым путем, также увеличивает вероятность возникновения кист яичников.[3][4]
Классификация и стадии развития кисты яичника
Функциональные:
- фолликулярные кисты, возникающие в первую фазу цикла из доминантного фолликула. Полость таких кист имеет гладкую поверхность и тонкие стенки, нередко возможно образование сразу нескольких фолликулярных кист, однако они всегда состоят из одной камеры, не имеющей перегородок.
- киста желтого тела образуется из не подвергшегося инволюции желтого тела, в котором может происходить скопление серозной или геморрагической жидкости. КЖТ имеют утолщенные стенки, могут определяться полные или неполные перегородки.
Геморрагические кисты образуются вследствие разрыва фолликулярной кисты или кисты желтого тела и кровоизлиянием внутрь их.
- эндометриоидные кисты формируются в результате разрастания эндометрия в яичнике. Стенки таких кист имеют неравномерную васкуляризацию, а также очаги кровоизлияний,[5] содержимое эндометриоидных кист имеет характерный «шоколадный» оттенок;
- дермоидные кисты — полости с полужидким содержимым, в составе которой заключены компоненты эмбриональных зародышевых листов, соединительнотканные производные: волосы, кожа, в некоторых случаях зачатки зубов. Такие кисты не склонны к быстрому росту;
Истинные: эпителиальные опухоли, развивающиеся из эпителиальных компонентов яичника. Встречаются доброкачественные, пограничные и злокачественные
- муцинозные — относятся к доброкачественным эпителиальным опухолям. Такие кисты могут достигать значительных размеров и иметь не одну камеру. Содержимое кисты представлено секретом эпителия — муцином. Полости муцинозных кист имеют неровную поверхность.
- серозные — также относятся к группе доброкачественных эпителиальных опухолей; капсульная поверхность выстлана серозным эпителием.
- герминогенные опухоли происходят из первичных половых клеток, часто достигают довольно крупных размеров, в 5% случаев являются злокачественными.[6]
Осложнения кисты яичника
Наиболее частыми осложнениями ретенционных кист являются разрывы кист яичников, апоплексия, перекруты ножки кисты, кровоизлияния в полость кисты, а также их предперфорация.[7] Все осложнения кисты яичников необходимо дифференцировать с патологиями, имеющими картину острого живота: острый аппендицит, перфорация полого органа, внематочная беременность.
Апоплексия яичника — состояние, сопровождающееся нарушением целостности тканей яичника, в результате которого происходит кровоизлияние жидкости в брюшную полость. Причинами может послужить интенсивная физическая нагрузка, половой акт, беременность.[8] При апоплексии яичника основными жалобами пациенток являются боли внизу живота, иногда с иррадиацией в прямую кишку, кровянистые выделения из половых путей, общая слабость, повышение температуры, сухость во рту, тошнота, учащенное мочеиспускание.[9] В зависимости от формы апоплексии проводят консервативное или оперативное лечение. При развитии данного состояния необходима консультация специалиста!
Ножка, на которой располагается киста, соединяет ее с тканью яичника. Если ножка несколько удлиненная, может случится ее перекрут, вследствие чего развиваются ишемические явления, обусловленные сдавлением сосудов и нервов. Пропустить такое состояние сложно, так как оно сопровождается продолжительной острой болью и требует незамедлительной госпитализации в стационар для хирургического вмешательства, иначе может развиться перитонит.
Развитие воспаления в брюшной полости в результате разрыва кисты может привести к сепсису и нарушению нормального функционирования внутренних органов. Иногда разрывы кист больших размеров приводят к удалению яичника. Данное осложнение также требует незамедлительного оперативного вмешательства, так как помимо опасности возникновения перитонита существует риск развития кровотечения.
Диагностика кисты яичника
Ультразвуковое исследование органов малого таза является наиболее простым и высокоинформативным методом диагностики различных кист яичников.
При диагностике кист яичников не стоит полагаться только на инструментальные методы исследования, необходимо провести подробный сбор анамнестических данных, жалоб, особенностей менструального цикла пациентки, установление дня цикла, а также проведения теста на беременность в случае задержки, для исключения внематочной локализации плодного яйца. При бимануальном исследовании стоит обратить внимание на наличие, а также подвижность и болезненность патологических образований в проекции яичников.
Безусловно, проведение ультразвуковой диагностики трансабдоминальным и трансвагинальным датчиками позволит не только выявить локализацию кисты, но и определить ее структуру, размеры, характер жидкостного содержимого, определить тактику лечения пациентки. Особенностью фолликулярных кист при ультразвуковом исследовании является тонкостенная капсула с отсутствием сосочков внутренней стороны капсулы.[10] Диагностировать кистозные образования у беременных женщин значительно труднее, ввиду увеличения размеров матки на соответствующих сроках беременности, поэтому ультразвуковое исследование стоит проводить с ЦДК и доплерометрией.[11]
При выявлении кист у пациенток пожилого возраста, имеющих тяжелые соматические заболевания, с целью лечения применяется пункционная биопсия.[12]
В сложных случаях дифференциальной диагностики кист яичников с злокачественными образованиями имеет смысл проведение магнитно-резонансной томографии,[13] а также определение онкомаркера СА-125.
Диагностическая лапароскопия позволяет не только провести визуальную оценку состояния органов малого таза, но и при необходимости расширить объем операции и удалить кисту, отправив ее содержимое на дальнейшее гистологическое исследование.
Лечение кисты яичника
В большом проценте случаев в отношении пациенток с функциональными кистами яичников стоит использовать выжидательную тактику, учитывая при этом размер кисты, ее локализацию, возможные осложнения, а также возраст пациентки и необходимость сохранения репродуктивной способности. Консервативное лечение возможно при неосложненном характере кист, препаратами выбора являются двухфазные контрацептивы, витамины группы В и аскорбиновая кислота.[14] Пациентам рекомендуется диетотерапия, лечебная гимнастика, рефлексотерапия.[15]
Абсолютными показаниями к оперативному лечению функциональных кист яичников являются их осложнения: разрывы кисты и перекрут ножки кисты яичника, относительным — апоплексия яичника (геморрагическая форма). В целях предупреждения развития онкопатологии истинные кисты всегда подвергаются хирургическому лечению.
Объемы хирургического вмешательства во многом будут предопределяться возрастом пациентки, репродуктивным статусом, а также типом кисты, ее размерами и локализацией. Передовые лапароскопические технологии позволяют провести операции с минимальной травматизацией даже пациенткам с кистами яичников больших размеров, а также во время беременности на различных сроках.[16]
У пациенток репродуктивного возраста предпочтение отдается органосохраняющим операциям, основным методом остается энуклеация кисты яичника, то есть рассечение тканей яичника без повреждения самого органа. Капсула кисты удаляется без ее вскрытия, что предотвращает обсеменение брюшной полости содержимым кисты. В случае, если технически данную процедуру провести не представляется возможным, проводится иссечение кисты яичника в пределах здоровых тканей. У пациенток в постменопаузальном периоде одинаково часто встречаются как доброкачественные, так и злокачественные образования яичников, поэтому рационально проведение аднексэктомии — радикального удаления яичника вместе с трубой. После проведенной операции все полученные материалы обязательно отправляются на исследование для установления гистотипа образования яичника.
Прогноз. Профилактика
Раз в год каждая женщина должна проходить профилактический осмотр у врача-гинеколога, ведь многие заболевания зачастую имеют бессимптомное течение или же сопровождаются незначительными клиническими проявлениями. Именно к таким патологиям относится киста яичника.
При функциональных кистах яичника достаточно благоприятный прогноз при их своевременном выявлении, динамическом наблюдении и правильно подобранной терапии. В ряде случаев кисты имеют склонность к рецидивам.[17]
Надежных профилактических мероприятий не существует, однако имеется ряд исследований, доказывающих снижение развития функциональных кист на фоне непрерывного приема монофазных комбинированных оральных контрацептивов.[18]
Источник
Киста яичника — доброкачественное новообразование, развивающееся непосредственно в тканях яичника или в надъяичниковом придатке. Это полая капсула, заполненная внутри жидкостью (кровью, серозной жидкостью и т.д.). Кисты яичников могут выявляться у пациенток любого возраста. В 15% случаев эти новообразования диагностируют в период климакса (в первые 5 лет). Иногда кисты яичников выявляются даже у новорожденных. И все же данная патология развивается преимущественно у женщин репродуктивного возраста. Часто такие новообразования диагностируют у женщин с нарушениями менструального цикла, хотя они могут развиться и при его нормальном течении.
Виды кист яичников
Кисты яичников бывают:
- левосторонними (возникают на левом яичнике);
- правосторонними (на правом яичнике);
- двусторонними (развиваются сразу на обоих яичниках).
Также подобные новообразования делятся на такие виды:
- однокамерные (представляют собой полость без перегородок);
- многокамерные (разделены внутри перегородками).
Кисты бывают:
- Маленькие — до 2,5 см. На начальных стадиях новообразования миниатюрны и не имеют ножки.
- Большие — более 5 см. Капсула постепенно увеличивается в результате увеличения в ней количества жидкости. У нее образуется ножка (киста визуально начинает напоминать гриб).
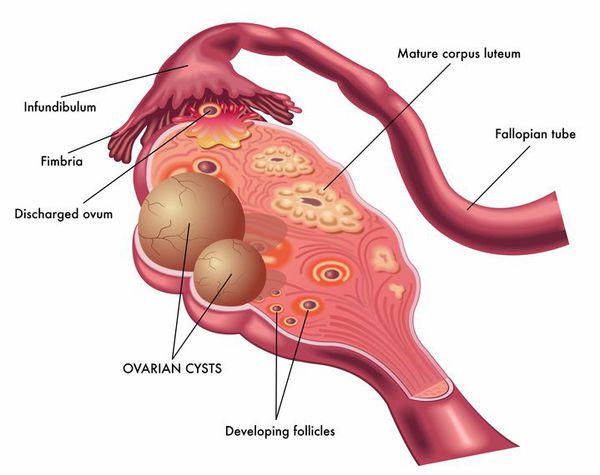
Кисты яичников, которые похожи на опухоль лишь по внешнему виду (то есть опухолями в прямом смысле не являются) и возникают вследствие скопления жидкости внутри того или иного полостного образования, называются ретенционными. Они растут исключительно за счет растяжения стенок капсулы (которое происходит при увеличении внутри нее количества жидкости внутри). Разрастания тканей при этом не происходит.
Ретенционные кисты не имеют тенденции к озлокачествлению (перерождению в раковые опухоли) и подразделяются на следующие разновидности:
- Фолликулярные (диагностируются в 73% всех случаев ретенционных кист). Чаще всего возникают при наличии незначительных гормональных сбоев. При обычных условиях яйцеклетка созревает внутри фолликула яичника. Затем фолликул лопается, яйцеклетка выходит наружу и продвигается по маточным трубам. При наличии какого-либо сбоя разрыва фолликула не происходит. Яйцеклетка остается внутри него. Затем на месте этого фолликула развивается новообразование. Если фолликулярных кист образовалось несколько, данное патологическое состояние называют поликистозом яичников.
- Кисты желтого тела (лютеиновые). После выхода яйцеклетки на месте лопнувшего фолликула образуется желтое тело — своеобразная железа внутренней секреции, вырабатывающая женский половой гормон прогестерон. Так организм готовится к возможной беременности. Если оплодотворения не происходит, потребность в желтом теле отпадает, и оно постепенно рассасывается. Начинается менструация. В ряде случаев при ненаступлении беременности желтое тело не исчезает, и на его месте развивается киста.
- Эндометриоидные. Возникают при эндометриозе, внутри заполнены коричневой жидкостью (менструальной кровью). Эндометрий — это внутренняя слизистая оболочка матки (к нему в случае наступления беременности прикрепляется оплодотворенная яйцеклетка). На протяжении менструального цикла в нем происходят изменения. В первой половине цикла под воздействием повышенного уровня эстрогенов эндометрий растет, утолщается. В это же время в фолликуле яичника созревает яйцеклетка. В середине цикла она выходит из фолликула. Если ее оплодотворения не происходит, уровень женских гормонов в организме понижается обратно, а верхний слой эндометрия отторгается и выходит вместе с менструальной кровью. В начале следующего менструального цикла эндометрий обновляется. При нарушениях гормонального фона эндометрий начинает выходить за пределы матки и проникает в другие ткани и органы. Это патологическое состояние называют эндометриозом. Эндометриоидная киста может развиться при появлении эндометриоидной ткани на поверхности яичника. Из ткани формируется капсула, заполняющаяся во время менструации кровью. Со временем кровь густеет и приобретает коричневый цвет, поэтому эндометриоидные кисты также иногда именуют шоколадными.
- Текалютеиновые. Возникают из фолликулов при избытке в них ХГЧ (хорионического гонадотропина) при пузырном заносе (аномалии развития плодного яйца при беременности) или наличии хориокарциомы (злокачественной опухоли). Текалютеиновые кисты в большинстве случаев являются двусторонними (возникают на обоих яичниках).
- Параовариальные. Развиваются из тканей придатка яичника (пароовариума, рудиментарного органа, состоящего из множества небольших нефункционирующих протоков) из-за скопления жидкости в протоке параовариума. Располагаются такие кисты между яичником и фаллопиевой трубой. Обычно являются однокамерными.
Так как фолликулярные и лютеиновые кисты образуются из-за нарушения процесса выхода яйцеклетки из фолликула, их также называют функциональными. Они склонны к саморассасыванию в течение 1-3 менструальных циклов. Однако сами по себе они исчезают не во всех случаях, поэтому в этот период (время, когда предположительно киста должна рассосаться) пациентка должна находиться под наблюдением врача.
Если происходит кровоизлияние в полость функционального новообразования, оно трансформируется в геморрагическую кисту, заполненную кровью или кровяными сгустками. Она опасна тем, что существует высокий риск ее разрыва.
Существуют также кистомы — истинные доброкачественные опухоли, часто бывают многокамерными. Внутри они, как и ретенционные кисты, заполнены жидкостью, но в них уже происходит разрастание тканей, и они способны озлокачествляться (трансформироваться в раковые новообразования).
К кистомам относятся:
- Цистаденома (эпителиальная опухоль яичника, образуется из тканей эпидермиса). В зависимости от характера содержимого, различают серозные (гладкие кисты с серозной жидкостью), муцинозные (со слизистым содержимым) и серозно-папиллярные (с сосочковой поверхностью и серозным содержимым) кисты.
- Дермоидная киста. Относится к классу тератоидных опухолей. Причиной образования тератоидов являются нарушения эмбрионального развития. Девочка уже рождается с зачатком дермоидной кисты в ткани яичника. Однако растут такие новообразования медленно, и до определенного момента могут не выявляться ни в результате УЗИ, ни во время гинекологических осмотров. Они обычно диагностируются в подростковом возрасте (так как из-за гормонального всплеска начинают расти быстрее) или позднее. Дермоидная киста представляет собой капсулу, внутри которой находятся разные ткани организма — жир, кости, волосы, хрящи и даже зубы. Дермоидная киста образуется из экзодермы — эмбрионального зачатка.
Причины возникновения
К главным причинам развития кист яичников относят процессы, приводящие к замедлению оттока и задержке венозной крови в органах малого таза:
- гормональные нарушения;
- воспалительные заболевания органов малого таза.
Риск возникновения новообразований увеличивают:
- эндокринные патологии (например, сбои работы щитовидной железы);
- нерегулярный менструальный цикл;
- ожирение;
- прием гормональных препаратов (для контрацепции или при подготовке к ЭКО);
- хронические воспалительные заболевания мочевого пузыря и кишечника;
- курение;
- аборты;
- некоторые лекарственные препараты, назначающиеся при злокачественных опухолях молочных желез;
- врожденные аномалии развития тканей;
- слишком раннее начало менструаций (до 11 лет);
- стрессы;
- операции на органах половой системы.
Также риск развития новообразований повышается у пациенток, у которых ранее уже были диагностированы кисты.
Симптомы
В ряде случаев кисты (особенно функциональные) не проявляют себя никакими симптомами. Поэтому важно регулярно совершать профилактические визиты к гинекологу (1-2 раза в год).
Конкретные симптомы зависят от вида кисты и скорости ее роста. Болезненные ощущения наблюдаются с той стороны, с которой расположено новообразование (справа, слева или сразу с обеих). Заболевание может проявляться такими признаками, как:
- тянущие или ноющие боли (или чувство распирания внизу живота), усиливающиеся во время полового акта, физических нагрузок, мочеиспускания или месячных;
- нарушения менструального цикла (месячные отсутствуют или их период удлиняется);
- бесплодие;
- увеличение живота (если киста крупная);
- кровянистые выделения из влагалища;
- учащение мочеиспусканий, запоры (при росте кисты и, как следствие, сдавливания внутренних органов);
- уплотнение (которое можно прощупать) в брюшной полости.
К дополнительным симптомам (могут наблюдаться помимо приведенных выше) относятся:
- увеличение объема менструальных выделений;
- постоянная сильная жажда;
- резкое снижение или увеличение веса без объективных причин;
- нарушения артериального давления;
- рост волос на лице;
- повышение температуры тела (от 38 градусов и выше);
- тошнота, рвота.
Возможные осложнения
При отсутствии лечения и прогрессирующем росте кисты яичника могут развиться следующие осложнения:
- Кровоизлияние в полость кисты и последующая трансформация функционального новообразования в геморрагическое;
- Перекрут ножки кисты. При неполном перекруте (постепенном, на 90-180 градусов) происходит нарушение кровообращения, потеря подвижности кисты, образование спаек. При полном (остром) перекруте (на 360 градусов) может возникнуть некроз (отмирание тканей), ведущий к развитию перитонита (воспаления брюшины). Это опасное состояние, при котором медицинская помощь должна быть оказана незамедлительно. Полный перекрут ножки кисты проявляет себя такими симптомами, как снижение артериального давления и повышение температуры тела, тошнота и рвота, диарея или запор, резкие приступообразные боли внизу живота, отдающие в поясницу или ногу.
- Разрыв стенки кисты (может привести к развитию перитонита). Пациентка чувствует сильные односторонние боли внизу живота (в зависимости от расположения новообразования). Брюшная стенка напряжена. Может наблюдаться запор. Разрыв кисты способен произойти вследствие травм живота, физических нагрузок, полового акта, воспалительных заболеваний органов малого таза, нарушения гормонального фона, перекрута ножки кисты.
- Внутрибрюшное кровотечение (может наблюдаться при разрыве новообразования).
- Бесплодие.
Диагностика
Сначала гинеколог собирает анамнез и проводит общий и гинекологический осмотры. Затем назначаются следующие исследования:
- УЗИ органов малого таза;
- рентгенография, компьютерная томография;
- тест на беременность или анализ крови на ХГЧ (для исключения внематочной беременности);
- общие анализы крови и мочи.
Дополнительно могут понадобиться:
- анализы крови на онкомаркеры;
- лапароскопическое исследование с биопсией (в ходе которого одновременно можно осуществить лечение кисты);
- анализ крови на гормоны (для выявления причин развития кисты).
При наличии сопутствующих заболеваний (эндокринных, воспалительных патологий внутренних органов) может потребоваться помощь соответствующих специалистов: эндокринолога, гастроэнтеролога, уролога, терапевта и т.д.
Лечение
Лечение кист бывает как консервативным, так и хирургическим. При наличии функциональных новообразований может применяться выжидательная тактика, но пациентка во избежание развития осложнений находится под постоянным наблюдением врача.
Консервативная терапия подразумевает назначение гормональных препаратов. Если в течение 2-3 месяцев желаемых результатов лечения не наблюдается, проводится операция (цистэктомия), в ходе которой кисту удаляют, стараясь максимально сохранить ткани яичника.
Существует две разновидности цистэктомии:
- Лапаротомическая (традиционная). В брюшной стенке делают разрез, через который получают доступ к яичнику. Кисту и патологические участки тканей удаляют, затем зашивают разрез. Это травматичная операция с достаточно долгим сроком реабилитации. Поэтому в нынешнее время к этому методу прибегают редко, в основном при наличии огромных кист, спаечных процессов, озлокачествлении или разрыве новообразования.
- Лапароскопическая. Хирургическое вмешательство проводится через точечные надрезы в брюшной стенке с помощью прибора лапароскопа. В ходе операции в брюшную полость закачивают углекислый газ — для наилучшего обзора. Сначала кисту вскрывают, затем удаляют ее содержимое, после чего извлекают пустую капсулу. Также может осуществляться электрокоагуляция сосудов («прижигание» током). Лапароскопическая операция менее травматична, чем классическая, сроки восстановления после нее значительно короче, но она показана не во всех случаях. Ее проводят при кистах небольшого размера, отсутствии гнойных процессов и изменения функции придатков.
Лазерное удаление кисты яичника — это разновидность лапароскопической операции. Ее осуществляют с помощью лазерных лучей, а не скальпеля.
В некоторых случаях (при особенно крупных размерах кисты, высоком риске развития рака, масштабных воспалительных процессах в яичнике) цистэктомия может не дать нужного результата. Тогда проводятся:
- Резекция яичника. Операция, во время которой, помимо удаления кисты, осуществляют также иссечение тканей яичника.
- Овариоэктомия. Киста удаляется вместе с яичником.
- Аднексэктомия. Производится удаление не только яичника, но и маточной трубы.
Профилактика кисты яичника
К профилактике кист и кистом яичников относятся:
- Здоровый образ жизни (правильное питание, отсутствие вредных привычек, регулярная двигательная активность).
- Применение методов контрацепции, позволяющих избежать нежелательной беременности и, как следствие, абортов.
- Нормализация веса.
- Своевременное лечение гинекологических и других воспалительных заболеваний.
При нарушении менструального цикла необходимо как можно скорее обращаться к гинекологу. Также важны регулярные профилактические осмотры — не реже 1-2 раз в год.
Источник


