Классификация кист яичника воз
С целью унификации
диагнозов опухолей и патологических
процессовяичников рекомендуется
пользоваться классификацией, разработанной
Международным Комитетом ВОЗ. Эта
классификация предусматривает деление
опухолей внутри каждого гистологического
типа на доброкачественные, пограничные
(промежуточные) и злокачественные формы.
I. Эпителиальные опухоли
А. Серозные
опухоли.
1. Доброкачественные:
а) цистаденома и
папиллярная цистадонома,
б) поверхностная
папиллома,
в) аденофиброма и
цистаденофиброма.
2. Пограничные
(потенциально низкой степени
злокачественности):
а) цистаденома и
папиллярная цистаденома,
б) поверхностная
папиллома,
в) аденофиброма и
цистаденофнброма.
3. Злокачественные:
а)аденокарцинома,
папиллярная аденокарцинома и папиллярная
цистаденокарцинома,
б) поверхностная
папиллярная карцинома,
в) злокачественная
аденофиброма и цистаденофиброма.
Б. Муцинозные
опухоли.
Доброкачественные:
а) цистаденома,
б) аденофиброма и
цистаденофиброма.
2. Пограничные:
а) цистаденома,
6) аденофиброма и
цистаденофиброма.
3. Злокачественные:
а) аденокарцинома
и цистаденокарцинома,
б) злокачественная
аденофиброма и цистаденофиброма.
В. Эндометриоидные
опухоли.
1. Доброкачественные:
а) аденома и
цистаденома,
б) аденофиброма и
цистаденофиброма.
2. Пограничные:
а) аденома и
цистаденома,
б) аденофиброма и
цистаденофиброма.
3. Злокачественные:
а) карцинома:
1) аденокарцинома,
2) аденоакантома,
3) злокачественная
аденофиброма и цистаденофиброма;
б) эндометриоидная
стромальная саркома,
в) мезодермальные
(мюллеровы) смешанные опухоли, гомологичные
и гетерологичные.
Г. Светлоклеточные
(мезонефроидные) опухоли.
1. Доброкачественные:
а) аденофиброма.
2. Пограничные.
3.Злокачественные:
карцинома и аденокарцинома.
Д. Опухоли
Бреннера.
1. Доброкачественные.
2. Пограничные
(пограничной злокачественности).
3. Злокачественные.
Е. Смешанные
эпителиальные опухоли.
1. Доброкачественные.
2. Пограничные.
3. Злокачественные.
Ж. Недифференцированные
карциномы.
З. Неклассифицируемые
эпителиальные опухоли.
II. Опухоли стромы полового тяжа
А.
Гранулезо-стромальноклеточные опухоли.
1. Гранулезоклеточная
опухоль.
2. Группа
теком-фибром:
а) текома,
б) фиброма,
в) неклассифицируемые.
Б. Андробластомы:
опухоли из клеток Сертоли и Лейдига.
1. Высокодифференцированные:
а) тубулярная
андробластома; опухоль из клеток Сертоли,
б) тубулярная
андробластома с накоплением липидов,
Опухоль из клеток
Сертоли с накоплением липидов (липидная
фолликулома Лесена),
в) опухоль из клеток
Сертоли и Лейдига,
г) опухоль из клеток
Лейдига; опухоль из хилюсных клеток.
2. Промежуточные
опухоли (переходной дифференцировки).
Низкодифференцированные
(саркоматоидные).С гетерологическими
элементами.
В. Гинандробластома.
Г. Неклассифицируемые
опухоли стромы полового тяжа.
III. Липидноклеточная (липоидноклеточная) опухоль
IV. ГЕРМИНОГЕННЫЕ
ОПУХОЛИ
А. Дисгерминома.
Б. Опухоль
эндодермального синуса.
В. Эмбриональная
карцинома.
Г. Полиэмбриома.
Д. Хорионэпителиома.
Е. Тератомы:
1. Незрелые.
2. Зрелые:
а) солидные,
б) кистозные:
дермоидная киста; дермоидная киста с
малигнизацией.
3. Монодермальные
(высокоспециализированные):
а) струма яичника,
б) карциноид,
в) струма яичника
и карциноид,
г) другие.
Ж. Смешанные
герминогенные опухоли.
V.
ГОНАДОБЛАСТОМА
А. Чистая (без
примеси других форм)
Б) Смешанная с
дисгерминомной и другими формами
герминогенных опухолей.
VI. ОПУХОЛИ,
НЕСПЕЦИФИЧНЫЕ ДЛЯ ЯИЧНИКОВ
(доброкачественные
и злокачественные мезенхимальные,
гемопоэтические, неврогенные и др.).
VII.
НЕКЛАССИФИЦИРУЕМЫЕ ОПУХОЛИ
VII.
ВТОРИЧНЫЕ (МЕТАСТАТИЧНЫЕ) ОПУХОЛИ
IX. ОПУХОЛЕВИДНЫЕ
ПРОЦЕССЫ
А. Лютеома
беременности.
Б. Гиперплазия
стромы яичника и гипертекоз.
В. Массивный отек
яичника.
Г. Единичная
фолликулярная киста и киста желтого
тела.
Д. Множественные
фолликулярные кисты (поликистозные
яичники).
Е.
Множественные лютеинизированные
фолликулярные кисты
и/или желтые тела.
Ж. Эндометриоз.
З. Поверхностные
эпителиальные кисты включения.
И. Простые кисты.
К. Воспалительные
процессы.
Л.
Параовариальные кисты.
В клинической
практике наибольшее значение имеют
эпителиальные опухоли, опухоли стромы
полового тяжа, герминогенные опухоли,
метастатические опухоли и опухолевидные
процессы. Перед тем, как перейти к разбору
объемных образований яичников по
нозологическим формам, считаем
целесообразным дать определение понятий.
Цистаденома
(кистома) – «истинная» опухоль яичника
— образование с выраженной капсулой, в
отличие от кист яичников способна к
пролиферации и бластоматозному росту.
Соседние файлы в папке Гинекология-методичка
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- 22 Июня, 2018
- Онкология
- Волощук Наталя
Сегодня опухоли яичников диагностируются в гинекологии достаточно часто, так как они подвержены появлению новообразований различного генезиса. В большинстве случаев эти новообразования носят доброкачественный характер, они не выходят за пределы органа и хорошо поддаются терапии. Но иногда в яичниках формируются злокачественные опухоли (25 % случаев), которые дают метастазы в разные органы и ткани. Такие патологии важно своевременно выявить, чтобы иметь возможность полностью их вылечить. Если этого не сделать, увеличивается риск летального исхода. Поэтому проблема раннего обнаружения опухоли яичника у женщин является актуальной и имеет огромное значение.
Причины развития патологии
В медицине не установлены точные причины развития патологии. К предрасполагающим факторам относят:
- Гормональная система играет важную роль. Спровоцировать заболевание могут раннее половое созревание, поздняя менопауза, однократные роды, бесплодие, а также заместительная терапия при лечении симптоматики климакса, длительный прием гормональных препаратов.
- Наследственная предрасположенность. Риск появления новообразования яичника увеличивается, если у близких родственников были такие заболевания, как опухоль молочной железы, яичника, болезнь Линча. В таком случае женщине рекомендуется пройти обследование на предрасположенность к мутации клеток.
- Радиоактивное облучение при терапии раковых опухолей других органов.
- Рацион питания. Употребление большого количества жиров животного происхождения увеличивает риск развития заболевания.
- Влияние канцерогенов, использование присыпок и дезодорантов с тальком.
- Нерегулярная половая жизнь или ее отсутствие.
- Патологии органов ЖКТ, печени и почек.
- Частые воспаления яичников, аменорея, миома матки.
- Вирус герпеса 2 типа, папилломавирус.
- Патологии щитовидной железы.
Формы патологии
Опухоли яичников бывают:
- Доброкачественные – растут медленно, не распространяются на другие органы и лимфатические узлы.
- Злокачественные – растут быстро, поражают рядом расположенные органы и ткани, лимфатические узлы, дают метастазы.
- Гормонопродуцирующие – вырабатывают эстроген и прогестерон.
- Метастатические – развиваются из-за распространения раковых клеток, которая расположена в другом месте, например, в желудке или кишечнике.
Опухоли яичников: классификация
Классификация в данном случае зависит от разновидностей клеток, из которых появляется новообразование.
К основным разновидностям новообразований яичников относят:
- Эмбрионально-клеточные (герминогенные) опухоли, что формируются из клеток, которые вырабатывают яйцеклетки.
- Эпителиальные новообразования развиваются из тех клеток, которые покрывают наружный слой органов. Такие опухоли диагностируются чаще всего.
- Стромальные новообразования появляются их основных клеток яичников, которые несут ответственность за синтез эстрогена и прогестерона.
Также бывают доброкачественные опухоли яичников и злокачественные. Иногда развиваются пограничные новообразования.
Рассмотрим более подробно каждый из видов опухолей яичника у женщин.
Герминогенные новообразования
К данной группе патологий относят:
- Тератома. Формируется из зародышевой ткани. Обычно доброкачественные опухоли яичников появляются после сорока лет, а злокачественные тератомы – в возрасте до восемнадцати лет. Существует также незрелая форма новообразования, которая относится к редкой раковой опухоли. Зрелая форма опухоли характеризуется наличием зачатков зубов, ногтей волос и т. д.
- Хориокарцинома. Злокачественная опухоль яичников, которая обычно развивается в период беременности женщины. Новообразование быстро растет. Хорошо поддается терапии.
- Дисгерминома. Редкое злокачественное новообразование яичников. В группу риска входят женщины до тридцати лет. Эта опухоль медленно растет, метастаз не дает, хорошо поддается лечению. Диагностируется в детском и молодом возрасте.
- Опухоль эндодермального синуса. Злокачественная агрессивная опухоль большого размера (до десяти сантиметров).
Все эти новообразования формируются из зародышевых клеток, их зачатки есть в организме каждой женщины еще с рождения. Такие патологии часто проявляются в детском возрасте.
Эпителиальные новообразования
Такие опухоли могут быть доброкачественными и злокачественными. К первым относят:
- Опухоль Бреннера – редкое доброкачественно фиброэпителиальное новообразование.
- Мукозная цистаденома. Может быть многокамерной, обычно растет до больших размеров, содержит в себе слизь.
- Серозная цистаденома имеет жидкое содержимое.
- Темноклеточная опухоль содержит в своей структуре темные клетки. Заболевание диагностируется достаточно редко.
- Опухоль Гремора – доброкачественное новообразование, имеющая плотную структуру и продуцирующая эстрогены.
Некоторые новообразования по своему строения не похожи ни на доброкачественные, ни на злокачественные. В этом случае говорят о пограничной опухоли яичника, которые не поражают соединительную ткань, не выходят в область брюшины, не прорастают в ткани, а остаются на ее поверхности. Такая патология не представляет опасности для жизни.
К злокачественным опухолям относят карциному, которая может быть серозной, эндометроидной, муциозной, светло-клеточной или недифференцированной. Эти опухоли стремительно растут и дают метастазы.
При трансформации новообразования в раковую опухоль наблюдается двухстороннее поражение яичников, появляются на поверхности кист сосочки, структура становится неоднородной. Обычно такие патологии диагностируются уже на поздних стадиях развития, когда происходит метастазирование.
Муциозная карцинома часто приводит к летальному исходу, так как провоцирует поступление в брюшину слизи в большом количестве, которую можно устранить только во время оперативного вмешательства. Недифференцированные опухоли, как правило, также приводят к смерти.

Стромальные новообразования
Среди доброкачественных новообразований данного типа выделяют текому и фиброму. Остальные опухоли относят к злокачественным, но они не агрессивны:
- Гранулезоклеточная опухоль яичника вырабатывает гормон эстроген.
- Новообразование Сертоли-Лейдига (андробластома) – опухоль, которая продуцирует мужские половые гормоны, андрогены.
- Гранулезоклеточная опухоль развивается после менопаузы у женщин.
Эти патологии хорошо диагностируются и поддаются терапии, обычно прогноз заболевания благоприятный.
Симптомы и признаки заболеваний
Опухоль яичника у женщин симптомы на ранней стадии может не проявлять или они могут быть незаметными, что приводит к поздней диагностике. Медики рекомендуют обратиться к доктору при появлении следующих признаков:
- Болевые ощущения внизу живота, которые не зависят от менструального цикла. Болевой синдром может проявляться по-разному.
- Расстройства менструального цикла.
- Ранее половое созревание (до двенадцати лет).
- Патологические выделения из влагалища, развитие кровотечений.

По мере своего роста опухоль яичника симптомы проявляет следующие:
- Часто мочеиспускание, запоры, вздутие живота.
- Снижение аппетита.
- Прекращение менструаций.
- Патологический рост волос на теле и лице.
- Влагалищные кровотечения.
- Атрофия молочных желез.
- Тошнота, сопровождающаяся рвотой.
- Увеличение размера живота.
- Одышка.
- Расстройство деятельности органов ЖКТ.
При несвоевременном выявлении новообразования, даже если оно доброкачественное, увеличивается риск его трансформация в раковую опухоль, а также разрыва кисты, инфицирования организма, перитонита, кровотечения, что может привести к плачевным последствиям.
Осложнения и последствия злокачественных опухолей
Самым частым осложнением опухоли яичников в данном случае выступает перекрут ее ножки. Нарушается кровообращение, развивается некроз яичника. Такая патология сопровождается сильным болевым синдромом, женщину необходимо срочно госпитализировать.
Еще одним негативным последствием выступает истощение организма. Опухоль, которая постоянно растет, давит на кишечник, что способствует расстройству пищеварения, развитию запоров, поступлению в кровь продуктов распада новообразования. Все это приводит к упадку сил, сильному истощению и изнеможению пациента.
Стадии развития злокачественных образований
В медицине принято выделять несколько этапов развития патологии:
- Первая стадия А, при которой новообразование ограничено одним яичником, отсутствует жидкость в животе, капсула не поражена опухолью. Стадия Б характеризуется наличием опухоли в двух яичниках, отсутствием в животе жидкости, капсула не поражена опухолью. Стадия С обуславливается выходом опухоли на поверхность яичников, повреждением капсулы, наличием в животе жидкости, в которой имеются раковые клетки.
- Вторая стадия А говорит о поражении не только яичников, но и маточных труб, матки. Стадия Б – поражены органы малого таза, стадия С – поражение яичников, матки, органов брюшины, в животе присутствует жидкость с раковыми клетками.
- Третья стадия А характеризуется распространением новообразования в пределах брюшины, а также ее микроскопическое поражение. Стадия Б – поражение брюшины имеет очаги до двух сантиметров, стадия С – помимо прочего поражены лимфатические узлы.
- Четвертая стадия характеризуется распространением метастаз по всему организму.
Диагностические мероприятия
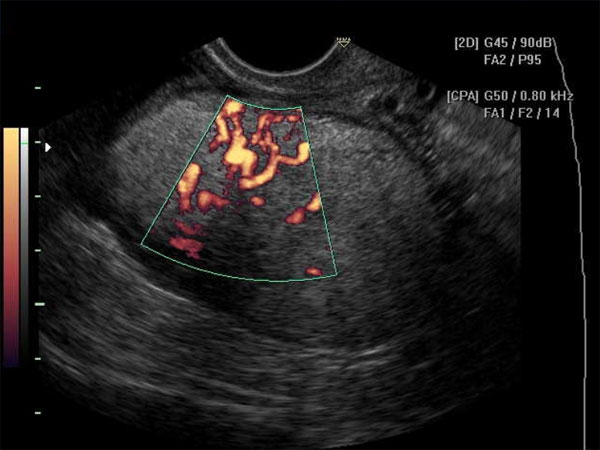
Диагностика опухолей яичников начинается с изучения анамнеза и опроса пациента. Затем гинеколог проводит:
- Общий осмотр. При пальпации выявляются большие новообразования и кисты разного генезиса. Обычно они носят доброкачественный характер, но иногда могут перерождаться в рак. Во время осмотра врач выявляет размер, консистенцию, расположение и подвижность опухоли, а также ее взаимоотношение с органами малого таза.
- УЗИ органов малого таза дает возможность определить опухоли, которые больше шести миллиметров.
- Трансвагинальная эхография позволяет исключить воспаление в придатках матки и миому.
- Допплерография позволяет выявить тип кровотока в тканях и, тем самым, определить характер новообразования.
- МРТ и КТ используют для поиска метастазов при злокачественных опухолях.
- ПЭТ-КТ дает возможность выявить раковые клетки и метастазы, определить величину опухоли и ее месторасположение.
- Анализ крови на онкомаркеры. Но в некоторых случаях найденные онкомаркеры при исследовании могут указывать и на воспаление яичников, эндометриоз, панкреатит. Поэтому его применяют в качестве дополнительного метода диагностики.
- Диагностическое выскабливание с последующей гистероскопией.
- Диагностическая лапароскопия, которая часто переходит в лечебную.
Также врач может назначить урографию, колоноскопию, цистоскопию, ирригоскопию и прочие диагностические мероприятия по мере необходимости.
Терапия
Лечение опухоли яичника будет зависеть от его разновидности, происхождения, стадии развития и характера течения. Обычно используют хирургическое вмешательство, а затем отправляют на исследование материал из новообразования, где его изучают и на основании этого разрабатывают тактику терапии.

При опухоли яичника операцию проводит хирург, он обращает внимание на такие моменты:
- Состояние брюшины, печени.
- Наличие или отсутствие асцита.
- Разрастание новообразования.
Хирургическое вмешательство
При доброкачественных опухолях обычно проводят удаление пораженного яичника, аднексэктомию или клиновидную резекцию у женщин детородного возраста. В период менопаузы или при двухстороннем поражении яичников проводят удаление придатков вместе с маткой.
Обычно хирург использует такой метод, как лапароскопия, что дает возможность снизить травму, риск появления спаек, тромбов, а также ускорить период реабилитации.
Операции при злокачественных новообразованиях
При наличии злокачественной опухоли яичников на ранних стадиях проводится удаление придатков, матки и сальник, что покрывает органы брюшины. У женщин, которые еще не рожали, удаляют только пораженный яичник. После того, как она рожает ребенка, проводят еще одну операцию, во время которой удаляют другой яичник и матку. Но это происходит в том случае, если опухоль диагностируется только с одной стороны и находится в капсуле, что не повреждена. Затем врач может назначить курс химиотерапии, который обычно составляет от трех до шести недель.
На последних стадиях развития патологии не всегда представляется возможным удалить опухоль полностью, так как она прорастает в ткани, сосуды, органы и метастазирует. Такое новообразования обычно стараются уменьшить в размерах, используя химиотерапию, а затем проводят операцию. На последней стадии рака прибегают к паллиативному лечению с целью облегчения состояния пациента.
Химиотерапия в данном случае предполагает использование шести курсов с перерывами в три недели.
Терапия при беременности
Независимо от срока беременности лечение патологии осуществляется только хирургическим методом. При диагностировании злокачественного новообразования врач проводит такие мероприятия:
- В первом и втором триместре беременности яичник удаляют, беременность сохраняют. В тяжелых случаях выполняют прерывание беременности, удаление придатков и химиотерапию.
- В третьем триместре проводят искусственные роды при помощи кесарева сечения, удаляют придатки и назначают химиотерапию.
После лечения
После проведения терапии в течение длительного времени требуется наблюдение гинеколога в том случае, если было удалено злокачественное новообразование. Каждые три месяца женщина должна проходить обследование на протяжении двух лет. Врач назначает УЗИ, анализ крови на онкомаркеры, КТ.
Доброкачественные новообразования после удаления не рецидивируют, злокачественные же могут развиваться снова, зависит это от стадии патологии, на которой было проведено лечение. При возникновении рецидива требуется повторное хирургическое вмешательство. Если они начали развиваться сразу же после операции, то лечение проводят медикаментозное. В данном случае необходимо определить чувствительность опухоли к препаратам и выбрать наиболее подходящие.
Прогноз
Доброкачественные новообразования прогноз имеют благоприятный. Если они трансформировались в злокачественные опухоли, прогноз будет менее хорошим. Очень часто заболевание не проявляет симптоматики на ранних стадиях, поэтому диагностируется слишком поздно. Если опухоль не выходит за пределы яичников, то выживаемость пациентов составляет 73 %, когда появились метастазы, этот показатель снижается до 5 %.
Исключение составляют герминогенные опухоли, они имеют хороший прогноз. Выживаемость в этом случае составляет 90 %.
Профилактика
В медицине установлено, что употребление длительный период времени монофазных контрацептивов имеет профилактическое действие относительно доброкачественных новообразований. Но подбор таких средств должен осуществляться строго врачом, так как существует риск развития гормональных нарушений.
С целью профилактики не рекомендуется прерывать беременность, особенно, если она первая. Также минимальный риск развития опухолей яичников имеют те женщины, что перенесли перевязку маточных труб. Почему так происходит, в медицине не установлено.
Медики рекомендуют с целью профилактики новообразований употреблять больше клетчатки, витамина А, селена, избегать радиоактивных и ультрафиолетовых облучений, вести здоровый образ жизни, иметь одного постоянного полового партнера. Также необходимо заранее планировать беременность, проходить обследование, своевременно лечить гормональные нарушения и ЗППП.
Заключение
Яичники представляют собой половой орган женщины, который продуцирует яйцеклетки в период половозрелого возраста. По прошествии времени активность органа снижается, а потом переходит в «состояние покоя», что именуется менопаузой. Нередко на поверхности яичников появляются различного рода новообразования. Причинами могут выступать разные факторы, но важно своевременно выявить патологию, чтобы иметь возможность полностью ее излечить. Иногда заболевание выявляется поздно и приводит к гибели пациента. Акушеры и гинекологи рекомендуют всем женщинам периодически проходить обследование для своевременного выявления любых патологий, которые могут стать причиной развития серьезных осложнений и негативных последствий.


