Климакс как причина эко
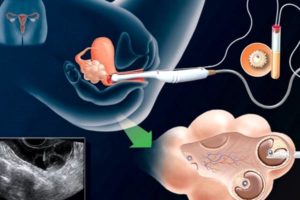
Метод экстракорпорального оплодотворения в климактерическом периоде до недавнего времени считался невозможным. Но благодаря современным молодым и талантливым специалистам, помогающим продвигать современную медицину вперед, это стало возможным при условии, что в организме женщины не будет иметься определенных противопоказаний и она физически будет готова к вынашиванию ребенка.

Ведь в жизни часто случаются такие ситуации, когда на одном пути встречаются мужчина и женщина, находящиеся в зрелом возрасте, и у них возникает непреодолимое желание родить для себя общего ребенка.
К наступлению естественной беременности могут воспрепятствовать возрастные изменения в организме женщины, которая на этот момент может находиться в стадии климактерического периода. Именно тогда-то и приходит на помощь метод экстракорпорального оплодотворения для воплощения светлой надежды на чудо и рождение малыша.
Рассмотрим подробнее: возможно ли эко при климаксе в зрелом возрасте, и в каком физиологическом состоянии должен быть женский организм, чтобы эко при менопаузе прошло и закончилось все успешным зарождением новой жизни.
Методика проведения ЭКО при климаксе

Благодаря современным разработкам медицины у женщин, вступившим в климактерический период, даже при полном отсутствии естественного созревания яйцеклеток, есть все шансы на нормальное оплодотворение и успешное вынашивание ребенка.
Экстракорпоральное оплодотворение можно сделать зрелой женщине, вступившей в фазу климактерического периода с использованием донорского материала (ооцита). Для этого берется яйцеклетка у здоровой молодой женщины, являющейся в данном случае донором. При помощи лабораторного метода взятая яйцеклетка оплодотворяется спермой мужа женщины.
При оплодотворении яйцеклетки сперматозоидами получается эмбрион, который подсаживается в полость матки реципиента (женщины, которая будет вынашивать и рожать). Но для его прикрепления и дальнейшего развития необходим определенный слой эндометрия, который наращивается путем приема препаратов из группы гормонозаместительной терапии.
В стандартных ситуациях женщинам для наращивания эндометрия специалисты назначают изначально прием эстрогенсодержащих препаратов, а затем вводится дополнительная терапия с приемом препаратов на основе гестагенов. Гормонозаместительную терапию рекомендуется продолжать и в период вынашивания ребенка.
Единственное, после того, как в процессе роста и развития плода, плацента женщины начнет сама секретировать гормональные вещества, проводится корректировка гормонозаместительной терапии, в ходе которой прием гормоносодержащих препаратов может быть просто откорректирован с наименьшей дозировкой либо вообще отменен.
Необходимые условия для проведения ЭКО

Естественно, что экстракорпоральное оплодотворение является единственной возможностью родить ребенка и испытать все прелести материнского счастья для женщин, достигших пикантного возраста и вступивших на порог гормональной перестройки своего организма и переход из фертильного периода на следующую ступень жизненного цикла. Но для проведения ЭКО женский организм должен соответствовать следующим требованиям:
- отсутствие явных противопоказаний медицинской этиологии, препятствующих проведению данной манипуляции;
- отсутствие противопоказаний для приема гормоносодержащих препаратов;
- отсутствие различных патологических новообразований в полости матки, таких как миомы, фибромы и другие;
- физиологическое состояние маточного органа и всего организма должно быть готово к самостоятельному вынашиванию плода.
Важно помнить, что в большинстве случаев в женском организме при менопаузе отсутствуют созревшие яйцеклетки, которые могут быть оплодотворены и способствовать возникновению беременности. Поэтому семейная пара должна на психологическом уровне тщательно подойти к проведению данной процедуры и использованию донорских клеток.
Выше были рассмотрены только самые основные моменты, способствующие к допущению проведения экстракорпорального оплодотворения у зрелой женщины. Кроме всего прочего, перед проведением процедуры женщина должна пройти ряд необходимых обследований. На основании полученных результатов специалист оценивает успешность процедуры и дает заключение о разрешении либо запрете на проведении ЭКО.
Необходимые обследования для ЭКО
Перед подписанием соглашения и всей необходимой документации на проведения ЭКО, женщина в обязательном порядке должна пройти ряд следующих диагностических обследований, для оценки ее состояния и вероятности успешного вынашивания ребенка:
- Сдача общих анализов крови;
- Сдача крови на определение наличия инфекционной патологии в организме;
- Цитологическая диагностика шеечной области матки;
- Обследование на флюорографии;
- Обследование молочных желез при помощи маммографии;
- Ультразвуковое исследование щитовидной железы и сердца;
- Консультационная беседа с терапевтом, онкологом, эндокринологом и другими специалистами, имеющими возможность оценить общее состояние пациентки и исключить всевозможные противопоказания для успешного вынашивания беременности.
Также проводится ультразвуковое исследование матки, при котором репродуктолог оценивает ее состояние и при необходимости назначает обследование женской половой системы при помощи гистероскопии.
Более того, будущий отец также обязан сдать свой биологический материал (сперму) для исследования и определения вероятности оплодотворения яйцеклетки, а также на отсутствие инфекционных микроорганизмов в ее составе.
На основании полученных результатов специалист выдает заключение с вероятностью успешного завершения экстракорпорального оплодотворения.
Но бывают случаи, когда даже после нескольких попыток экстракорпорального оплодотворения не удается добиться успеха. Что же делать в таком случае семейной паре, желающей растить общего ребенка?
Выход из ситуации при неудачном ЭКО

Часто у женщин, достигших 50-летнего возраста с первой попытки проведения процедуры оплодотворения удается добиться долгожданной беременности и успешно ее выносить.
Но иногда у тех, кто делал ЭКО в более молодом возрасте, все попытки заканчиваются неудачей, несмотря на все проводимые методы лечения по наращиванию эндометрия. При отсутствии необходимого слоя эндометрия беременность не сможет наступить. Для таких пар существует еще один вариант увеличить состав своей семьи и заиметь ребенка – суррогатное материнство.
Смысл суррогатного материнства заключается в том, что семенной жидкостью мужчины оплодотворяется донорская яйцеклетка, и получившийся эмбрион подсаживается в маточную полость суррогатной матери, которая на протяжении всей беременности находится под наблюдением специалистов. Суррогатная мать после успешного родоразрешения передает супружеской паре на воспитание их ребенка. Данный метод обретения истинного семейного счастья требуется тщательного подхода и хорошей психологической подготовки обоих супругов.
Вероятность ЭКО после медикаментозной искусственной менопаузы

Искусственная менопауза возникает на фоне приема лекарственных препаратов, способствующих временному прекращению функционирования женской половой системы органов (в частности яичников), применяемых для лечения определенных гинекологических заболеваний женских половых органов.
После проведенной терапии гормональными препаратами, и при прекращении их приема, в основном, функционирование женской половой системы восстанавливается, и менструальный цикл возобновляется полностью либо частично. Это может способствовать наступлению естественной беременности либо успешному проведению Экстракорпорального оплодотворения.
Отзывы тех женщин, у кого было ЭКО при менопаузе и успешное вынашивание и рождение ребенка, в большей своей части только положительные. Метод экстракорпорального оплодотворения позволил обрести истинное счастье множеству семейных пар, находящихся в зрелом возрасте.
Интересное видео по этой теме:
Источник
Автор Иннокентий Малышкин На чтение 5 мин. Опубликовано Янв 21, 2018
Процедура экстракорпорального оплодотворения становится все более доступной и ее популярность растет с каждым днем. Поэтому и последствия данной репродуктивной технологии интересуют многих. Как известно, они могут наступить и во время процедуры, и после нее. Насколько реальны дети при ЭКО, и последствия для здоровья женщины в будущем?
Как влияет ЭКО на организм женщины в целом?
Общие негативные последствия ЭКО на организм женщины могут проявляться следующим образом:
- Аллергия на вводимые медикаменты. Ни одно исследование от этого не застрахует.
- Активизация хронических заболеваний.
- Воспалительные процессы, развивающиеся на фоне занесения возбудителя инфекции.
- Возрастает риск возникновения артериальной гипертензии в период вынашивания.
- Кровотечения различной интенсивности.
- В редких случаях может возникнуть внематочная беременность.
Один из шагов экстракорпорального оплодотворения — пункция фолликулов яичника для изъятия яйцеклеток. А последствием данной процедуры выступает упадок сил, головокружение и общая слабость. Это обуславливается введением средств для анестезии. Кроме того, после пункции фолликулов свойственно наличие болевых ощущений в области живота.
Если ЭКО пройдет неудачно, то последствием станут тяжелые нарушения гормонального фона, которые усугубляются стрессом и подавленным эмоциональным состоянием. Может возникнуть синдром гиперактивных яичников, который характеризуется увеличением в размерах и появлением кист.
Клиническая картина выглядит следующим образом:
- тошнота;
- иизбыточная жидкость в области брюшины;
- ухудшение работы мочевыделительной системы;
- болевые ощущения в животе.
Ранний климакс после ЭКО
При рождении у представительниц слабого пола в яичниках имеется определенное количество будущих яйцеклеток (новые не появляются). В течение жизни яйцеклетки постоянно расходуются и этот процесс никогда не останавливается. Осуществляется он и во время вынашивания ребенка, и в период грудного вскармливания, и при приеме противозачаточных средств. То есть ни отсутствие менструации, ни отсутствие овуляции не помогает сохранить изначальное количество яйцеклеток.
Период наступления менопаузы заложен природными механизмами и практически не меняется. Продолжительность жизни за последнюю сотню лет увеличилась вдвое, а климакс как наступал в 45−50 лет, так и наступает.
Онкологические заболевания после искусственного оплодотворения
Многие репродуктологи утверждают, что гормонотерапия, применяемая для стимуляции овуляции и роста фолликулов, способствует возникновению рака яичников. Их мнение основано на том факте, что больные были изначально предрасположены к возникновению онкологии, а колоссальные дозы гормональных препаратов провоцируют активное развитие роста патологически измененных клеток.
Тем не менее, исследования Национального института США, проведенные под руководством Луизы Бринтон, не выявили взаимосвязи между возникновением онкологии и процедурой ЭКО. Были изучены медицинские документы почти 70 000 женщин, применивших данную репродуктивную технологию в период с 1993 по 2011 год. Также были изучены данные еще 20 000 женщин, которые больны раком, но никогда не проходили процедуру ЭКО. Исследователи доказали, что искусственное оплодотворение не влияет на вероятность наступления болезни.
Однако еще одно исследование выявило иную тенденцию. Шведские ученые, изучая этот вопрос, пришли к выводу, что риск возникновения онкологии значительно выше у женщин, которые многократно проходили через процедуру ЭКО, то есть более трех раз. Также риск заболеть раком выше у женщин, которые до этой репродуктивной процедуры собственных детей не имели.
Обратите внимание! Если женщина прошла три процедуры ЭКО, то необходимо сделать перерыв и восстановить силы.
Когда проявится имплантационное кровотечение после зачатия, и как его распознать?
Каким должен быть донор яйцеклетки, и как происходит процедура забора материала читайте здесь.
Беременность после аборта: https://hochu-detey.ru/infertility/diagnostics/beremennost-posle-aborta.html.
Отзывы о последствиях
О последствиях ЭКО для здоровья женщины и не родившихся детях в отзывах:
Наталья, 37 лет
Хочу рассказать о своем печальном опыте искусственного оплодотворения. Целых 12 лет мы с супругом обследовались, но серьезных патологий доктора не выявляли. Ничего толком сделать они не могли и поэтому отправляли на ЭКО. В 2012 году мы решились на процедуру и сделали ее в Ростове. После стимуляции я ощущала себя разбитой, низ живота болел, яичники были увеличены. На пункции изъяли 12 яйцеклеток, получили из них 7 эмбрионов и только 2 прикрепили к матке. Увы, выносить детей мне не удалось… Спустя месяц мое состояние стало ухудшаться: волосы выпадали, дыхание было затрудненным, повылазили вены, общая слабость. Но самый кошмар начался через месяцев 7−8. Стали сильно болеть суставы, будто мне лет 90 уже, а еще через год возникла миома в матке, начались проблемы с желудком, а волосы начали выпадать еще сильнее. Вот уже несколько лет я пытаюсь узнать, что со мной происходит. Доктора утверждают, что это могут быть последствия гормонотерапии. В общем, советую хорошо подумать, прежде чем решаться на ЭКО. Тщательно контролируйте, в каких дозах прописываются гормональные средства, так как у меня явно случилась передозировка. Но я рада за всех, кто избежал проблем. Даже знаю, что люди вынашивают детей при мимоме.
Кристина, 29 лет
Долгие годы я не могла забеременеть естественным путем, однако обследования показывали, что я абсолютно здорова. К процедуре искусственного оплодотворения прибегала два раза, и они оба закончились крахом моих надежд. Зато сейчас целый набор патологий, которые стали последствием процедуры! Прошло уже полтора года, а у меня до сих пор яичники величиной с лимон. Гормональный баланс нарушился и до конца так и не пришел в норму! Доктор мне напрямую сказал, что это последствия экстракорпорального оплодотворения. Любое вмешательство в естественные процессы человеческого организма грозит проблемами! В итоге, я приняла решение усыновить ребенка, ведь вокруг тысячи деток, которые нуждаются в родительской ласке и заботе…
Анастасия, 31 год
Я за 7 лет бесплодия принимала разные гормоны. Было несколько стимуляций овуляции. В марте прошлого года я, наконец, забеременела. Принимала кучу медикаментов, а потом меня положили на сохранение. Беременность оказалась внематочной. В общем, ребенка я потеряла. После этого психика моя ухудшилась, пила антидепрессанты. Кроме того, у меня обнаружились кисты и разрастание потенциально опасных клеток. Плюс ко всему начали болеть тазобедренные суставы. В общем, не знаю, чего еще ждать мне…
О противопоказаниях к применению ЭКО и негативных последствиях на видео:
Источник
ЭКО проводится при тяжелых формах бесплодия, когда невозможно устранить причину, препятствующую естественному зачатию. Процедура назначается женщинам разного возраста в том числе и после наступления менопаузы. ЭКО при климаксе дает возможность успешно выносить и родить здорового ребенка даже в 40–50 лет.
Возможно ли ЭКО при климаксе
С наступлением менопаузы яичники прекращают функционировать, овариальный резерв исчерпывается, яйцеклетки не созревают, поэтому забеременеть физиологическим путем невозможно. В таких случаях рекомендуется проведение ЭКО с использованием донорских ооцитов.
Возможно ли ЭКО при климаксе с удачным результатом? По данным медицинской статистики, забеременеть удается 10–15% женщин, достигшим климактерического периода. Успешность проведения процедуры зависит от качества донорской яйцеклетки, длительности ее хранения, степени возрастных изменений в организме будущей матери.
Особенности проведения ЭКО при менопаузе
Можно ли делать ЭКО при климаксе, какова вероятность успешного зачатия и рождения ребенка? Решение о проведении процедуры принимает репродуктолог, основываясь на отсутствие противопоказаний, результаты лабораторных и инструментальных исследований. При сохранении менструального цикла (перименопауза) или искусственном климаксе выполняют забор жизнеспособных яйцеклеток на протяжении нескольких месяцев. Затем оплодотворенные эмбрионы подсаживают в полость матки реципиента, после подготовительной гормональной терапии.
Если созревание ооцитов не происходит, используют донорский биоматериал или собственные эмбрионы, заготовленные ранее. Применяют только половые клетки, которые находились в замороженном состоянии не более 10 лет. Вероятность удачного зачатия с использованием криоэмбрионов гораздо ниже, чем при подсадке свежих донорских яйцеклеток, взятых у здоровой женщины.
Физиологическая менопауза
У женщин климакс наступает в 45–50 лет. Это состояние сопровождается угасанием репродуктивной функции, нерегулярностью и полным прекращением менструаций, невозможностью зачатия ребенка.
Фазы физиологической менопаузы:
- Перименопауза – аменорея на протяжении 1 года, период длится 2–4 года.
- Менопауза – полное прекращение менструаций, угасание функции яичников.
- Постменопауза наступает через год после прекращения месячных.
В период перименопаузы существует вероятность зачатия естественным путем, но из-за гормональной перестройки организма и снижения овариального резерва шанс забеременеть очень низкая. С началом менопаузы гестация может наступить только с помощью программы ЭКО. В постменопаузе происходит сильное истончение эндометрия матки, даже заместительная гормональная терапия не всегда дает результаты. Эмбрион не может имплантироваться и отторгается. В таких случаях рассматривается вариант суррогатного материнства.
Ранний и искусственный климакс
У некоторых женщин менопауза наступает раньше 45 лет. Патологический процесс может быть вызван истощением яичников, наследственной предрасположенностью, проживанием в плохой экологической обстановке. К нарушению гормонального фона также приводят частые стрессы, аутоиммунные патологии, болезни щитовидной железы, проведение химио- и лучевой терапии. Нередко диагностируется ранний климакс после ЭКО, патология развивается на фоне проведения гормональной терапии, после интенсивной стимуляции яичников.
При преждевременной менопаузе запасы яйцеклеток полностью не исчерпываются, поэтому возможно сохранение менструаций и овуляции. Около 5–10% женщин еще способны забеременеть самостоятельно. При полном истощении резерва ооцитов проводится стимуляция яичников или необходимо ЭКО с подсадкой донорского материала.
Медикаментозный или искусственный климакс вызывают по медицинским показаниям. Такой способ лечения применяется при бесплодии, эндометриозе, дисфункциональных маточных кровотечениях, миоме, риске развития раковых опухолей. Принудительное прекращение выработки половых гормонов требуется на этапе подготовки к программе экстракорпорального оплодотворения. Пациентки принимают гормональные препараты, подавляющие функцию яичников.
У женщин репродуктивного возраста после прекращения лечения работа детородных органов полностью восстанавливается, нормализуется менструальный цикл и увеличивается вероятность зачатия естественным путем. Овуляция происходит уже через 2–3 месяца после окончания терапии. После ЭКО при климаксе наступает долгожданная беременность.
Показания к проведению искусственного оплодотворения
Процедура ЭКО при климаксе с донорскими яйцеклетками рекомендуется в следующих случаях:
- синдром преждевременного истощения яичников;
- эндометриоз;
- врожденные патологии яичников, матки;
- возраст более 35 лет;
- синдром поликистозных яичников;
- генетические заболевания в анамнезе;
- неудачные попытки искусственного оплодотворения из-за низкого качества ооцитов;
- удаленные ранее яичники, придатки.
ЭКО при менопаузе не проводится в случае отсутствия матки, при вирусных, инфекционных заболеваниях урогенитального тракта, туберкулезе. Процедура не назначается женщинам, страдающим артериальной гипертензией, хронической почечной, печеночной недостаточностью, онкологическими заболеваниями, патологиями щитовидной железы, апластической анемией. К абсолютным противопоказаниям относится запрет к проведению гормональной терапии, раковые опухоли матки, яичников.
Виды обследований при подготовке к оплодотворению
Чтобы сделать ЭКО, будущие родители должны пройти полное медицинское обследование. Женщины посещают гинеколога, репродуктолога, терапевта и психиатра. Если в анамнезе пациентки или ее мужа есть наследственные заболевания, родственники с врожденными пороками развития, их направляют на консультацию к генетику. Проводят кариотипирование (исследование хромосомного аппарата).
При отсутствии противопоказаний к ЭКО, удовлетворительном состоянии здоровья реципиента врач оценивает успешность процедуры, дает заключение о разрешении или запрете к проведению искусственного оплодотворения. В случае обострения системных болезней перед подсадкой эмбрионов рекомендуется пройти полный курс лечения и реабилитации.
Обязательные исследования для будущих родителей
Перечень анализов при подготовке к искусственному оплодотворению:
- маммография;
- биохимические, клинические анализы крови и мочи;
- исследования на наличие скрытых инфекционных заболеваний;
- анализ крови на резус-фактор;
- УЗИ органов малого таза, щитовидной железы;
- гистероскопия;
- коагулограмма;
- анализ на уровень половых гормонов;
- цитология шейки матки;
- электрокардиограмма;
- бактериологическое исследование цервикального канала;
- мазок на микрофлору влагалища;
- анализ на ВИЧ-инфекцию, сифилис, гепатит B, C;
- флюорография.
По показаниям женщина может быть направлена на сдачу анализа на уровень гормонов щитовидной железы, определение концентрации сахара в крови, иммунологические тесты, почечные, печеночные пробы. Чтобы оценить состояние эндометрия матки проводится кольпоскопия, микроскопия, гистероскопия детородного органа.
Для успешного ЭКО делают спермограмму семенной жидкости мужа, это позволяет оценить степень подвижности сперматозоидов. Мужчина также должен пройти исследования на урогенитальные, инфекции, сдать бактериологический анализ спермы на бактериальную флору, посетить андролога. Если родители страдают системными заболеваниями внутренних органов, требуется консультация профильных специалистов.
Как проходит процедура оплодотворения
ЭКО при климаксе и отсутствии овуляции проводится с использованием донорских ооцитов. Для этого выполняют забор яйцеклеток у здоровой женщины-донора, затем биоматериал оплодотворяют сперматозоидами будущего отца в лабораторных условиях. С целью зачатия используют собственные, ранее витрифицированные, ооциты близких родственников или половые клетки из криобанка клиники.
Подращенный в инкубаторе эмбрион подсаживают в подготовленную матку реципиента. Если слой эндометрия недостаточный (менее 7 мм), предварительно проводится гормональная терапия эстрогенами и гестагенами. ЗГТ продолжают весь первый триместр беременности, пока происходит формирование плаценты. Это позволяет избежать отторжения эмбриона. Терапия назначается индивидуально каждой пациентке и проводится под строгим контролем врача. После 14-й недели гестации начинается выработка собственных гормонов, необходимых для нормального вынашивания ребенка и ЗГТ прекращают.
При использовании свежих ооцитов подготовку донора и реципиента проводят одновременно, синхронизируют менструальные циклы, стимулируют овуляцию и выполняют забор яйцеклеток. Оплодотворение делают in vitro, после чего эмбрион помещают в инкубатор на 3–5 дней. На 17–18 сутки цикла зародыш переносят в полость матки. Весь процесс беременности протекает под контролем врача.
Причины неудачного ЭКО при климаксе
Неэффективность процедуры искусственного оплодотворения может быть вызвана несоблюдением рекомендаций врача после подсадки эмбриона. До подтверждения факта беременности женщине необходимо воздержаться от половых контактов, сбалансировано питаться, вести здоровый образ жизни, избегать переутомления. Прием любых лекарственных препаратов должен обсуждаться с лечащим врачом.
Другие причины неудачного проведения ЭКО:
- антигенная несовместимость женщины и мужчины;
- недостаточная толщина эндометрия;
- гидросальпинкс;
- нарушение протокола ЭКО;
- неполноценный эмбрион;
- ожирение;
- гормональный дисбаланс;
- эндокринные заболевания;
- наличие антиспермальных антител в крови будущей матери;
- плохое качество спермы мужа.
ЭКО при климаксе имеет ряд преимуществ и недостатков. К плюсам относится исключение гиперстимуляции яичников, возможность зачать и родить ребенка даже при истощении резерва овуляционного, отсутствии овуляции. Основные минусы – это высокий риск самопроизвольного аборта, многоплодная беременность, вероятность внешнего сходства младенца с биологической матерью. Гормональная терапия может вызывать нарушение работы щитовидной железы, сердечно-сосудистой системы, повышает риск развития онкологических заболеваний.
Источник


