Миома матки 1 тип
Авторы | Последнее обновление: 2019
Миома матки – это доброкачественная опухоль, возникающая преимущественно у женщин после 30-35 лет. На развитие образования влияют различные факторы, и особое значение среди них отдается гиперэстрогении – увеличению уровня гормона эстрогена. Под влиянием тех или иных причин миома растет, занимает все большее пространство и провоцирует развитие неприятных симптомов: болей и маточных кровотечений.
Современная классификация предполагает выделение нескольких видов опухоли: по локализации узла и количеству образований в матке, по размерам опухоли и иным критериям. Такой подход позволяет точно выставить диагноз и определиться с тактикой лечения, исходя из конкретного варианта развития болезни.
Классификация: какой бывает миома матки
В клинической практике врача-гинеколога используются сразу несколько классификаций, позволяющих точно идентифицировать опухоль и подобрать оптимальную схему терапии. Пациенткам также следует знать основы этой системы, чтобы ориентироваться в выставленном диагнозе и понимать, почему доктор назначает то или иное лечение.
Классификация по FIGO
В 2011 году Международная федерация акушерства и гинекологии (The International Federation of Gynecology and Obstetrics, FIGO, ФИГО) выделила восемь разновидностей опухоли. Каждый вариант был закодирован определенной цифрой. Результаты представлены в таблице, там же указаны различия между разными типами миомы матки. Более полную информацию об особенностях диагностики и лечения различных миоматозных узлов вы найдете в одной из наших статей.
| Код по FIGO | Тип миомы | Описание |
| Субмукозная | Подслизистая – на ножке, полностью располагающаяся в полости матки | |
| 1 | Интерстициальная – выходящая в полость матки более чем на 50% | |
| 2 | Интерстициальная – выходящая в полость матки менее чем на 50% | |
| 3 | Другая | Интерстициальная – непосредственно контактирующая с эндометрием – внутренним слоем матки |
| 4 | Интерстициальная – располагающаяся только в мышечном слое | |
| 5 | Субсерозно-интерстициальная – выходящая за пределы матки в брюшную полость менее чем на 50% | |
| 6 | Субсерозно-интерстициальная – выходящая за пределы матки в брюшную полость более чем на 50% | |
| 7 | Субсерозная на ножке | |
| 8 | Специфическая опухоль |
Схематическое изображение видов миомы матки по FIGO (Международная федерация акушерства и гинекологии).
Пояснения:
- К категории 8 относят нетипичные виды миомы (например, узел, расположенный в шейке матки);
- Особо выделяют гибридную миому (смешанного типа), когда в процесс вовлечены одновременно эндометрий и серозная оболочка. Такую опухоль обозначают двумя цифрами (например, код 2-5 означает, что узел локализуется в мышечном слое, выходит в полость матки и брюшную полость менее чем на 50%).
На заметку
Классификация FIGO учитывает все международные стандарты и активно применяется врачами, занимающимися эндоскопической диагностикой миомы матки.
Топографическая классификация
В практике врача женской консультации большое значение имеет определение вида миомы в зависимости от ее расположения. В РФ далеко не во всех клиниках принято выделять восемь групп миомы матки, и чаще гинекологи пользуются иной схемой. Согласно топографической классификации, существует несколько вариантов расположения узла:
- Субмукозная, или подслизистая опухоль – располагается под внутренним слоем матки. Может выступать в полость целиком, соединяясь с миометрием тонкой ножкой;
- Интерстициальная, или интрамуральная миома – находится в мышечном слое матки, не выходит за его пределы;
- Субсерозная миома – располагается под наружной оболочкой.
Схематическое изображение видов миомы согласно топографической классификации.
Особо выделяют разновидности субсерозной миомы:
- Паразитирующая – находится на органах таза и получает питание от них;
- Интралигаментарная – локализуется между связок матки;
- Педункулярная – на ножке (код 7 по FIGO).
Эта классификация не идеальна, поскольку большинство образований располагаются одновременно и в мышечном, и в подслизистом или субсерозном слое. В этом аспекте схема по FIGO точнее отображает топографию фибромиомы.
Фото субсерозной, субмукозной и интерстициальной миомы матки представлены ниже:
Субсерозная (1), субмукозная (2) и интерстициальная (3) миома матки.
Субмукозные и субсерозные узлы в свою очередь разделяются на группы:
| Локализация | Тип | Описание |
| Субмукозная | Опухоль целиком в полости матки | |
| 1 | Более 50% узла находится в полости матки, остальная часть – в мышечном слое | |
| 2 | Менее 50% узла находится в полости матки | |
| Субсерозная | Опухоль на ножке – полностью располагается в брюшной полости | |
| 1 | Более 50% узла находится в брюшной полости, остальная часть – в мышечном слое | |
| 2 | Менее 50% узла находится в брюшной полости |
Как видно из таблицы, схема, принятая российскими гинекологами, практически повторяет характеристику миомы по FIGO.
Классификация по Тихомирову
В этой схеме учитываются размеры миомы:
- Клинически незначимая – до 2 см;
- Малых размеров – до 2-2,5 см или до 5-6 недель увеличения матки;
- Средних размеров – до 5-6 см или до 12 недель;
- Больших размеров – от 6 см и 12 недель.
Важно знать
Первая и вторая категории принципиально отличаются только по наличию симптомов. При клинически незначимых опухолях никаких проявлений болезни не наблюдается, женщина не предъявляет жалоб и может даже не знать о существовании узла. При миоме малых размеров отмечается появление хотя бы минимальных симптомов в виде нарушения менструального цикла.
Диаметр опухоли и величина матки имеют решающее значение для выбора метода терапии:
- Клинически незначимые миомы лечения не требуют. Врач может порекомендовать женщинам раннего репродуктивного периода (до 35 лет) прием КОК для стабилизации узла, а также в качестве надежного средства контрацепции;
- Опухоли малых размеров лучше поддаются консервативной терапии. На этом этапе они еще чувствительны к гормонам и под их влиянием могут уменьшиться в диаметре;
- При новообразовании средних размеров рассматривается хирургическое лечение как оптимальный вариант решения проблемы. Возможно проведение ЭМА или консервативной миомэктомии. Хирургическое вмешательство обычно сочетается с курсом гормональных препаратов до операции (для уменьшения размеров узлов и снижения кровопотери);
- При узлах больших размеров, вероятно, потребуется удаление матки.
Полезную таблицу размеров миомы в мм и неделях с описанием симптомов и подходов в лечении вы можете найти в нашей статье.
Определение диаметра опухоли проводится с помощью таких методов:
- Гинекологический осмотр – предварительная оценка размеров матки и выявление крупных узлов;
- УЗИ – основной метод диагностики миомы. Ответы на все волнующие вопросы, связанные с проведением УЗИ, вы получите в статье «УЗИ миомы матки» ;
- МРТ – для топографической оценки опухоли и выявления мелких очагов;
- Эндоскопические методы: гистероскопия и лапароскопия (по показаниям).
Так выглядит миома матки размером 7 см на МРТ.
Узел измеряется также непосредственно во время операции по его удалению и после получения материала для гистологического исследования.
По количеству узлов с учетом их расположения
Большое значение при выборе тактики лечения имеет не только локализация, но и число образований. Известно, что миома матки чаще множественная, и узлы при этом могут располагаться как в подслизистом и субсерозном слое, так и не выходить за пределы миометрия. Важные нюансы лечения множественной миомы мы рассматривали в одной из наших статей. Единичные опухоли встречаются достаточно редко.
Количество узлов влияет на выбор схемы терапии. При единичном образовании проще провести консервативную миомэктомию и гарантированно избавиться от проблемы. В случае множественных узлов методом выбора становится эмболизация маточных артерий. Во время ЭМA проводится закупорка сосудов, питающих опухоль, что приводит к регрессу опухоли без повреждения здоровых тканей.
На заметку
При большом количестве образований принципиальное значение имеет размер доминантного узла: именно на него ориентируются при выборе тактики лечения.
Множественная миома матки (два интрамуральных узла), процедура ЭМА.
По клинической картине
Этот фактор позволяет разделить все миомы на две категории:
- Бессимптомные;
- Протекающие с явной симптоматикой.
Опухоль размерами до 20 мм обычно никак не заявляет о своем существовании. С ростом узла возникают типичные симптомы миомы матки:
- Нарушение менструального цикла по типу менометроррагии (длительные и обильные месячные);
- Маточные кровотечения в любой день цикла. Об опасных последствиях кровотечений при миоме мы писали в одной из предыдущих статей;
- Хронический болевой синдром: дискомфорт внизу живота, в пояснице, промежности.
Выраженность клинических проявлений болезни во многом зависит от количества узлов и локализации опухоли. Субсерозные и множественные интрамуральные миомы чаще дают о себе знать маточными кровотечениями, нарушениями цикла, болью во время менструации. Единичные и некрупные узлы, расположенные в толще мышечного слоя или под серозной оболочкой, долгое время не беспокоят женщину. Большие образования, выходящие в брюшную полость, сдавливают соседние органы и приводят к появлению новых симптомов. Клиника фибромиомы весьма разнообразна, и по одним лишь жалобам женщины сложно выставить диагноз. Для получения общей картины заболевания необходимо сделать УЗИ и пройти иные обследования по назначению врача.
УЗИ позволяет не только установить количество, расположение и размеры миомы, но и наличие осложнений (в данном случае нарушение питания).
По наличию осложнений
Простая неосложненная миома сопровождается только нарушениями цикла и болью, но не дает иных симптомов и не мешает работе других органов, кроме матки. О развитии осложнений говорят при появлении таких признаков:
- Сдавление тазовых органов: прямой кишки и мочевого пузыря;
- Пережатие сосудов, питающих органы таза;
- Некроз опухоли;
- Перекрут ножки образования;
- Рождение миоматозного узла;
- Железодефицитная анемия на фоне частых и/или обильных кровотечений;
- Бесплодие;
- Невынашивание беременности.
Развитие осложнений становится прямым показанием к хирургическому лечению. В случае некроза или перекрута ножки опухоли операция проводится в экстренном порядке, поскольку речь идет о спасении жизни женщины. Более подробно об осложнениях миомы матки и их последствиях можно узнать из статьи: «Чем опасна миома матки, если ее не лечить».
На заметку
Особого внимания заслуживает развитие осложнений при миоме во время беременности. Угроза выкидыша, плацентарная недостаточность и иные проблемы – все это обязательно отражается в диагнозе и учитывается при подборе тактики лечения и выборе метода родоразрешения.
Ведение беременности при наличии миоматозного узла требует контроля. На данном УЗИ: беременность (8 недель) и фиброматозный узел.
Гистологическая классификация
Опухоли матки отличаются между собой и по строению тканей. Анализ проводится после иссечения узла – миомэктомии или же в случае удаления матки. В лаборатории ткани рассекаются и изучаются послойно под микроскопом. По определенным признакам выделяются несколько разновидностей миомы:
- Простая – без существенных особенностей;
- Клеточная – медленно растущая опухоль, в структуре которой преобладают клетки гладких мышц;
- Митотически активная миома характеризуется быстрым ростом, однако этот диагноз может быть выставлен только в том случае, если нет признаков атипии.
- Атипическая – опухоль с подозрением на малигнизацию;
- Причудливая – медленно растущий узел, в тканях которого выявляются дистрофические изменения. Часто обнаруживается при беременности или на фоне применения КОК;
- Эпителиоидная – в структуре миомы есть клетки, похожие на эпителий;
- Липолейомиома – опухоль содержит большое число жировых клеток. Чаще выявляется в менопаузу;
- Миксоидная – отличается большим количеством слизеобразных элементов, характеризуется быстрым ростом;
- Геморрагическая – опухоль с очагами кровоизлияния;
- Сосудистая – миома, в составе которой выявляется множество сосудистых пучков. Требуется дифференциальная диагностика с другими новообразованиями;
- Опухоль с гемопоэтическими элементами.
Из всех морфотипов лучше всего лечению поддаются простая и клеточная миомы. При миксоидной, митотически активной и атипической прогноз не слишком благоприятный. При сосудистых и эпителиальных опухолях показана обязательная дополнительная диагностика – под видом миомы могут скрываться другие заболевания.
Гистологическая верификация имеет значение для оценки прогноза при заболевании. Особого внимания заслуживают признаки перерождения в злокачественную опухоль. В этой ситуации показано дополнительное обследование и, возможно, повторная операция (если матка была сохранена). Лечением саркомы – злокачественной опухоли матки – занимается врач-онколог.
Интересное видео о симптомах, диагностике и лечении миомы матки
Подробное описание субмукозной миомы матки
Источник
Миома матки (ММ) представляет собой неоднородную доброкачественную опухоль, которая различается размерами, локализацией, темпами роста, морфологическими и клиническими проявлениями. Следует отметить, что понятие миома матки подразумевает использование врачами и пациентами разных терминов. Приведем список наиболее часто используемые: лейомиома, фибромиома, узловая миома, множественная миома, фиброма матки, узел или узлы миомы, фиброматоз. Если не вникать в тонкости, то все эти термины подразумевают один диагноз: миома матки.
Причины возникновения миомы матки
Несмотря на то, что ММ является одной из самых распространенных патологий в структуре гинекологических заболеваний у женщин, до настоящего момента нет единой точки зрения о причинах возникновения и развития данной опухоли.
Большинство исследователей ведущую роль в возникновении миомы матки отводят гормонам (эстрогены, прогестерон, пролактин), различным факторам роста (это естественные соединения, способные стимулировать рост, пролиферацию и/или дифференцировку клеток.). Также, повреждение миометрия, в результате воспалительного или механического воздействия (выскабливания и оперативного вмешательства), может способствовать возникновению миомы матки.
Различают 3 типа узлов:
— субсерозные (растут из мышцы матки по направлению к брюшной полости);
— интрамуральные (полностью, или большей частью располагаются в мышце матки);
— субмукозные (растут из мышцы матки по направлению к её полости, с прорастанием слизистого слоя).
В 2011 году, Международной федерацией акушерства и гинекологии (The International Federation of Gynecology and Obstetrics, FIGO) была опубликована классификация, описывающая десять типов локализации узлов миомы, включая гибридный тип узла и шеечный узел (смесь двух типов миом).
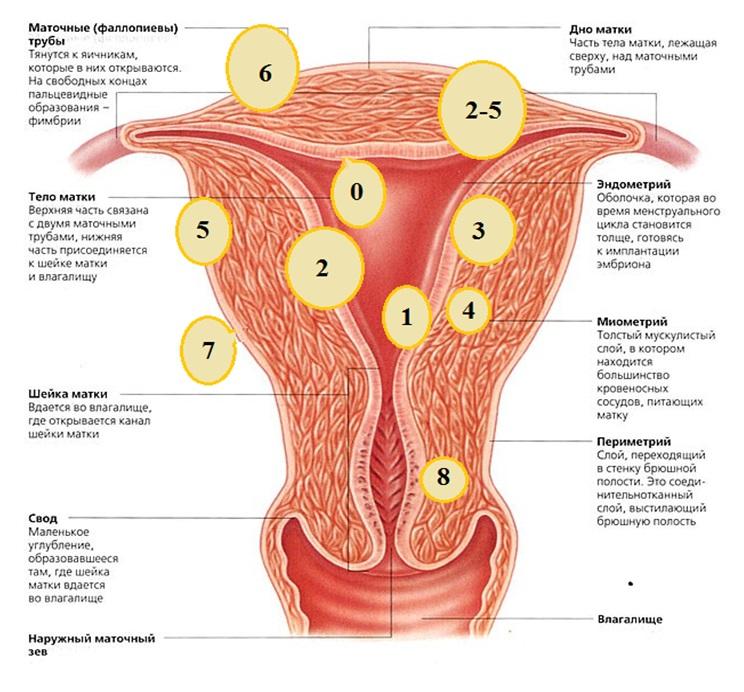
| Субмукозная миома | Узел на ножке полностью в полости матки | |
| 1 | <50% узла расположено интрамурально | |
| 2 | >50%узла расположено интрамурально | |
| Другие | 3 | 100% интрамурально, но контактирует с эндометрием |
| 4 | Интрамуральный узел | |
| 5 | Субсерозный >50% интрамуральный | |
| 6 | Субсерозный < 50% интрамуральный | |
| 7 | Субсерозный на ножке | |
| 8 | Другие (например, шеечный узел или паразитарный) | |
| Гибридная миома (включает как эндометрий, так и серозную оболочку) | В этом случае две цифры указываются через дефис. При этом первая цифра соответствует отношению узла к эндометрию, вторая — отношению узла к субсерозной оболочке. | |
| 2-5 | Узел расположен субмукозно и субсерозно. Субмукозно выступает менее половины диаметра узла и субсерозно выступает менее половины диаметра узла. | |
По данным литературы, в 95 % случаев, миома матки располагается в матке, а в 5% случаев — в шейке матки.
В практической гинекологии особенно актуальным остается вопрос лечения пациенток с субмукозной миомой матки.
Субмукозная миома матки — это та разновидность опухоли, когда миоматозный узел располагается в полости матки. Субмукозный миоматозный узел (его еще называют «подслизистый», потому что такой узел располагается под внутренним слизистым слоем матки) встречается у 20-25% женщин, страдающих ММ.
Принято выделять три типа субмукозных узлов:
0 Тип — субмукозные узлы на ножке (тонком основании);
1 Тип — субмукозные узлы на широком основании с погружением в толщу маточной мышцы менее 50% узла;
2 Тип — субмукозные узлы на широком основании с погружением в толщу маточной мышцы более 50% узла.
Жалобы:
- Обильные и/или длительные месячные, часто со сгустками. Важна динамика: на протяжении нескольких менструальных циклов месячные становятся более обильными и/или длительными, чем раньше (изменения только в одном цикле могут носить функциональный характер). У некоторых пациентов менструации становятся болезненными или более болезненными, чем были раньше. В большинстве случаев регулярность менструального цикла сохраняется.
- В результате обильной менструальной кровопотери развивается анемия, появляются жалобы на слабость.
Диагноз:
- Устанавливается на основании УЗИ с использованием вагинального датчика, так как абдоминальное УЗИ не дает полноценной информации о состоянии полости матки. В идеале, УЗИ для выявления субмукозного узла лучше выполнять во второй половине цикла, когда хорошо выражен эндометрий и лучше на его фоне визуализируется субмукозный узел.
- В общем анализе крови выявляется низкий уровень гемоглобина.
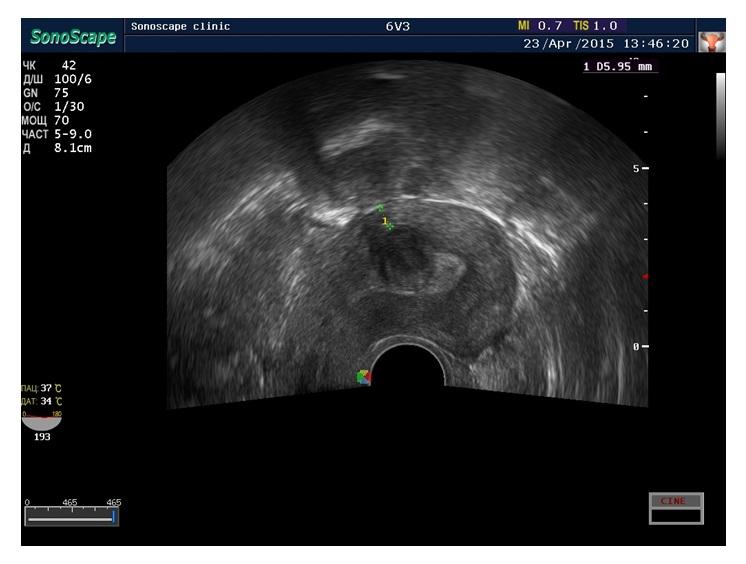
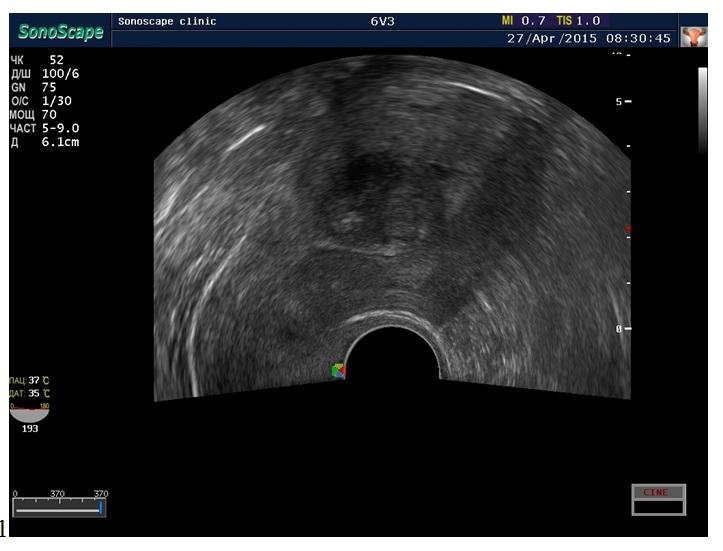
На снимке внизу субмукозный узел на 18 день менструального цикла диаметром 2 см.

На снимке (внизу) субмукозный узел 2,5 см выявленный на УЗИ, которое выполнено в первой фазе менструального цикла.
Лечение (только оперативное):
- Гистерэктомия (удаление матки с шейкой) или ампутация матки (удаление только тела матки) из лапаротомического или лапароскопического доступа, что зависит от наличия специального оборудования, квалификации хирурга, а также от конкретной клинической ситуации у каждого пациента.
- Гистерорезектоскопическое удаление субмукозного узла. При использовании данного метода удаляется только узел (матка остается). Возможность выбора данного метода оперативного лечения зависит от наличия специального оборудования, квалификации хирурга и от конкретной клинической ситуации.
Время нахождения в стационаре (после гистерорезектоскопии, удаления субмукозного узла):
- Пациентка поступает в стационар утром (8-9 часов) в день операции, а выписывается на следующий день или через сутки.
Профилактика
К числу мер профилактики следует отнести предупреждение и ограничение повреждающих локальных воздействий на матку (воспалительные процессы, выскабливания и др.). Следовательно, наиболее простой метод профилактики, это использование презерватива, что позволит избежать многих воспалительных процессов и нежелательной беременности. Так же, применение оральных контрацептивов может являться методом профилактики возникновения и /или развития миомы матки.
После удаления узла можно применять определенные виды гормональной терапии, что по данным литературы снижает вероятность рецидива миомы матки. Необходимость использования гормональной терапии зависит от клинической ситуации и требует обсуждения с врачом.
Наркоз:
Операция выполняется под внутривенным наркозом — пропофол.
Преимуществом данного вида наркоза:
- пациентка просыпается сразу после окончания введения препарата, на операционном столе
- нет побочных эффектов в виде галлюцинаций
- нет повышения АД
- через1-2 часа может самостоятельно подыматься с кровати, полностью ориентироваться в обстановке и покинуть больницу через 3-4 часа после операции.
Введение антибиотиков (варианты):
- Однократно в операционной в/в 1,0 цефтриаксона, или на протяжении 2-3 дней.
- Антибиотикопрофилактика не проводится.
Время операции: 10-60 минут, в зависимости от размера и локализации узла.
В послеоперационном периоде (в значительном большинстве случаев):
- Умеренные или обильные выделения могут быть в 1 сутки, затем кровянистые мажущие (незначительные) выделения до 7-10 дней (у некоторых пациентов могут быть дольше — до месяца)
- ограничение половой жизни до 10-14 дней (до 1 месяца желательна половая жизнь с презервативом)
- отсутствие повышения температуры выше 37,0 (у некоторых пациентов может быть повышение температуры до 37,0-37,5 в течение 1-2 дней); редко до 38,0, что требует назначения антибиотиков на протяжении 5-7 дней.
- обычные физические нагрузки со следующего дня после операции (повышенные физические нагрузки через 7-10 дней после операции).
Источник


