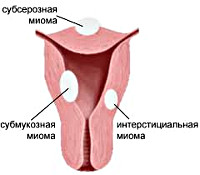
Миома матки гинекология савельева

198 <‘ Глава 8
иможет осуществляться лапаротомическим, лапароскопическим и гистероскопическим доступом. Выбор хирургического доступа за висит от:
•величины матки;
. локализации миоматозных узлов;
•числа и величины миоматозных узлов;
•предоперационной гормональной подготовки;
• | оснащенности | эндоскопическим оборудованием; |
. | опыта хирурга в выполнении эндоскопических операций. | |
Лапаротомический | доступ предпочтителен при множественных | |
интерстициальных миоматозных узлах более 7—10 см, при низкой шеечно-перешечной локализации узлов, особенно по задней и бо ковой стенкам матки. Лапаротомический доступ позволяет адек ватно сопоставить края ложа удаленного большого узла с наложе нием двурядных викриловых швов. От полноценности рубца на матке зависят течение планируемой беременности и ведение ро дов.
Лапароскопический доступ показан при субсерозных миоматоз ных узлах 0—3-го типов, а также при интерстициальных миоматоз ных узлах диаметром не более 4—5 см.
Отдельные субсерозные миоматозные узлы (0 тип) не представ ляют трудностей для эндоскопического удаления. Узел после фикса ции зубчатыми щипцами отделяют от матки, коагулируя ножку, после чего пересекают ее ножницами или коагулятором. Современные марцеляторы позволяют извлекать из брюшной полости узлы различ ных размеров и массы, мелкие миоматозные узлы можно извлекать через мини-лапаротомное и кольпотомное отверстия.
Интерстициально-субсерозные миоматозные узлы удаляют пу тем декапсуляции и энуклеации с поэтапной коагуляцией крово точащих сосудов ложа. При значительном размере остающегося после консервативной миомэктомии ложа наряду с электрохирур гической коагуляцией накладывают эндоскопические двурядные швы. Ушивание ложа узла позволяет осуществить дополнитель ный гемостаз, способствует профилактике спаечного процесса в малом тазу и формирует полноценный рубец.
Интралигаментарные узлы удаляют после рассечения в попереч ном или косом направлении переднего листка широкой маточной связки и энуклеации.
Особую сложность представляет удаление небольших интер стициальных миоматозных узлов. Располагаясь в толще миомет-
Миома матки * 199
рия, миоматозные узлы не деформируют наружных контуров матки, что затрудняет визуальную диагностику во время опера ции. Показанием для удаления миоматозных узлов в этих случа ях является подготовка к беременности или к стимуляции функ ции яичников у женщин с бесплодием. Для точной топической диагностики проводят интраоперационное УЗИ с помощью ва гинального, ректального и трансабдоминального датчиков. Это позволяет точно локализовать и удалять интерстициальные узлы диаметром от I до 3 см с минимальной травмой. После ультра звуковой локализации над местом расположения узла делают небольшой глубокий разрез, миоматозный узел захватывают зуб чатыми щипцами или штопором. Питающие сосуды коагулиру ют после энуклеации узла.
Единого мнения о числе удаляемых миоматозных узлов не су ществует. Тактика врача зависит от цели — сохранения репродук тивной или менструальной функции. Важно, чтобы после консер вативной миомэктомии можно было пролонгировать беременность.
Эндоскопическая миомэктомия позволяет сохранить менстру альную функцию у всех оперированных больных и восстановить детородную функцию у каждой 3-й пациентки. Беременность мож но планировать через 6 мес после операции. После удаления боль ших интерстициально-субсерозных миоматозных узлов, а также после удаления интерстициальных узлов предпочтительно родоразрешение путем кесарева сечения.
При субмукозных миоматозных узлах возможна консервативная гистероскопическая миомэктомия механическим, электрохирургичес ким методом и при помощи лазера (см. раздел «Внутриматочная патология»).
К консервативным хирургическим методам лечения миомы матки относят лапароскопический миолиз (вапоризация миоматозного узла при помощи лазера) и эмболизацию маточной артерии.
Эмболизация маточной артерии (ЭМА) проводится под рентгено логическим контролем путем катетеризации бедренной артерии и про ведения эмболов к маточной артерии (рис. 8.11—8.12). Таким образом нарушается кровоснабжение и возникают дистрофические процессы в миоматозных узлах. Миоматозные узлы уменьшаются, предотвра щается их дальнейший рост.
Прогноз. Миома матки относится к доброкачественным опухо лям с редкой малигнизацией, поэтому прогноз для жизни благо приятный. Однако рост миомы может потребовать хирургического

200 • Глава 8
Рис. 8.11. Кровоток в миоме. Ангиог- | Рис. 8.12. Отсутствие кровотока в ми- |
рафия до ЭМА. | оме. Ангиография после ЭМА. |
лечения с исключением менструальной и репродуктивной функ ций у молодых женщин. Даже небольшие миоматозные узлы могут обусловить первичное и вторичное бесплодие.
Профилактика миомы матки заключается в своевременном вы явлении заболевания на ранних стадиях.
Список литературы
Васильченко Н.П. Клинико-физиологическое обоснование так тики хирургического лечения больных миомой матки: Дис. … д-ра мед. наук. — М., 1989. — 268 с.
Kannyuteea Л.М. Оперативная гистероскопия // Акуш. и гин. — 2000. — № 3. — С. 53-59.
Лайнс Т. Эндоскопическая миомэктомия // Эндоскопия в диаг ностике и лечении патологии матки: Материалы междунар. конгр. — М., 1997.
Лапароскопия в гинекологии / Под ред. Г.М. Савельевой. — М.: ГЭОТАР МЕДИЦИНА, 2000. — 328 с.
Рич X. Лапароскопическая миомэктомия // Эндоскопия в диагно стике и лечении патологии матки: Материалы междунар. конгр. — М., 1997.
Савельева Г.М., Бреусенко В.Г., Каппушева Л.М. Гистероскопия. — М.: ГЭОТАР МЕДИЦИНА, 1999. — 176 с.
Миома матки | 201 | |
Стрижаков А.Н., Давыдов | А.И Клиническая транс вагинальная | |
эхография. — М.: Медицина, | 1997. — 306 с. | |
Donnez J., Polet R. M. et al. Hysteroscopy myomectomy // Curr. Opin. Obstet. Gynecol. — 1995. — No. 7. — P. 311-316.
Donnez J-, Vilos G, Gannon M.J. et al. Goserelin acetate (Zoladex) plus endometrial ablation for disfunctional uterine bleeding: a large randomized, double-blind study// Fertil. Steril. — 1997. — Vol. 68, No. 1 . — P. 29-36.
Hamou J. Гистероскопическая и резектоскопическая миомэкто мия Ц Эндоскопия в диагностике и лечении патологии матки: Междунар конгр. с курсом эндоскопии. — М., 1997. — Т. 1. — С. 73-82.
Глава 9
САРКОМА МАТКИ
Злокачественная опухоль матки, которая составляет от 3 до 5% всех злокачественных образований матки и встречается редко. Сред ний возраст больных лейомиосаркомой 43—53 года, эндометриальная стромальная саркома, карциносаркома и др. чаще возникают в постменопаузе.
Морфологическая классификация сарком матки:
•лейомиосаркома;
•эндометриальная стромальная саркома;
» смешанная гомологическая мюллеровская саркома (карцино саркома);
•смешанная гетерологическая мюллеровская саркома (смешан ная мезодермальная саркома);
•другие саркомы матки.
Клиническая картина. Клинические проявления связаны с мес том расположения и скоростью опухолевого роста. Матка быстро увеличивается, по мере ее увеличения присоединяются нарушения менструального цикла, боли в малом тазу, обильные водянистые бели, иногда с неприятным запахом. При возникновении саркомы матки в миомоматозных узлах клинические проявления могут не отличаться от клинической картины миомы матки (субмукозной, субсерозной, интерстициальной).
При инфицировании опухоли и образовании обширных зон не кроза появляется лихорадка, развиваются анемия и быстро насту пает кахексия. От появления первых симптомов до обращения к врачу обычно проходит несколько месяцев.
Саркома матки *• 203
Важным диагностическим признаком является рост миомы в по стменопаузе.
Клинико-анатомическая классификация сарком тела матки
I стадия — опухоль ограничена телом матки.
На стадия — опухоль ограничена эндометрием или миометрием. Пб стадия — опухоль поражает тело и шейку матки, не выходя за
пределы матки.
III стадия — опухоль распространяется за пределы матки, но не выходит за пределы малого таза.
II 1а стадия — опухоль прорастает параметрий, происходит мета статическое поражение придатков матки.
Шб стадия — опухоль поражает параметральную клетчатку, воз можно метастазирование в лимфатические узлы или во влагалище.
IV стадия — опухоль прорастает в соседние органы, распростра няется за пределы малого таза или дает отдаленные метастазы.
Диагностика основывается на данных анамнеза (быстрый рост миомы, рост миомы в постменопаузе, характерные жалобы боль ных).
По данным УЗИ можно заподозрить саркому матки на основа нии неоднородной эхогенности и узловой трансформации матки, участков с нарушением питания и некрозом в узлах. Появляется патологический кровоток со снижением индекса резистентности при допплерографии ниже 0,40.
Аспирационная биопсия малоинформативна при лейомиосаркоме, но позволяет заподозрить карциносаркому и эндометриальную саркому в 30% случаев. Диагностическая информативность гистероскопии и раздельного диагностического выскабливания со ставляет 80—100%. Подтвердить саркому межмышечной локализа ции можно интраоперационно с морфологическим исследованием биоптата.
Лечение в основном хирургическое: расширенная экстирпация матки с придатками. Дополнительно проводят радиационную тера пию с облучением области малого таза в суммарной дозе 45—50 Гр.
Химиотерапия получила широкое распространение при лечении больных в послеоперационном периоде при распространенном опу холевом процессе. С этой целью используют доксорубицин, часто в комбинации с винкристином, дактиномицином или циклофосфаном. При III стадии заболевания проводят комплексную терапию, при IV стадии — полихимиотерапию.
Прогноз при саркомах матки пессимистичный. Даже при I ста дии заболевания у каждой 2-й пациентки отмечается рецидив, а
204
при II и III стадиях он возникает у 90% больных. Выживаемость низкая даже на ранних стадиях саркомы матки, так как быстро появляются отдаленные метастазы.
Прогноз более благоприятный при развитии саркомы в миоматозном узле.
Список литературы
Новак Э. Гинекология. — М., 2002. — С. 690-696.
Стрижаков А.Н., Давыдов A.M. Клиническая трансвагинальная эхография. — М.: Медицина, 1997. — 306 с.
Глава 10
ОПУХОЛИ И ОПУХОЛЕВИДНЫЕ ОБРАЗОВАНИЯ ЯИЧНИКОВ
Опухоли и опухолевидные образования яичников — чрезвычайно часто встречающаяся патология. По данным различных авторов, частота опухолей яичников за последние 10 лет увеличилась с 6—11% до 19—25% всех опухолей половых органов. Большинство опухолей яичников доброкачественные, на их долю приходится 75—87% всех истинных опухолей яичников. Значительную часть кистозных образований яичников составляют опухолевидные ретенционные образования (70,9%).
Анатомическое и гистологическое строение яичников обуслов ливает морфологическое многообразие опухолей. Размеры и масса яичников зависят от объема и количества содержащихся фоллику лов и в норме составляют от 3,0×1,5 х 0,6 до 5,0×3,0x1,5 см и соот ветственно 5—8 г.
Важнейшей структурно-функциональной частью яичника явля ется фолликулярный аппарат. Фолликулы имеют соединительно тканную оболочку (теку), состоящую из текаинтерна и текаэкстерна. Внутри фолликул выстлан фолликулярным эпителием, из которого формируются зернистая и гранулезная оболочки. После дняя связана с созреванием яйцеклетки. Вместе с тека-тканью она участвует в выработке эстрогенных гормонов. Межуточная ткань коркового слоя содержит хилюсные клетки, выделяющие андроге ны. Мозговой слой богато снабжен кровеносными сосудами и не рвами. В течение всей жизни женщины происходят возрастные из менения яичников. В пожилом возрасте прекращается образование граафовых пузырьков, не развиваются желтые тела, уменьшается тека-ткань, наступают фиброз и диффузный склероз яичников.
14. Закал X» 2187.
206 <> Глава 10
Масса яичника с такими изменениями обычно не превышает 2 г. Фолликулы исчезают не сразу, лишь через 4—5 лет после прекра щения менструаций.
Гистогенез опухолей яичников, в том числе доброкачественных, до конца не изучен, чем и объясняются разногласия о происхожде нии той или иной опухоли. Опухоли яичников имеют очень разно образные клинико-морфологические проявления.
Покровный эпителий яичников, яйцеклетки на разных этапах созревания, гранулезные клетки, тека-ткань, лейдиговские клетки, элементы мужской части яичника, рудиментарные эмбриональные структуры, тканевые дистопии, неспецифическая соединительная ткань, сосуды, нервы — все эти компоненты могут быть источника ми самых разнообразных опухолей.
Определенную роль в развитии опухолей яичников играет воз раст женщины. Большинство опухолей яичников развиваются в возрасте от 31 до 60 лет, чаще старше 40 лет, 50% составляют пациентки в постменопаузальном периоде. Рост опухоли начина ется задолго до ее обнаружения. Каждая 3-я больная наблюдается по поводу объемного образования в придатках матки от несколь ких месяцев до 4—5 лет и безуспешно лечится от предполагаемого воспаления придатков матки. Перенесенные заболевания, преморбидный фон имеют большое значение в связи с нарушением реф лекторных взаимоотношений в системе гипоталамус—гипофиз- яичник.
Факторы риска по возникновению опухолей яичников опреде ляют пути профилактики этого заболевания.
Факторы риска опухолей яичников: раннее или позднее менар хе, позднее (после 50 лет) наступление менопаузы, нарушения мен струального цикла. С риском возникновения опухолей яичников связаны и сниженная репродуктивная функция женщины, беспло дие, невынашивание. Хронические воспалительные заболевания придатков матки могут формировать преморбидный фон опухоле вого процесса.
В последние годы изучают роль эпидемиологических и генети ческих факторов в этиологии опухолей яичников. Определенное значение имеют окружающая среда, питание, привычки, обычаи.
В современной онкогинекологии используется международная классификация опухолей яичников, основанная на микроскопи ческой характеристике опухолей с учетом клинического течения заболевания. Опухоли каждой нозологической группы подразделя ют на доброкачественные, пограничные и злокачественные.
Опухоли и опухолевидные образования яичников «• 207
1.Эпителиальные опухоли (цистаденомы)
A. Серозные опухоли
/.Доброкачественные:
а) цистаденома и папиллярная цистаденома; б) поверхностная папиллома; в) аденофиброма и цистаденофиброма.
2.Пограничные (потенциально низкой злокачественности): а) цистаденома и папиллярная цистаденома; б) поверхностная папиллома; в) аденофиброма и цистаденофиброма.
3.Злокачественные:
а) аденокарцинома, папиллярная аденокарцинома и цистаденокарцинома; б) поверхностная папиллярная карцинома;
в) злокачественная аденофиброма и цистаденофиброма.
Б.Муцинозные опухоли
/.Доброкачественные:
а) цистаденома; б) аденофиброма и цистаденофиброма.
2.Пограничные (потенциально низкой злокачественности): а) цистаденома; б) аденофиброма и цистаденофиброма.
3.Злокачественные:
а) аденокарцинома и цистаденокарцинома; б) злокачественная аденофиброма и цистаденофиброма.
B.Эндометриоидные опухоли
/.Доброкачественные:
а) аденома и цистаденома; б) аденофиброма и цистаденофиброма.
2.Пограничные (потенциально низкой злокачественности): а) аденома и цистаденома.
3.Злокачественные:
а) карцинома:
1)аденокарцинома;
2)аденоакантома;
3)злокачественная аденофиброма и цистаденофиброма. б) эндометриоидная стромальная саркома.
Г.Светлоклеточные опухоли
/.Доброкачественные:
а) аденофиброма.
2. Пограничные (потенциально низкой злокачественности).
1 4*
Источник

Год выпуска: 2012
Автор: Г.М. Савельева, В.Г. Бреусенко
Жанр: Гинекология
Формат: PDF
Качество: OCR
Описание: С момента последнего издания учебника гинекологии прошло 5 лет, он востребован и не лежит на полках.
Новое время характеризуется развитием новых технологий в гинекологии, которые внедряются в практику, меняя врачебные подходы к диагностике и лечению многих заболеваний.
С внедрением в практику фокусированной ультразвуковой абляции, эмболизации маточных артерий появилась возможность малоинвазивного лечения миомы матки, создания условий для более бережной миомэктомии и сохранения репродуктивной функции.
По-новому в настоящее время рассматривается проблема рака шейки матки в связи с уточнением его этиологии — появились новые возможности вакцинопрофилактики этого опасного заболевания.
Реконструктивная хирургия при пролапсе гениталий, несостоятельности тазового дна, стрессовом недержании мочи сегодня также претерпела существенные изменения, более широко используют проленовые сетки, внедрена в практику операция «пролифт».
Внедрение трехмерного ультразвукового сканирования способствует более точному определению характера яичниковых образований, позволяет правильно выбрать хирургическую тактику.
Постоянно совершенствуются методы контрацепции, знание которых необходимо каждому врачу.
В соответствии с пожеланиями студентов авторы стремились к тому, чтобы объем учебника существенно не увеличился. Вопросы, предлагаемые в конце каждой главы, помогут студентам проконтролировать свои знания.
Авторский коллектив благодарит зав. кафедрой патологической анатомии Московского государственного медико-стоматологического университета доктора медицинских наук, профессора О.В. Зайратьянца за предоставленный иллюстративный материал по гистологии.
Надеемся, учебник «Гинекология» станет настольной книгой для студентов и начинающих врачей, преподавателей, а дополнительные материалы пополнят знания и облегчат их усвоение.
Содержание учебника
«Гинекология»
Методы обследования гинекологических больных
- Анамнез и осмотр
- Специальные методы исследования
- Инструментальные методы исследования
Нейроэндокринная регуляция менструального цикла
ДЕТСКАЯ ГИНЕКОЛОГИЯ
Анатомо-физиологические особенности девочки в процессе созревания репродуктивной системы
Пороки развития половых органов
- Непроходимость влагалища и шейки матки
- Удвоение матки и влагалища
- Аплазия матки и влагалища
Нарушения полового развития девочек
Маточные кровотечения пубертатного периода
Вульвовагиниты у девочек
Травмы половых органов у девочек
ОБЩАЯ ГИНЕКОЛОГИЯ
Нарушения менструального цикла
- Аменорея
- Аменорея центрального генеза
- Яичниковая аменорея
- Надпочечниковая аменорея
- Аменорея, обусловленная патологией щитовидной железы
- Маточная форма аменореи
- Определение уровня и характера поражения системы регуляции менструальной функции при аменорее. Общие принципы терапии
Физиология и патология периода пре- и постменопаузы
Воспалительные заболевания женских половых органов
- Воспалительные заболевания нижних отделов половых путей
- Инфекционные заболевания влагалища
- Воспалительные заболевания верхних отделов половых путей (органов малого таза)
Эндометриоз
Заболевания вульвы и влагалища
- Доброкачественные заболевания вульвы и влагалища
- Фоновые и предраковые процессы вульвы
- Злокачественные опухоли вульвы и влагалища
Заболевания матки
- Внутри маточная патология
- Рак эндометрия
- Рак маточной трубы
- Миома матки
- Саркома матки
- Заболевания шейки матки
- Рак шейки матки
Заболевания яичников
- Опухолевидные образования придатков матки
- Опухоли яичников
- Рак яичников
«Острый живот» в гинекологии
- Внематочная беременность
- Апоплексия яичника
- Перекрут ножки опухолей придатков матки
- Некроз миоматозного узла
- Использование вспомогательных репродуктивных технологий в лечении женского и мужского бесплодия
Техника типичных операций на внутренних половых органах
- Оперативная техника некоторых лапароскопических операций
Список литературы
купить книгу «Гинекология»
скачать учебник «Гинекология»
Источник