Миома матки и гистеросальпингография
Названия некоторых медицинских процедур звучат очень непривычно в силу своего иноязычного происхождения. К таким относится термин «гистеросальпингография» (hystera (греч.) – матка, salpinx, salpingis (лат.) – труба, grapho (греч.) – писать, рисовать). Процедура представляет собой описание состояния полости матки и проходимости фаллопиевых труб. Такой тип диагностики помогает обнаружить причину бесплодия. Какие виды этого исследования бывают и какой из них выбрать – об этом речь пойдет в нашей статье.
Что такое гистеросальпингография и ее разновидности
Термин «гистеросальпингография» – не единственный из тех, что вы можете встретить в направлении врача, назначающего вам проверку проходимости маточных труб. В медицинской науке сложилась традиция по-разному называть эту процедуру в зависимости от способа, которым она проводится, или от того, какого результата врач хочет добиться от диагностики. Например, нередко в среде специалистов используются такие синонимы, как «метросальпингография» (МСГ), «гидросальпингография» или «утеросальпингография» (УСГ). В тех случаях, когда диагностику проводят с помощью ультразвука, ее называют гистеросальпингосонографией (ГССГ, или УЗИ ГСГ) или ультразвуковой гистеросальпингоскопией (УЗГСС или ЭхоГСС).
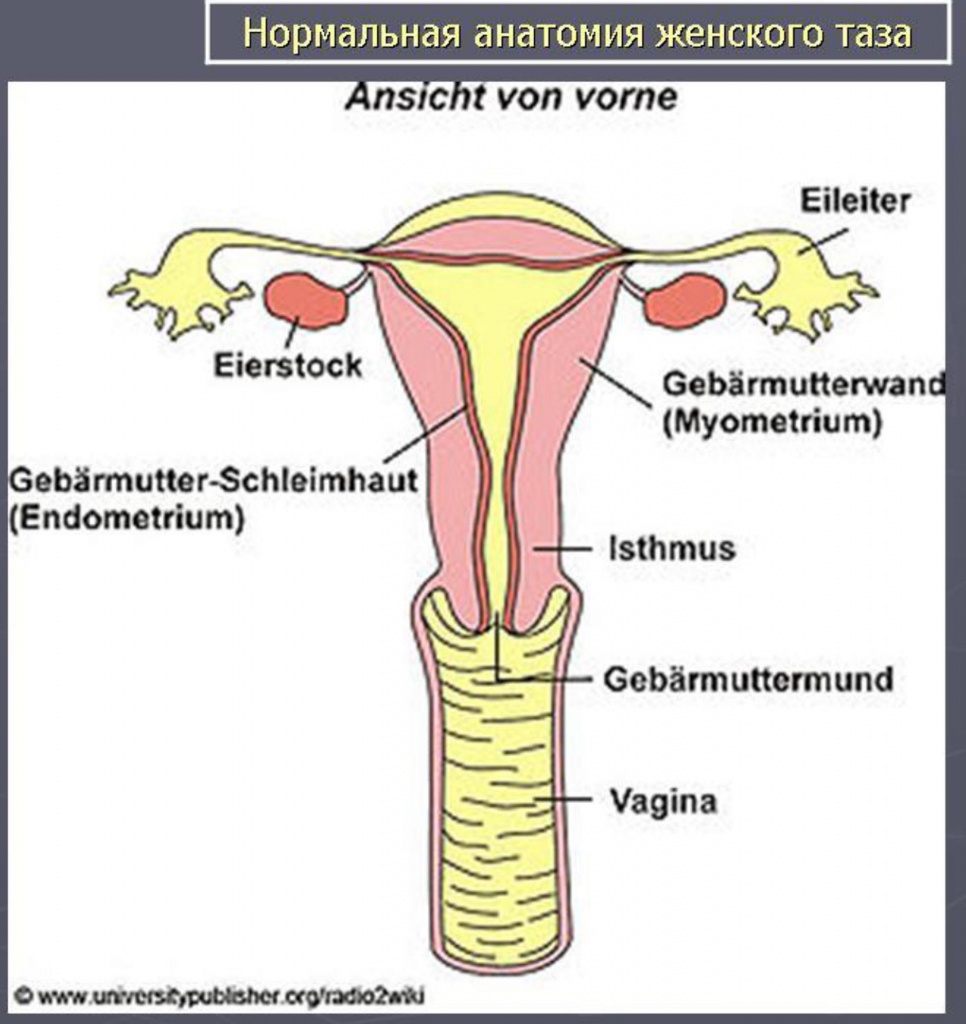
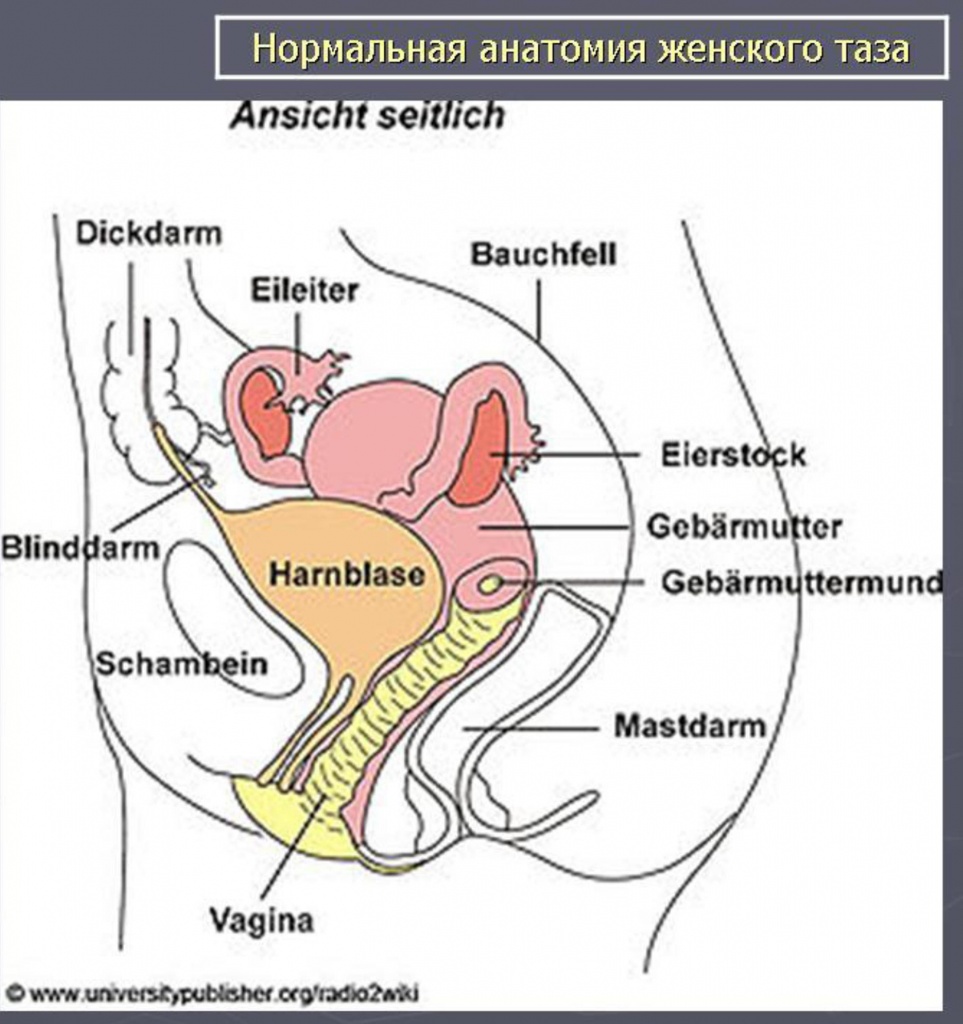
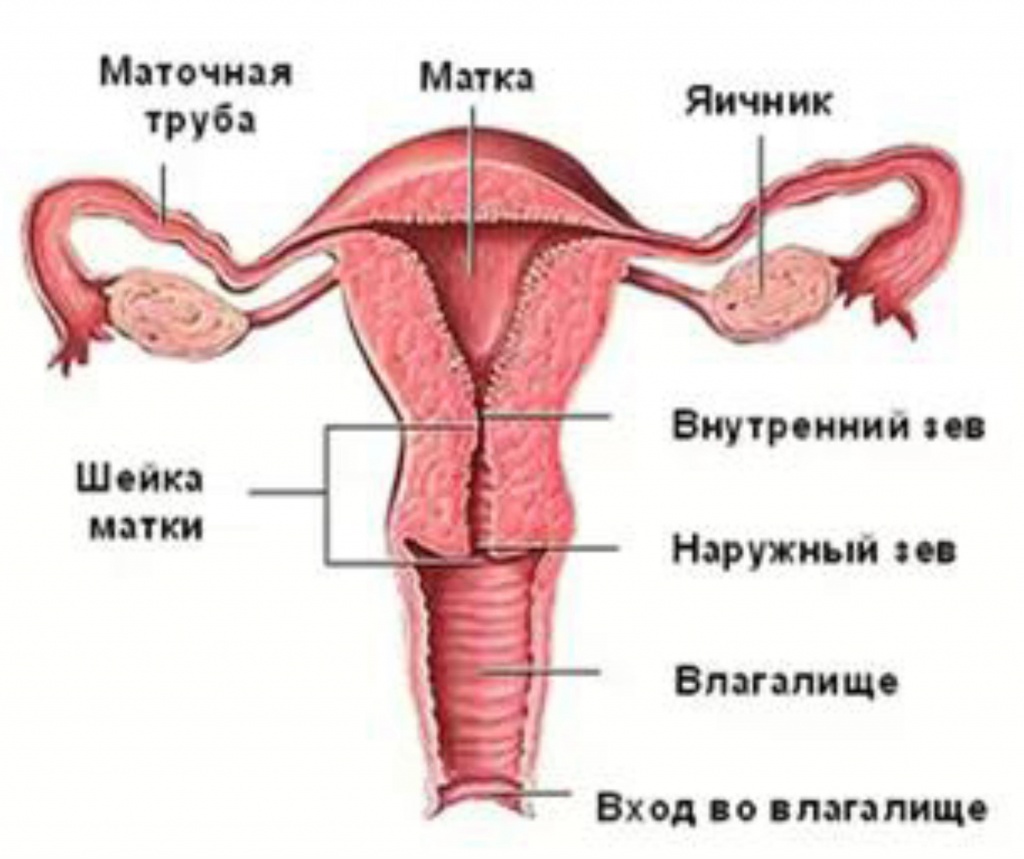
Данную процедуру вне зависимости от ее названия и разновидности назначают для исследования проходимости маточных (фаллопиевых) труб. Фаллопиевы трубы – это парный орган репродуктивной системы женщины. Они играют роль своеобразных коридоров, по которым оплодотворенная яйцеклетка попадает из яичников в матку. Если на пути будущего эмбриона окажутся спайки, рубцы, извитости или перетяжки, процесс зачатия не будет завершен. Именно для выяснения обстоятельств, препятствующих беременности, врач и назначает ГСГ. Диагностику проводят путем заполнения маточных труб и матки особым веществом. Затем через наполненные органы пропускают рентгеновские лучи или ультразвуковые волны. Процедура не представляет угрозы для здоровья, так как доля облучения от рентгена в современных аппаратах очень мала, а ультразвук, в принципе, не опасен.
Выбор рентгеновского излучения или ультразвуковых волн обусловлен целью исследования и влечет за собой принципиальную разницу в методике проведения процедуры.
- При проведении
ультразвуковой ГСГ
в качестве контрастной жидкости используется стерильный физиологический раствор (0,9% раствор хлорида натрия), а через влагалище (трансвагинально) направляются ультразвуковые волны. Результатом прохождения ультразвука через наполненные физраствором органы является изображение, которое транслируется на экран компьютера. Исследование проводится в реальном времени. - При проведении
рентгеновской ГСГ
пациентке также вводится водорастворимый препарат (например, кардиотраст, верографин или аналоги, которых более десятка), отражающий рентгеновское излучение благодаря содержанию соединений йода в объеме от 50% до 76%. Затем при помощи специального аппарата делается один или несколько снимков полости матки.
У каждого метода есть свои преимущества. ЭхоГСГ не вызывает таких неприятных ощущений у пациентки, как рентгеновская, но имеет большую погрешность. Например, если во время процедуры из-за спазма одна стенка трубы прижмется к другой, на мониторе изображение будет выглядеть как спайка. Но этот вид диагностики, по мнению врачей, производит дополнительный лечебный эффект. В процессе исследования жидкость давит на незначительные спайки внутри труб и разрывает их, повышая тем самым проходимость маточных труб. Вероятность беременности возрастает.
Рентгенографическое исследование намного более эффективный метод, нежели УЗИ, как в плане точности результатов, так и в плане функциональности: снимки после ГСГ с использованием рентгена остаются на носителе и их могут просмотреть несколько врачей.
Показания и противопоказания метода диагностики
Отсутствие беременности – основная, но не единственная причина получить от врача направление на ГСГ. Показаниями к гистеросальпингографии с применением ультразвука является подозрение на туберкулез полости матки и труб, внутриматочную патологию (подслизистая миома матки, полипы и гиперплазия эндометрия, внутренний эндометриоз).
УЗИ-гистеросальпингографию могут назначить на различные дни менструального цикла. Это зависит от предполагаемого диагноза: для выявления проходимости маточных труб, истмикоцервикальной недостаточности – во вторую фазу цикла, при подозрении на внутренний эндометриоз – на 7-8-й день цикла, при подозрении на подслизистую миому матки – в любую фазу цикла.
Рентгенологическое исследование проводится для комплексного обследования уточнения причин бесплодия, при подготовке к ЭКО и искусственной внутриматочной инсеминации. Кроме того, процедура назначается при подозрении на аномалии развития матки (нарушение анатомического строения, недоразвитие матки), внутриматочных сокращениях, вызванных воспалительным процессом после выкидыша или аборта, подготовке к полостным операциям (для исключения спаечного процесса). Рентгеновская ГСГ проводится в первой половине менструального цикла, потому что в это время эндометрий (внутренний слой слизистой оболочки матки) достаточно тонкий, что позволяет отразить общую картину наиболее точно. Самое результативное время для назначения процедуры – промежуток между первым днем, когда у женщины нет выделений после месячных, и овуляцией: 6–12 день (при 28-дневном цикле).
Обратите внимание!
Бывает, что врачи не уточняют, к какому виду ГСГ (рентгеновской или ультразвуковой) следует прибегнуть пациентке – в этом случае женщина выбирает сама. Однако в силу невысокой точности УЗИ исследования, после него (если есть подозрения на непроходимость) врач может назначить рентгеновскую гистеросальпингографию.
Гистеросальпингографию нельзя делать при воспалении матки и придатков, беременности на любом сроке, при тяжелых формах заболеваний сердца и сосудов, аллергии на йод (контрастное вещество для рентгенографии всегда содержит йод). Кроме всего вышеперечисленного противопоказанием к процедуре будут являться инфекционные или бактериальные заболевания влагалища (в этом случае есть возможность занести инфекцию глубже по фаллопиевым трубам).
Как делают гистеросальпингографию? Описание методики проведения
Подготовка к рентгеновской ГСГ и ГСГ с использованием ультразвука различается незначительно.
Предварительно пациентка обязана пройти обследование и убедиться, что не беременна (рентген опасен для эмбриона), не больна сифилисом, ВИЧ, гепатитом В и С, сдать мазок на проверку микрофлоры влагалища и сделать УЗИ малого таза.
Накануне исследования врачи рекомендуют сделать клизму. Любой из способов ГСГ делается на голодный желудок. За 1,5 часа до начала процедуры с использованием рентгена можно выпить не больше одного стакана воды без газа. Если же проводится УЗИ исследование, пить нужно как можно больше: для того чтобы изображение было четким, мочевой пузырь должен быть наполнен. Саму процедуру проводят без обезболивания, но пациентке могут предложить принять спазмолитические и седативные средства, которые позволят снять спазмы мышц и излишнюю нервозность.
Обратите внимание!
Перед процедурой любого вида ГСГ в период с наступления последней менструации и до самой процедуры нельзя заниматься сексом, даже защищенным. После того, как была проведена ГСГ с рентгеном, в течение одного менструального цикла не допускается зачатие, однако, это правило не распространяется на ультразвуковое исследование.
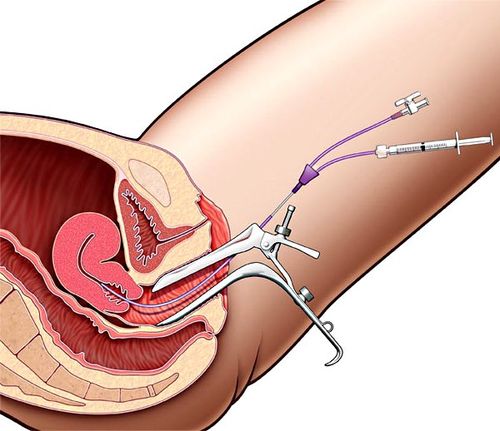
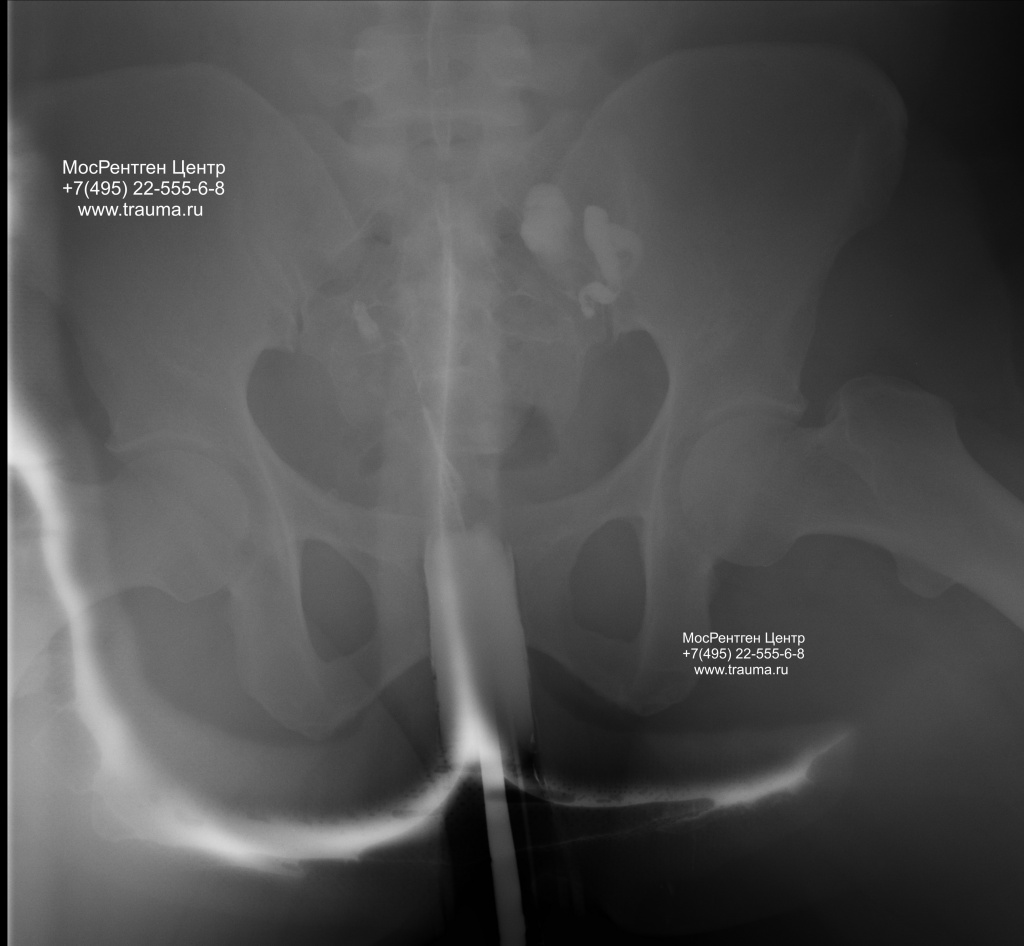
Перед тем, как лечь на специальный прозрачный стол для рентгена, пациентка опорожняет мочевой пузырь и снимает все металлические украшения или детали одежды, находящиеся в зоне рентгеновского снимка. Женщину укладывают так, чтобы ее таз был на краю стола, а ноги – на специальных держателях. После обработки наружных половых органов дезинфицирующим раствором во влагалище вводят ложкообразные зеркала. Это нужно для того, чтобы врач смог вытереть сухим ватным шариком стенки влагалища, а потом продезинфицировать их. С помощью катетера в матку через шеечный канал подается подогретое до температуры тела контрастирующее вещество. Врач вводит жидкость, затем с помощью рентгеновского аппарата делает первый снимок, который позволяет увидеть полость матки. После этого вводится в два раза больше контраста уже под давлением, оно проталкивает жидкость вверх по маточным трубам. Если они проходимы – контрастное вещество вытекает в брюшную полость. В этот момент делается второй и при необходимости третий рентгенологические снимки. Вся процедура занимает 30-40 минут.
Разница в проведении процедуры УЗИ ГСГ на этом этапе заключается в природе вводимого в матку вещества и времени процедуры – врач отслеживает процесс передвижения физиологического раствора одновременно с проведением «ультразвуковых» манипуляций (вводит через влагалище специальный датчик), поэтому это занимает не полчаса, а 15 минут.
Интерпретация результатов
В результате рентгеновской гистеросальпингографии пациент получает снимки матки и фаллопиевых труб (рентгенограмму), в результате УЗИ исследования – заключение врача. Рентгенограмму обычно выдают через несколько часов, заключение – после процедуры. Если показатели нормальные, то на рентгенограмме полость матки отображается в форме равнобедренного треугольника с вершиной внизу и основанием 4 см. Маточные трубы – в виде лентообразных теней. На снимке врач обычно видит три анатомические части каждой трубы: интерстициальную, истмическую и ампулярную. Интерстициальная выглядит как короткий конус, сначала сужающийся, а потом переходящий в длинный отдел (истмический), за ним идет ампула трубы. Если проходимость труб не нарушена, за ампульярным отделом врач видит изображения, отдаленно похожие на дым от сигареты, это – контрастная жидкость, которая вытекла из ампулы трубы и растеклась по брюшной полости.
Если в брюшном отверстии трубы есть спайки или воспаления, то в яйцеводах присутствует особое вещество (экссудат), которое растягивает ампулярную часть трубы. Контрастное вещество, доходя до места расширения, смешивается с экссудатом и создает отчетливую картину увеличения маточной трубы (ее ампулярной части). На снимке вместо ленты, какой должна быть труба в норме, явно «читается» изображение колбы.
Источник
 13.04.2017
13.04.2017
Гистеросальпингография
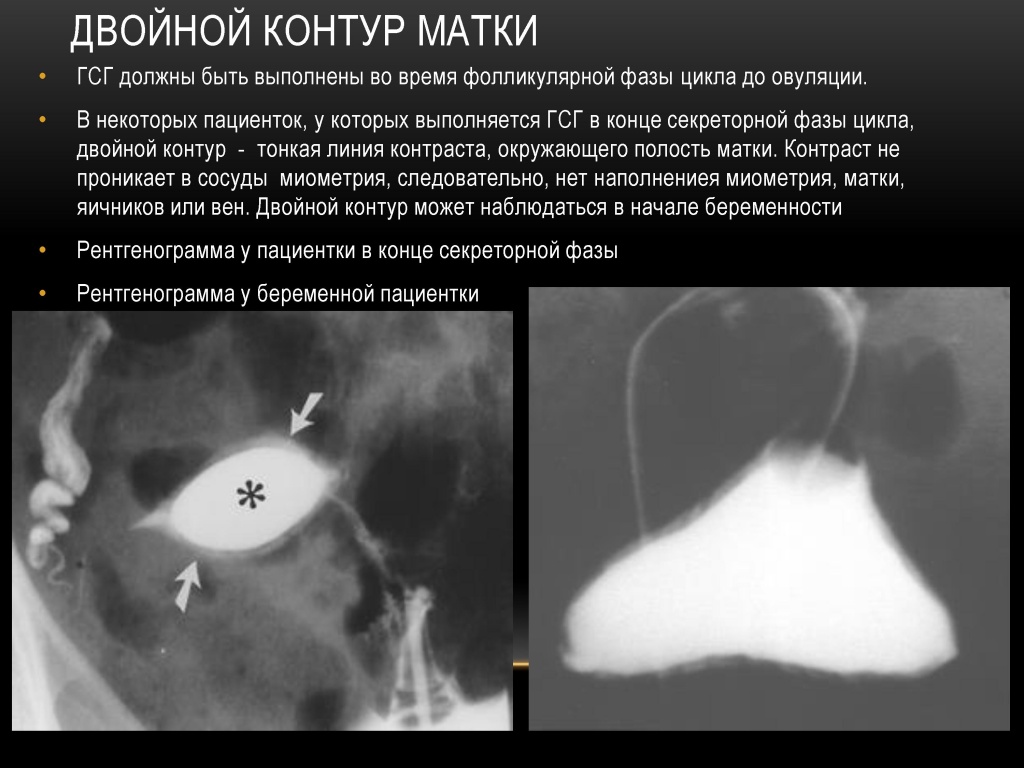
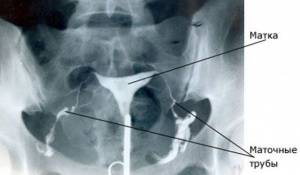
Гистеросальпингография — способ визуализировать положение и внутренний контур матки и маточных труб при помощи введения в них контрастного вещества и выполнения рентгенограммы.
Гистеросальпингография (ГСГ) — способ увидеть положение и внутренний контур матки и маточных труб при помощи введения в них контрастного вещества и выполнения рентгенограммы.
Заказчик попросил компанию МосРентген Центр помочь в отработке методики гистеросальпингографии прежде всего для пациенток, которые не могут забеременеть.
Использовался цифровой рентген на базе рентгенаппарат Poskom PXP-60HF и рентгеновского оцифровщика Vita CR Carestream
Есть наблюдение, что сразу после ГСГ может наступить беременность. Возможно, что связано с пробиванием «пробки» в маточных трубах при введении контраста при тугом наполнении, во второй фазе процедуры.
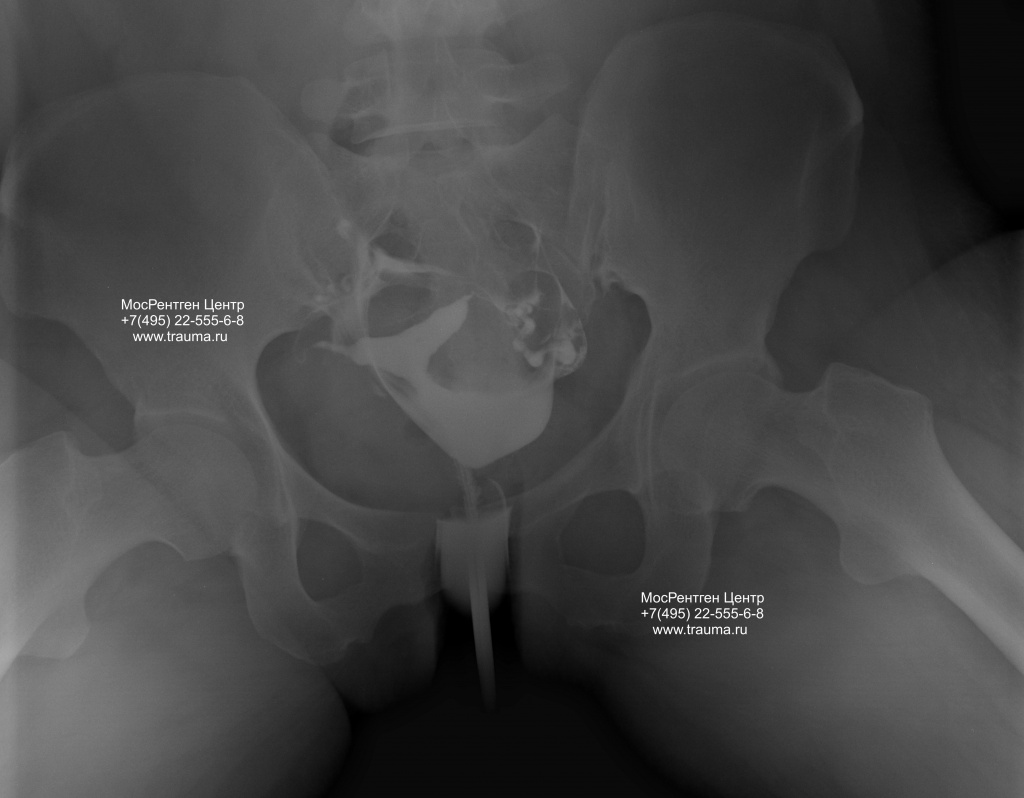
Режим рентгенографии — как при рентгенографии позвоночника.
Толщина зоны интереса — 35 см, без подготовки кишечника. По правой стороне хорошо виден дугообразный след от контраста — это появление рубца после кесарева сечения. Видны обе трубы.
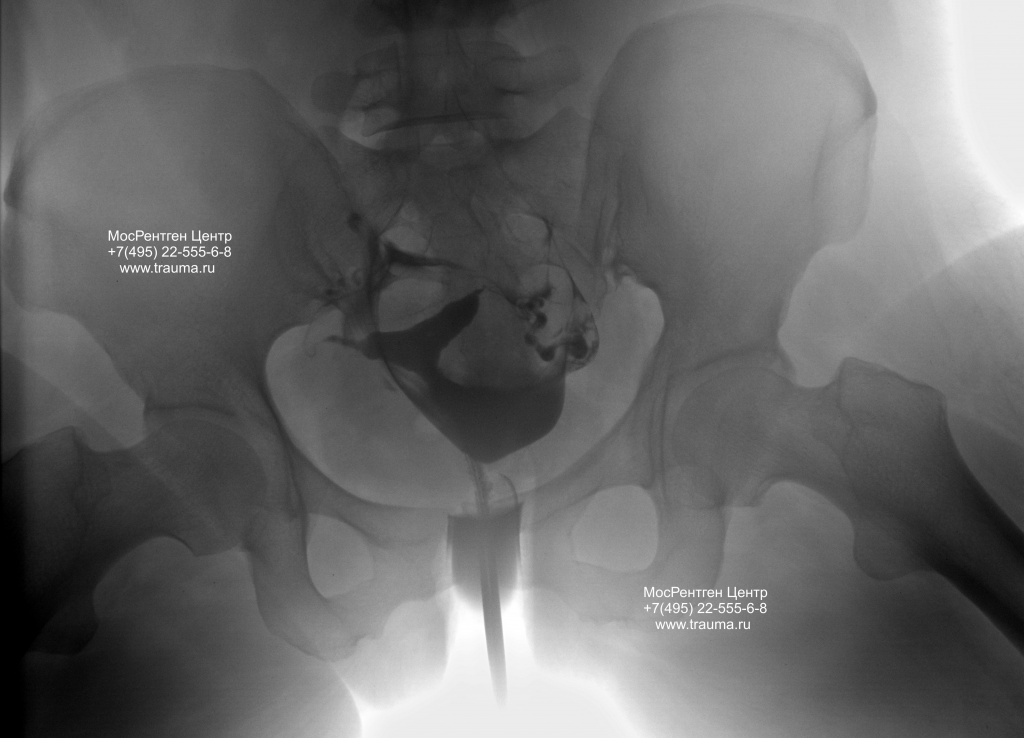
Инверсия
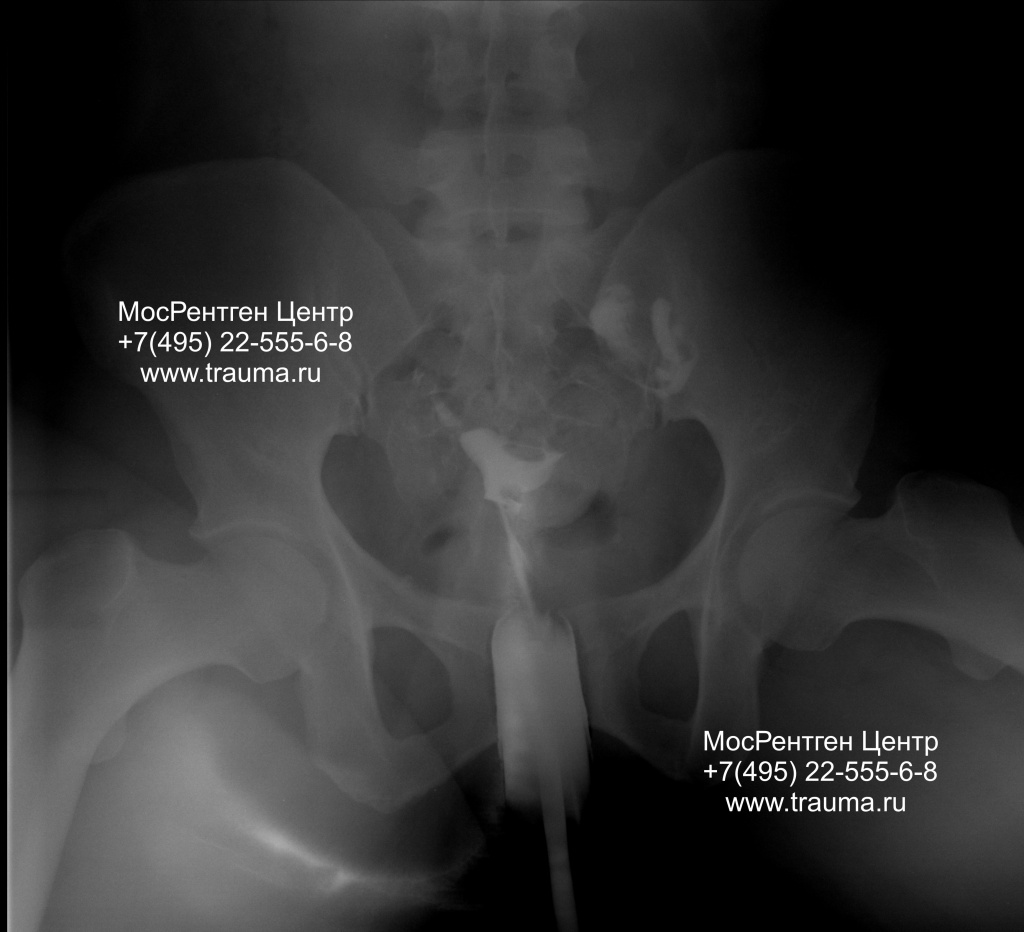
Толщина зоны интереса 25 см. 1 стадия ГСГ, видно контрастирование левой трубы, правая не видна
При тугом наполнении катетер выскочил и мы сняли красивую лужу
Показания к гистеросальпингографии:
Подозрение на трубное бесплодие
Туберкулез полости матки, труб
Внутриматочная патология (подслизистая миома, полипы, гиперплазия эндометрия, внутренний эндометриоз)
Аномалии развития матки
Внутриматочные сращения
Инфантилизм
Истмико-цервикальная недостаточность
Особенности ГСГ:
В период пролиферации эндометрия — латеральные стенки втянуты
В стадию секреции за несколько дней до начала менструации — латеральные стенки выпуклые
Чем короче треугольник матки на снимке, тем больше «завернута» матка кпереди или кзади (антефлексио, ретрофлексио), при резкой гиперфлексио — определяется перевернутый вниз основанием треугольник.
В 1-ю половину цикла, контуры цервикального канала зазубрены, канал расширен. Во 2-ю половину — наоборот.
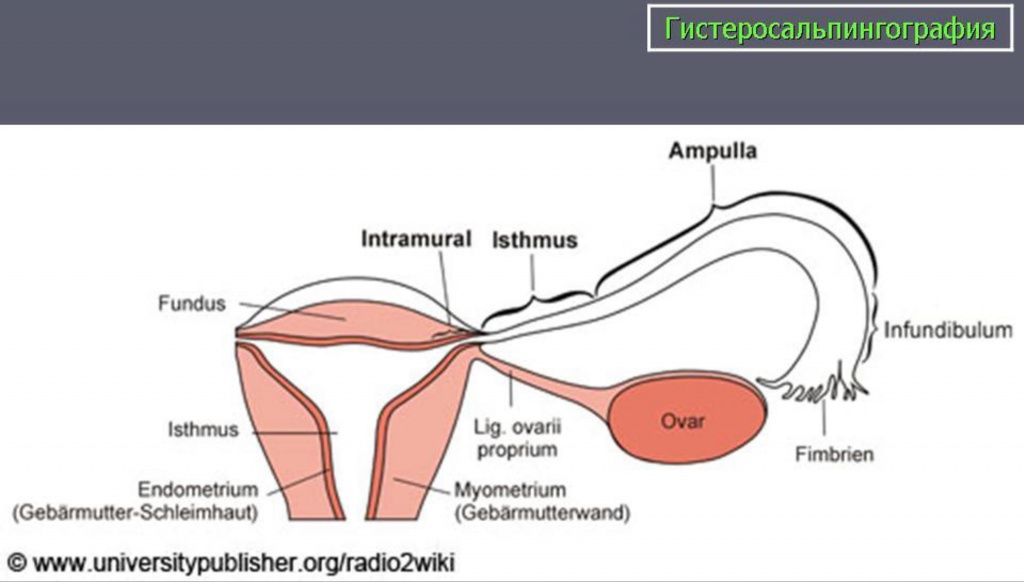
Нормальная гистеросальпингограмма.
Полость тела матки — равнобедренный треугольник вершиной вниз. Основание треугольника (равно 4 см) соответствует дну полости матки, у вершины расположен анатомический внутренний маточный зев.
В нижнем отделе полость тела матки переходит в перешеек. Длина перешейка 0,8 — 1,0 см, за ним начинается канал шейки матки. Его форма может быть конической, цилиндрической, веретёнообразной и зависит от фазы цикла.
Трубы — в виде тонких, иногда довольно извилистых лентообразных теней.
3 анатомические части трубы: интерстициальная, истмическая и ампулярная.
Интерстициальный отдел — в виде короткого конуса, переходящего после некоторого сужения в истмический отдел. Переход истмического отдела в ампулярный не всегда отчётлив.
Контрастная жидкость из ампулы трубы вытекает в виде полоски и затем размазывается по брюшной полости в виде дыма горящей сигареты.
Показатель хорошей проходимости труб — растекание контрастного вещества по брюшине в отдалённые от ампулы места.
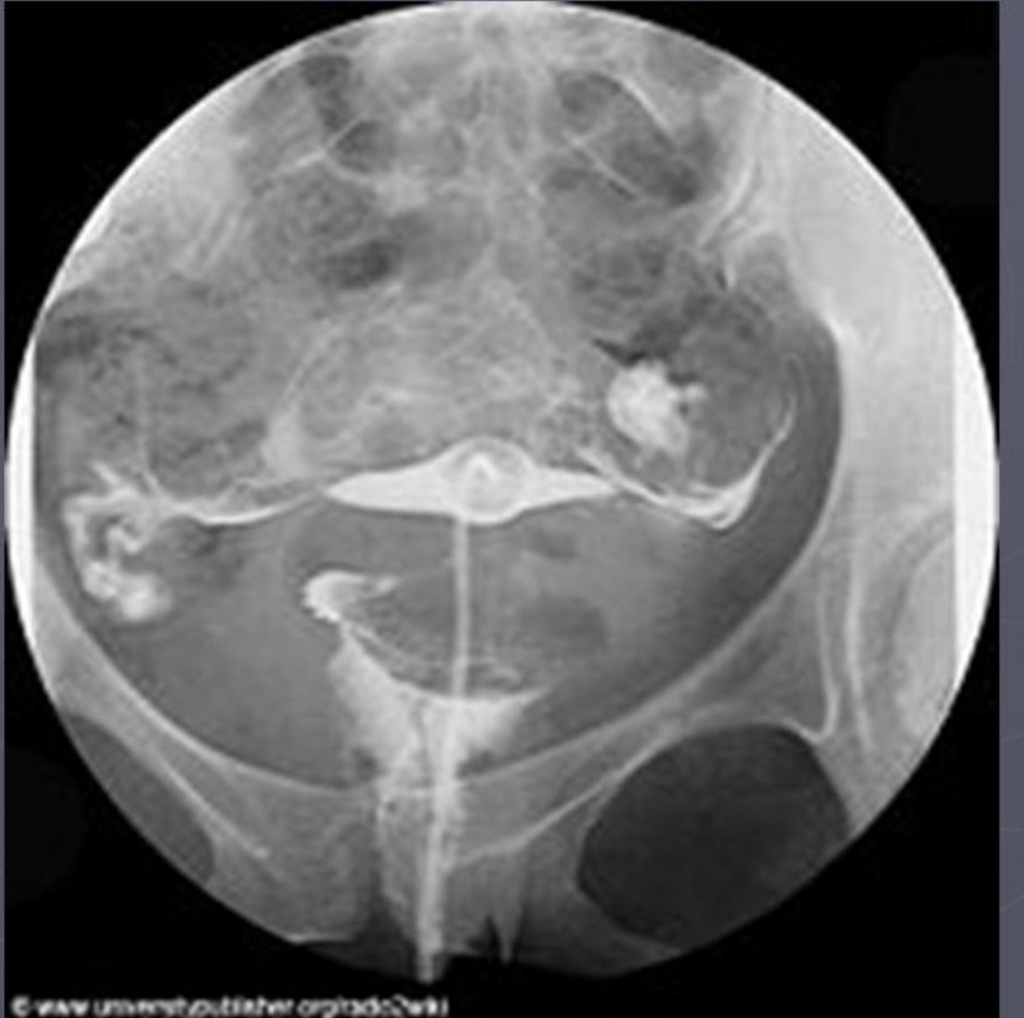
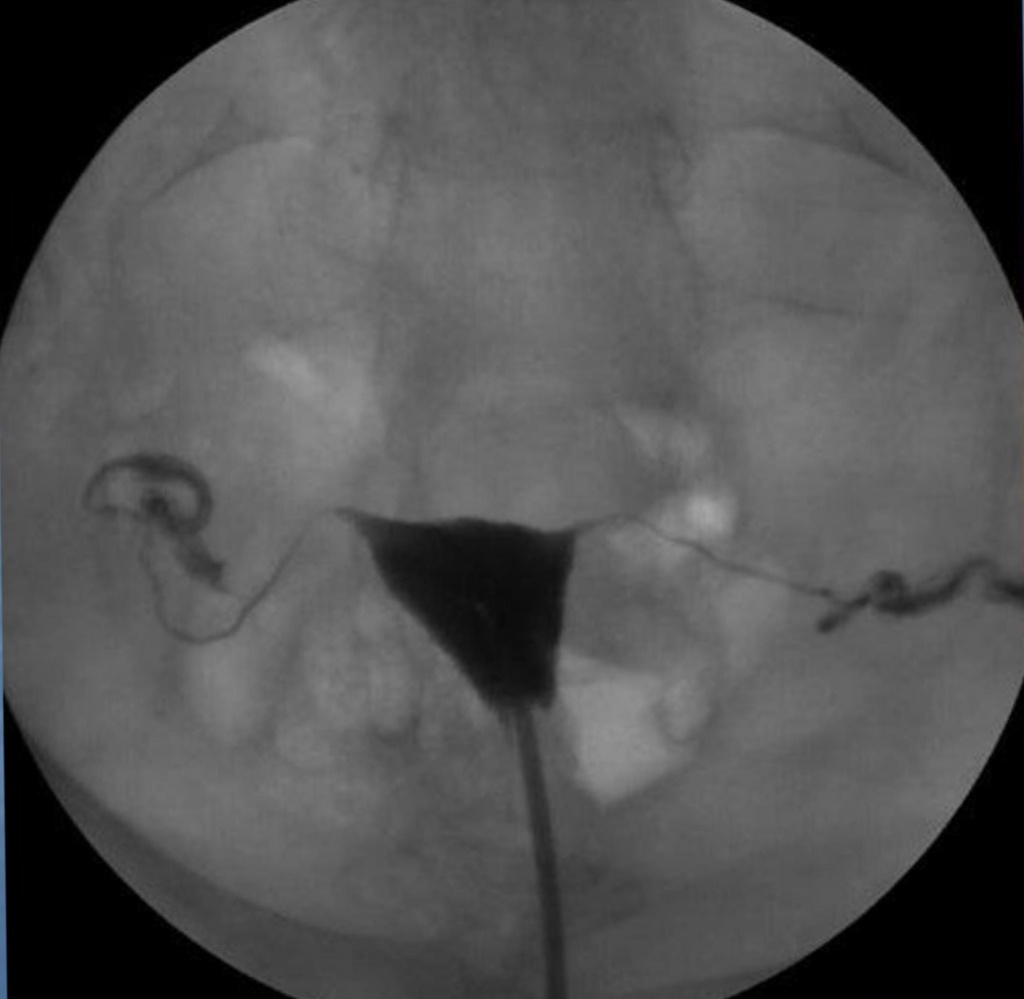
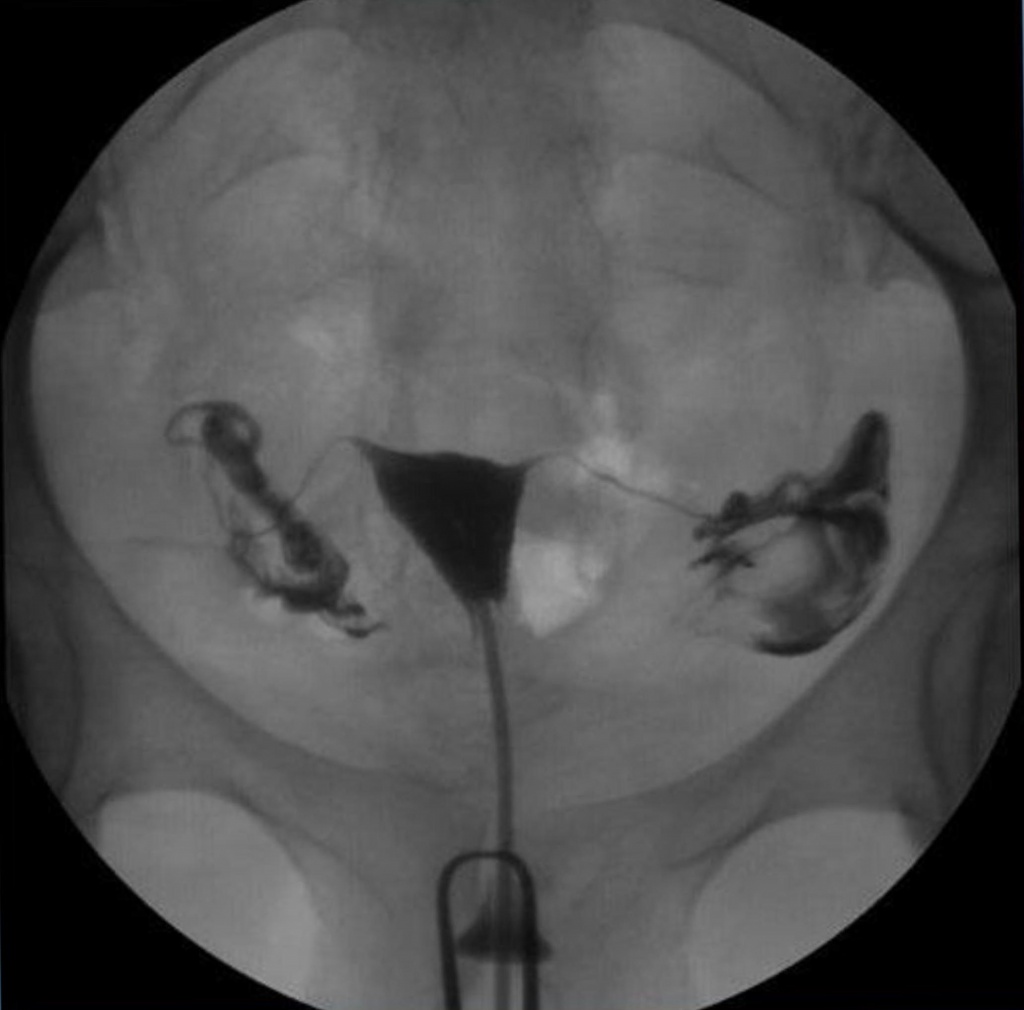

При ГСГ могут быть выявлены следующие патологические состояния:
• подслизистая миома матки;
• полипы матки;
• эндометриоз;
• аденомиоз;
• аномалии развития матки;
• спайки в матке;
• рак эндометрия;
• истмико-цервикальная недостаточность;
• непроходимость маточных труб;
• гидросальпинкс.
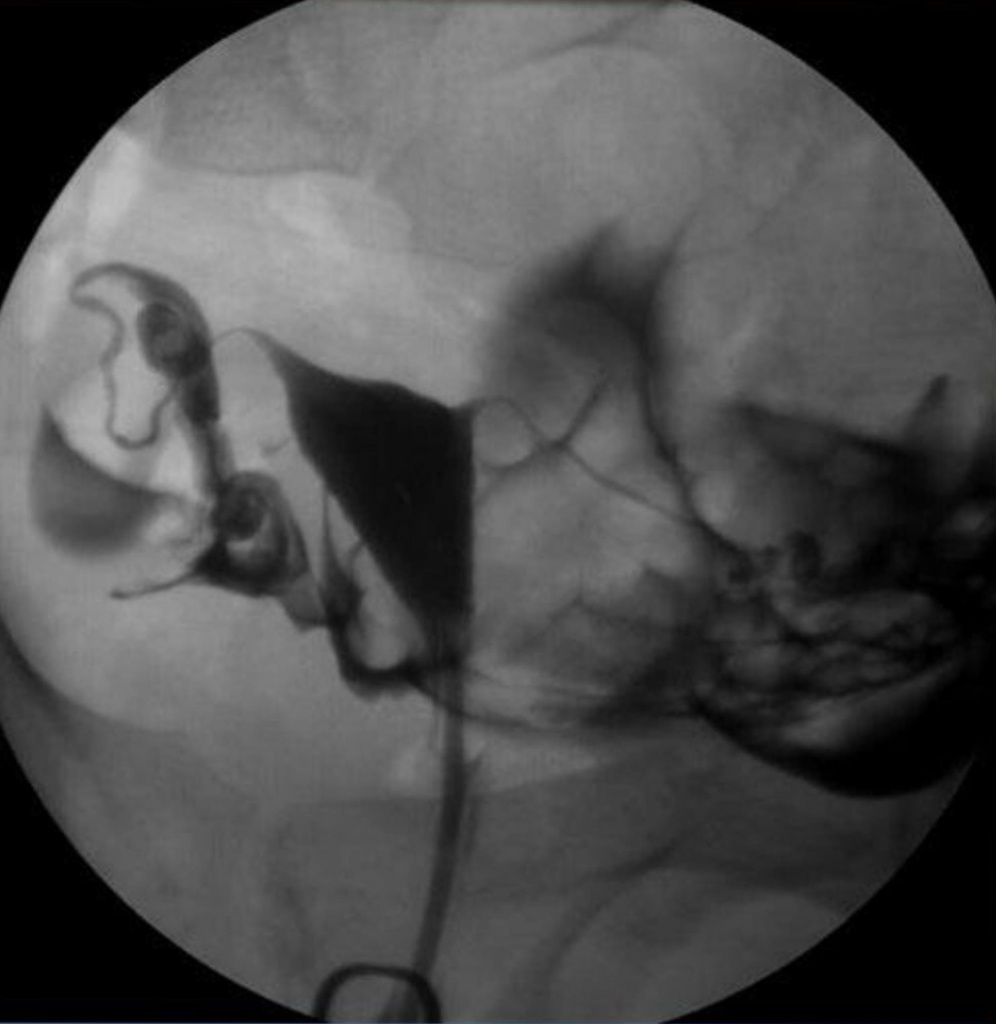
Обе трубы непроходимы в интерстициальных отделах. ГСГ выглядит так:

Правая маточная труба непроходима в истмическом отделе, левая непроходима в ампуллярном отделе.

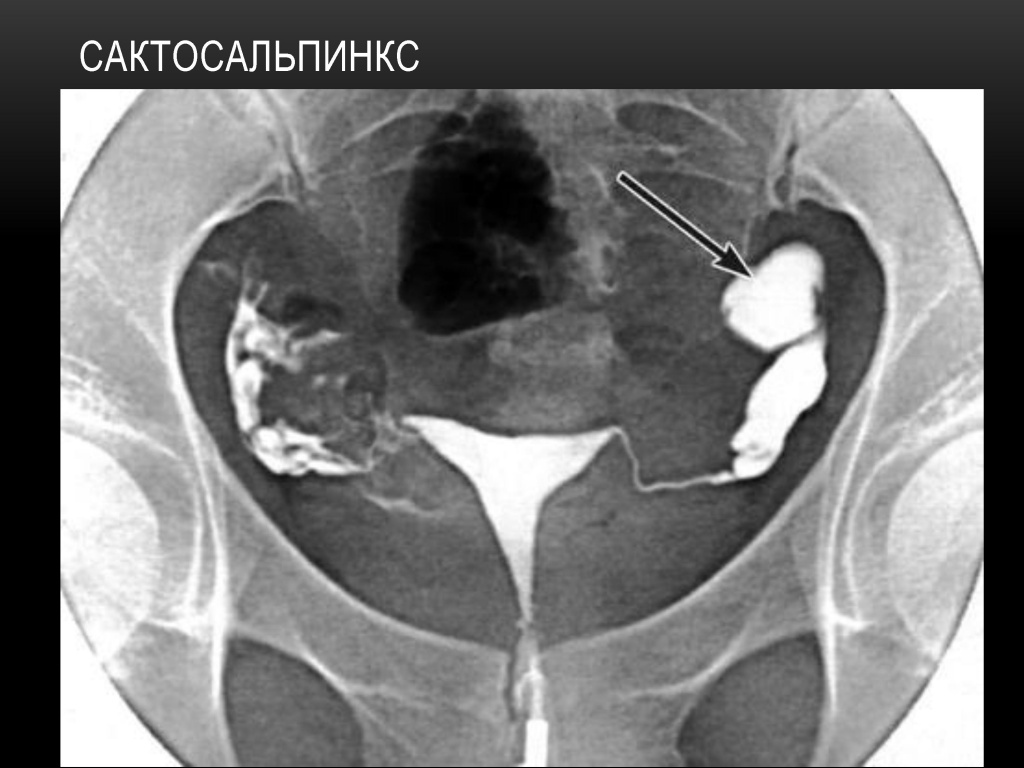
Правая маточная труба отсутствует, левая непроходима. Сактосальпинкс – труба в виде мешка.
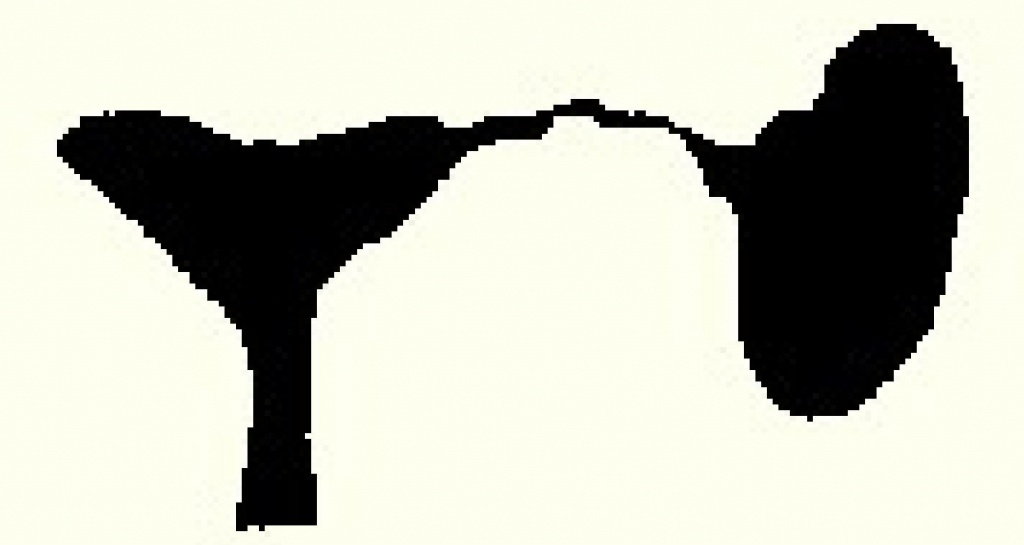
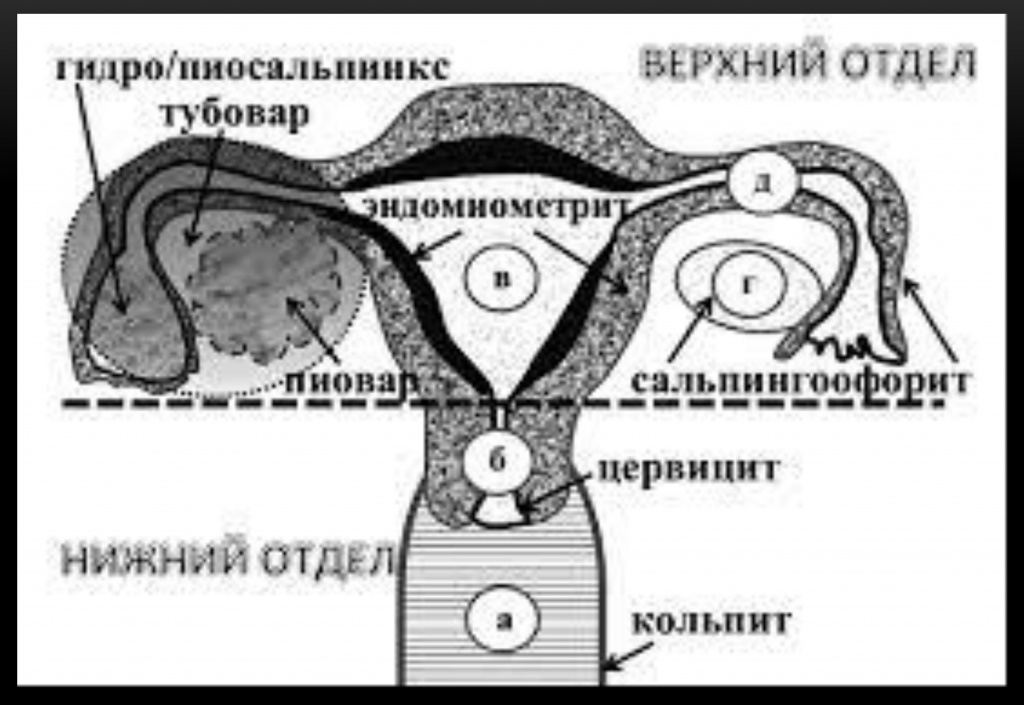
Варианты непроходимости маточных труб:

Сактосальпинкс:
Туберкулез половых органов: 3 варианта по Мадсен
• Неровные контуры труб, состоящие как бы из отдельных сегментов
• Гладкие, ригидные, сплошные контуры труб ,напоминающие по форме трубку для курения («толщиной с карандаш»)
• Фистулоподобные расширения труб
Вероятные признаки туберкулеза: истмическая часть трубы сужена, множественные складки в ампулярном отделе, напоминающие фистулезные ходы; перистальтика в трубах отсутствует.
Весьма вероятные признаки: небольшая деформированная полость тела матки (1/5 или % длины канала шейки матки), интравазация матки, перистальтика в трубах отсутствует — ригидны; на концах труб расширения — как «ватные затычки».
Надежные признаки: кальцификация л/узлов, яичников и труб
Если ампулярный отдел склеивается неполностью, контраст через стенозированное отверстие частично проникает в брюшную полость, а колбообразно расширенный ампулярный отдел трубы сохраняется, формируя «вентельный» сактосальпинкс.
При спаечном процессе в брюшной полости контрастное вещество проникает в осумкованные полости — определяются контрастные образования различной величины и формы.
ГСГ при бесплодиии помогает распознать часто бессимптомно протекающий туберкулёз женских половых органов.
ТБЦ поражает ампулярный и истмический отделы труб в виде облитерации просвета ампулярного отдела, истмические отделы ригидные, нередко расширены и заканчиваются бульбообразными утолщениями на конце. Рентгенологически — «трубка для курения».
При туберкулёзном эндометрите в далеко зашедших случаях возникает деформация полости матки, частичная или полная её облитерация. На рентгенограмме — резко деформированная, небольших размеров полость матки.
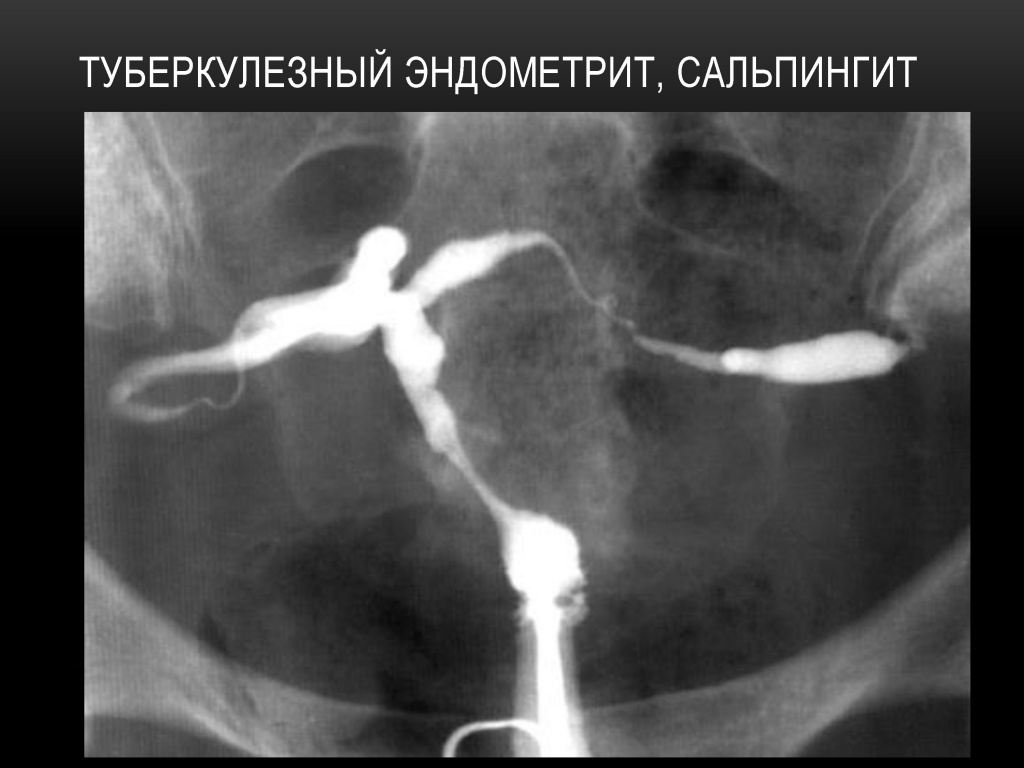
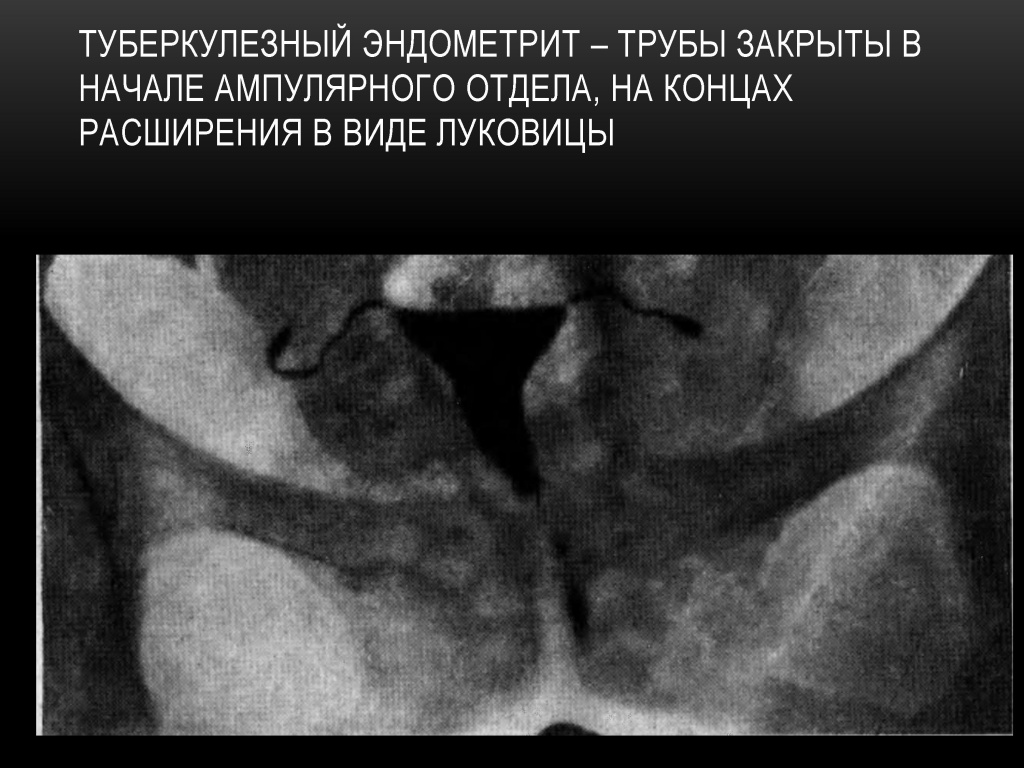
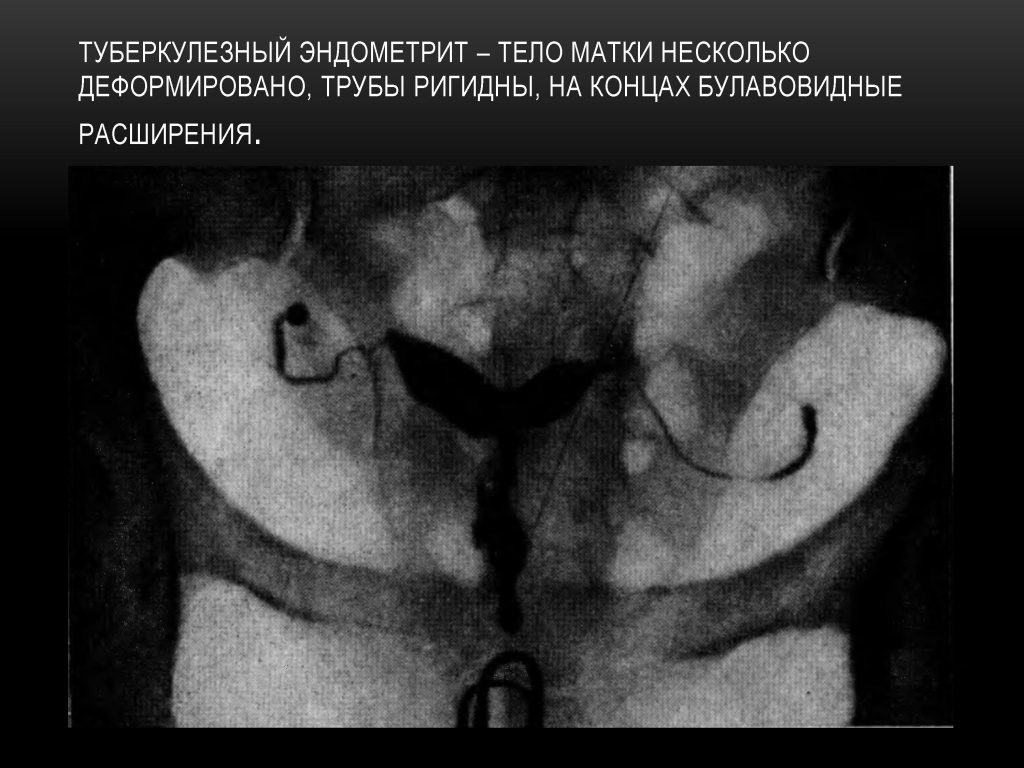
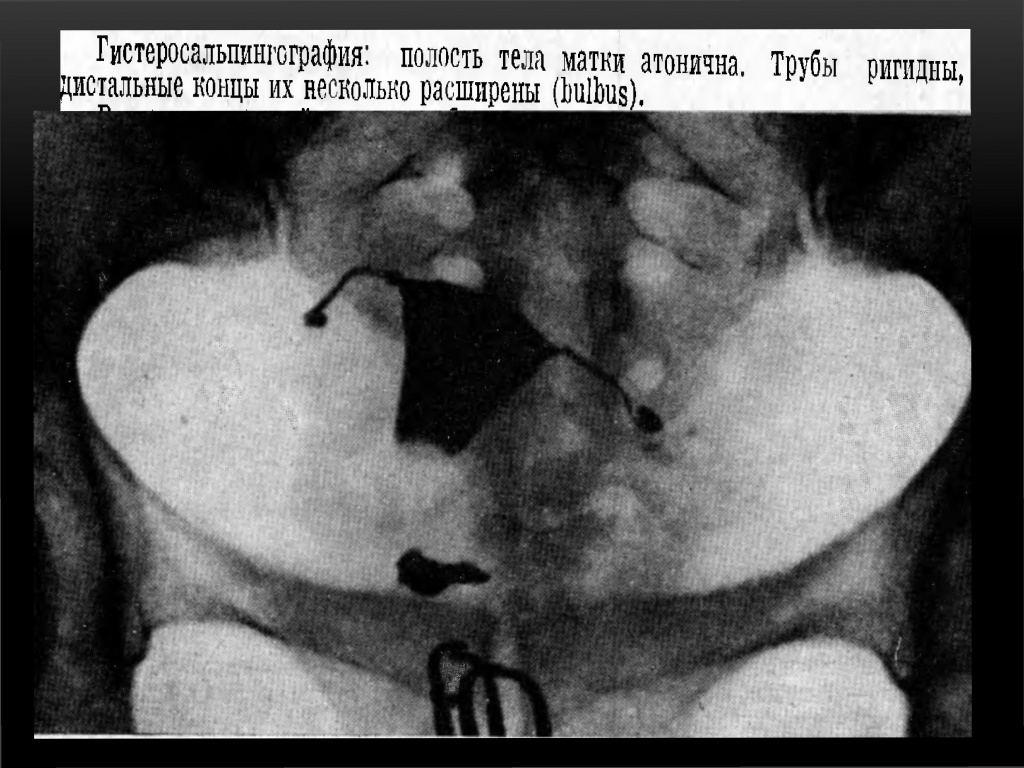
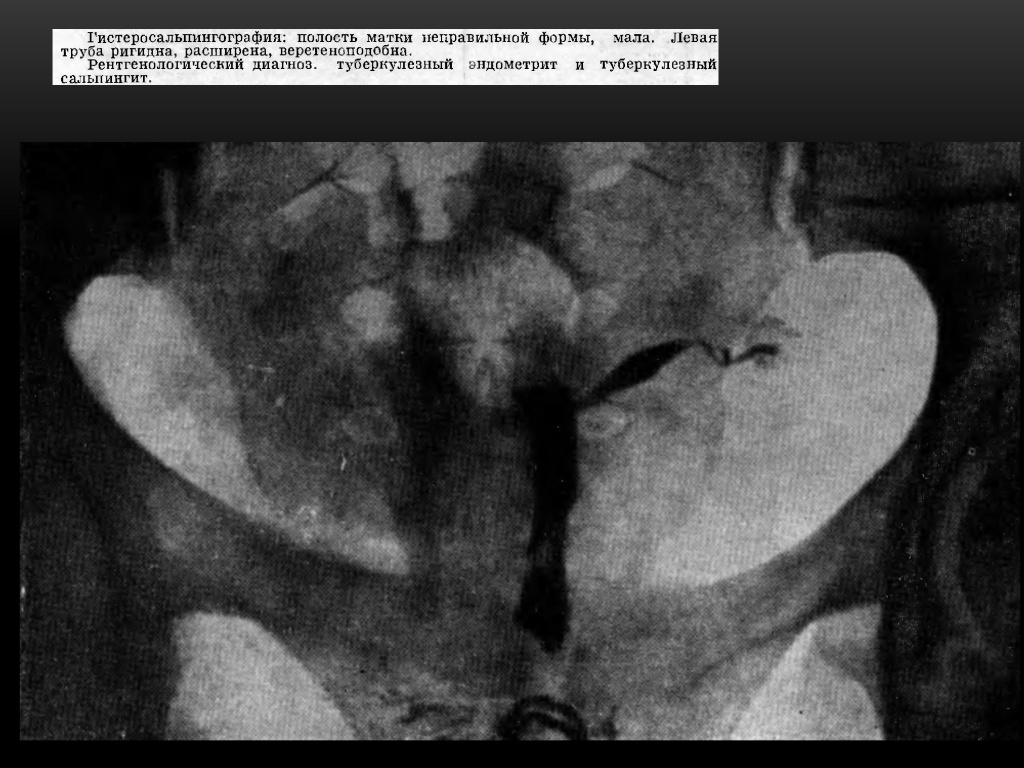
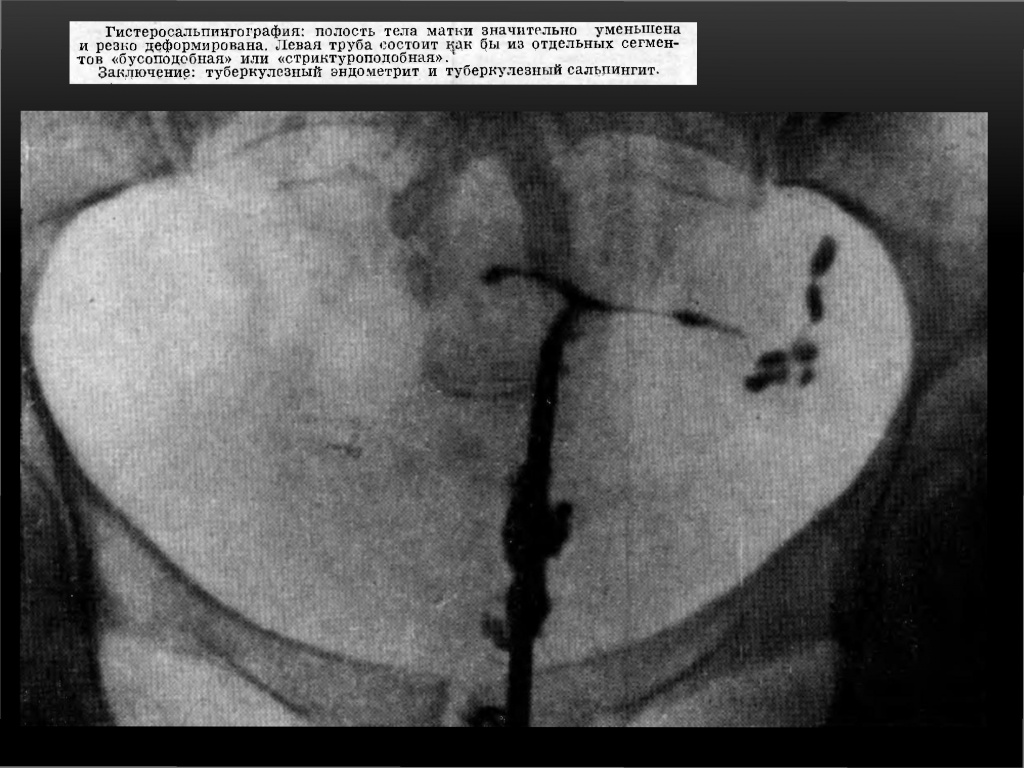
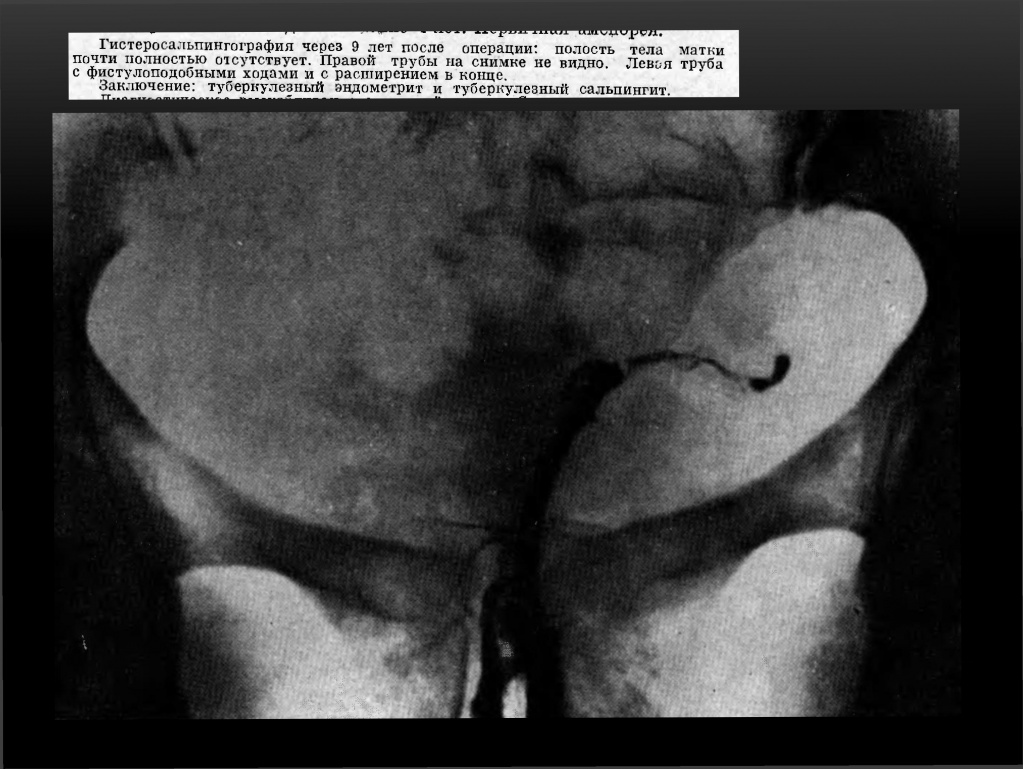
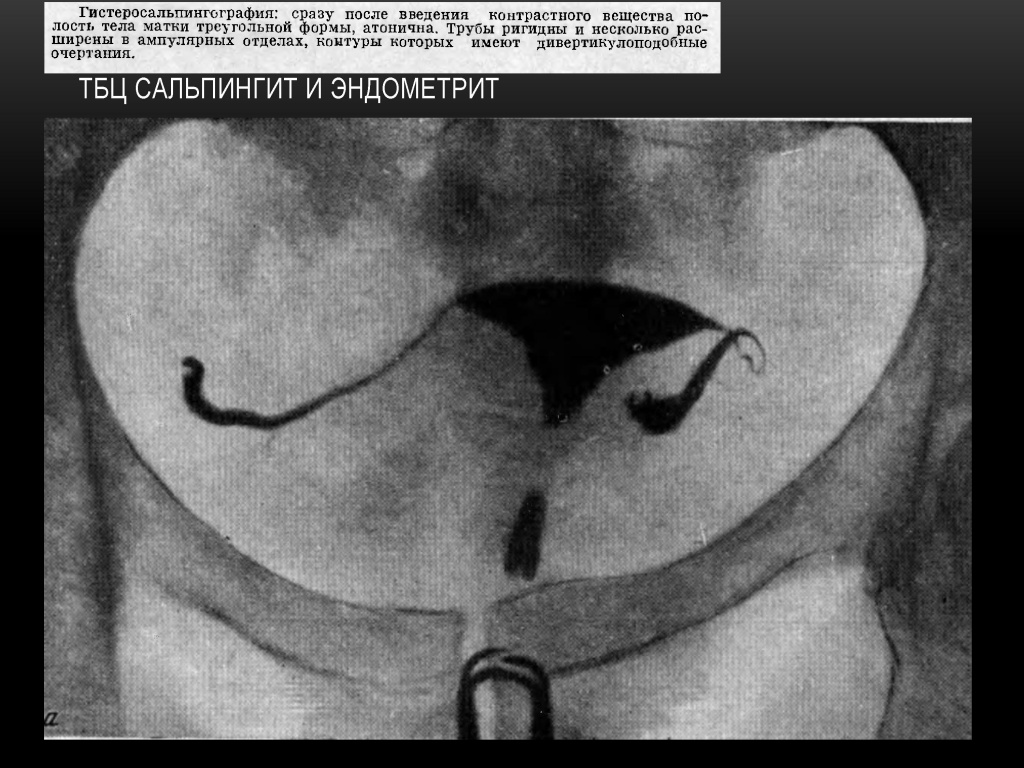
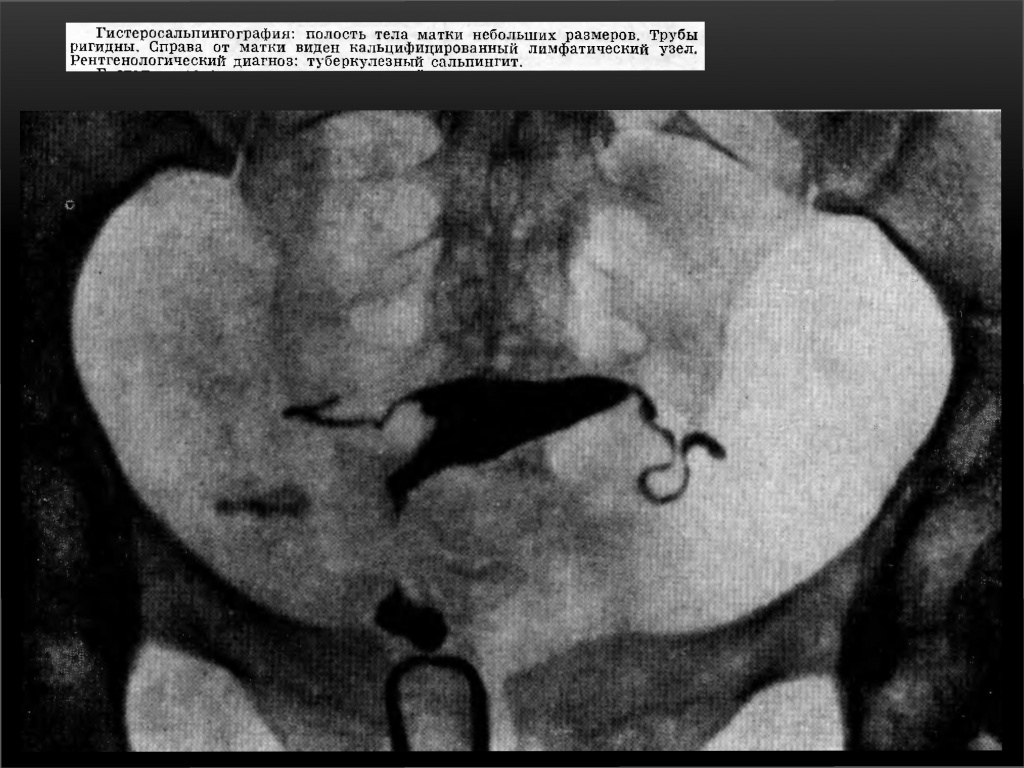
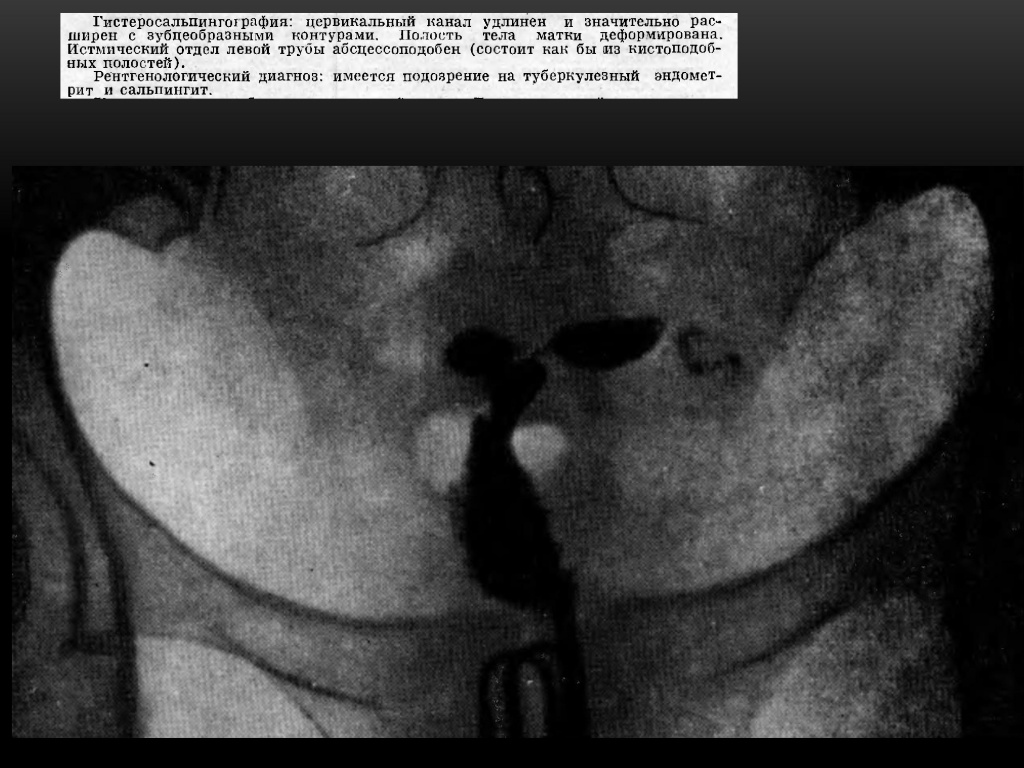
Признаки туберкулеза внутренних женских половых органов.
1. Трубы с гладкими или неровными контурами, закрытые в начале ампулярного или в истмическом отделе, с небольшим расширением в конце в виде луковицы — bulbus, либо булавоподобные или .дубиноподобные.
2. Трубы ригидные (отсутствие перистальтики), как бы окостеневшие, с гладкими контурами, с широким или узким просветом, закрытые в истмическом или ампулярном отделе.
3. Трубы, контуры которых похожи на четки, бусы или сегменты, т. е. с множественными стриктурами в ампулярном или истмическом отделе.
4. Трубы с кистоподобными или фистул оподобньми полостями.
5. Трубы с умеренными гидросальпинксами и с дивертикулоподобными контурами.
6. Кальцификация труб, яичников, лимфатических узлов также является надежным признаком туберкулеза внутренних половых органов.
7. Деформация полости тела матки в сочетании с описанной выше рентгенологической картиной труб дает возможность правильно поставить диагноз туберкулеза матки и труб. Следует подчеркнуть, что при нормальной конфигурации полости матки диагноз туберкулеза внутренних поло¬вых органов ставится на основании рентгенологической картины труб
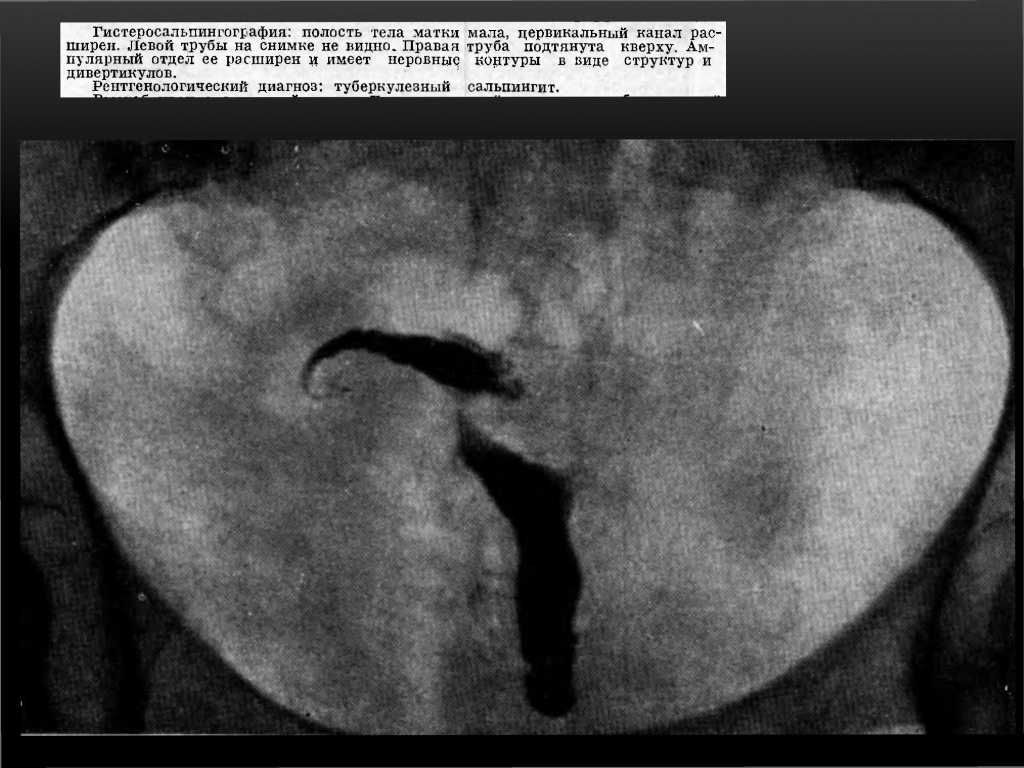
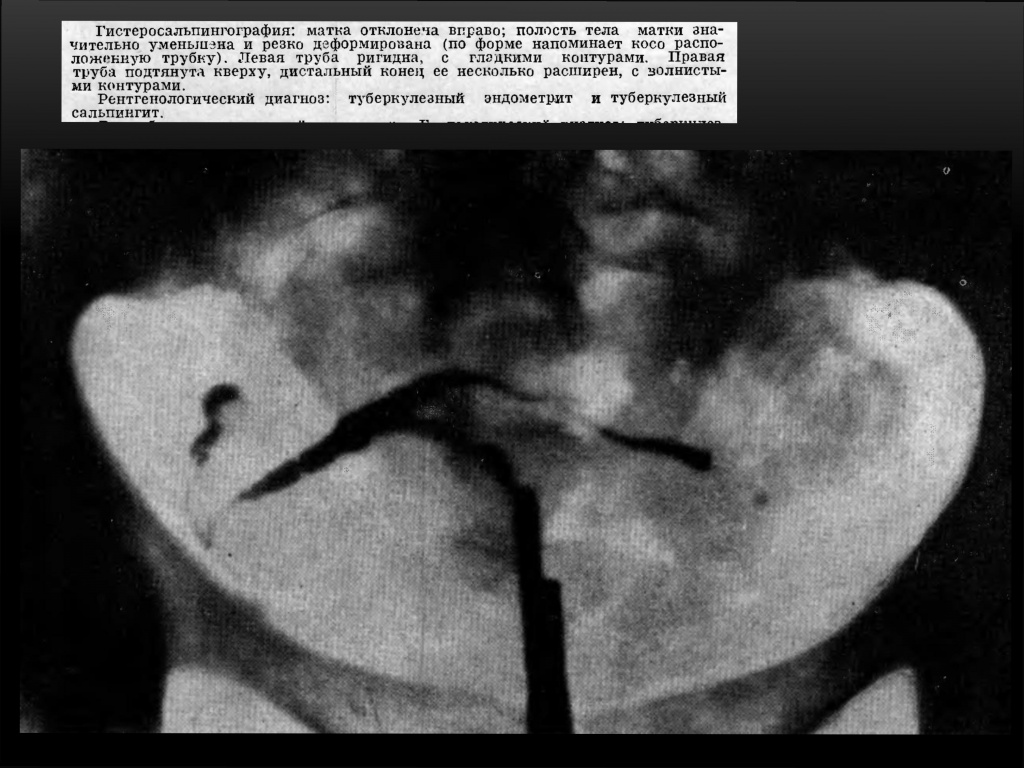
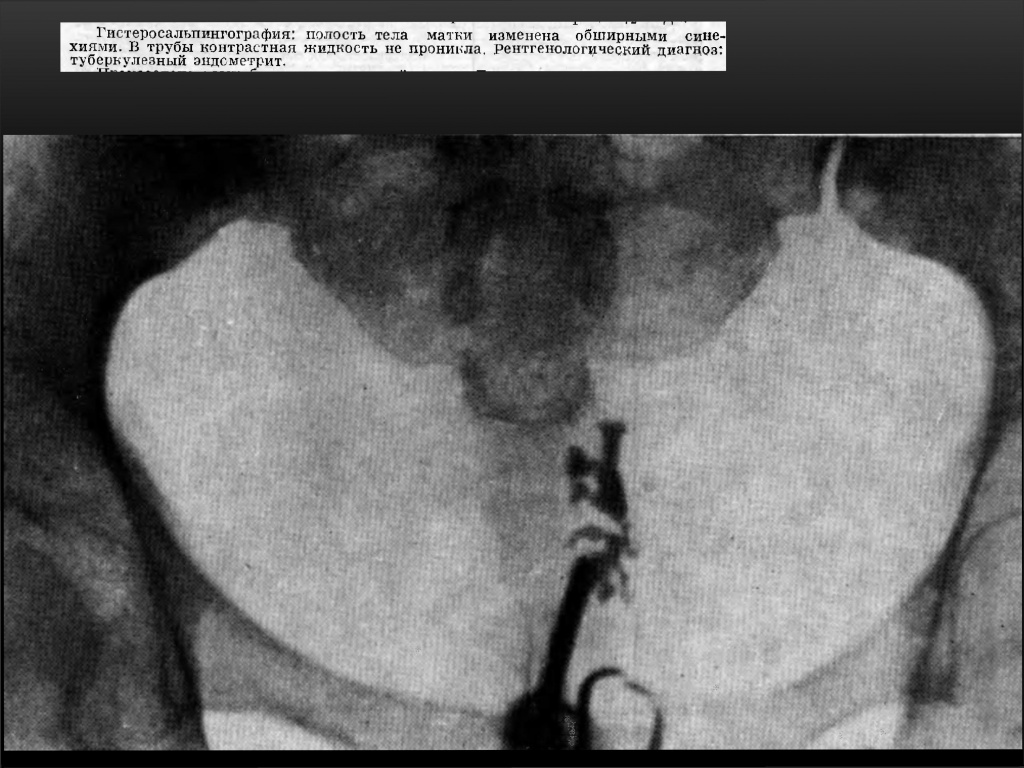
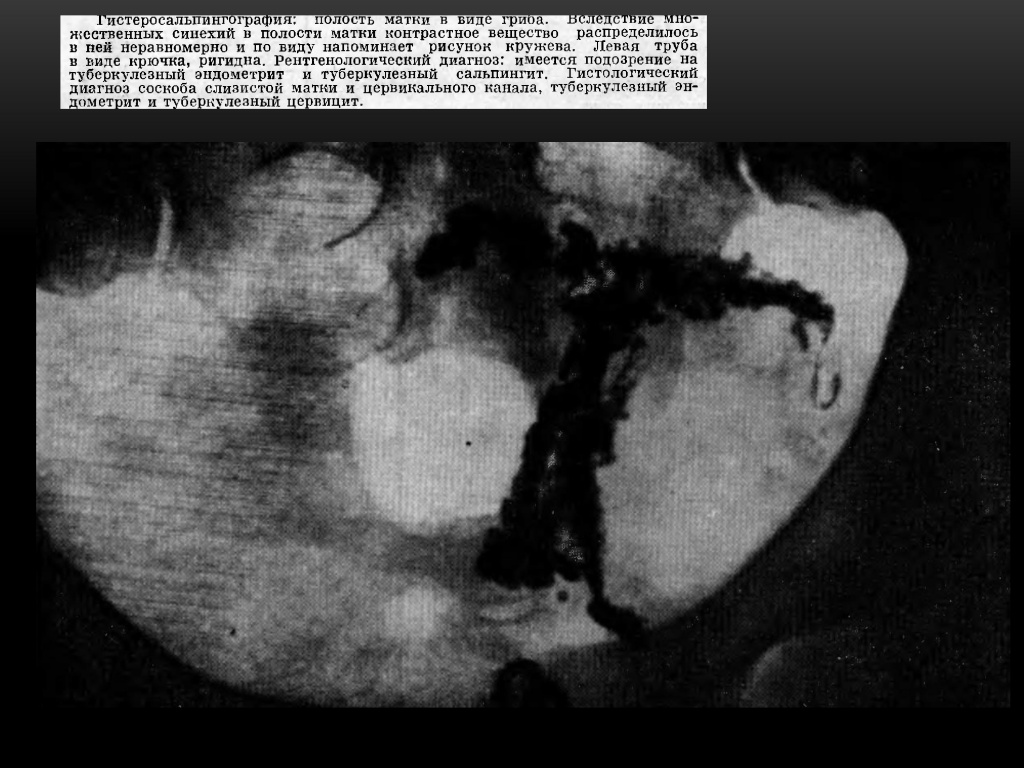
Сальпингиты нетуберкулезной природы
Этиология: воспаления гонорейного или септического характера — сактосальпинксы и гладкие контуры труб.
Просвет труб гладкий, контраст быстро попадает в ампулы, ампулы мешковидно расширены.
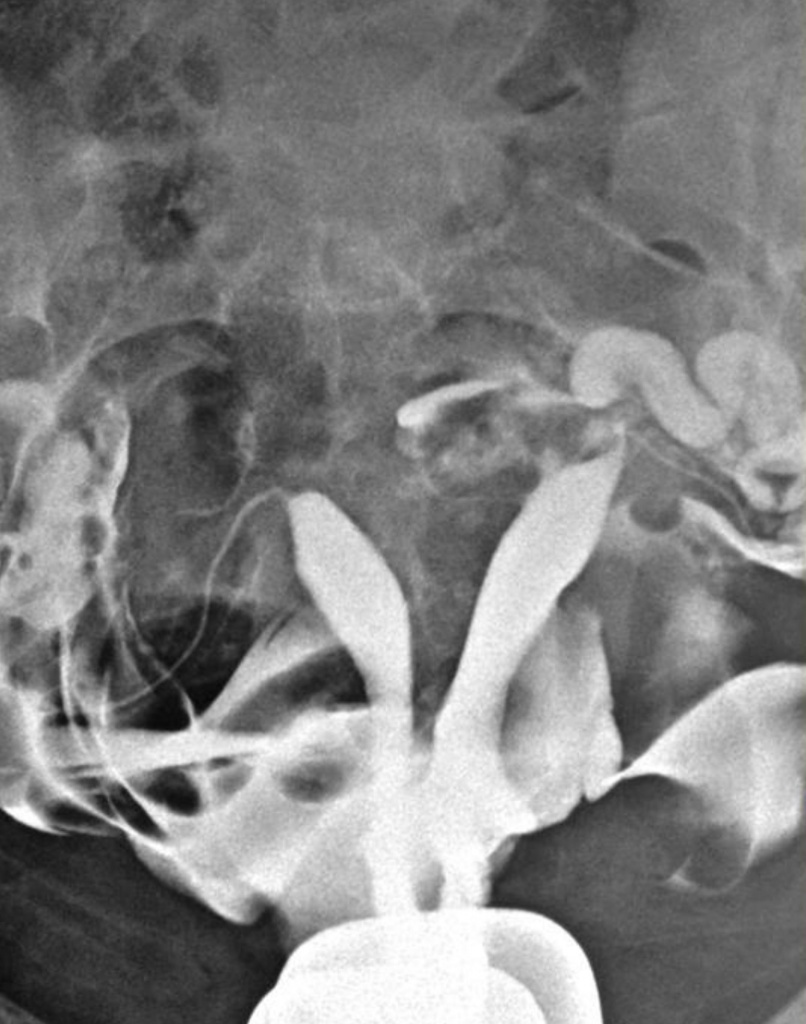
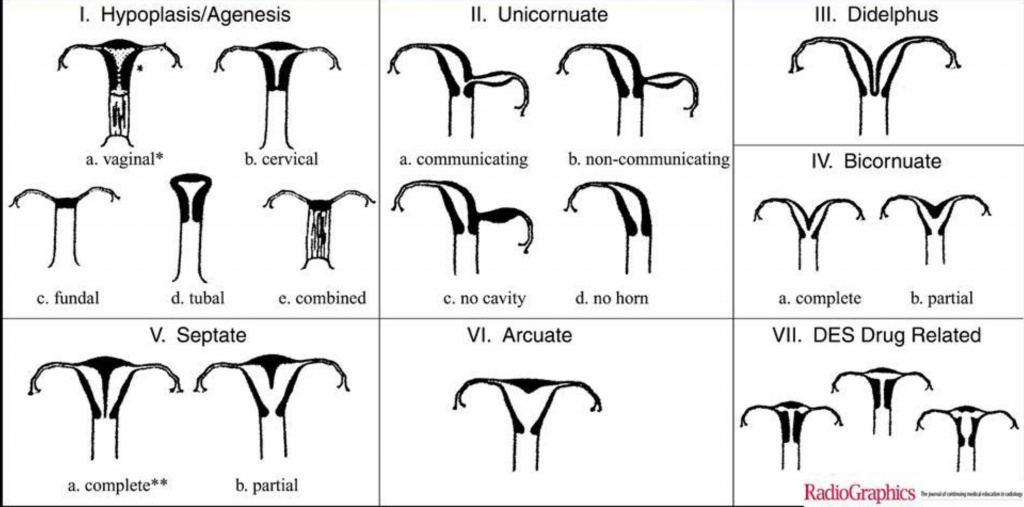
Пороки развития матки
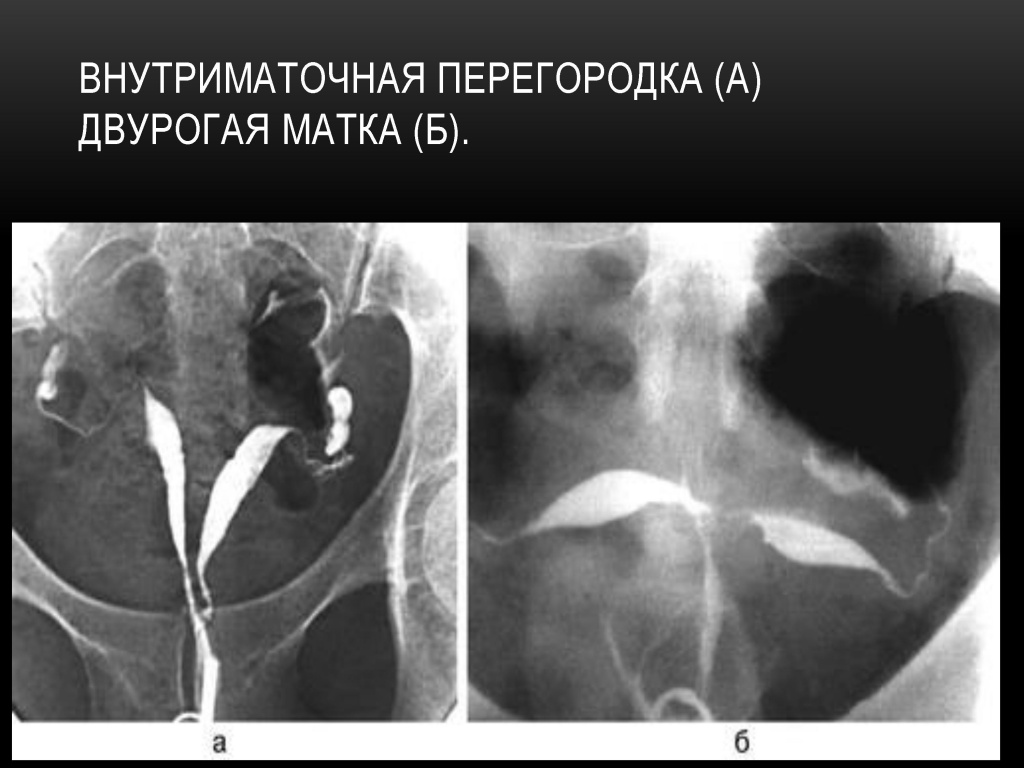
Неполная перегородка матки: рентгенологически выявляется перегородка, идущая от дна, широкая в верхней части, у основания. Своей вершиной она почти доходит до перешейка, разделяя полость матки на две половины. При этом угол, образовавшийся между двумя отделами полости матки, острый.
Почти такую же картину наблюдают и при двурогой матке, но угол между двумя отделами полости матки при этом будет тупой.
Инфантильная матка: полость матки на рентгенограммах уменьшена, а шейка удлинена так, что отношение длины шейки и полости матки равно 3:2 или 1:1.
Из других пороков развития различают седловидную, однорогую, двойную матку.
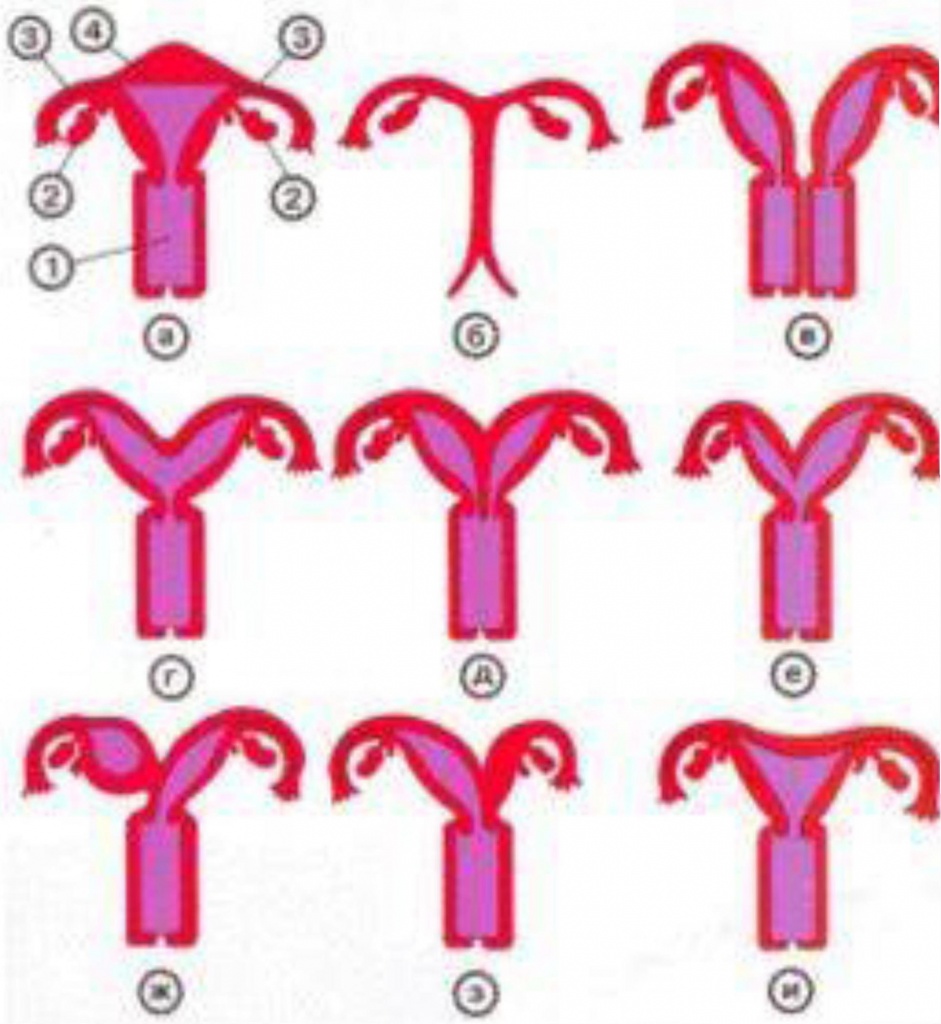
Внутренние половые органы женщины в норме и при некоторьк пороках развития.
а — норма (1 — влагалище, 2 — яичник, 3 — маточная труба. 4 — матка);
б — аплазия матки и влагалища (отсутствие матки и влагалища);
в — удвоение матки и влагалища;
г — двурогая матка с одной шейкой;
д — двурогая матка с двумя шейками;
е — двурогая матка с неодинаково развитыми рогами;
ж — двурогая матка с функционирующим замкнутым рогом;
з — двурогая матка с атрезированным левым рогом;
и — седловидная матка.
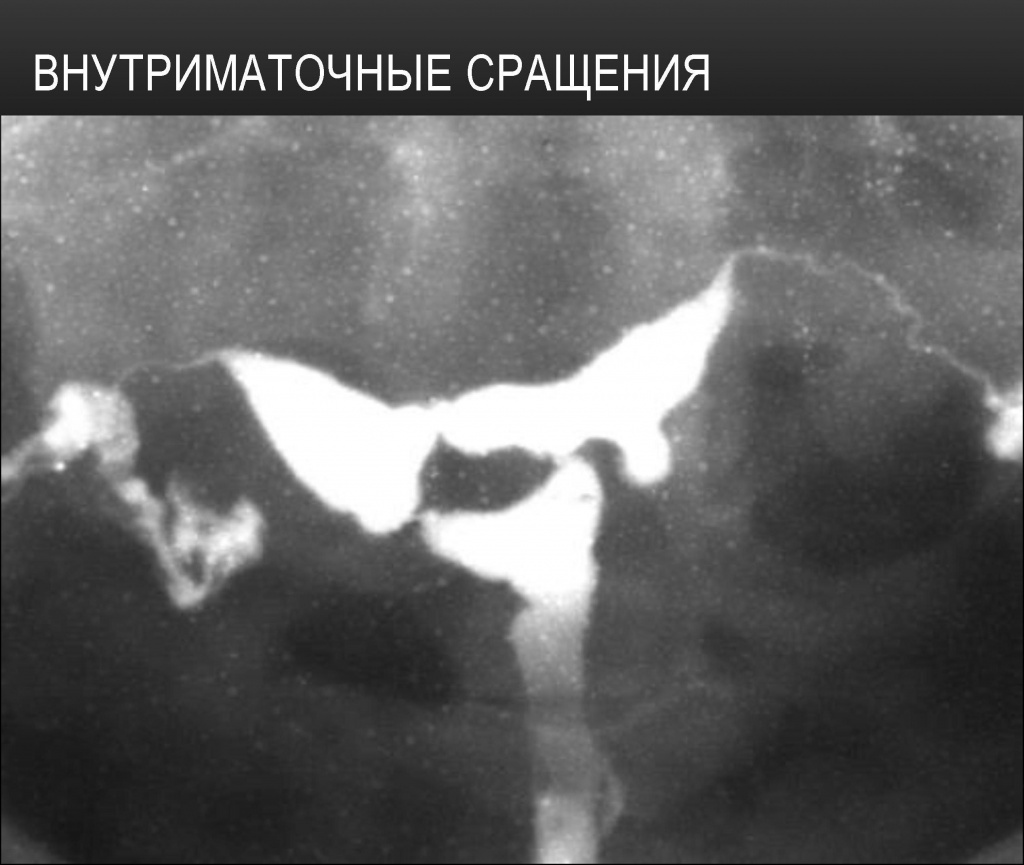
Внутриматочные сращения и спайки (синехии)
Выглядят как единичные дефекты наполнения разнообразной формы с чёткими ровными контурами, которые в отличие от полипов эндометрия не заполняются контрастным веществом даже при тугом наполнении полости матки;
В полости матки вследствие инфекционно-воспалительных процессов, выскабливаний и гормональных нарушений могут образовываться рубцовые ткани (спайки).
Клиника: выраженные боли внизу живота, скудные кровянистые выделения во время менструации или же ее отсутствие, бесплодие.
Внутриматочные сращения и спайки могут занимать как малую часть полости матки, или почти всю матку и быть различной плотности. На рентгенограмме одиночные или множественные дефекты наполнения, различной формы и размеров. Также полость матки может быть разделена на отдельные отсеки неодинаковых размеров.
Варианты перегородки матки
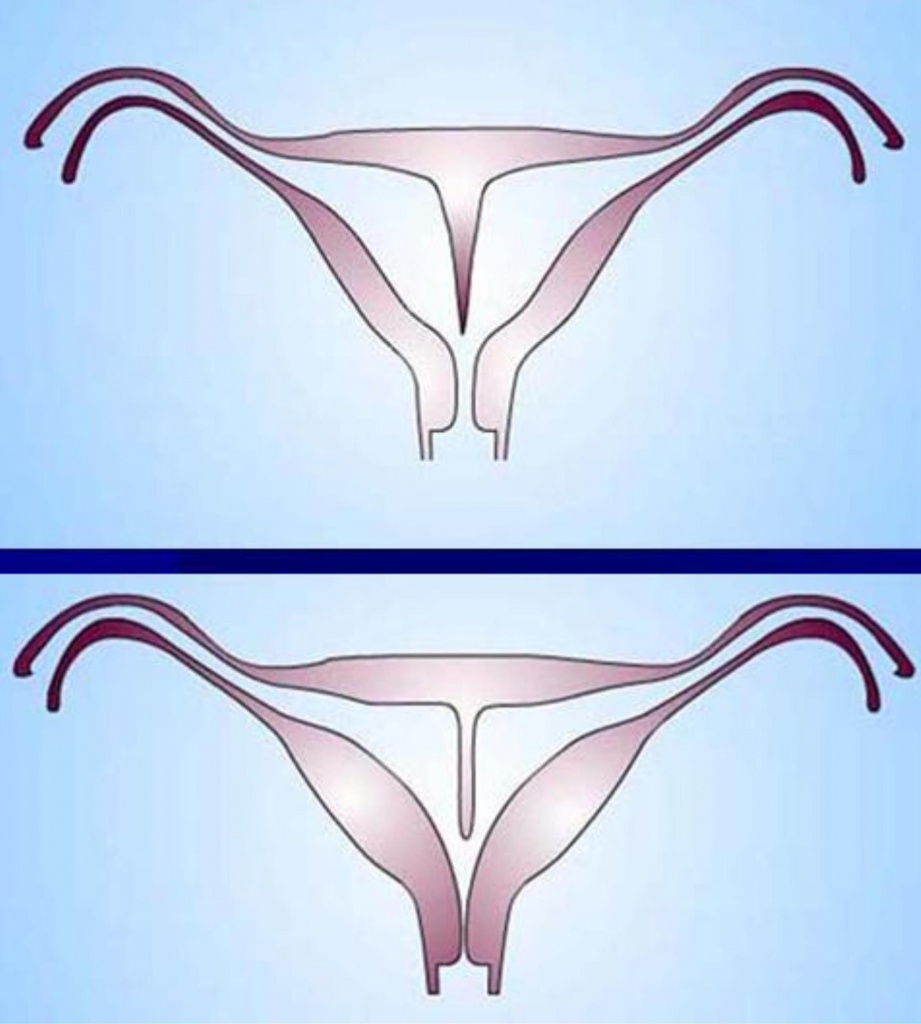
Перегородка матки
Перегородка матки с распространением на шейку
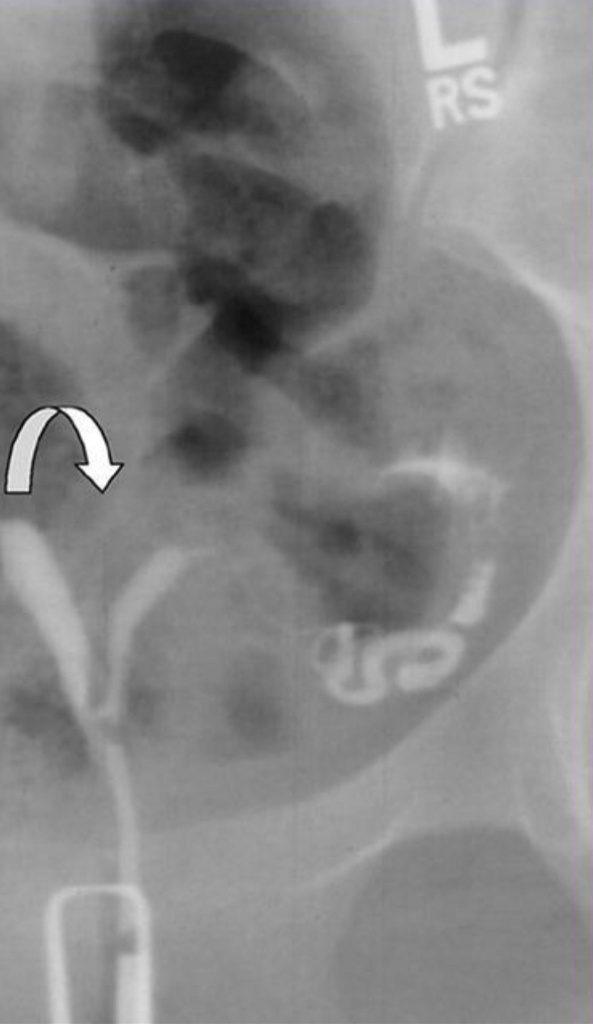
Рудиментарный рог матки

Рудиментарный рог матки
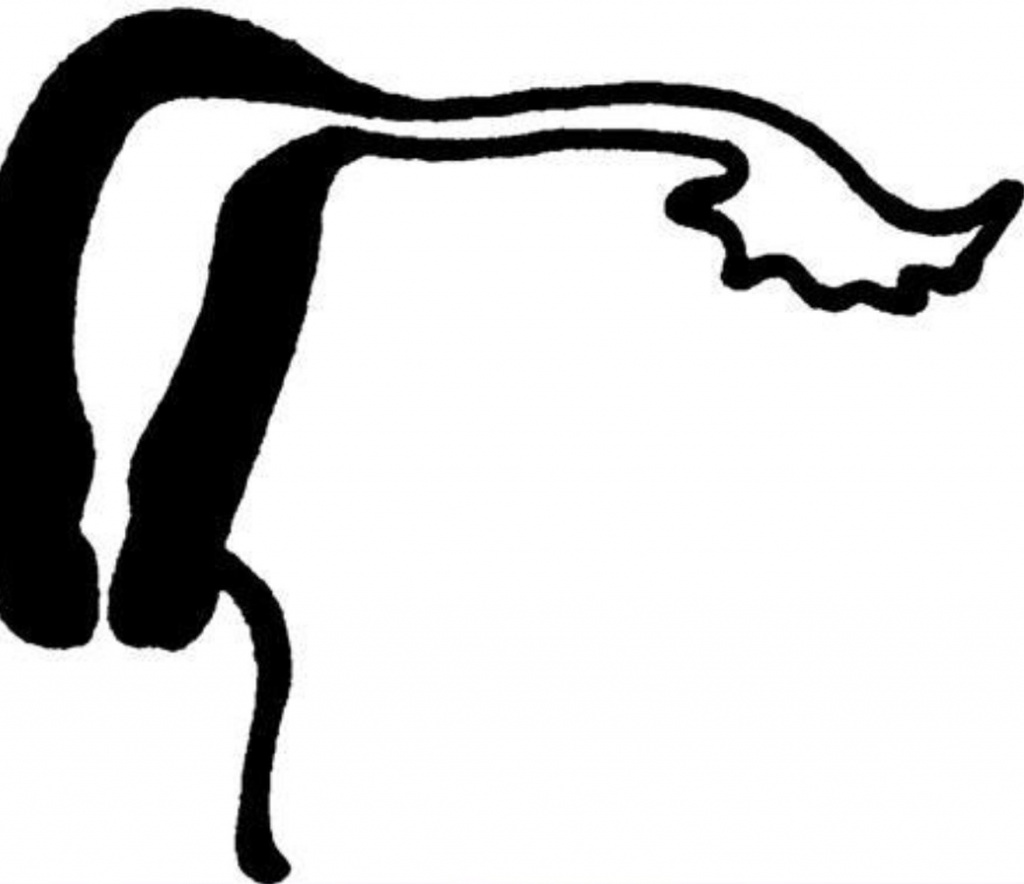
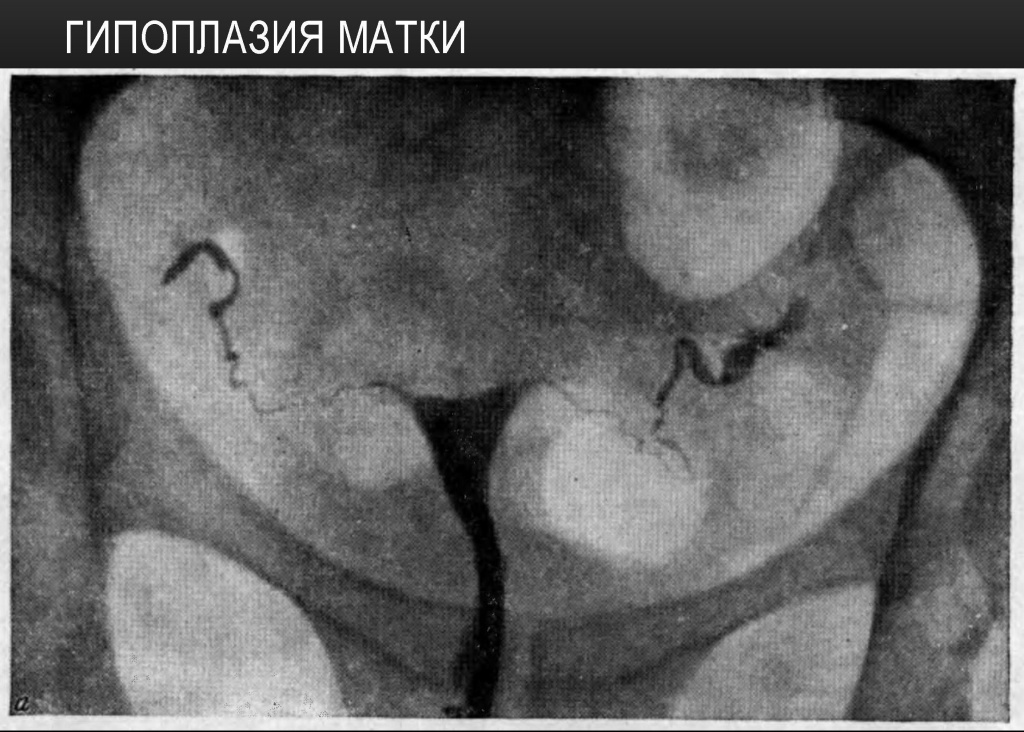
Инфантильная матка
Цервикальный канал удлинен, на шейку приходится 2/3, на полость матки 1/3
Матка как равнобедренный треугольник
При гипопластической матке соотношение между телом матки и шейкой нормальное (на тело приходится 2/3, на шейку1/3).
Инфантильная матка у пациенток при длительной оральной контрацепции и при недостатке эстрогена.
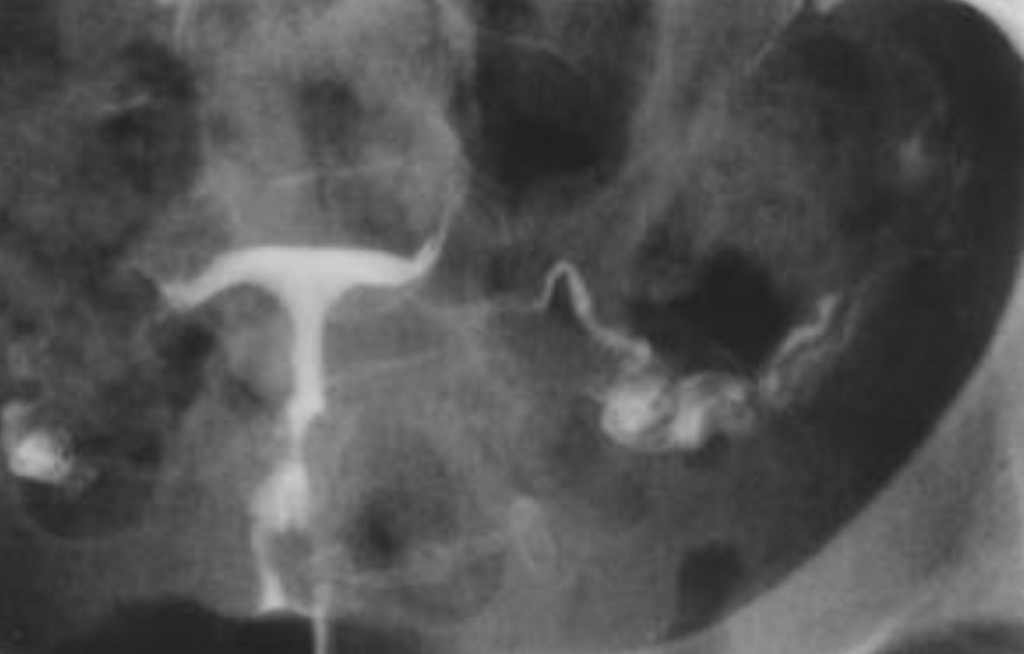
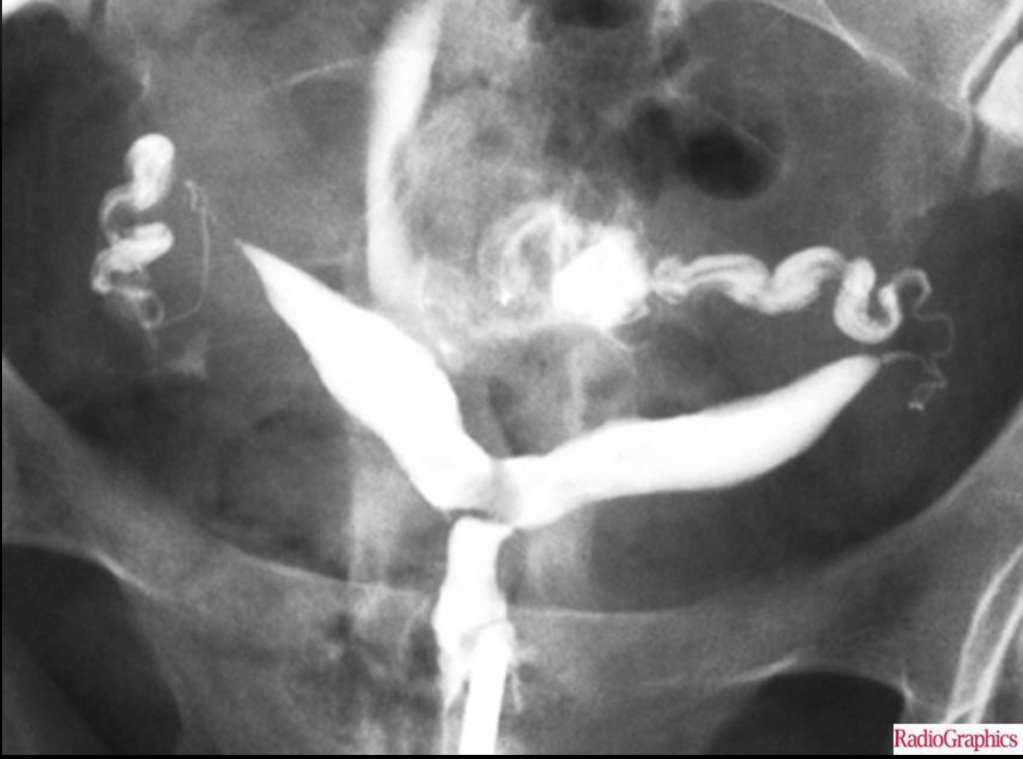
Варианты двурогой матки
Двурогая матка
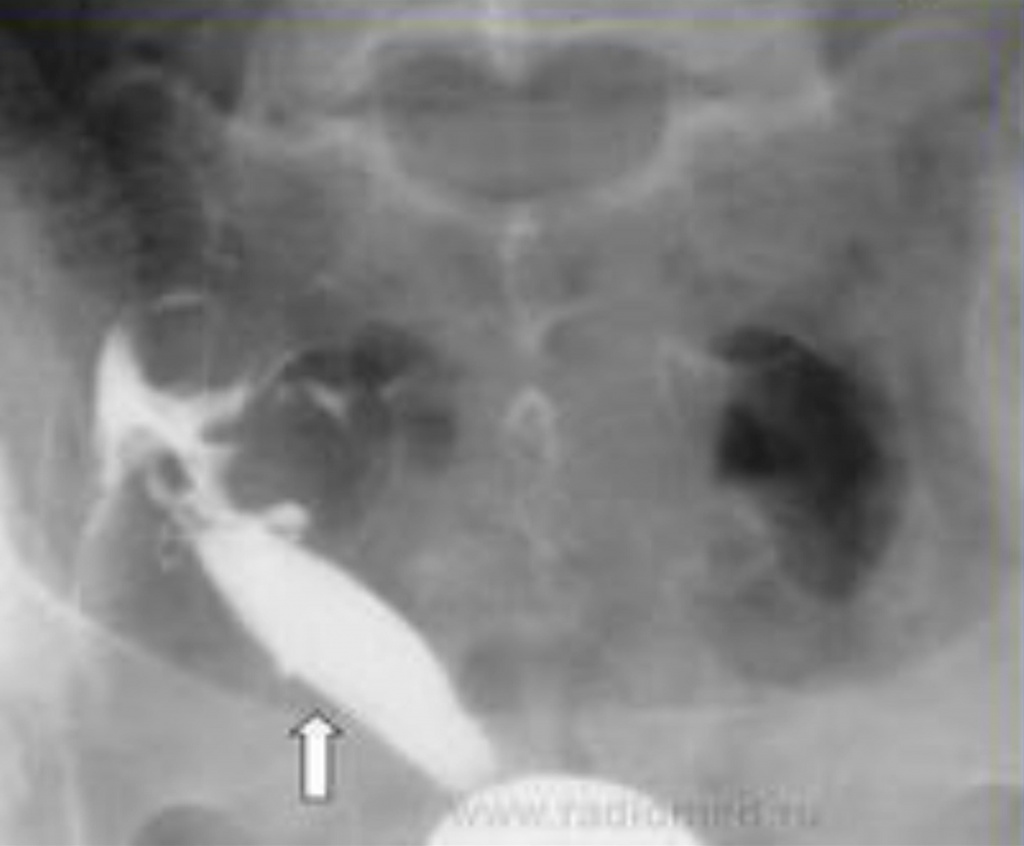
Однорогая матка
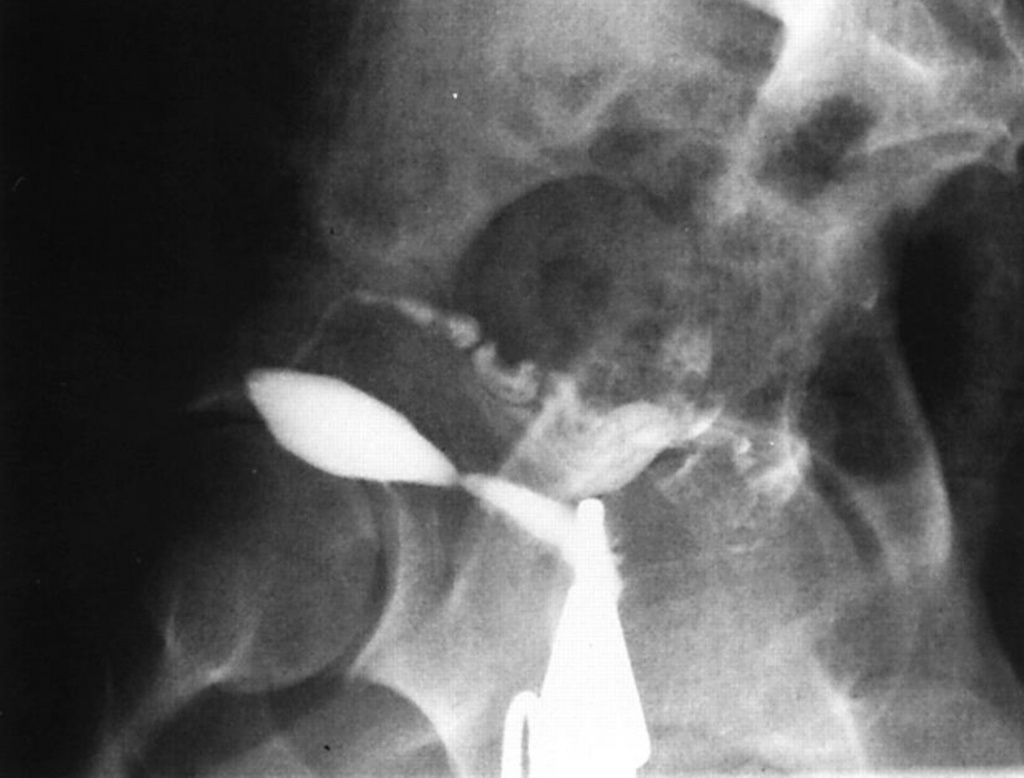
Седловидная дугоообразная матка
Седловидная дугоообразная матка — это аномалия, которая не вызывает никаких осложнений
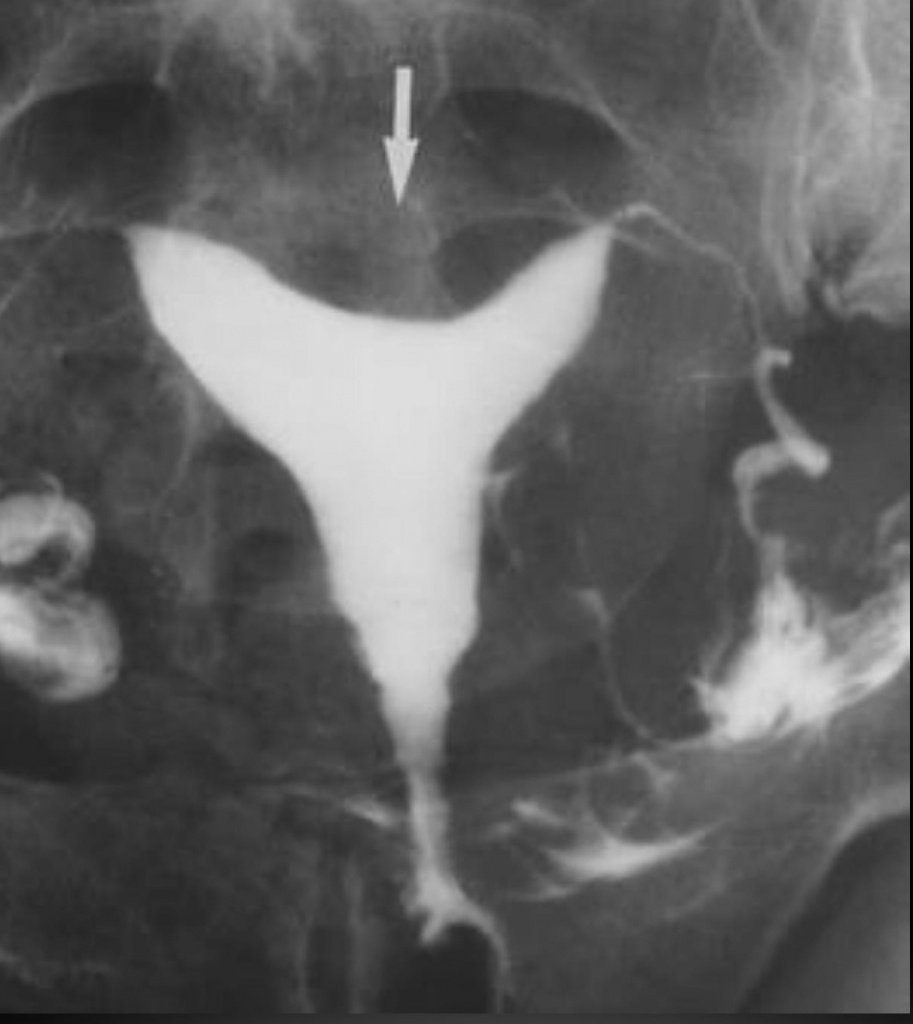
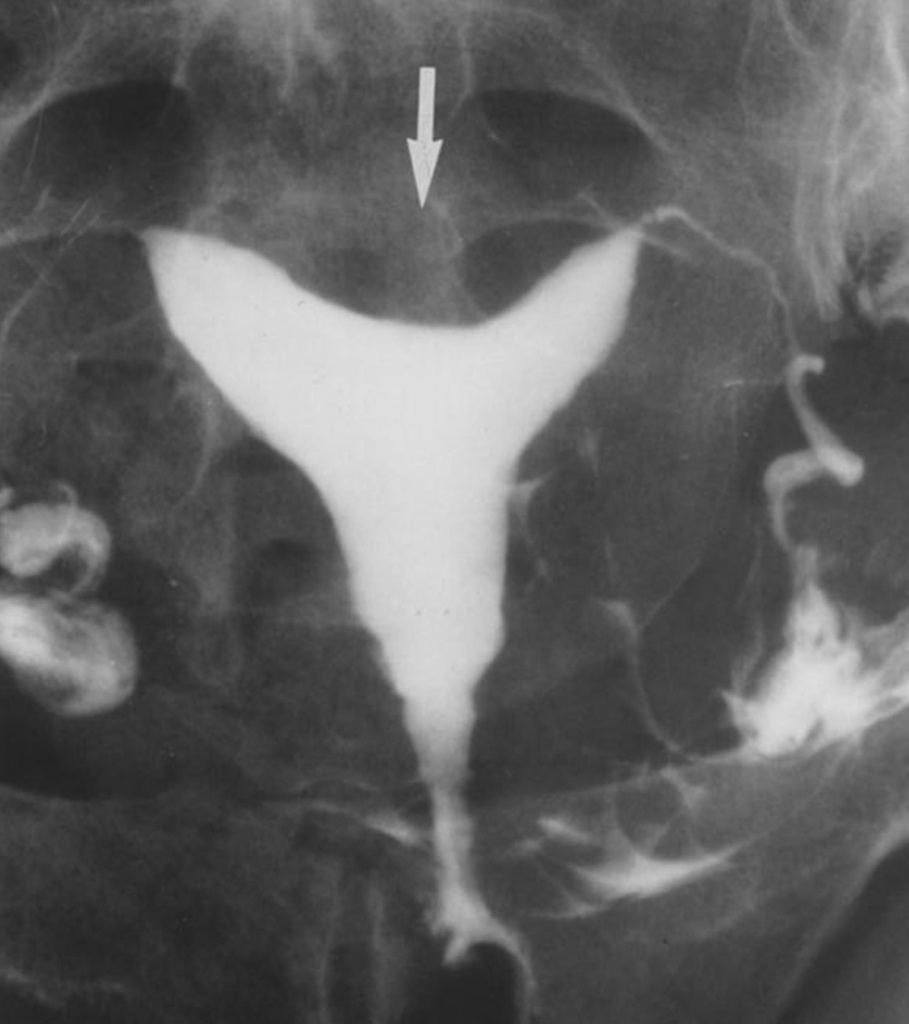
Внутриматочная патология
При гиперплазии и полипозе эндометрия на рентгенограммах видна неровность контуров полости, неравномерная интенсивность тени, связанная с неполным распределением контрастной жидкости в ней, дефекты наполнения размерами от 0,5 до 0,7 см.
Форма дефектов округлая, овальная, иногда линейная. Они располагаются чаще в дне и у трубных углов. При крупных полипах эндометрия величина дефектов наполнения бывает от 1×1,5 до 2×4,5 см. Чаще они единичные.
Крупные полипы рентгенологически отличить от небольших подслизистых миом трудно. У больных с подслизистой миомой матки (ММ) основные признаки проявляются на рентгеновских снимках — увеличение полости матки, её деформация и крупный дефект наполнения.
Полость матки иногда принимает причудливые формы: блюдцеобразную, в виде тюльпана, округлую, серповидную и т. д. Дефекты наполнения частично или полностью покрываются тонким слоем контрастной жидкости.

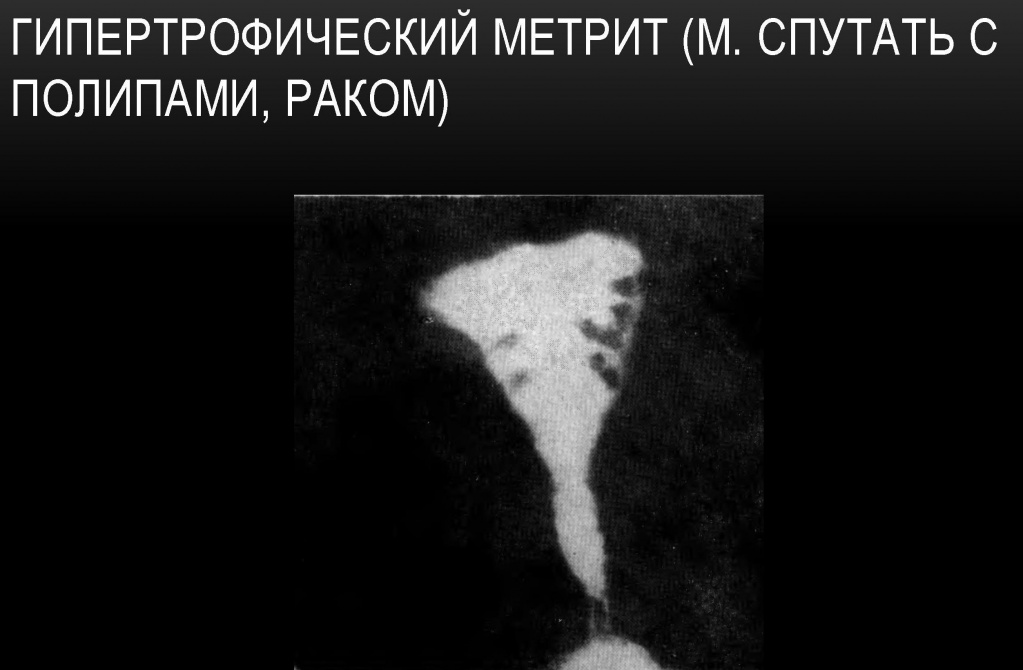
Гипертрофический метрит
Полип эндометрия
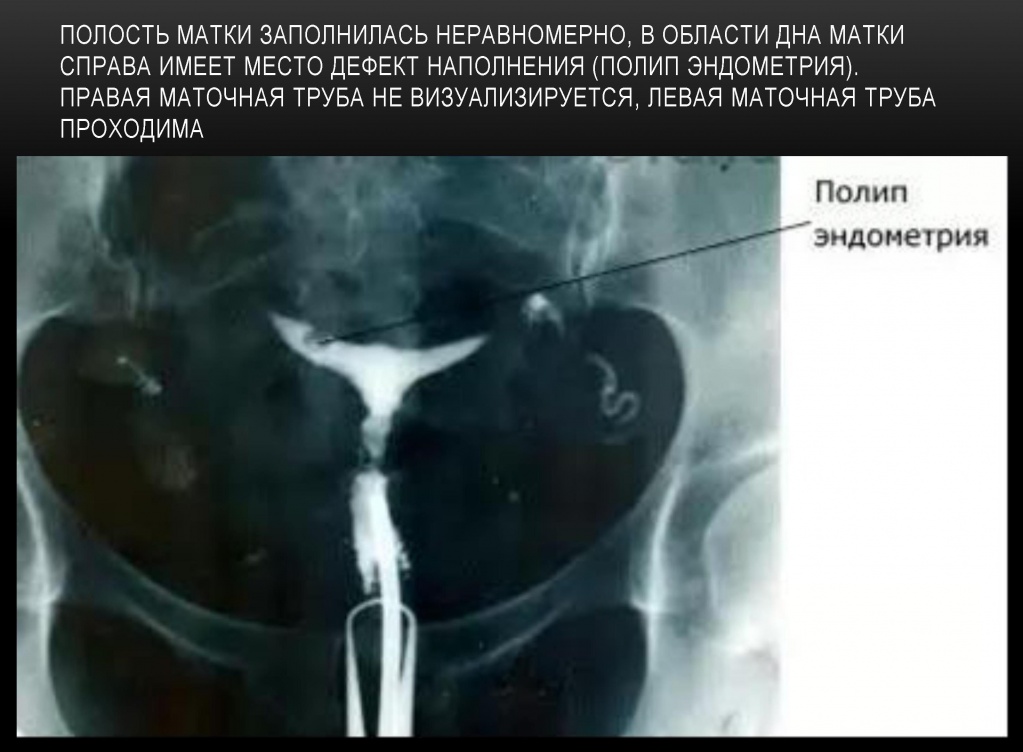
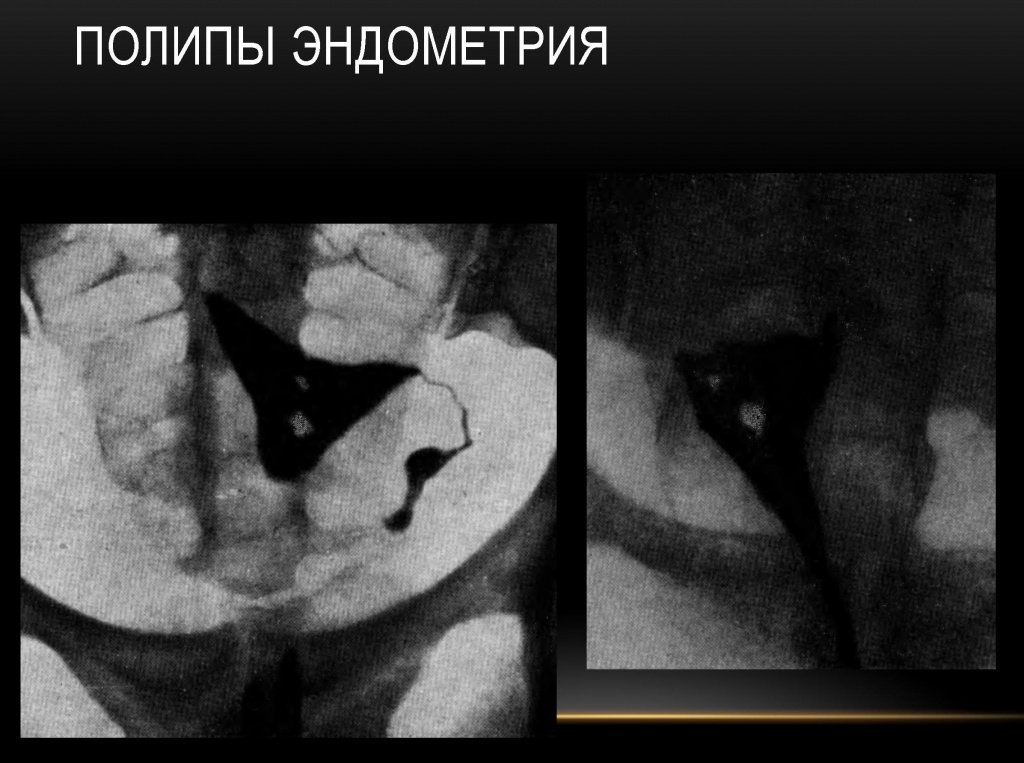
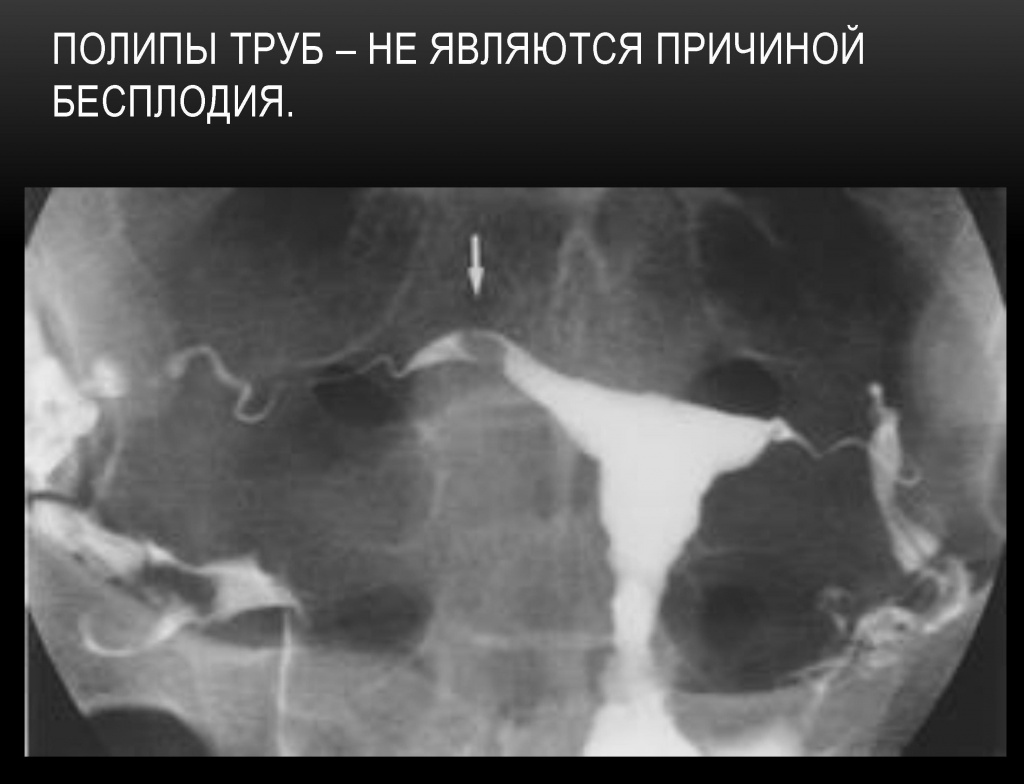
Полип маточной трубы
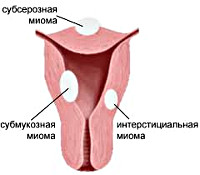
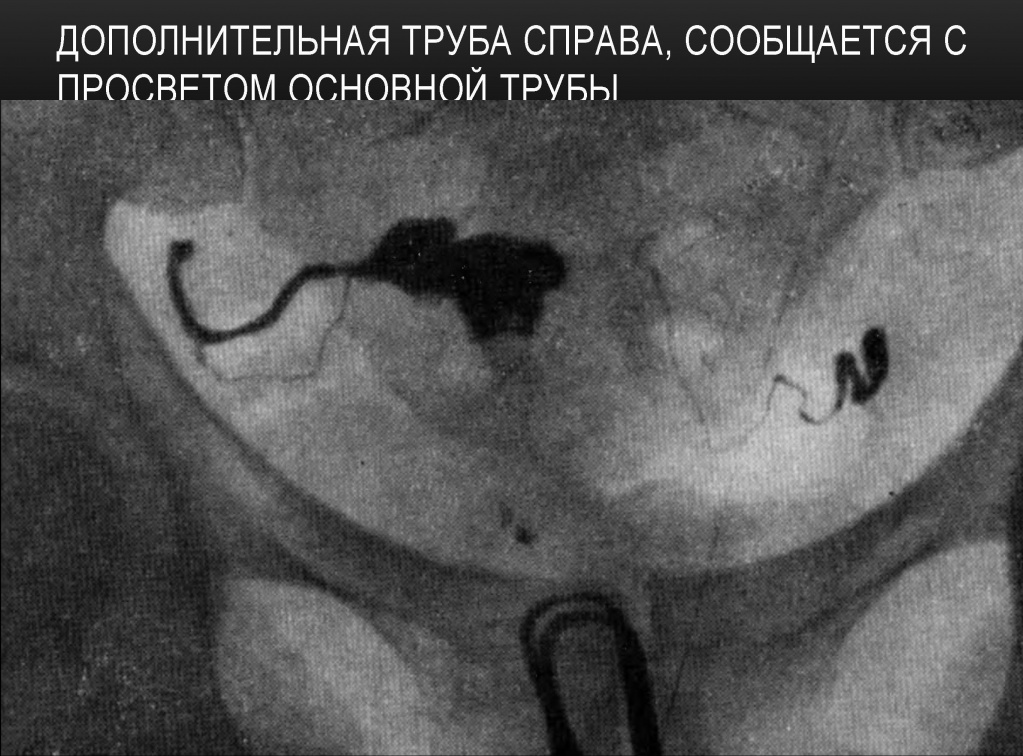
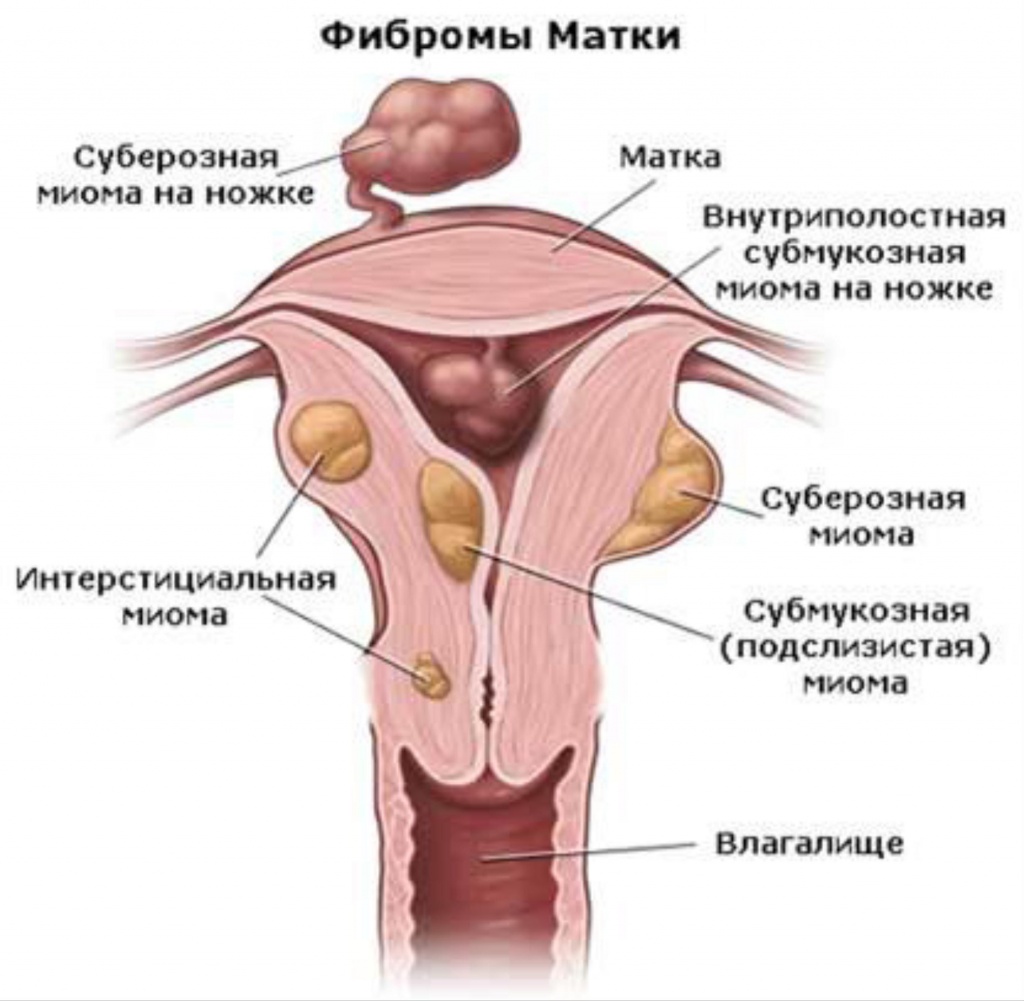
Миома матки
Миома матки — доброкачественное образование, которое образуется вследствие разрастания гладкомышечных клеток в миометрии.
Варианты миомы матки.
1. Разрастания под слизистой матки (субмукозная миома).
2. В брюшной полости (субсерозная миома).
3. В мышечном слое матки (интрамуральная миома).
4. В шейки матки.
Причины возникновения миомы матки.
Причина не известна.
Предрасполагающие факты: гормональные нарушения, аборты, позднее начало менструации и наследственность.
Клиника: обильные кровянистые выделения во время менструации, боли внизу живота, сбой менструального цикла. бесплодие или невынашивание беременности в случае ее наступления.
На рентгенограмме: искривленность контура, расширение, а также дефект наполнения полости матки, разлохмаченность контуров. Так как данные признаки характерны и для других заболеваний (например, полип матки), в настоящее время для выявления миомы матки в большей степени применяются такие методы исследования как УЗИ и гистероскопия. Гистеросальпингография может выявить подслизистые миоматозные узлы.
Фибромы матки
Подслизистая миома матки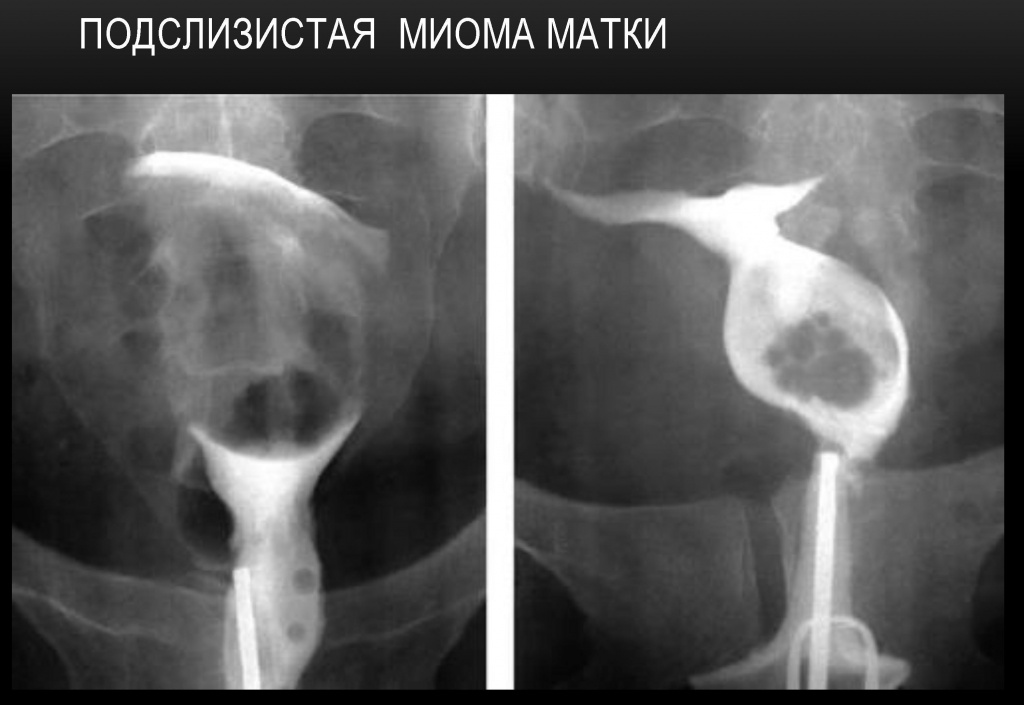
Миома дна матки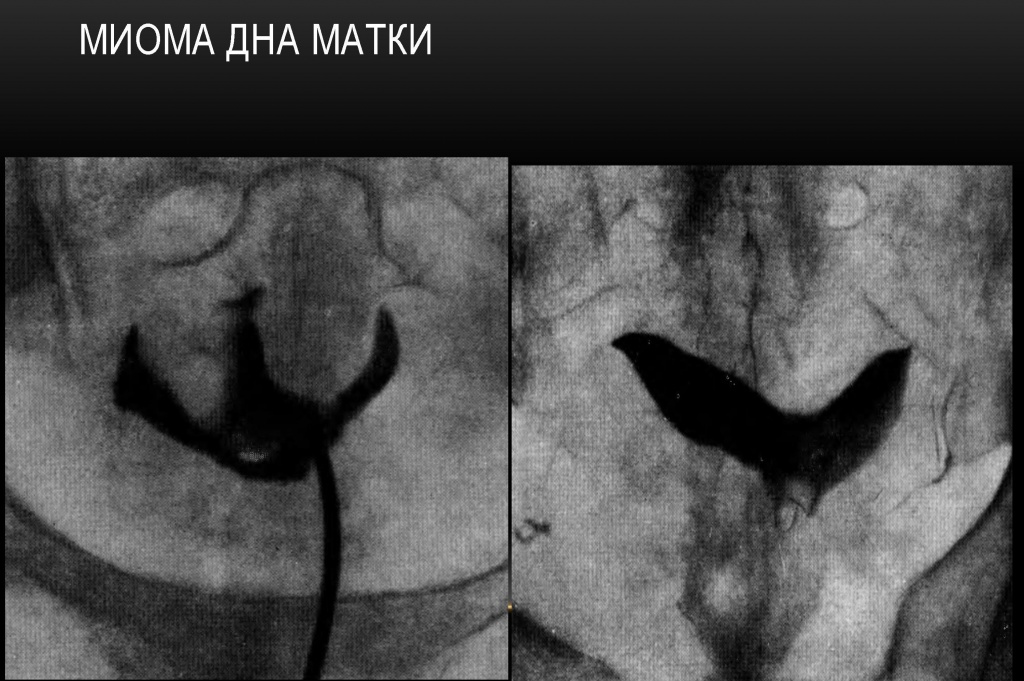
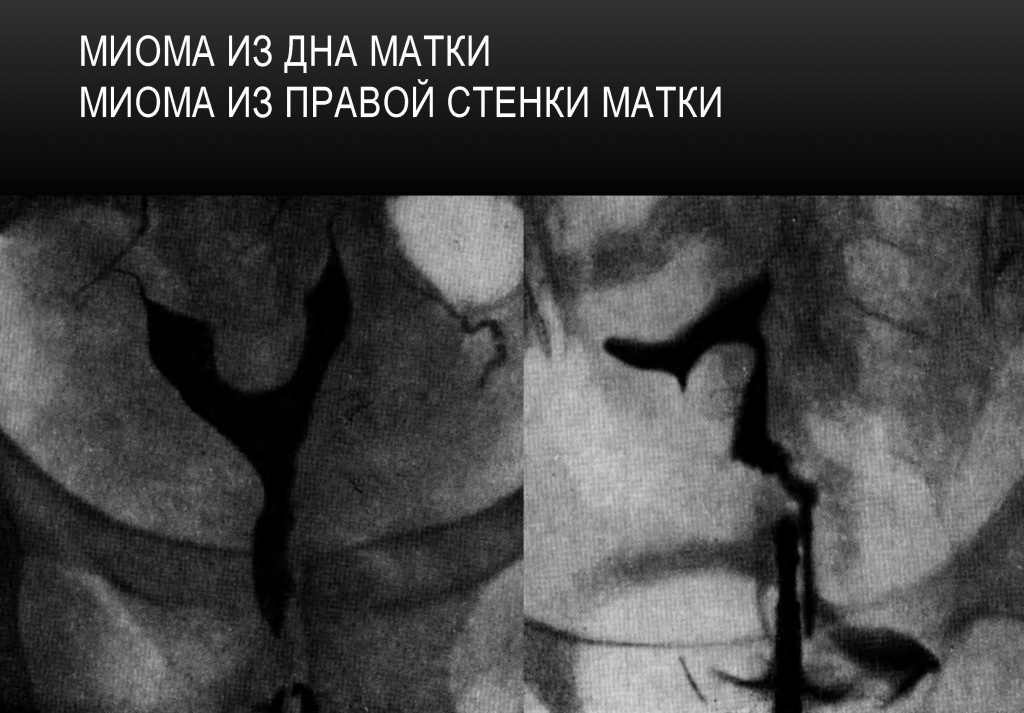
Миома дна матки. Миома правой стенки матки.
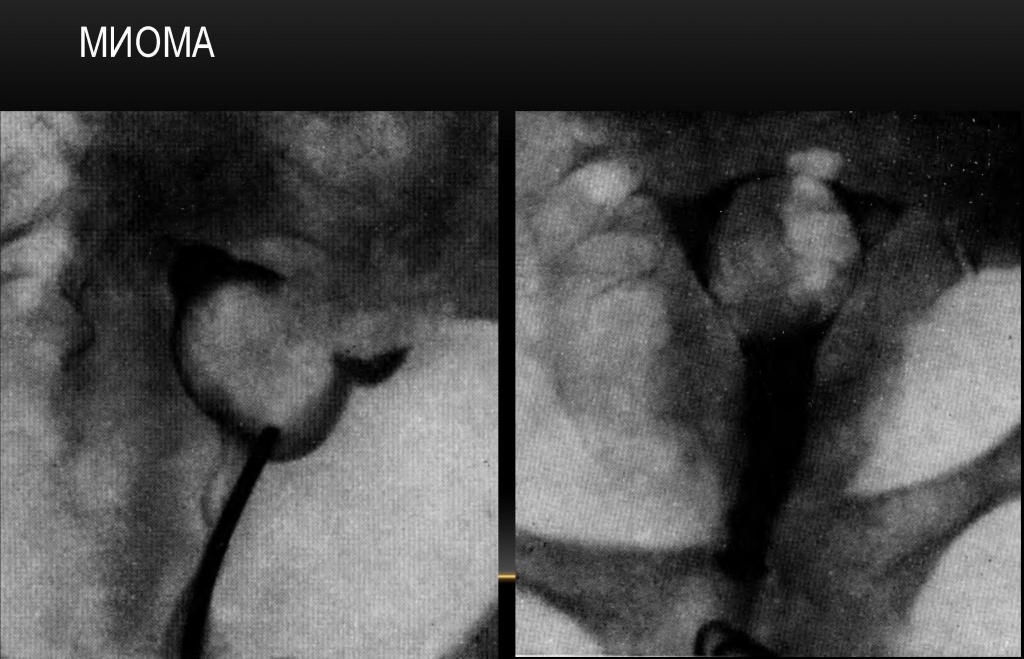
Миома из задней стенки матки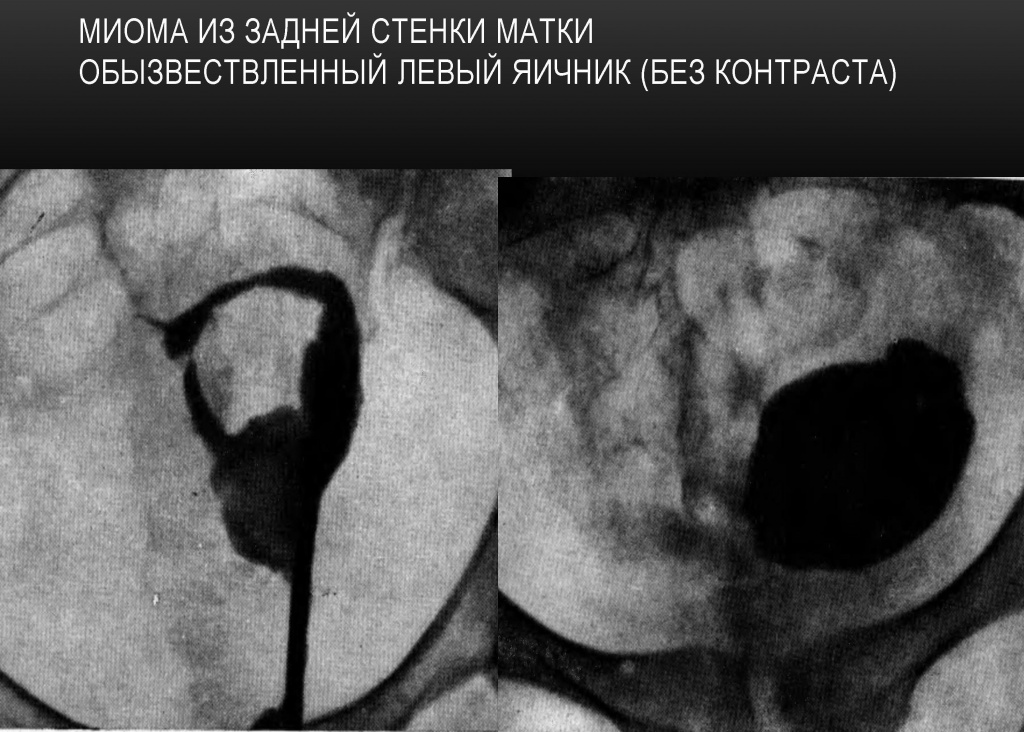
Рак тела матки
Рентгенологическая картина разнообразная. Дефект наполнения с неровными изъеденными очертаниями в области одного из трубных углов или бокового контура полости матки.
При диффузной форме — полость матки деформирована без чётких контуров с неровными бахромчатыми краями и множественными неровными дефектами наполнения.
Этиология рака матки не известна.
Предрасполагающие факторы: гормональные нарушения, в т. ч. повышение уровня эстрогенов, гиперплазия матки, ожирение, наследственность.
Клиника: водянистые выделения, нарушения менструального цикла, боли внизу живота, усиливающиеся после полового акта.
При подозрении на рак матки ГСГ не используется. Требуется компьютерная томография трех отделов — грудь, живот, малый таз с контрастом.
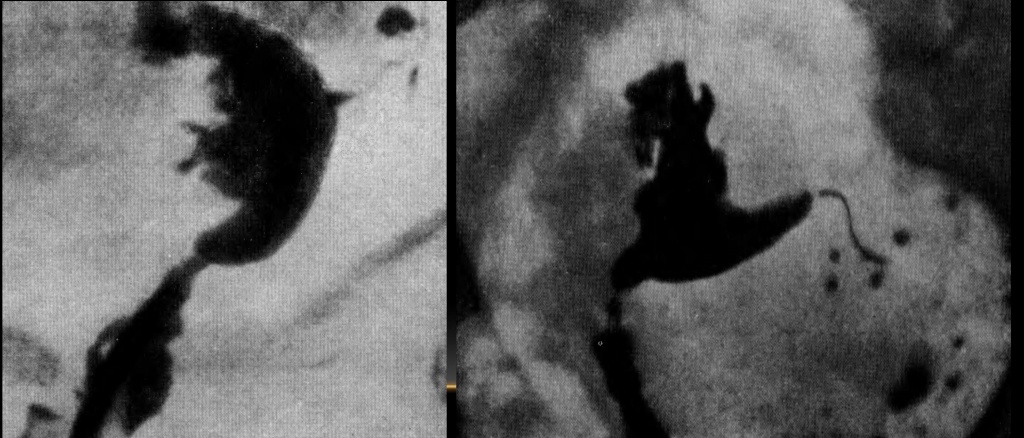
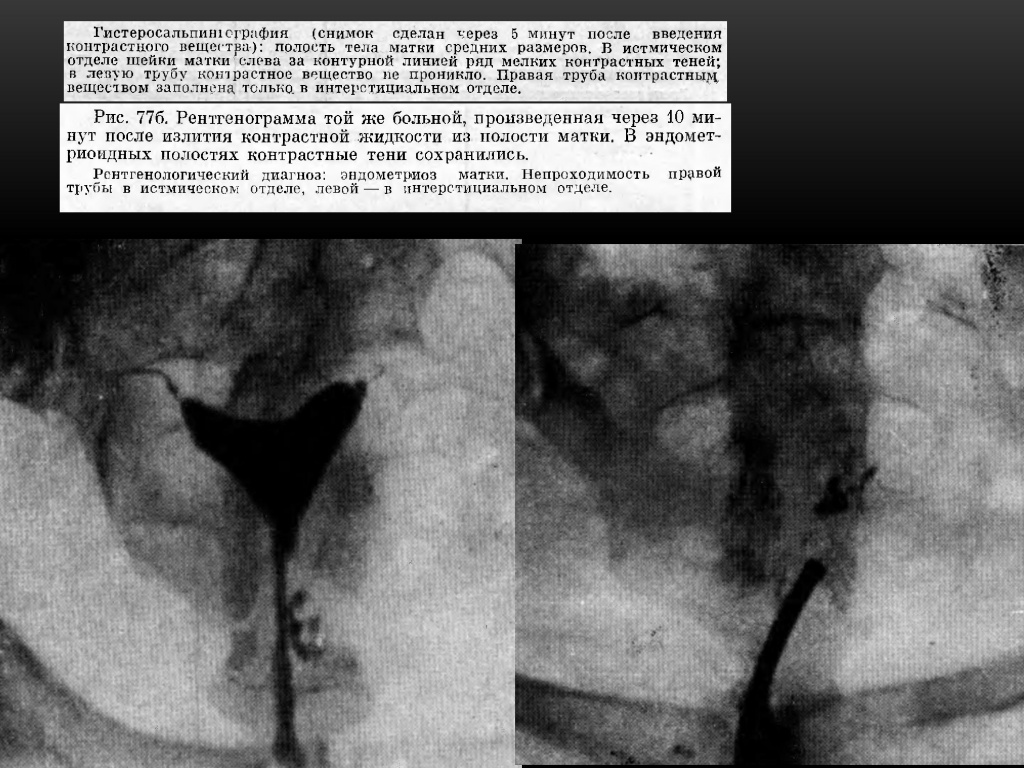
Эндометриоз
Причина эндометриоза неизвестна.
Предрасполагающие факторы: наследственность и гормональные нарушения.
Клиника: сильные боли в тазовой области, болезненные ощущения во время полового акта, обильные и длительные кровотечения во время менструации, а также бесплодие. Может быть бессимптомной.
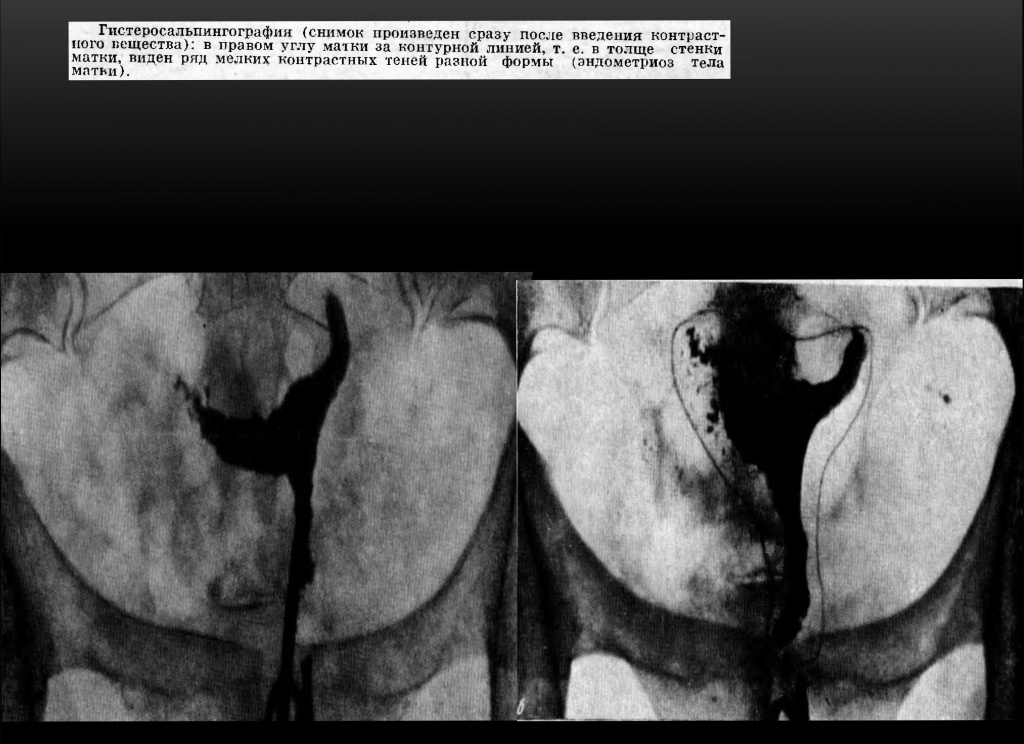
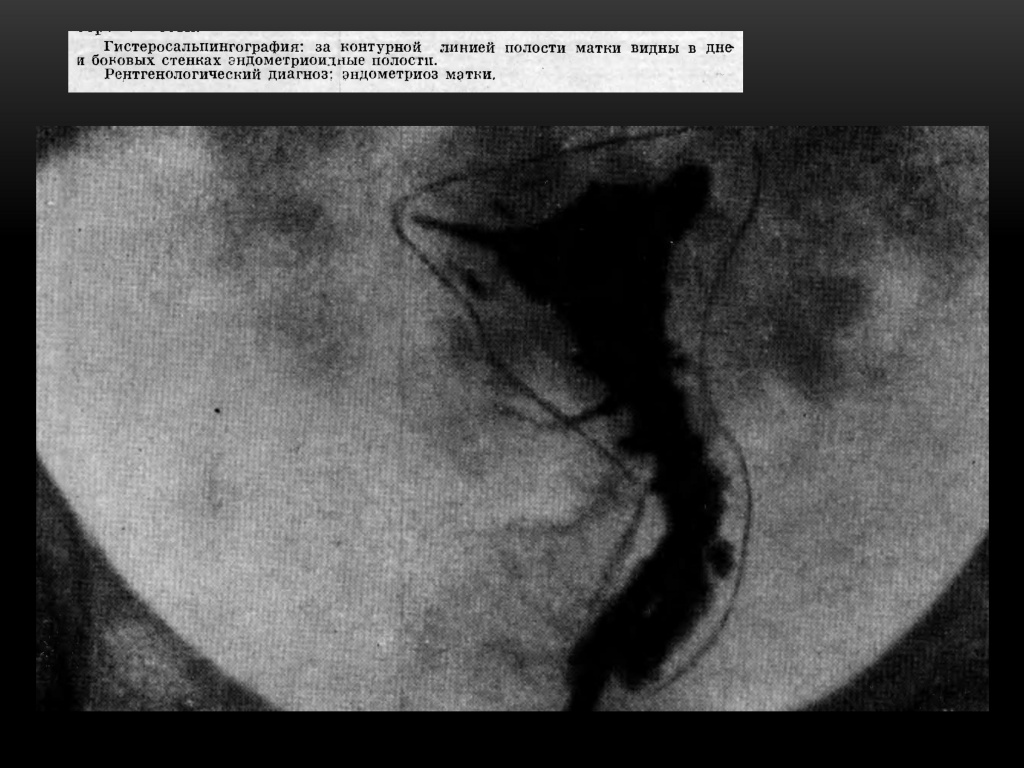
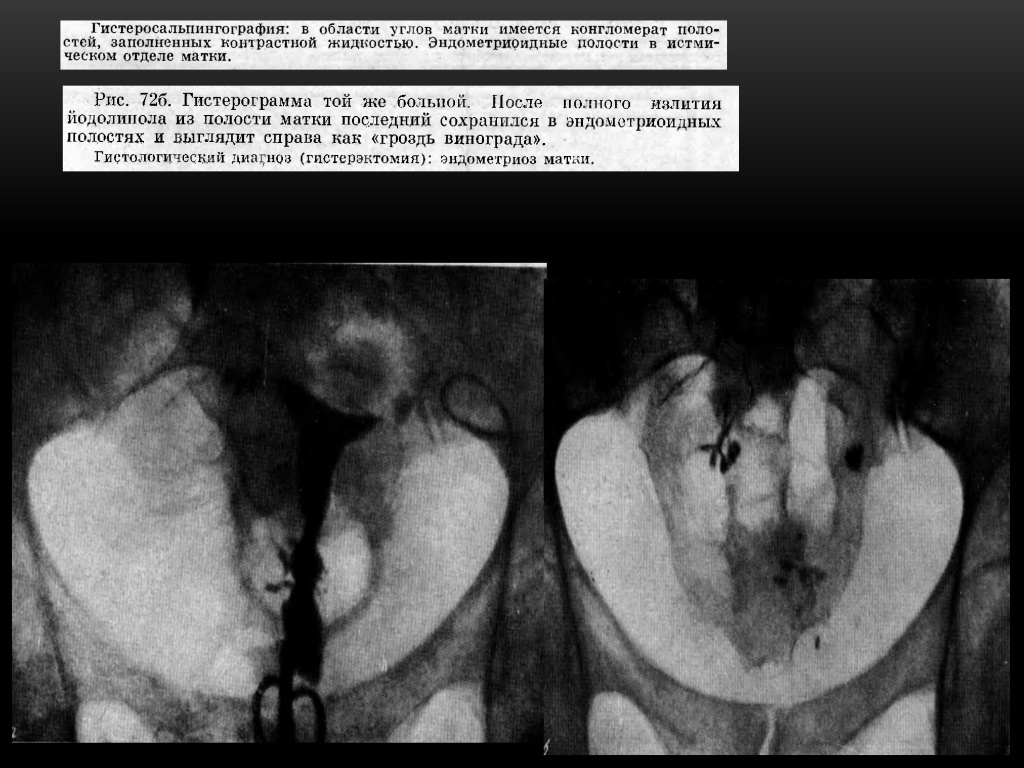
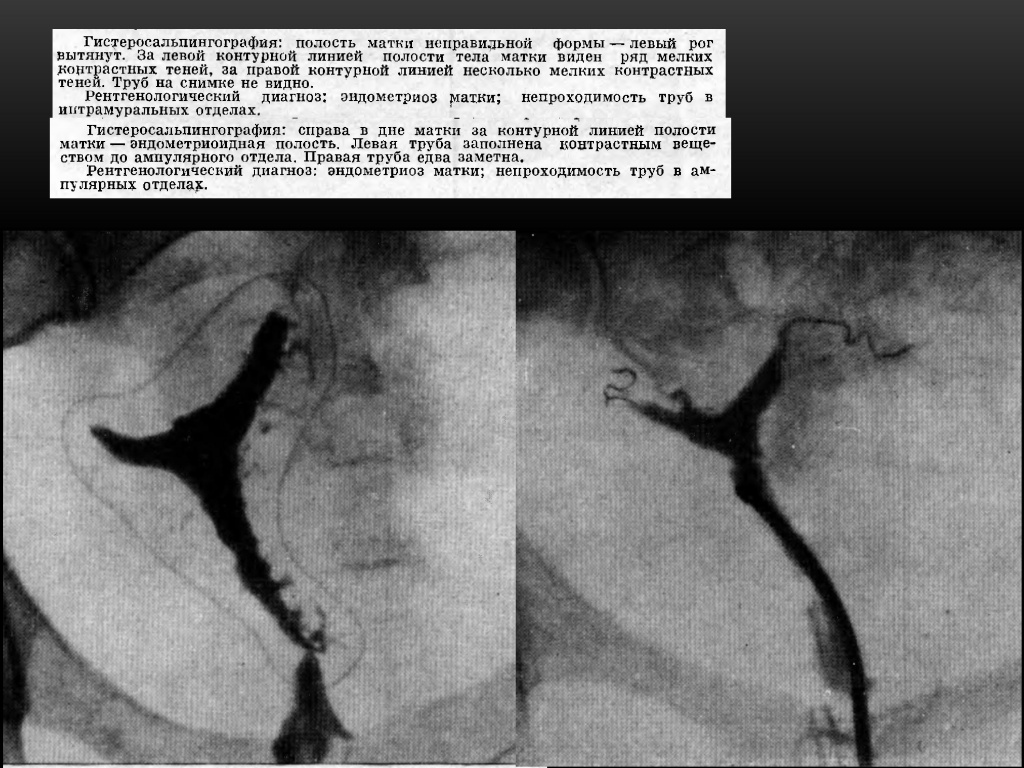
Разрастания могут носить внутренний (аденомиоз) или наружный (эндометриоз яичников, брюшины) характер. Единичные или множественные законтурные тени в виде шипов, лакун, карманов. Размеры этих законтурных теней от 2 -4 мм до 1-2 см. Законтурные образования сохраняются несколько суток. Чаще их определяют на дне истмикоцервикального отдела матки, реже — на боковых контурах полости.
Иногда рентгенологически удаётся выявить эндометриоз труб, при котором от видимого просвета истмического отдела трубы отходит множество перетубарных ходов в виде коротких штрихов или точек — картина, напоминающая ветку ёлки.
Аденомиоз: контурные тени кистозных полостей маленьких размеров. Данные ходы могут подходить к полости матки в виде тонких проходов небольших размеров. Возможен повышенный мышечный тонус матки, при котором наблюдается расширение контура углов матки и выпрямление фаллопиевых труб.
Эндометриоз в истмическом отделе левой маточной трубы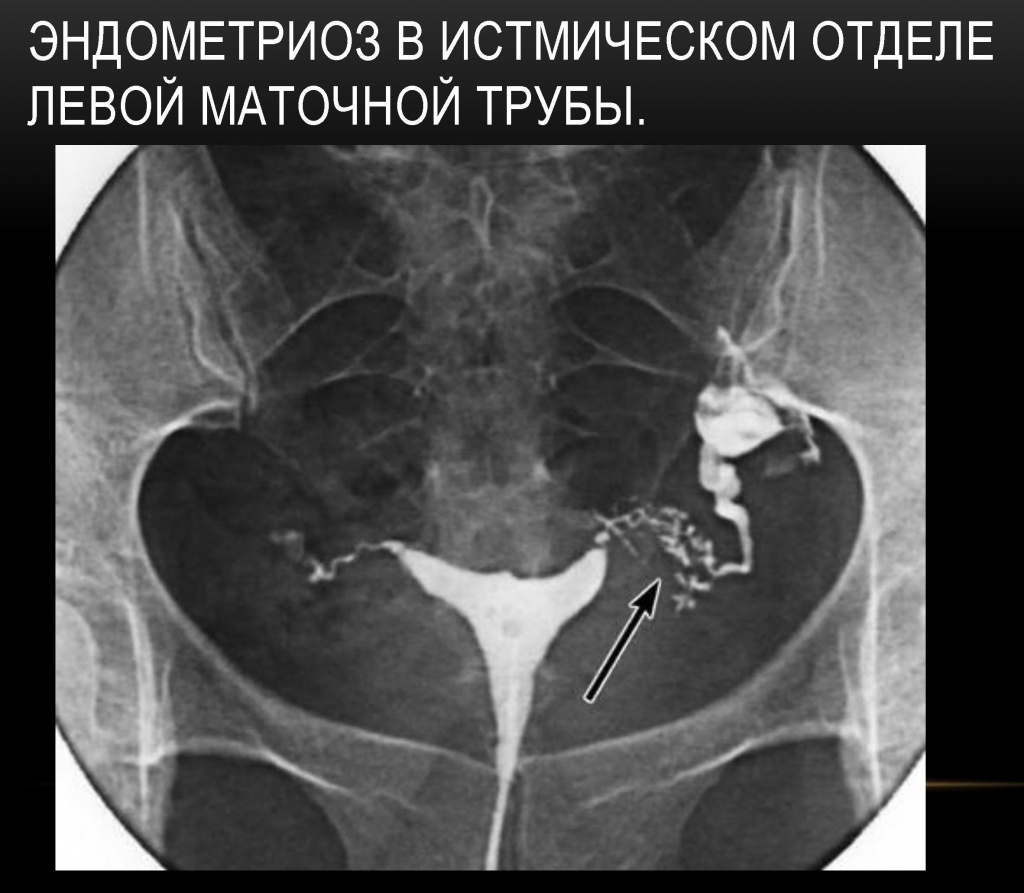
Аденомиоз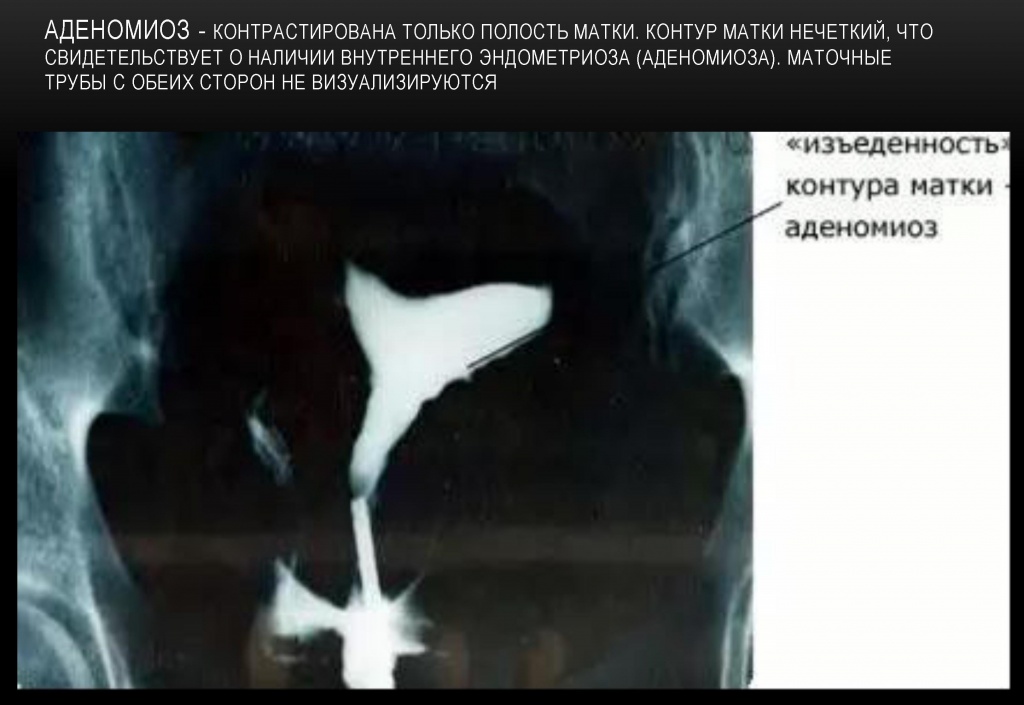
Эндометриоз