Миома матки и туберкулез

Диссертация, — 480 руб., доставка 1-3 часа, с 10-19 (Московское время), кроме воскресенья
Автореферат — бесплатно, доставка 10 минут, круглосуточно, без выходных и праздников
Гулуа Инга Резоевна. Особенности ведения женщин с миомой матки при туберкулезе различных локализаций : диссертация … кандидата медицинских наук : 14.00.26 / Гулуа Инга Резоевна; [Место защиты: ГОУВПО «Московская медицинская академия»].- Москва, 2005.- 127 с.: ил.
Введение к работе
Актуальность проблемыДо настоящего времени проблемы ведения больных с миомой матки продолжают привлекать внимание исследователей Это обусловлено тем, что миома матки, относится к наиболее часто встречающимся доброкачественным опухолям женских гениталий и тенденцией к росту числа больных (Vollenhoven В et al, 1990, Володин С К, 1997,Савицкий Г А, Савицкий А Г ,2000,Стрижаков А Н ,2003)
Миома матки достаточно часто сочетается с внутренним эндометриозом тела матки (Адамян Л В и соавт, 2002) и, несмотря на проводимую консервативную терапию, у 70 — 75 % больных миомой матки и у более чем половины (50 -52 %) внутренним эндометриозом возникает необходимость в хирургическом вмешательстве (Вихляева ЕМ и соавт, 1997, КостоеваЛ X, 2000,2001)
Согласно статистическим данным наиболее частой операцией у больных миомой матки и внутренним эндометриозом является надвлагалищная ампутация с сохранением или удалением придатков матки (Шмаков ГС, 1995, Савицкий Г А, 1997, Вихляева Е М и соавт, 1997, Стрижаков А Н и соавт, 2003)
Нарушения, связанные с послеоперационным выключением функции одного или обоих яичников достаточно освещены в доступной литературе Доказано, что подобного рода оперативные вмешательства неизбежно приводят к нарушению гормонального баланса, что не может не отразиться на функции органов и систем, сопряженных с нейроэндокринной системой, обеспечивающей адаптацию организма к изменяющимся условиям (Сметник В П, Тумилович Л Г, 1997, Макацария А Д и соавт, 1997,1999)
Необходимо отметить, что на протяжении последних 30 -40 лет частота миомэктомии, сохраняющих женщине репродуктивную функцию, не превышает 10-12 %, что не может не вызвать опасение с точки зрения улучшения демографической ситуации в Российской Федерации (Савицкий Г А, 1994, Шмаков Г С , 1995,1997, Вихляева Е М, и соавт, 2001)
Комплексные исследования, направленные на выяснение некоторых сторон патогенеза, морфогенеза и клиники миомы матки, позволили выяснить нарушение механизмов центральной регуляции функции половой системы при этой патологии, а также различную направленность этих нарушений в зависимости от клиники заболевания Исследования создали предпосылки дж всестороннего изучения методов консервативного лечебного воздействия при миоме матки, под влиянием которых в ряде случаев удалось добиться торможения роста опухоли и даже ее обратного развития. Дж лечебного воздействия используются гормональные препараты, витамины, ферменты, физио- бальнеолечение, что позволило несколько уменьшить частоту хирургических вмешательств, а у больных репродуктивного возраста — чаще прибегать к органосохраняющим операциям Однако многие вопросы, связанные с ведением больных миомой манси, до настоящего времени остаются спорными и недостаточно обоснованными.
Туберкулез в Российской Федерации, несмотря на определенную стабилизацию эпидемиологической ситуации в последние годы, продолжает оставаться одной из ведущих медико — социальных проблем (Перельман М.И., 2003; Борисов С.Е., 2002; 2003) в силу достаточно высокой частоты этого заболевания, появления значительного числа больных с устойчивостью к антибактериальным препаратам и сочетанными формами поражения. Заслуживает особого внимания тот факт, что в настоящее время отмечается возрастание удельного веса женщин репродуктивного возраста (18-45 лет) среди больных туберкулезом органов дыхания, а в структуре внелегочного туберкулеза преобладают женщины (57 -62 %).
По данным некоторых авторов (Жученко О.Г., 2001; Жученко О.Г., Радзинский В.Е, 1999; Семыкина Н.Г., 1989) у женщин, страдающих туберкулезом, независимо от локализации поражения, имеют место выраженные нарушения функции яичников и более высокая частота (по сравнению с попужцией) гормонзависимых заболеваний женской половой
сферы. Вместе с тем до настоящего времени не изучены особенности клиники миомы матки у женщин при различных локализациях туберкулеза, особенности гормонального статуса у данного контингента женщин, тактика их ведения, показания к оперативному лечению, методы консервативной терапии и т.д. Требуют дальнейшего изучения диагностика и клиника, хирургическое и консервативное лечение миомы матки, состояние эндометрия при этой патологии, частота и степень риска развития рака тела матки, противопоказания к консервативному лечению и тд, что будет способствовать повышению качества жизни этой категории больных.
Цель исследования: разработка лечебно-диагностической такгики ведения женщин при сочетании туберкулеза различных локализаций с миомой матки.
Задачи исследования:
Изучить особенности клинического течения миомы матки у женщин, страдающих туберкулезом легких и внелегочными формами поражения.
Изучить особенности морфологической картины эндометрия у женщин с миомой магки при различных локализациях туберкулеза
Изучить особенности гормонального гомеостаза и возможности консервативного ведения женщин с миомой матки и туберкулезе
Определить основные показатели качества жизни женщин с миомой матки и туберкулезом до и после хирургического лечения.
Разработать научно обоснованные рекомендации по ведению больных миомой матки при туберкулезе с учетом этапов развития заболевания, перенесенных оперативных вмешательств и характера основного процесса.
Научная повитаработы
Впервые на основании проведенного комплексного обследования изучены частота и клиника миомы матки у женщин при различных локализациях туберкулеза, сочетание ее с другими гормонзависимыми заболеваниями женских половых органов и органами «мишенями» (молочная железа) с учетом длительности течения, распространенности и этана лечения основного специфического процесса. Представлены основные показатели качества жизни данного контингента больных до и после оперативного лечения с учетом проведенной гормональной коррекции.
Практическая значимость.
Предложенный алгоритм обследования и основные принципы тактики ведения женщин с миомой матки при различных локализациях туберкулезного поражения позволили повысить эффективность лечения в зависимости от характера специфического процесса. Показаны целесообразность послеоперационной гормональной коррекции вегето-сосудистых и психо-эмоциональных нарушений и совместного ведения женщин, страдающих туберкулезом и миомой матки, фтизиатром и і инекологом с целью оптимизации проводимой химиотерапии.
Положения диссертации, выносимые на защиту:
Туберкулезный процесс значительно осложняет клиническое течение миомы матки. Характер и степень выраженности осложнений зависят от локализации, формы, распространенности, сочетания различных видов туберкулезного поражения и режима специфической терапии
Подавляющее большинство женщин с миомой магки и сопутствующим туберкулезом отмечают неудовлетворительное качество жизни, обусловленное основными клиническими проявлениями миомы матки до оперативного лечения-, туберкулезной интоксикацией, плохой
переносимостью специфических препаратов, а также значительными нарушениями соматического здоровья. 3. Гормональная коррекция, проводимая с учетом исходного гормонального профиля, объема перенесенного оперативного вмешательства, послеоперационных вегето-сосудистых и психоэмоциональных нарушений и особенностей течения сопутствующего туберкулезного процесса, позволяет значительно улучшить показагели качества жизни женщин.
Апробация материалов диссертации.
Материалы диссертации представлены на научно-практической конференции фтизиатров (Санкт-Петербург, 2000 год), юбилейной конференции московского городского общества акушеров-гинекологов (2002 год), на 7 Российском съезде фтизиатров (Москва 2003 год), на 3 Конгрессе Европейского региона и 14 национальном Конгрессе по борьбе с туберкулезом и легочными заболеваниями (Москва, 2004год) Основные положения диссертации отражены в 11 публикациях, в том числе 4 в центральной печати, три работы опубликованы на иностранном языке. Результаты диссертационного исследования широко используются в практике отделений клиники фтизиопульмонологии ММА им ИМ Сеченова, Московском областном противотуберкулезном диспансере
Структура и объем диссертации.
Работа построена традиционно и состоит из введения, обзора литературы, трех глав, выводов, практических рекомендаций и указателя литературы Диссертация изложена на 137 страницах машинописного текста, содержит 28 таблиц, 16 рисунков Библиография включает 268 литературных источников; в том числе 165 отечественных и 103 зарубежных авторов
Похожие диссертации на Особенности ведения женщин с миомой матки при туберкулезе различных локализаций










Источник
… на актуальность клинической проблемы указывает то, что в настоящее время по поводу миомы матки выполняется до 50-70% оперативных вмешательств в гинекологических стационарах.
Миома (лейомиома) матки (ММ) относится к группе мезенхимальных опухолей и является продуктом очаговой пролиферации, возникающей в том или ином участке камбиального соединительнотканного каркаса матки. Это доброкачественная опухоль моноклонального происхождения, развивающаяся из гладкомышечных клеток и содержащая различное количество волокнистой соединительной ткани.
ММ является одним из самых распространенных заболеваний женской половой системы и доброкачественных образований половых органов женщин; ее частота, по данным разных авторов, колеблется от 24 до 50%. Средний возраст выявления ММ составляет 32 – 33 года, а показания к активному хирургическому лечению появляются примерно к 45 годам. Также установлено, что развитие этой опухоли занимает в среднем 5 лет и в 84% случаев узлы являются множественными. По данным российских ученых около 20% женского населения в возрасте старше 18 лет, в том числе около 70% из них в возрасте от 30 до 40 лет, лишаются матки в результате хирургического лечения.
К основным факторам риска развития миомы матки относят: позднее менархе, обильные менструации, высокая частота медицинских абортов и других внутриматочных вмешательств, воспалительные заболевания внутренних половых органов, заболевания сердечно-сосудистой системы, ожирение, сахарный диабет, гипофункция щитовидной железы, заболевания печени, метаболический синдром, гиподинамия, генетическая предрасположенность.
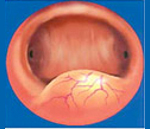
В соответствии с классификацией ВОЗ по отношению к мышечному слою матки выделяют межмышечную (интерстициальную – 1 [на рис.]) миому, подслизистую (субмукозную — 2) и подбрюшинную (субсерозную — 3). Если подслизистая миома матки на 1/3 располагается в толще миометрия, то говорят о миоме с центрипитальным ростом узла. По локализации выделяют миому тела матки, она выявляется в 95% случаев, шеечную миому — в 5% случаев, в редких случаях встречается миома круглой связки или узлы опухоли могут располагаться межсвязочно.
Патогенез роста миоматозных узлов до конца не изучен и до сегодняшнего дня остается спорным и неоднозначным. По мнению большинства исследователей, опухоль растет из клетки-прародительницы, в которой произошла первичная мутация. Опухолевый рост является следствием нарушения тканевого гомеостаза, который поддерживается балансом между двумя процессами – клеточной пролиферацией и апоптозом. Доказано, что клетки лейомиомы (миомы) обладают по сравнению с клетками нормального миометрия более высокой митотической активностью в обе фазы менструального цикла. В морфогенезе миомы матки выделяют три последовательных стадии: 1. образование активной зоны роста в миометрии в виде периваскулярных клеточных муфт с усиленной пролиферацией гладкомышечных клеток с активированным клеточным метаболизмом; 2. рост опухоли без признаков дифференцировки; 3. рост опухоли с дифференцировкой, созреванием и постепенным фиброзированием.
Половые стероиды, являясь физиологическими регуляторами клеточной пролиферации миометрия, играют ключевую роль в патогенезе развития лейомиомы. Влияние, как эстрогенов, так и прогестерона комплементарно; усиленная пролиферация клеток лейомиомы происходит в результате сочетанного действия эстрадиола и прогестерона (прогестерон являясь сильнейшим митогеном, стимулирует не только активацию пролиферативных процессов в миометрии, но и может способствовать формированию зачатка роста миоматозного узла, стимулируя ее дальнейший рост). В тканях миоматозных узлов по сравнению с неизмененным миометрием установлено развитие относительной локальной гиперэстрогении с сопутствующим повышением содержания рецепторов эстрадиола и прогестерона, а также повышение содержания рецепторов к прогестерону в секреторную фазу и его понижение в пролиферативную на фоне постоянно повышенной концентрации рецепторов к эстрогенам.
Клиника. У половины пациентов болезнь протекает бессимптомно и диагностируется только при гинекологическом или ультразвуковом исследовании. Но у каждой второй женщины возникают симптомы заболевания, которые ухудшают качество жизни и требуют лечения. Симптомы зависят от количества, размеров и расположения миоматозных узлов, а также от степени вторичных дегенеративных и воспалительных изменений в ткани узлов. Основные симптомы лейомиомы матки:
1. обильные, длительные менструации и/или ациклические кровотечения, которые сопровождаются слабостью, утомляемостью, приводят к развитию железодефицитной анемии;
2. тянущие боли внизу живота (у 20–30% больных), очень редко возникают острые боли, связанные с нарушением кровотока в миоматозных узлах, и сопровождаются повышением температуры, слабостью;
3. при больших размерах лейомиомы матки может происходить давление на соседние органы: мочевой пузырь, прямую кишку, что проявляется учащенным мочеиспусканием, запорами;
4. бесплодие, невынашивание беременности, осложнения во время родов наблюдаются у каждой третьей пациентки с множественными миомами.
Диагностика ММ, как правило, не представляет трудностей и основана на клинических (жалобы, история развития заболевания, общий и гинекологический осмотр) и инструментальных методах исследования. При множественных и больших ММ постановка диагноза не вызывает особых затруднений уже при гинекологическом осмотре больной, когда выявляется увеличение матки в размерах, ее неровные «бугристые» контуры, особая плотность при пальпации, а также отдельные единичные или множественные узлы.
Самыми высокоинформативными инструментальными методами диагностики ММ являются следующие: ультрасонография с применением цветового допплеровского картирования, а также трехмерная и инвазивная ультрасонографии.
Довольно важным методом в диагностике ММ является гистероскопия с раздельным диагностическим выскабливанием, которая дает информацию не только о подслизистом расположении узла, но и позволяет своевременно выявить наличие гиперпластических процессов в эндометрии.
Немаловажную роль в выявлении небольших и необычно расположенных миоматозных узлов играют диагностическая лапароскопия и компьютерная томография, которые применяются в основном для дифференциальной диагностики миомы матки с опухолями яичников и других органов малого таза и забрюшинного пространства, с саркомой матки, с тубоовариальными образованиями воспалительной этиологии, с эктопической беременностью.
Показаниями для назначения исследования гормонального статуса у пациенток с ММ являются: молодой возраст пациентки (до 40 лет), клинические проявления патологии щитовидной железы и изменения ее структуры по данным УЗИ (галакторея, диффузная мастопатия, трофические изменения дериватов кожи, неоднородность структуры железы или изменения ее размеров), нарушения менструальной функции (мено- и метроррагии), сахарный диабет, ожирение. Необходимо исследовать фолликулостимулирующий и лютеинизирующий гормоны, пролактин, тиротропин, свободный тироксин, антитела к пероскидазе и тироглобулину, эстрадиол и прогестерон.
Принципы лечения. В настоящее время применяются следующие принципы лечения ММ: 1. медикаментозное лечение, направленное на контроль роста миомы матки и развитие симптомов заболевания; 2. хирургическое лечение: органосохраняющие операции (абдоминальная, лапароскопическая и гистероскопическая миомэктомия) и радикальные операции (гистерэктомия); 3. малоинвазивные органосохраняющие методы лечения (эмболизация маточных артерий и миолиз различными источниками энергии).
С целью обоснованного определения показаний к применению консервативных или оперативных методов лечения больных с миомой матки (из-за необходимости максимально бережного отношения к матке) наиболее оптимально использовать клиническую классификацию миомы, предложенную профессором А.Л. Тихомировым.
Ι. Клинически незначимые миомы или миомы малых размеров: миоматозные узлы до 20 мм в диаметре, которые часто обнаруживаются как случайные находки при ультразвуковом сканировании поскольку они не дают никакой симптоматики. С патогенетической точки зрения миома матки на этой стадии еще управляема естественным гормональным фоном и не приобрела автономных механизмов роста. Поэтому целью терапии на этой стадии является стабилизация и профилактика роста узлов. По данным больших проспективных исследований единственными препаратами способными на современном этапе обеспечить профилактику развития миомы матки, являются комбинированные оральные контрацептивы (КОК). Основными препаратами, назначаемые с целью стабилизации роста малых миоматозных узлов и соответственно для профилактики их формирования являются микро- и низкодозированные КОК, содержащие дезогесрел, такие как Новинет и Регулон, которые назначаются в контрацептивном режиме; также возможно применение внутриматочной гормональной релизинг-системы «Мирена».
ΙΙ. Малые множественные миомы матки: пациентки с множественной миомой матки, узлы которой не превышают 20 мм, а общий объем матки не более 8 недель беременности. Клинические проявления таких миом – это мено- и метроррагии, дисменорея и бесплодие. С патологической точки зрения такая миома приобретает характеристики автономности. Для лечения данных больных применяют, как правило, двухэтапную схему:
1. на первом этапе назначают курс терапии индукторами регрессии миоматозных узлов – это аналоги гонадотропин-рилизинг-гормонов (ГнРГ): гозерелин (золадекс-депо), лейпрорелин (луприд-депо), трипторелин (диферелин), бусерилин; данные препараты вводят индоназально, парантерально или в стерильном аппликаторе, начиная с 2-4 дня цикла с интервалом 4 недели в течение 6 месяцев.
2. на втором этапе лечения (если удалось достигнуть уменьшения размеров миоматозных узлов) назначаются длительные курсы оральных контрацептивов Регулон, Марвелон, Новинет или внутриматочная гормональная система «Мирена».
ΙΙΙ. Миома средних размеров: пациентки с единичными миоматозными узлами, размер которых не превышает 4 см. Их лечение зависит от планов пациентки на выполнение репродуктивной функции.
1. если женщина планирует беременность необходимо выполнение консервативной миомэктомии; после проведения операции рекомендуется курс лечения аналогами ГнРГ или Мефипристоном в течение 6 месяцев, по завершению терапии больная может планировать зачатие беременности.
2. если пациентка не планирует беременность, то терапию начинают с назначения аналогов ГнРГ или мефипристона (синтетическое стероидное антигестагенное средство), а затем переходят на комбинированные оральные контрацептивы или выполняют эмболизацию маточных артерий.
ΙV. При множественной миоме со средним размером узлов (до 6 см) наиболее эффективным методом лечения является эмболизация маточных артерий. Однако если пациентка планирует выполнение репродуктивной функции, следует провести консервативную миомэктомию. Если же миома сложная с различным расположением узлов, то на первом этапе следует выполнить эмболизацию маточных артерий, через год оценить возможности вынашивания беременности (степень регресса узлов, их локализацию) и на втором этапе выполнить консервативную миомэктомию.
V. При миоме матки больших размеров с узлами более 6 см можно также провести консервативную миомэктомию при «удачно» расположенных (субсерозных) узлах. В остальных случаях предпочтение отдается эмболизации маточных артерий. Однако при очень больших размерах миомы более 20 недель беременности эмболизацию проводить не следует, необходимо выполнить гистерэктомию. Для лечения субмукозной ММ существует несколько методов хирургического вмешательства: гистерорезектоскопия, гистерэктомия и эмболизация маточных артерий. При наличии миоматозных узлов на ножке, как правило, проводится лапароскопическая миомэктомия. Для лечения сложных ММ (множественных ММ сочетанной локализации) необходимо проведение двухэтапного лечения: назначение аналогов ГнРГ с последующей лапароскопической миомэктомией или эмболизация маточных артерий с последующей миомэктомией.
Кроме гормонального и хирургического лечения применяют негормональную терапию миомы матки: режим труда и отдыха, адекватное питание, седативная и фитотерапия, адаптогены, иммунокоррекция, витаминотерапия, препараты, улучшающие микроциркуляцию, физио- и рефлексотерапия.
Профилактика миомы матки включает в себя соблюдение рационального гигиенического режима с период полового созревания, планирование семьи с применением комбинированных оральных контрацептивов, и исключением операций по искусственному прерыванию беременности, коррекцию возможных гормональных нарушений и адекватное лечение гинекологических и экстрагенитальных заболеваний.
Источник