Миома матки операция в бишкеке
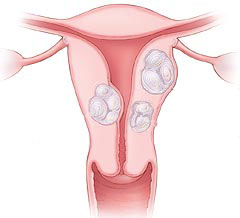 Миома матки — доброкачественная опухоль, исходящая из гладкомышечных клеток стенки матки. Размеры миом могут колебаться от нескольких миллиметров до 20-25 сантиметров. Точная причина возникновения миомы матки до сих пор достоверно не установлена, однако имеются данные о связи миомы с нарушениями гормональной регуляции.
Миома матки — доброкачественная опухоль, исходящая из гладкомышечных клеток стенки матки. Размеры миом могут колебаться от нескольких миллиметров до 20-25 сантиметров. Точная причина возникновения миомы матки до сих пор достоверно не установлена, однако имеются данные о связи миомы с нарушениями гормональной регуляции.
Хотя часто миомы протекают бессимптомно, в большинстве случаев они проявляются рядом неприятных симптомов:
- Обильные менструальные кровотечения, часто приводящие к хронической анемизации.
- Боли в нижних отделах живота, в тазу и пояснице.
- Учащенное мочеиспускание за счет сдавления миомой мочевого пузыря, запоры.
- Нарушение детородной функции — бесплодие, выкидыши.
Причины возникновения миомы матки
Современное представление о развитии миомы матки основано на гормональной теории. Нарушения экскреции и метаболического превращения эстрогенов, а также соотношения фракций эстрогенов (преобладание эстрона и эстрадиола в фолликулиновую, а эстриола — в лютеиновую фазу) приводят к морфологическим изменениям в миометрии. Масса миометрия может увеличиваться в результате как гиперплазии гладкомышечных клеток, которая инициируется эстрогенами, так и гипертрофии этих клеток.
Наряду с эстрогенами рост миомы стимулирует прогестерон. Гипертрофия гладкомышечных клеток при миоме матки аналогична их гипертрофии во время беременности и может возникать только при сочетанном воздействии сравнительно высоких концентраций эстрадиола и прогестерона. В лютеиновую фазу прогестерон повышает митотическую активность миоцитов, кроме того, прогестерон воздействует на рост миомы путем индуцирования факторов роста. В ткани миомы рецепторов эстрадиола и прогестерона больше, чем в неизмененном миометрии. Нарушение обмена половых стероидов в миоматозных узлах вызывает аутокринную стимуляцию клеток при участии так называемых факторов роста. Медиаторами действия эстрогенов в ткани миомы матки являются инсулиноподобные факторы роста I и II.
Наряду с гормональными аспектами патогенеза миомы матки, немаловажную роль играют изменения иммунной реактивности организма, особенно при хронических очагах инфекции; выраженные изменения гемодинамики малого таза, а также наследственная предрасположенность. Зоны роста миомы формируются вокруг воспалительных инфильтратов и эндометриоидных очагов в миометрии. В увеличении миомы значительную роль играют фенотипическая трансформация гладких мышечных клеток и дегенеративные изменения в условиях нарушенной микроциркуляции. Зачатки миоматозных узлов могут образовываться и на эмбриональном этапе. Рост клеток-предшественников продолжается много лет на фоне выраженной активности яичников под действием эстрогенов и прогестерона.
Не всегда выявленную миому нужно активно лечить. Однако, когда миома растет, вызывает какие-либо симптомы или препятствует беременности лечение необходимо. В настоящее время существует несколько современных способов лечения миомы матки:
- ГОРМОНОТЕРАПИЯ
- Эмболизация маточных артерий
- МИОМЭКТОМИЯ
- ГИСТЕРЭКТОМИЯ
- Экспериментальные методики (ФУЗ-аблация и др.)
ЭМБОЛИЗАЦИЯ МАТОЧНЫХ АРТЕРИЙ (ЭМА)
Исторический экскурс
Существует ошибочное мнение о том, что ЭМА — это новый метод. На самом деле эмболизацию маточных артерий широко применяют еще с 1979 года для остановки маточных кровотечений, возникающих после родов и операций на матке. Таким образом, эта методика применялась еще до появления лапароскопической хирургии, которая уже давно прочно вошла в арсенал оперативной гинекологии.
Тем не менее применять ЭМА для лечения миомы матки начали только в начале 90-х годов. Первоначально ЭМА предполагали использовать в качестве метода предоперационной подготовки перед миомэктомией для уменьшения риска кровотечения. Однако, вскоре было установлено, что необходимость в проведении миомэктомии после ЭМА отпадала. После получения первых обнадеживающих результатов ЭМА стала стремительно входить в практику большого количества лечебных учреждений США, Европы, стран Азии и Ближнего Востока. В 1996 году ЭМА получила разрешение FDA в США, а в 1998 году приказом Минздрава РФ была включена в перечень разрешенных эндоваскулярных вмешательств в России. Эмболизация выполняется в специально оборудованной рентгенооперационной, оснащенной ангиографическим аппаратом. Выполняют эмболизацию не гинекологи, а эндоваскулярные хирурги. Это связано с тем, что методика эмболизации требует квалификации в области сосудистой хирургии и радиологии и непривычна для оперирующих гинекологов.
Эмболизация — практически безболезненная процедура и выполняется под местной анестезией. Единственным воздействием является пункция правой общей бедренной артерии. Для этого после предварительной местной анестезии раствором новокаина или лидокаина через небольшой (1,5 мм) прокол кожи в верхней части бедра в артерию вводится тонкий катетер (1,2 мм), который под контролем рентгенотелевидения проводится непосредственно в маточные артерии.
Затем через катетер вводятся крошечные частички эмболизационного аппарата, которые перекрывают сосуды, питающие миому. Эмболизационные частички, как правило, вводятся поочередно и в правую и в левую маточные артерии. Процедура может продолжаться от 10 минут до 2,5 часов в зависимости от варианта отхождения маточной артерии и опыта хирурга. Но как правило, ее продолжительность не превышает 20 минут.
ЭМА — практически безболезненное вмешательство. Благодаря местной анестезии пункция артерии не вызывает практически никаких ощущений. В процессе выполнения процедуры возможно периодическое появление чувства тепла, легкого жжения в нижних отделах живота, пояснице. Так действует контрастное вещество, которое вводит хирург для визуализации сосудов.
Важно отметить, что используемый эмболизационный препарат абсолютно безопасен, биологически инертен и не может вызывать аллергических реакций. Кроме того, для ЭМА необходимо мизерное количество препатата — в среднем не более 500 мг.
Сейчас существует несколько видов препаратов для эмболизации. Выбор корректного препарата является важной задачей.
Механизм ЭМА 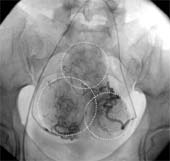
Суть ЭМА заключается в прекращении кровотока по ветвям маточных артерий, кровоснабжающих миому. При этом ветви, снабжающие здоровую часть миометрия не страдают. Это возможно благодаря особенностям кровотока в миоме — кровоснабжение узлов осуществляется из т.н. перифиброидного сплетения — сосудистой сети, окружающей миому по периферии. Эти сосуды имеют диаметр до 0,5 мм, т.е. в несколько раз больше, чем артерии нормального миометрия. После введения в эти сосуды специальных эмболизационных частиц миома теряет кровоснабжение и происходит ее замещение соединительной тканью — фиброз, которое приводит к значительному уменьшению и/или исчезновению миомы и ее проявлений.
Результаты
Первым проявлением эффективности ЭМА является нормализация симптомов. Непосредственно после вмешательства нормализуются менструальные кровотечения, уменьшается их объем и продолжительность. Симптомы сдавления также уменьшаются и исчезают, этот процесс несколько более длительный и может продолжаться несколько недель или месяцев. Уменьшение миоматозных узлов, а также общих размеров матки наиболее активно происходит в течение первых 6-8 месяцев после ЭМА. В среднем, к году объем узлов уменьшается более чем в 4 раза. Небольшие миомы исчезают полностью. Строго говоря, уже через 2 недели после ЭМА миом как таковых не остается — они замещаются соединительной тканью. Эти рубцовые узлы активно уменьшаются и не способны вызывать симптомы или расти снова. Важной особенностью ЭМА является также отсутствие риска рецидива заболевания после вмешательства. Это связано с тем, что при ЭМА воздействие происходит на все узлы, независимо от их размера. В настоящее время имеются позитивные данные наблюдения большого количества пациенток в отдаленном периоде — более 98% женщин после ЭМА не нуждаются ни в каком дополнительном лечении по-поводу миомы матки.
Постэмболизационный период
Несмотря на то, что ЭМА — практически безболезненная процедура через 1-2 часа возникают тянущие боли в нижних отделах живота. Эти ощущения являются следствием ишемии клеток миомы и отражают результативность вмешательства. Болезненные ощущения продолжаются всего несколько часов и адекватно купируются обезболивающими препаратами.
Помимо этого, в первые дни после ЭМА может повышаться температура (до 37-37,5). Также возможна слабость и чувство недомогания. Тем не менее, все эти симптомы, известные как «постэмболизационный синдром», быстро проходят и не представляют угрозу для здоровья.
Побочные эффекты и осложнения
ЭМА — очень безопасная процедура, риск любых осложнений в десятки раз ниже чем после хирургического лечения и не превышает 1%. Самой частой проблемой является образование гематомы (синяка) на бедре в месте пункции артерии. Это — мизерное осложнение, которое обычно не требует дополнительного лечения и проходит в течение 1-2 недель.
Не более, чем у 3% пациенток в первые 3-6 месяцев после ЭМА возможно нарушение регулярности менструального цикла или транзиторная аменорея.
Важно подчеркнуть, что вероятность развития осложнений, которые могут потребовать возврата к хирургическому лечению не превышает одного случая на 400 ЭМА.
Фертильность
Важным преимуществом эмболизации является то, что она не лишает женщин способности к деторождению. Очевидно, что после гистерэктомии о деторождении речь не идет, однако даже после миомэктомии часто возникает бесплодие, связанное с образованием спаек в матке и вокруг нее.
Многие женщины во всем мире рожают здоровых детей после ЭМА. Мы также обладаем хорошими результатами в отношении фертильности. Важно отметить, что большинство пациенток, которым ЭМА позволила родить детей не имели никаких перспектив органосохраняющего лечения, в большинстве клиник им рекомендовали только удаление матки.
ОСОБЕННОСТИ ЭМБОЛИЗАЦИИ (ЭМА):
- Вмешательство высокоэффективно при миоме (миомах) практически любых размеров
- Миомы не возникают повторно (в отличие от миомэктомии)
- Сроки госпитализации (пребывание в больнице) — 1-3 дня
- Очень короткий период выздоровления
- Местная анестезия
- Матка не удаляется и не разрезается
- Сохраняется способность к деторождению
- Происходит немедленное уменьшение и исчезновение симптомов миомы
Источник
Миома матки — одна из самых распространённых опухолей женских половых органов. “Как победить этот болезнь?”, отвечает врач высшей квалификационной категории, гинеколог-эндокринолог Салиева Джамиля Казбековна.
– Миома матки – что это такое?
– Миома матки – это самая распространённая, доброкачественная опухоль у женщин, однако лечение этого заболевания по-прежнему остаётся сложной и комплексной проблемой, требующей дальнейшего пристального изучения.
– Распространённость? У кого чаще возникает миома?
– Если раньше этот диагноз был прерогативой женщин более позднего репродуктивного возраста, то в настоящее время миома всё чаще встречается у молодых женщин.
– Как и почему образуется миома?
Факторы риска возникновения миомы разнообразны. Основными являются:
наследственность;
аборты;
отсутствие родов и лактации к 30 годам;
хронические воспалительные заболевания (гормональный дисбаланс);
длительные стрессы, тяжёлая физическая работа;
заболевания эндокринных желез;
избыточный вес;
длительная неадекватная контрацепция;
– Какие риски возникают, если миому не лечить?
– Миома может вызвать обильные, продолжительные, болезненные кровотечения, часто приводящие к анемии. В других случаях основной проблемой становится бесплодие, вызванное миомой. Часто, по мере роста миомы возникает сдавливание мочевого пузыря и других органов (учащенное мочеиспускание, чувство тяжести, боли внизу живота).
– Какие методы лечения существуют?
– Лечение миомы матки зависит от размеров миомы, расположения, количества узлов, степени выраженности симптомов, возраста женщины, а также желания в будущем родить ребёнка. Два основных способа лечения – это консервативный и оперативный метода лечения.
Традиционным методом лечения симптоматических опухолей является гистерэктомия (удаление матки). Эта операция сопряжена с потерей репродуктивной функции, а также возможным риском при проведении хирургического вмешательства и общего обезболивания (наркоза).
При необходимости сохранения репродуктивной функции наиболее часто применяют консервативную миомэктомию – операция, при которой сохраняется менструальная и детородная функции, но высокий процент рецидивов опухоли
(15-30) требует продолжения лечения и как правило, повторного оперативного вмешательства.
Гормональная терапия позволяет уменьшить размеры миоматозных узлов, однако в течение нескольких месяцев после прекращения приёма препаратов возможен рецидив.
– Что же такое – ЭМА?
– Эмболизация маточных артерий (ЭМА) — в настоящее время этот современный метод является наиболее безопасным и высокоэффективным для лечения миомы матки, позволяющий избавить подавляющее число больных от тягостных проявлений заболевания и значительно уменьшить объём миомы, сохранив при этом матку.
Эмболизация маточной артерии (ЭМА) – малоинвазивное вмешательство, которое подразумевает введение в маточную артерию специального вещества (эмболизата), останавливающего ток крови по этой артерии, что прекращает питание миомы матки и приводит к отмиранию опухоли.
Метод основан на изученных особенностях сосудистого русла миомы и заключается в следующем – избирательное закрытие сосудов миомы приводит к стойкому склерозированию только самого миоматозного узла, что приводит к уменьшению размеров до 80 от изначального объёма.
– Насколько эффективна эмболизация маточных артерий?
– Исследования, проводившиеся в Соединённых Штатах Америки и Европе, показали, что у 78-94
женщин, которым была выполнена эта процедура, произошло существенное или полное исчезновение болей и других симптомов, связанных с миомой. Процедура высокоэффективна даже при множественных миомах. У женщин, наблюдавшихся в течение нескольких лет после процедуры, не отмечается возобновления симптомов.
– Делают ли ЭМА в Кыргызстане?
– На базе НЦОМиД открыт кабинет лечения миомы матки, где врачи данного кабинета ведут женщин с диагнозом миома матки. А эмболизацию маточных артерий делают специалисты из г. Москвы. Следующая процедура ЭМА назначена на 26-апреля 2014 года. Записаться на бесплатную консультацию можно по телефонам: 0312 87 00 11, 0779 000 250 (русс. яз), 0772 02 09 00 (кырг. яз).
Источник
✖
Заполните форму для записи на прием или заказа обратного звонка

Гинекологические операции – это один из методов лечения заболеваний женской половой системы. Операции в гинекологии имеют огромное значение. Они позволяют справляться с заболеваниями, которые ранее считались неизлечимыми. Но детородная функция женщины устроена очень тонко, и потому решение о хирургическом вмешательстве принимается врачом лишь в исключительных случаях, когда медикаментозное лечение не помогает.
В медицине различают большие и малые гинекологические операции. Каждый вид оперативного вмешательства имеет свои особенности, и используется при определенных медицинских показаниях. В клинике профессора Асымбековой работают врачи-хирурги с огромным практическим опытом в оперативной гинекологии. Наши специалисты – это не просто высококлассные хирурги и гинекологи, но и обладатели ученых степеней. Многие из них являются авторами инновационных хирургических методик.
Типы гинекологических операций:
- Абдоминальные операции;
- Лапароскопия;
- Перенос эмбриона
- Гистероскопия, гистерорезектоскопия;
Лапароскопия
Лапароскопия – это один из методов оперативной гинекологии (и хирургии вообще), который позволяет обходиться без послойного разреза брюшной стенки. Чаще всего лапароскопию назначают для диагностики и лечения следующих заболеваний и состояний:
- Патология развития репродуктивных органов;
- Эндометриоз;
- Миома матки;
- Непроходимость маточных труб;
- Опухолевые новообразования, в том числе кисты;
- Заболевания яичников, в том числе поликистоз;
- Экстренная гинекологическая патология (внематочная беременность, разрыв кисты);
- Бесплодие неясного генеза.
Правильно проведенная гинекологическая лапароскопия сопровождается минимальной кровопотерей, оставляет практически невидимые места проколов после их заживления и не нарушает функции репродуктивных органов.
Гистероскопия
Гистероскопия — метод лечения и диагностики заболеваний в полости матки. Используется в гинекологии как малотравматичный метод обследования и лечения заболеваний матки. Гистероскопическая операция – это безболезненный, комфортный, безопасный и эффективный способ избавиться от различных патологических состояний матки.
Виды гистероскопии
Гистероскопия матки всегда состоит из осмотра внутренней оболочки органа при помощи оптических инструментов и визуальной оценки имеющихся изменений. В зависимости от преследуемой цели она бывает:
- Диагностической;
- Лечебной;
- Контрольной.
- Диагностическая или офисная гистероскопия проводится для обследования матки и подтверждения диагноза.
Процедура подразумевает следующие действия:
- В процессе происходит визуальный осмотр маточной полости;
- Исследуется состояние слизистой оболочки матки;
- Осуществляется забор образца биологического материала для гистологического исследования;
- Выполняются небольшие хирургические манипуляции (удаление полипов, рассечение сращений и перегородок).
Лечебная гистероскопия матки проводится так же, как и любая другая операция.
Показаниями для процедуры являются: наличие новообразований, спаек и узлов, которые в процессе рассекаются и удаляются. В гинекологии подобная процедура известна как гистерорезектоскопия, то есть осмотр, сопряженный с хирургическим удалением или коррекцией патологических очагов.
Гистероскопия рекомендована при наличии таких показаний:
- Дисфункция менструального цикла, причина которой неясна;
- Маточные кровотечения;
- Бесплодие;
- Патологии развития полости матки;
- Невынашивание беременности;
- Подозрение на наличие в полости матки полипа эндометрия либо миоматозного узла;
- Патологии эндометрия (эндометрит), аденомиоз, злокачественные и доброкачественные образования и т.д.
Влагалищные гинекологические операции
Влагалищные гинекологические операции – это оперативные вмешательства, при которых доступ к внутренним половым органам женщины осуществляется через влагалище. Вагинальный доступ в настоящее время считается наиболее безопасным и применяется у женщин с гинекологическими заболеваниями разных типов.
Какие патологии можно устранить операцией с влагалищным доступом?
- Пластика шейки матки (устранение врожденных или послеродовых деформаций шейки матки);
- Доброкачественные опухоли влагалища, кисты;
- Выпадение стенок влагалища, тела матки и несостоятельность мышц тазового дна, разрыв половых губ;
- Стрессовое недержание мочи.
- Доброкачественная патология матки (миома матки, аденомиоз)
Перед операцией необходимо пройти следующие анализы:
- ОАК;
- Коагулограмма;
- Биохимические исследования
- ОАМ;
- Анализ на ВИЧ, RW, Гепатиты и заболевания, передающиеся половым путем;
- Группа крови и резус-фактор;
- Мазок на микрофлору влагалища;
- Флюорографию;
- ЭКГ.
По статистике Министерства здравоохранения, каждая третья молодая женщина нуждается в гинекологической помощи. По этой же статистике, более чем в 40% случаев бесплодия выявляется именно «женский» фактор. И примерно в половине таких случаев для решения подобных проблем женщинам требуется хирургическая помощь. Специалисты клиники профессора Асымбековой используют в своей работе самые эффективные и надежные лечебные методики. Врачи проводят щадящие органосохраняющие гинекологические операции при опухолях матки и придатков, а также при внематочной беременности, согласно принятым мировым протоколам.
Современное техническое оснащение отделений оперативной гинекологии, наличие круглосуточного, стерильного и комфортабельного стационара обеспечивает возможность проведения практически всех лечебно-диагностических мероприятий и хирургических вмешательств любой сложности как в плановом режиме, так и по экстренным показаниям.
Хирургическая гинекологическая помощь в клинике профессора Асымбековой – это всегда отличный результат, максимальный комфорт и Ваша абсолютная безопасность!
НУЖНА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА?
Источник

