Миома матки жалобы пациентки
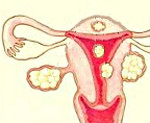

Миома матки – это гормонально-зависимое, доброкачественное, опухолевидное образование матки, исходящее из ее гладкомышечной и соединительной (фибромиома) ткани. Миома матки бывает одиночной, но чаще – в виде множественных миоматозных узлов с различной локализацией. Миома матки может быть размером от небольшого узелка до опухоли весом около килограмма, когда она легко определяется при пальпации живота. Размеры миомы принято сравнивать с размером матки на том или ином сроке беременности. Миомы матки небольших размеров могут развиваться без клинических проявлений и случайно обнаруживаются во время гинекологического осмотра.
Общие сведения
Миома матки – это гормонально-зависимое, доброкачественное, опухолевидное образование матки, исходящее из ее гладкомышечной и соединительной (фибромиома) ткани. Миома матки бывает одиночной, но чаще – в виде множественных миоматозных узлов с различной локализацией. Миома матки может быть размером от небольшого узелка до опухоли весом около килограмма, когда она легко определяется при пальпации живота. Размеры миомы принято сравнивать с размером матки на том или ином сроке беременности.
Миома матки чаще всего встречается у женщин в репродуктивном периоде. В постменопаузе обычно рост миомы матки прекращается и происходит ее обратное развитие. В целом миома матки диагностируется более чем у 20% женщин при обращении к гинекологу с определенными жалобами или случайно.

Миома матки
Причины
В настоящее время гинекология не может дать однозначный ответ на вопрос о причине возникновения миомы матки. Основной причиной развития миомы матки считается нарушение гормональной функции яичников, продуцирующих излишек эстрогенов. Это подтверждается тем, что прием гормональных контрацептивов с высокими дозами эстрогенов способствует усиленному росту миомы матки, и, напротив, прекращение выработки эстрогенов в постменопаузе ведет к ее регрессии и исчезновению. Однако, известны случаи возникновения миомы матки у женщин с нормальным гормональным фоном.
Другими факторами риска в развитии миомы матки являются хирургическое прерывание беременности, осложненные беременность и роды, аденомиоз (эндометриоз) матки, воспалительные заболевания маточных труб и яичников, кисты яичников, отсутствие беременности и родов у женщины старше 30 лет, ожирение, наследственный фактор, иммунные и эндокринные нарушения, длительная инсоляция.
Классификация
В подавляющем большинстве миомы матки располагаются в теле матки (95%), в остальных случаях – в шейке матки (5%). Исходя из направления роста миоматозных узлов, различают следующие виды миомы матки:
- Субсерозная. При субсерозной миоме матки узел развивается на широком основании или длинной ножке. Локализуется субсерозная миома подбрюшинно, на поверхности матки под серозной оболочкой.
- Субмукозная. Подслизистая, или субмукозная миома матки растет в полость матки.
- Интерстициальная. При интерстициальной миоме матки опухолевый узел располагается в толще мышечной стенки матки.
Симптомы миомы матки
Миомы матки небольших размеров могут развиваться без клинических проявлений и случайно обнаруживаются во время гинекологического осмотра. Случаи перерождения миомы матки (фибромиомы) в злокачественную опухоль редко, но все же встречаются в клинической практике.
Рост миомы матки сопровождается появлением симптомов, наиболее частыми из которых являются усиление и удлинение менструальных кровотечений (меноррагии) с выделением сгустков крови, возникновение ациклических маточных кровотечений (метроррагии) и развивающаяся на их фоне анемия.
Миома матки характеризуется болевым синдромом, зависящим от локализации и размеров опухоли. Боли чаще всего возникают внизу живота или в пояснице. При медленном росте миомы матки боли могут носить постоянный, ноющий характер. Субмукозная миома матки проявляет себя внезапными схваткообразными болями. Болевой синдром развивается с увеличением миомы матки в размерах, на начальной стадии они почти всегда безболезненны.
В процессе развития миомы матки происходит сдавление близлежащих органов – мочевого пузыря и прямой кишки, что проявляется расстройством их функций: частым, затрудненным мочеиспусканием и хроническими запорами. Большие миомы матки (более 20 недель беременности) могут вызывать синдром сдавления нижней полой вены, проявляющийся сердцебиением и выраженной одышкой, особенно в положении лежа.
Беременность и миома матки
Неосложненная и небольших размеров миома матки обычно не является препятствием к возникновению и нормальному течению беременности. В случаях, когда миома матки растет в ее полость (субмукозная миома), она затрудняет рост плода и нередко служит причиной выкидыша на сроках от 11 недель беременности. Расположение миоматозного узла в области цервикального канала является препятствием для естественных родов. В этих случаях для родоразрешения применяют операцию кесарева сечения. Беременность и связанный с ней гормональный фон часто вызывают быстрый рост миомы матки, в связи с чем, беременная женщина должна находиться под постоянным наблюдением акушера-гинеколога, осуществляющего ведение беременности.
Осложнения
Миома матки коварна и опасна своими многочисленными осложнениями. Чаще всего встречаются нарушение кровоснабжения миоматозного узла с развитием некроза, перекрут ножки опухоли, кровотечение, анемия. Субмукозная миома матки может вызывать маточные сокращения и рождение миоматозного узла через раскрытую шейку, сопровождающиеся болями и кровотечением. Невынашивание беременности и бесплодие также могут сопровождать развитие миомы матки. Злокачественное перерождение (малигнизация) миомы матки в раковую опухоль составляет до 2% случаев.
Диагностика
Диагноз «миома матки» может быть установлен уже на первичном гинекологическом осмотре. При двуручном влагалищном исследовании пальпируется плотная, увеличенная в размерах матка с бугристой, узловатой поверхностью. Более достоверно определить размер миомы матки, ее локализацию и классификацию позволяет ультразвуковое исследование органов малого таза.
Информативным методом диагностики миомы матки служит гистероскопия – обследование полости и стенок матки при помощи оптического аппарата-гистерокопа. Гистероскопия выполняется как с диагностической, так и с лечебной целью: выявление и удаление миомы матки некоторых локализаций. Дополнительно могут проводиться гистеросальпингоскопия (УЗИ исследование матки и маточных труб), зондирование полости матки, диагностика половых инфекций и онкопатологии.

МРТ таза. Крупный субсерозный миоматозный узел слева.
Лечение миомы матки
Выбор тактики лечения миомы матки определяется размером опухоли, выраженностью ее клинических проявлений и возрастом пациентки. В зависимости от этого лечение может быть консервативным (терапевтическим) или хирургическим. Все пациентки с миомой матки подлежат динамическому наблюдению гинеколога (1 раз в 3 месяца).
Консервативная терапия
Бессимптомные миомы матки небольших размеров обычно лечатся консервативно. В основе терапии лежит прием гормональных препаратов – производных прогестерона, нормализующих функцию яичников и препятствующих развитию опухоли. С лечебной целью при миоме матки назначают инъекции, так называемых, агонистов гонадолиберина пролонгированного действия, подавляющих секрецию гонадотропинов и вызывающих псевдоменопаузу. Инъекции вводятся 1 раз в месяц в течение полугода и способны вызывать уменьшение размеров миомы на 55%. Однако, у женщин молодого возраста эти препараты при длительном применении способны вызывать развитие остеопороза.
Консервативная терапия может лишь определенное время сдерживать развитие миомы матки, но не устранять нее полностью. Поэтому терапевтические методы больше оправданы в лечении женщин старшего детородного возраста, тормозя развитие миомы матки до наступления менопаузы, когда она рассасывается самостоятельно.
Хирургическое лечение
Переход к хирургической тактике при миоме матки показан в следующих случаях:
- при больших размерах миоматозных узлов (свыше 12-недельной беременности)
- при быстрых темпах увеличения миомы матки в размерах (более 4 недель за год)
- при выраженном болевом синдроме
- при сочетании миомы матки с опухолью яичника или эндометриозом
- при перекруте ножки миоматозного узла и его некрозе
- при нарушении функции смежных органов – мочевого пузыря или прямой кишки
- при бесплодии (если не выявлено других причин)
- при субмукозном росте миомы матки
- при подозрении на злокачественное перерождение миомы матки
При решении вопроса о характере оперативного вмешательства и его объеме учитывается возраст пациентки, состояние общего и репродуктивного здоровья, степень предполагаемого риска. В зависимости от полученных объективных данных оперативное вмешательство может быть консервативным, с сохранением матки, или радикальным, с полным удалением матки. В отношении молодых, нерожавших женщин с миомой матки по возможности выбирается тактика консервативного хирургического лечения для сохранения репродуктивной функции.
- Миомэктомия. К органосохраняющим операциям относится миомэктомия – вылущивание узлов миомы матки. В дальнейшем для женщины возможно наступление беременности, но есть риск возникновения рецидива заболевания. В послеоперационном периоде показано применение гормонального лечения и постоянное наблюдение у гинеколога для своевременного купирования начинающегося рецидива миомы матки. Наименее травматичным является проведение миомэктомии посредством гистероскопии. Миома матки при этом иссекается при помощи лазера под визуальным контролем врача, манипуляция обычно проводится под местной анестезией.
- Миометроэктомия. Еще один вариант органосохраняющей операции при миоме матки — миометроэктомия с реконструктивным восстановлением матки. Суть операции сводится к иссечению разросшихся миоматозных узлов в стенке матки с сохранением здоровой подслизисто-мышечно-серозной ткани органа. Это обеспечивает в будущем сохранение менструальной и репродуктивной функции.
- Радикальные операции. Предполагают полное удаление органа вместе с миоматозными узлами и исключают возможность иметь детей в дальнейшем. К таким операциям относятся: гистерэктомия (полное удаление матки), надвлагалищная ампутация (удаление тела матки без шейки), надвлагалищная ампутация матки с иссечением слизистой шейки матки. При сочетании миомы с опухолью яичника или при подтверждении малигнизации миомы показана пангистерэктомия — удаление матки с придатками.
Проведение консервативной миомэктомии или надвлагалищной ампутации матки возможно с применением лапароскопической методики (обычно при размерах миомы матки до 10-15 недель беременности). Это значительно уменьшает операционную травму тканей, выраженность спаечного процесса в дальнейшем и период послеоперационного восстановления.
Высокотехнологичные методы лечения
Альтернативой хирургическому лечению миомы матки является процедура эмболизации маточных артерий (ЭМА), применяющаяся сравнительно недавно. Суть методики ЭМА состоит в прекращении кровотока по артериям, питающим миоматозный узел. Процедура ЭМА выполняется в условиях рентгеноперационной под местной анестезией и является совершенно безболезненной. Через пункцию бедренной артерии в маточные артерии вводится катетер, по которому подается эмболизационный препарат, перекрывающий сосуды, питающие миому матки.
В дальнейшем из-за прекращения кровоснабжения миоматозные узлы значительно уменьшаются в размерах или исчезают полностью. При этом стихают все беспокоящие пациентку симптомы миомы матки. Метод эмболизации маточных артерий уже показал свою эффективность: риск рецидива заболевания после ЭМА отсутствует полностью, и в дальнейшем пациентки не нуждаются в проведении дополнительного лечения по поводу миомы матки.
Прогноз и профилактика
При своевременном обнаружении и правильно проведенном лечении миомы матки дальнейший прогноз благоприятен. После органосохраняющих операций у женщин в репродуктивном периоде вероятно наступление беременности. Однако быстрый рост миомы матки может потребовать проведения радикальной операции с исключением детородной функции даже у женщин молодого возраста. Иногда даже небольшая по размерам миома матки может становиться причиной бесплодия.
Для профилактики рецидивов миомы матки в послеоперационном периоде необходима адекватная гормонотерапия. В редких случаях возможна малигнизация миомы матки. Основным методом профилактики миомы матки служит регулярное наблюдение у гинеколога и УЗИ-диагностика для своевременного выявления заболевания. Другими мерами предупреждения развития миомы матки являются правильный подбор гормональной контрацепции, профилактика абортов, лечение хронических инфекций и эндокринных нарушений. Женщинам после 40 лет следует ограничить себя в длительном пребывании на солнце.
Источник
07 февраль 2018
 2769
2769
 0
0
 Миома относится к заболеваниям женской репродуктивной системы. Патологический процесс развивается в мышечном слое матки. При появлении первых симптомов пациентки обращаются к гинекологу. Женщины беспокоятся, чтобы им не удалили женский детородный орган.
Миома относится к заболеваниям женской репродуктивной системы. Патологический процесс развивается в мышечном слое матки. При появлении первых симптомов пациентки обращаются к гинекологу. Женщины беспокоятся, чтобы им не удалили женский детородный орган.
Обращаем ваше внимание, что данный текст готовился без поддержки нашего Экспертного совета.
Если у вас выявили миому, обращайтесь к нам. Наши специалисты в телефонном режиме запишут вас на приём и организуют лечение в лучших клиниках лечения миомы. Вы получите в режиме онлайн консультацию эксперта по e-mail.
Врачи во время первичного приёма оформляют историю болезни. Миома матки – заболевание, при выявлении которого наши врачи выполняют эмболизацию маточных артерий. Это малоинвазивная процедура, после которой большие миомные образования уменьшаются в размерах, а маленькие исчезают. После проведенного в наших клиниках лечения заболевание не рецидивирует. У пациенток проходят симптомы болезни, восстанавливается репродуктивная функция. Наши врачи при миоме не удаляют матку.
1
История болезни при миоме
При миоме матки история болезни является официальным документом, в котором врачи фиксируют все данные о пациентке и заболевании. В паспортной части истории болезни фиксируются анкетные данные пациентки (фамилия, имя, отчество, год рождения, место проживания и работы). Затем врач опрашивает пациентку и записывает в историю болезни жалобы.
При миоме пациентки могут предъявлять жалобы на боль внизу живота или пояснице, нарушение менструального цикла, кровотечения во время месячных или кровянистые выделения между менструациями. Если миомные узлы большого размера располагаются на передней стенке шейки матки, они сдавливают мочевой пузырь и вызывают дизурические расстройства: нарушение мочеиспускания, боль и резь в уретре, недержание мочи. При локализации большой миомы на задней стенке шейки матки пациентку беспокоят запоры. Субмукозные образования деформируют полость матки и являются причиной бесплодия или невынашивания беременности.
Если у пациентки обильные длительные маточные кровотечения, у неё развивается анемия. В этом случае пациентки жалуются на общую слабость, головокружение, ломкость волос и ногтей. Эти данные врач записывает в историю болезни.
Затем врач собирает анамнез жизни. Он уточняет, каким по счёту ребёнком пациентка родилась, как у матери протекала беременность. Важно выяснить, в каких бытовых условиях проживает женщина, где она работает, подвергалась ли стрессам. Гинеколог уточняет, какими заболеваниями более пациентка, нет ли у неё сахарного диабета, патологии щитовидной железы или дисметаболического синдрома или гипертонической болезни.
Провоцирующим фактором развития миомы является отягощённая наследственность, поэтому врач выясняет, не было ли миоматозных узлов в матке у ближайших родственниц пациентки (мамы, бабушки, сестёр). Сбор анамнеза жизни заканчивается уточнением переносимости лекарственных препаратов и наличия вредных привычек (курения, злоупотребления алкоголя).
Следующим пунктом истории болезни является анамнез болезни. Врач уточняет следующие моменты:
- Когда пациентка заметила первые симптомы миомы;
- Какими они были;
- Как протекает заболевание;
- Где больная лечилась и какие препараты принимала.
Акушерско-гинекологический анамнез является важным для выяснения причины миомы. Врач спрашивает у пациентки, когда у неё начались месячные, были ли они болезненными, сразу ли установился менструальный цикл. Он уточняет продолжительность месячных и объём выделений во время менструации, изменился ли менструальный цикл с началом половой жизни, количество беременностей, родов и абортов. Одной из причины миомы является дискомфорт интимной жизни, поэтому врач задаёт пациентке вопрос, испытывает ли она оргазм. Для выбора метода лечения миомы важно знать, планирует ли пациентка в будущем беременность. Все данные гинеколог записывает в историю болезни.
2
Общее обследование при миоме
Во время общего обследования врач спрашивает у пациентки, какое её общее состояние, определяет, нет ли нарушений сознания. Дальше в истории болезни фиксирует следующие данные:
- Тип телосложения;
- Окраску кожных покровов;
- Эластичность и тургор кожи;
- Цвет и влажность видимых слизистых оболочек;
- Размер и влажность языка;
- Характер осанки и походки;
- Развитие мышечной системы.
Медицинская сестра определяет рост и вес пациентки. Врач пальпирует лимфатические узлы, с помощью перкуссии (простукивания) определяет характер звука над лёгкими и их нижние границы. Во время аускультации (выслушивания) уточняет характер дыхания, наличие хрипов, шума рения плевры. С помощью перкуссии определяет границы сердечной тупости, а во время аускультации сердца выслушивает сердечные тоны, определяет частоту и ритм сердечных сокращений. Результаты измерения артериального давления врач фиксирует в истории болезни.
Во время осмотра врач определяет размеры живота. Объём живота увеличивается при больших миомах. Затем гинеколог проводит поверхностную и глубокую пальпацию органов брюшной полости. При пальпации живота в надлобковой области можно определить матку, увеличенную до 12 недель беременности и более.
3
Неинвазивная диагностика миомы
Врачи наших клиник во время первичного осмотра пациенток, которые обратились с симптомами миомы, проводят бимануальное влагалищное исследование. Оно позволяет определить средние и большие миомные образования. Отсутствие пальпаторных признаков не исключает наличия миомы. Все данные гинекологического обследования записывают в историю болезни.
Информативным диагностическим методом является ультразвуковое исследование. Оно позволяет выявить миому в 96 из 100 случаев. При этом около 83% от выявленных новообразований после уточнения диагноза действительно оказываются миомой. Ложноположительные результаты встречаются не более чем в 17% случаев. При обследовании пациентов в наших клиниках этот показатель ниже, поскольку мы применяем инновационные методики ультразвуковых исследований (Доплер, метод цветового картирования). Наши врачи применяют трансвагинальные и трансабдоминальные ультразвуковые датчики. Более информативным является трансвагинальное исследование.
Ультразвуковое исследование позволяет определить не только наличие или отсутствия миомного узла или его размер. Врач получает намного больше информации (насколько однородна ткань образования, нет ли в нём некроза или кис, как кровоснабжается миома), которую он записывает в историю болезни.
Ультразвуковое исследование в режиме допплерографии позволяет нашим специалистам оценить кровоток в исследуемой области. Объёмное образования всегда изменяет кровообращение органа, особенно если миомный узел имеет большой диаметр и собственную сосудистую сеть Допплерография дает представление о том, по каким сосудам в новообразование поступает кровь. Это чрезвычайно важная информация, которую фиксируют в истории болезни. Она необходима при планировании эмболизации маточных артерий.
«Доплеровское» исследование позволяет определить природу объёмных образований матки. Доброкачественные новообразования часто формируют внутри себя собственные сосуды. В них кровоток значительно отличается от нормального маточного кровотока. Если узел останавливается в развитии, в нём замедляется кровообращение. Растущая миома всегда имеет густую сосудистую сеть и активный кровоток. Такие миомы называют активно растущими или пролиферирующими. Полученные с помощью допплерографии данные наши врачи записывают в истории болезни. Эту информацию используют во время эмболизации маточных артерий.
При необходимости дифференциальной диагностики миомы с эндометриозом или злокачественными опухолями женской репродуктивной системы наши врачи выполняют резонансную томографию и компьютерную томографию. Данные исследования фиксируют в истории болезни. В последнее время перед операцией по удалению миоматозного узла наши специалисты практикуют 3D-моделирование опухоли. Для этого проводят магнитно-резонансную томографию, после чего послойные снимки обрабатывают и составляют в единую трёхмерную картинку. Полученные результаты, занесенные в историю болезни, позволяют точнее спланировать эмболизацию маточной артерии.
4
Инвазивные методы диагностики миомы
При необходимости гинекологи выполняют инвазивные процедуры, позволяющие определить природу объёмного образования. Раздельное диагностическое выскабливание полости матки выполняется для того чтобы получить образцы тканей из патологических очагов. Их отправляют на гистологическое исследование. После поучения результатов анализов их подклеивают в историю болезни.
Если миоматозный узел расположен близко к слизистой оболочке, проводят гистероскопию. Врач осматривает полость матки, берёт образцы слизистой и мышечной ткани матки, отправляет их на цитологическое исследование. Результаты анализа должны быть в истории болезни. При наличии миомы её можно обнаружить с помощью этого метода в 96 из 100 случаев.
Лапароскопию в диагностике миомы матки используют очень редко. Её включают в план обследования, записанный в истории болезни, при необходимости дифференциальной диагностики субсерозной миомы с объёмными образованиями брюшной полости и заболеваниями яичников. Иногда во время лапароскопии хирурги удаляют узлы на тонкой ножке. Протокол операции записывают в историю болезни.
5
Современные подходы к лечению миомы матки
При небольших медленно растущих или не прогрессирующих миомах гинекологи проводят консервативную терапию. Эффективными препаратами считаются комбинированные гормональные контрацептивы. Врачи назначают их, если размер узлов не превышает 1,5см. К этой группе лекарственных препаратов относятся:
- Логест;
- Мерсилон;
- Новинет;
- Овидон.
Врач в истории болезни записывает название препарата, дозу, кратность приёма и продолжительность применения. Оральные контрацептивы обладают выраженными побочными эффектами. При продолжительном приёме препаратов у пациенток появляется недомогание и общая слабость, изменяется менструальный цикла и увеличивается масс тела. Контрацептивы препятствуют зачатию даже спустя несколько месяцев после окончания курса лечения. Все данные о побочном действии лекарственных препаратов регистрируются в истории болезни.
Гинекологи наших клиник не наблюдают подобных побочных эффектов после эмболизации маточных артерий. В результате процедуры нарушается кровоснабжение только узлов миомы. Не изменённая ткань патологически ткань матки получает достаточное количество кислорода и питательных веществ. После эмболизации у женщин восстанавливается менструальный цикл, возобновляется репродуктивная функция.
Одной из основных причин образования миомы считается нарушение функции гипофиза. Для восстановления его функции и уменьшения миомных образований врачи применяют агонисты гонадотропин-рилизинг-гормона: золадекс, бусерелин, декапептил. При применении препаратов этой группы развивается побочное действие: снижение полового влечения, нарушение менструальной функции, боль в животе, эмоциональная лабильность. Их нельзя принимать во время беременности и кормления грудью. При наличии двух и более узлов эффективность этих лекарственных препаратов резко снижается. После эмболизации маточных артерий все миомные образования подвергаются обратному развитию, рост новых миоматозных узлов прекращается.
Антигонадоторопиновые препараты снижают выраженность симптомов заболевания, но не влияют на размер миоматозных узлов. Они меняют тембр голоса, стимулируют рост волос по всему телу, способствуют образованию прыщей и угрей на коже. Гинекологи наших клиник лечения миомы никогда не наблюдали подобных осложнений эмболизации маточных артерий.
Эффективным и безопасным методом лечения миомы матки как ФУЗ — абляция. Во время процедуры специалист под контролем компьютерной томографии направляет ультразвуковые лучи к миомным образованиям. Ткани узла выпариваются, и миома уменьшается в размерах. Особенностью процедуры является то, что она позволяет удалить только видимые образования. После эмболизации маточных артерий подвергаются обратному развитию все узлы, а зачатки миомы исчезают и из них никогда не растут новые образования.
В большинстве гинекологических отделений врачи выполняют женщинам операции по поводу миомы:
- Консервативную миомэктомию – удаление миоматозного образования лапаротомическим или методом;
- Гистерорезектоскопию – удаление субсерозного узла при помощи эндоскопического прибора через влагалище;
- Гистерэктомию, или ампутацию матки –оперативное вмешательство, после которого женщина становится инвалидом.
Перед операцией врачи проводят обследование пациенток. Их осматривает анестезиолог, определяет степень операционного риска, выбирает оптимальный метод обезболивания. Результаты обследования и заключение врач записывает в историю болезни. Анестезиолог назначает премедикацию перед операцией. Он делает запись в истории болезни о препаратах, которые необходимо ввести пациентке, их дозах и времени выполнения инъекции.
6
Эмболизация маточных артерий
Эмболизация маточных артерий – инновационный метод лечения миомы, который устраняет причину заболевания. После введения эндоваскулярным хирургом в артерии матки эмболизирующего препарата его частицы закупоривают артерии, по которым миомные образования получают питательные вещества и кислород. Узлы со временем уменьшаются в размерах, подвергаются обратному развитию и исчезают.
Новые миоматозные образования не растут. Благодаря этой операции, которую специалисты в наших клиниках успешно выполняют без применения общего обезболивания, у женщины сохраняется матка, восстанавливается детородная функция. Все этапы процедуры и результаты контрольных исследований врач фиксирует в истории болезни.
История болезни является официальным документом, который хранится в архиве наших клиник. В случае необходимости дополнительной терапии миомы матки история болезни позволяет в любое время восстановить все этапы обследования и лечения. Пациентка после выписки из клиники лечения миомы получает на руки выписку из истории болезни.
Список литературы
- Сидорова И.С. Миома матки (современные аспекты этиологии, патогенеза, классификации и профилактики). В кн.: Миома матки. Под ред. И.С. Сидоровой. М: МИА 2003; 5—66.
- Андроутопулос Г., Декавалас Г. Последние достижения в лечении миомы матки. Перевод с англ. Н. Д. Фирсовой (2018).
- Савицкий Г. А., Иванова Р. Д., Свечникова Ф. А. Роль локальной гипергормонемии в патогенезе темпа прироста массы опухолевых узлов при миоме матки //Акушерство и гинекология. – 1983. – Т. 4. – С. 13-16.
Источник

