Наблюдение за женщинами с миомой матки

Миома матки — доброкачественная гормонозависимая опухоль миометрия. Миома матки – наиболее часто встречающаяся опухоль женских половых органов и занимает второе место после воспалительных заболеваний.Частота ее составляет 15-17% среди женщин старше 30 лет. В последние годы наблюдается «омоложение» миомы, бывают случаи, когда миому обнаруживают у девушек при первом обращении к гинекологу. Наиболее изученная теория возникновения миомы — гормональная, когда у женщины преобладают эстрогены, а гестагенов недостаточно.
Наиболее точным методом диагностики является ультразвуковое
исследование органов малого таза. УЗИ позволяет выявить опухоль на ранних
стадиях, осуществлять контроль за ее ростом и эффективностью лечения.
Каждая женщина с выявленной миомой матки нуждается в
диспансерном наблюдении врача акушера-гинеколога. Частота осмотров каждые
3-6 месяцев.
Задачи диспансерного наблюдения:
- Обследование с целью
уточнения диагноза (локализация узлов, их величина и структура, наличие
осложнений и экстрагенитальных заболеваний); - Определение тактики
лечения – консервативная, комбинированная, хирургическая; - Проведение
консервативной терапии для профилактики роста узлов; - Оздоровление
соматического состояния; - Реабилитация после
хирургического лечения:
- Профилактика рецидивов
миомы после консервативной миомэктомии или гистерорезектоскопии; - Восстановление
менструальной и репродуктивной функции; - Профилактика
рубцово-спаечной болезни; - Профилактика
нейроэндокринных расстройств после радикальных операций.
Методы лечения миомы матки:
- Консервативная
терапия; - Эмболизация маточных
артерий; - ФУЗ-аблация узлов;
- Хирургическое лечение.
При отсутствии показаний к оперативному лечению проводится
консервативная терапия. Больные миомой не должны пассивно наблюдать до
показаний к операции. Основная цель консервативной терапии – затормозить рост
узлов и избежать операции. Лечение проводится до периода менопаузы, когда миома
уменьшается вследствие возрастных процессов. Консервативная терапия проводится
также при наличии противопоказаний к оперативному лечению.
Консервативное лечение миомы матки
- Питание. В диете
должно преобладать белковое питание с ограничением жиров и углеводов. За 30-60
минут до завтрака повторными курсами по 7-10 дней рекомендуются соки:
картофельный из клубней в период с июля по октябрь (при отсутствии гипоацидного
гастрита); свекольный, морковный по 100мл; абрикосовый, сливовый, яблочный по
250мл, а также минеральные воды: «Боржоми», «Ессентуки» №4 и №17 по 250мл. - Необходимо
употребление продуктов богатых йодом: морская капуста, креветки, кальмары и
др.; приготовление пищи с использованием йодированной соли. Повторные курсы йодсодержащих
препаратов. - Фитотерапия. В
настоящее время имеются сборы, содержащие разнообразное растительное сырье.
Например: земляника (ягоды или наземная часть растения с листьями и цветами в
момент цветения в июле) – 5 частей, зверобой (трава) – 2 части, пустырник
(трава) – 2 части, крушина (кора) – 2 части, календула (цветы) — 2 части,
ромашка (цветы) — 2 части, крапива (лист) – 1 часть, тысячелистник (трава) – 1
часть. Две столовые ложки этой смеси настоять в 1 литре горячей воды в течение
10 часов, отцедить, пить по 100мл 2 раза в день по 10 дней каждые 2 месяца. - Физиотерапия.
Используются радоновые, йод-бромные ванны (бассейны) или влагалищные орошения
на курортах: Белокуриха, Усть-Качка,Увильды, Пятигорск, Тараскуль –
Тюмень. Данный вид процедур доступен в некоторых городских водолечебницах.
Противопоказаны углекислые ванны, загар, электрофизиопрцедуры на низ
живота и поясницу, способствующие кровотечению и росту опухоли. - Витаминотерапия.
Одновременное назначение витаминов А, Е, С, Р, и витаминов группы В. Например:
аевит по 1 капсуле 2 раза в день, аскорутин по 2 таблетки 3 раза в день,
В-комплекс по 1 таблетке 3 раза в день в течение 20 дней каждые 3 месяца.
Профилактика миомы
- Соблюдение принципов
здорового образа жизни; - Сохранение
соматического и репродуктивного здоровья; - Профилактика абортов;
- Профилактика и лечение
воспалительных заболеваний матки и придатков; - Профилактика
внутриматочного инфицирования при проведении диагностических выскабливаний,
введении ВМС, абортов; - Использование
низкодозированных контрацептивов; - Раннее выявление
гормональных нарушений и их коррекция; - Лечение
экстрагенитальных заболеваний; - Исключение инсоляций,
особенно после 40 лет.
Академическая многопрофильная клиника
Врач-акушер-гинеколог А.В. Хойрыш
Источник


Известно, что каждая 4-5-я женщина в мире страдает миомой матки, самым частым доброкачественным опухолевым образование женских половых органов. Риск развития миомы матки повышается после 30 лет. В этом возрастном периоде миома матки встречается у 15-17 % женщин. У женщин старше 50 лет в 40% обнаружена миома матки. Миома матки значительно реже встречается в молодом возрасте, до 20-30 лет, составляя 0,9-1,5%.
В последние годы наблюдается «омоложение» миомы матки, что объясняется ростом числа воспалительных заболеваний женских половых органов. Известно также, что довольно часто миома возникает на фоне расстройств гормональной регуляции, однако непосредственные причины ее возникновения до настоящего времени полностью не изучены.
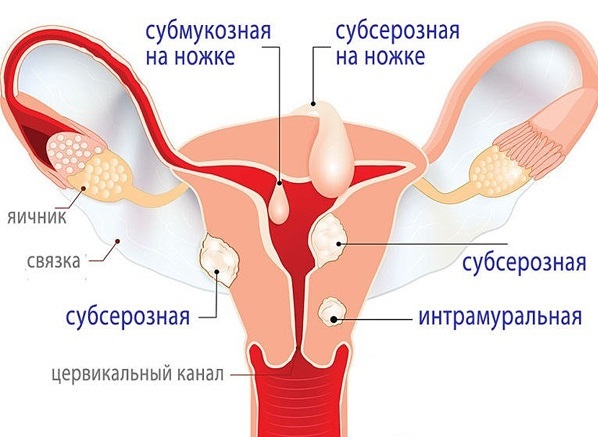
Классификация миомы матки
I.По локализации:
— миома тела матки — 95%;
— миома шейки матки (шеечная) — 5%.
II.По форме роста:
— интерстициальная (межмышечная);
— субмукозная (подслизистая);
— субсерозная (подбрюшинная);
— смешанная (сочетание нескольких форм роста);
— забрюшинная (при экзофитном росте из нижнего сегмента матки, перешейка, шейки матки);
— межсвязочная (интралигаментарная) — между листками широкой связки матки.
У 25-30% больных миома матки развивается медленно и первоначально не сопровождается выраженными клиническими признаками. Выявляется миома матки впервые чаще во время профилактического осмотра, гинекологического исследования, при ультразвуковом сканировании органов малого таза или применении других методов обследования (гистероскопия, лапароскопия, гистеросальпингография и др.).
Основными симптомами миомы матки являются нарушение менструальной функции, боль, рост опухоли и нарушение функции соседних органов.
Гиперменструальный синдром характерен для субмукозной или интерстициальной пролиферирующей миомы матки. Продолжительность и интенсивность маточных кровотечений с ростом миомы увеличивается.
Причинами кровотечений при миоме матки являются снижение маточного тонуса и нарушение сократительной способности матки, увеличение менструирующей поверхности, увеличение количества венозных сплетений при миоме, гиперпластические процессы эндометрия, нарушения свертывающей системы крови, изменения строения сосудистой сети миометрия и эндометрия.
Боли внизу живота и пояснице могут быть различного характера. Острые боли возникают при нарушении питания узла. При развившемся некрозе миоматозного узла проводится оперативное вмешательство (удаление матки) в экстренном порядке. При субмукозных узлах могут быть схваткообразные боли во время менструации. Ноющие боли характерны для интерстициальной и субсерозной форм и обусловлены растяжением брюшины при росте узлов и/или сдавлением нервных сплетений малого таза.
Быстрым ростом считается увеличение размеров миомы матки за один год на 4 недели беременности и более. Причинами быстрого роста могут быть отек узла в результате нарушения крово- и лимфообращения, озлокачествление, развитие дегенеративных изменений и ускорение пролиферации в ткани опухоли.
Нарушение функции соседних органов — мочевого пузыря (дизурические расстройства: частое, затрудненное мочеиспускание, цистит, неприятные ощущения во влагалище, необходимость натуживания при мочеиспускании, неполное опорожнение мочевого пузыря, с возможным развитием гидронефроза и пиелонефрита) и прямой кишки (запоры, лимфостаз нижних конечностей). Нарушение функции мочевого пузыря и прямой кишки при миоме матки объясняется не только механическим давлением (при больших размерах опухоли по передней и задней стенкам), но и анатомо-топографической близостью, общностью иннервации, крово- и лимфообращения
Многообразие клинических проявлений при миоме матки обусловлено различной локализацией и формой роста узлов, частым сочетанием миомы с другой генитальной (железисто-кистозная гиперплазия, кисты и кистомы яичников, поликистоз яичников, эндометриоз и др.) и экстрагенитальной патологией, состоянием репродуктивной функции (бесплодие, невынашивание и др.).
Представляет интерес клиническое течение миомы матки в возрастном аспекте. Основными клиническими проявлениями миомы матки в репродуктивном периоде являются:
1.Увеличение размеров матки, четко определяемые миоматозные узлы.
2.Болевой синдром (внизу живота и в пояснице).
3.Дисфункциональные маточные кровотечения как следствие нарушения циклической секреции гормонов в яичниках.
4.Повышение частоты ановуляторных циклов, недостаточность лютеиновой фазы, что чаще всего является причиной бесплодия.
5.У большинства больных (78-90%) синхронно развивается дисгормональная патология молочных желез (фиброзно-кистозная мастопатия).
6.Анемия.
7.Нарушение функции смежных органов.
8.Бессимптомное течение при небольших размерах субсерозно-интерстициальной локализации, медленном росте.
9.Осложненное течение наступившей беременности.
В постменопаузе миоматозные узлы, как правило, подвергаются обратному развитию, стихают и клинические проявления заболевания. Если миома матки не регрессирует в менопаузу и первые 1-2 года менопаузы, дальнейшее ее существование сопровождается опасностью возникновения рака эндометрия, яичников, саркомы матки (чаще в толще миоматозного узла). Основные клинические проявления нерегрессирующей миомы в постменопаузе:
1.Позднее наступление менопаузы (позже 50-51 года).
2.Кровянистые выделения из матки, периодически возникающие, повторные, однократные, мажущие, значительные после 1 года стойкой менопаузы.
3.Отсутствие регрессии миоматозных узлов и возрастной инволюции матки в первые 1-2 года менопаузы.
4.Патология эндометрия (железисто-кистозная гиперплазия, полипоз, атипическая, рецидивирующая гиперплазия, отсутствие атрофии эндометрия).
5.Патология яичников (кисты, кистомы, гиперплазия тека-ткани) в сочетании с миомой матки.
6.Хроническая анемия, не обусловленная другими причинами.
Для уточнения диагноза широко применяется ультразвуковое исследование (УЗИ) органов малого таза. Метод высокоинформативный, безопасный, доступный, позволяет определить локализацию, величину, расположение, структуру миоматозных узлов. Кроме того, УЗИ (абдоминальная или трансвагинальная эхография) позволяет выявить миому матки на ранних стадиях развития, осуществлять контроль за эффективностью лечения в динамике.
Диспансерное наблюдение больных миомой матки
в женской консультации
Каждая женщина с выявленной миомой матки, согласно приказа № 50 нуждается в диспансерном наблюдении участкового врача акушера-гинеколога женской консультации с момента обнаружения миомы матки. Частота осмотров каждые 3-6 месяцев.
Задачи диспансерного наблюдения:
1.Обследование с целью уточнения диагноза миомы (локализация узлов, их величина и структура, наличие осложнений и экстрагенитальных заболеваний);
2.Определение тактики лечения — консервативная, комбинированная, хирургическая;
3.Проведение консервативной терапии для профилактики роста миомы;
4.Оздоровление соматического состояния;
5.Реабилитация после хирургического лечения
Женщинам с миомой матки необходимо обратить на питание. В диете должно преобладать белковое питание с ограничением жиров и углеводов. Для нормализации функции желудочно-кишечного тракта утром, натощак, за 30-60 минут до завтрака, повторными курсами по 7-10 дней рекомендуются соки: картофельный из клубней в период с июля по январь (при отсутствии гипоацидного гастрита) по 100 мл; свекольный, морковный по 100 мл; абрикосовый, сливовый, яблочный по 250 мл, а также минеральные воды: «Боржоми», «Ессентуки» № 4 и № 17 по 250 мл. Необходимо употребление продуктов, богатых йодом: морская капуста, креветки, кальмары и др.; приготовление пищи с использованием йодированной соли. Дополнительно проводятся повторные курсы по 14 -20 дней приема раствора йодистого калия 0,25% по 1 ст. ложке 4 раза в день. Полезны подсолнечное и соевое масло, содержащие ненасыщенные жирные кислоты, арахидоновую кислоту, витамины группы В.
Вопрос о медикаментозном или хирургическом лечении миомы матки решается индивидуально, учитывая возраст пациентки, репродуктивные планы, гинекологический и соматический статус, форму и размеры миомы.
Источник
 Узнав о наличии миомы, пациентки часто теряются. Некоторые пугаются, полагая, что единственный выход – удаление матки, иначе высок риск онкологических заболеваний. Другие считают, что операции надо избегать любыми способами, вне зависимости от полученных врачебных рекомендаций. Обилие информации в интернете запутывает противоречивостью. Мы попросили Николая Алексеевича Шевченко, заведующего гинекологическим отделением, врача акушер-гинеколога высшей квалификационной категории, к.м.н., представить современные взгляды на тактику в отношении миомы.
Узнав о наличии миомы, пациентки часто теряются. Некоторые пугаются, полагая, что единственный выход – удаление матки, иначе высок риск онкологических заболеваний. Другие считают, что операции надо избегать любыми способами, вне зависимости от полученных врачебных рекомендаций. Обилие информации в интернете запутывает противоречивостью. Мы попросили Николая Алексеевича Шевченко, заведующего гинекологическим отделением, врача акушер-гинеколога высшей квалификационной категории, к.м.н., представить современные взгляды на тактику в отношении миомы.
Что такое миома?
Миома — доброкачественная опухоль матки, которая встречается у 20-40% (по разных данным) женщин репродуктивного возраста. По преобладанию мышечных или соединительнотканных элементов в опухоли врачи выделяют миому, фиброму, лейомиому, хотя чаще говорят просто «миома». Точное медицинское название заболевания — «лейомиома».
Для выбора тактики лечения важен размер опухоли (его обозначают как в сантиметрах, так и в неделях беременности), ее расположение и количество узлов (встречаются единичная и множественная миома).
Наиболее часто диагностируют субсерозное и интрамуральное расположение опухоли. В первом случае узлы расположены под брюшиной и выступают над поверхностью матки. Во втором они находятся в толще стенки матки, между мышц. Субмукозное (в полости матки) расположение встречается значительно реже, но сопровождается более яркой клинической картиной. Бывают еще забрюшинная и межсвязочная миомы, они встречаются нечасто.
Кто подвержен наибольшему риску?
Доказано, что главными инициаторами роста миомы являются изменения соотношения гормонов эстрогенов и прогестерона в организме. Существуют эмбриональная и травматическая теории возникновения заболевания. Научные исследования также подтверждают роль воспалительного фактора, провоцирующего рост узлов.
Наибольшему риску подвержены женщины, имеющие наследственную предрасположенность, заболевания эндокринных желез, нарушение жирового обмена на фоне низкой физической активности, хронические воспалительные заболевания, множественные оперативные вмешательства на матке (аборты, выскабливания). Повышает риск развития миомы и нерегулярная половая жизнь.
В целом опухоль чаще встречается у женщин, проживающих в мегаполисе, которые более подвержены хроническим стрессам, у женщин, занимающихся умственным трудом.
Как диагностируется миома?
Регулярный гинекологический осмотр как минимум один раз в год, которым, к сожалению, пренебрегают многие женщины, является основным методом диагностики и выявления заболеваний матки. Во многих случаях миома даже больших размеров не причиняет пациентке беспокойства и никак не проявляет себя. Дополнительные методы диагностики — ультразвуковое исследование, КТ, с их помощью уточняется размер опухоли, количество, расположение и особенности узлов.
Чем опасна миома? Насколько высок риск перерождения доброкачественной опухоли в злокачественную?
Миома может причинять женщине серьезные неудобства, ухудшая качество ее жизни. Длительные, обильные и болезненные менструации, маточные кровотечения вне менструального графика способствуют развитию анемии — падает гемоглобин, наблюдаются общая слабость, утомляемость, головокружения, одышка, снижение работоспособности, потеря аппетита. Миомы больших размеров могут приводить к нарушению функций соседних органов, которые они сдавливают. В результате возможно частое мочеиспускание и запоры, тянущие или ноющие боли в низу живота различной степени выраженности. Миома часто сочетается с другими доброкачественными заболеваниями органов малого таза — эндометриозом и гиперплазией эндометрия, полипами полости матки, кистами яичников и заболеваниями маточных труб.
Женщинам, у которых диагностирована миома, целесообразно определить состояние щитовидной и молочных желез. Исследования показывают, что у более чем 70% пациенток лейомиома развивается на фоне патологии щитовидной железы, в 30-70% (по разных данным) на фоне мастопатии.
Опасаться перерождения доброкачественной опухоли в злокачественную не стоит, исследования показывают, что так называемое «озлокачествление» лейомиомы происходит лишь в 0,3 — 0,7% случаев, и в основном при наличии онконаследственности.
Методы лечения миомы. Когда необходима операция? Нужно ли удалять матку?
Помимо размеров, расположения и особенностей узлов, на выбор тактики лечения влияет возраст пациентки и ее планы по репродуктивной функции, наличие соматической патологии, сопутствующие гинекологические заболевания. Именно поэтому подход к каждой пациентке строго индивидуален.
Оперативное вмешательство показано не всегда. Если опухоль единичная и небольших размеров, чаще всегда операция не нужна. Может быть назначено консервативное лечение, направленное на нормализацию гормонального фона. При этом крайне важно постоянное наблюдение пациентки в женской консультации и контроль размера узлов с помощью УЗИ. В период менопаузы миома может уменьшиться вплоть до исчезновения.
Важно понимать, что выбор лечебной тактики зависит не от одного, но от многих факторов, иногда хирургическое вмешательство может быть лучшим методом. Общепринятыми показаниями к хирургическому лечению являются: обильные менструальные кровотечения, приводящие к возникновению анемии; хроническая тазовая боль; нарушение нормального функционирования соседних с маткой внутренних органов (прямая кишка, мочевой пузырь, мочеточники); большой размер опухоли -более 6 см (или 12 недель); быстрый ее рост (более чем на 4 недели беременности в течение 1 года); рост опухоли в постменопаузе; подслизистое, межсвязочное и низкое (шеечное и перешеечное) расположение узлов миомы; нарушение репродуктивной функции (например, невынашивание беременности); бесплодие при отсутствии других причин.
В настоящее время используются органосберегающие методики, задача врача — сохранить репродуктивные возможности женщинам детородного возраста, планирующим рождение детей. Лапароскопические и лапаротомические операции с ограниченным и четко обоснованным объемом вмешательства доступны пациентам по ОМС по программам высокотехнологичной помощи (ВМП) в ГКБ № 52.
Высокотехнологичные хирургические методики лечения лейомиомы и других заболеваний органов малого таза, которые мы используем, станут предметом отдельной статьи. Альтернативой хирургическому лечению может быть эмболизация маточных артерий, которая также осуществляется в ГКБ № 52.
Источник


