Норма цервикального канала при менопаузе
Климакс – время очевидных перемен, которые в большей степени затрагивают репродуктивные органы. Они часто сопровождаются неприятными симптомами, но в общем имеют естественный характер.
Правда, среди этих изменений могут обнаружиться странные и нежелательные. Не все поймут, что означает расширение цервикального канала в постменопаузе. Ведь и прежде, пока менструации приходили, многие женщины не переживали о его размерах.
Цервикальный канал – куда он ведет?
Цервикальный канал – это внутренняя часть шейки матки, которая является переходом между главным женским органом и влагалищем. Его покрывает слой эпителия, обладающего способностью выделять слизь. Ее количество и состав бывают разными, завися от периода менструального цикла.
Самыми жидкими и минимальными эти выделения бывают при овуляции, когда организм создает наиболее благоприятные возможности для оплодотворения женской половой клетки. В остальное время слизь достаточно густая, а максимальное ее количество бывает перед месячными.
У женщин репродуктивного возраста цервикальный канал имеет ширину 7-8 мм. Этого достаточно для проникновения сперматозоидов, выведения менструальных выделений, часть которых составляют и секрет, выделяемый его эпителием.
Изменения при климаксе
Как связаны менопауза и цервикальный канал? О том, что репродуктивная система подвергается в этот период изменениям, уже сказано. Не исключение и этот маленький участок. Он меняется под влиянием нового гормонального баланса, как и все репродуктивные органы, то есть уменьшается.
Понижение эстрогенов и прогестинов отражается на матке таким образом, что ее мышечная ткань атрофируется, заменяясь соединительной, сосуды сужаются. Орган уменьшается настолько, что в сравнении с тем, каким он был до климакса, становится в полтора раза меньше. Соответственно, и размеры цервикального канала в менопаузе бывают:
- Длина 20-25 мм;
- Ширина 3-5 мм.
У кого-то последняя величина может быть еще скромнее из-за процесса заращения тканей. Слизи истончившийся эпителий тоже производит значительно меньше, что у многих приводит к сухости влагалища.
Биологический смысл изменений ясен: женщине больше не грозит стать матерью, следовательно, ей не нужен проход в матке для сперматозоидов и менструальных выделений.
Изменение цервикального канала при климаксе вызвано нарушением гормонального баланса
Причины увеличенного размера шеечного канала
Следить за гинекологическим здоровьем в период климакса необходимо еще тщательнее, чем прежде. Это время активизации множества заболеваний, среди которых смертельно опасные.
У некоторых в ходе обследования обнаруживается, что пространство, ведущее из матки во влагалище аномально велико. Это уже повод забеспокоиться, потому что расширенный цервикальный канал в менопаузе означает одно из гинекологических заболеваний. Самое безобидное из них – воспаление покрытия шейки.
Хронический цервицит иногда проходит незаметно или с мутными выделениями, которым женщина в менопаузе может и не придать значения. Способствует заболеванию опущение влагалища и матки, свойственное периоду климакса.
Серозометра
Из-за нового, непривычного для организма гормонального фона нарушается способность к восстановлению слизистой матки. Она деградирует, что естественно, но этот процесс может сопровождаться выделением и скоплением в полости органа жидкости. А это уже не нормально.
Подстегнуть образование водянисто-слизистых масс помимо гинекологических заболеваний способны:
- Заместительная гормональная терапия. Большинство препаратов содержат эстрогены, которые снимают тяжелые проявления менопаузы, но могут спровоцировать и побочное проявление;
- Курение. Никотиновые смолы усугубляют гормональный сбой, который заставляет слизистую матки еще сильнее деградировать;
- Неадекватное возрасту питание, то есть обилие жиров. Они откладываются «про запас», также усиливая гормональное нарушение;
- Избегание физической активности. Боясь остеопороза, ленясь, женщина минимизирует нагрузку, чем еще больше нарушает обменные процессы. На слизистую матки это влияет самым отрицательным образом.
Женщина наблюдает у себя серые жидкие выделения, особенно после секса, ощущает дискомфорт и боли в животе, сложности с мочеиспусканием.
Миома
Миома матки — одна из причин расширения цервикального канала при климаксе
Как правило, миома обнаруживается еще до наступления климакса и отдаляет его на 2-3 года. Но у некоторых эта доброкачественная опухоль появляется после замирания яичников, прекращения месячных.
Способствуют ее возникновению в возрасте уменьшения количества эстрогенов:
- Избыточный вес;
- Нарушения углеводного обмена;
- Стрессы, которые являются частым сопровождение менопаузы, особенно ее первой половины;
- Патологии щитовидки, нередко встречающиеся у женщин старше 50 лет;
- Проведенные в прошлом аборты, осложненные роды.
Миома может быть причиной и серозометры. Если есть расширение цервикального канала при менопаузе, время от времени замечаются водянистые выделения, даже без крови, есть смысл сделать УЗИ и проверить толщину эндометрия. Миома в этом возрасте часто сочетается с иными гинекологическими патологиями.
Полип
Это доброкачественное новообразование состоит из задержавшихся в одном из участков матки нескольких слоев эндометрия. Скачки гормонов, которые бывают в пременопаузе, способствуют его появлению, как и
- Диабет;
- Гипертония;
- Ожирение;
- Психологические проблемы;
- Нарушения работы щитовидки.
Эти причины являются проявлениями тяжелого течения менопаузы. Поэтому обнаружиться полип может и у тех, кого прежде подобное не беспокоило. В некоторых случаях он не намекает о себе довольно долго. И лишь при проведении УЗИ специалист заметит и новообразование, и увеличенный канал шейки.
Рекомендуем прочитать статью об отличии климакса от беременности. Вы узнаете о разнице в составе вырабатываемых гормонов, ощущениях женщины, возможности применения теста на беременность.
Гиперплазия эндометрия
Гиперплазия эндометрия вызывает расширение цервикального канала
Расширение цервикального канала может возникнуть в постменопаузе из-за аномального разрастания клеток, подобных эндометрию. Казалось бы, в этом периоде, когда эстрогены из организма практически исчезли, подобного быть не должно. Ведь именно эти гормоны, если они в избытке, подпитывают гиперпластический процесс.
Но разрастанию тканей способствуют часто наблюдаемые в климактерическом периоде недуги:
- Повышенное давление;
- Лишний вес;
- Сахарный диабет;
- Заболевания печени.
Прием эстрогеносодержащих препаратов, которые помогают организму адаптироваться к новому составу гормонов, тоже способен повысить риск возникновения недуга.
Гиперплазия может протекать скрыто или проявляться кровотечениями, мазней. Нередко она сочетается с полипами эндометрия и кистами. Но даже при бессимптомном течении ее можно найти используя УЗИ. Эндометрий будет утолщен, а пространство внутри шейки увеличено.
Расширение цервикального канала, обнаружившееся в постменопаузе, игнорировать нельзя. Оно является знаком недомогания, от которого можно избавиться, если заняться им сразу.
В другом случае излечимое заболевание способно переродиться в онкологическое. Чем запущеннее процесс, тем проблематичнее выздоровление даже после удаления матки. Избежать опасности можно, если раз в год делать УЗИ органов малого таза.
Источник
Наступление гормональной перестройки в женском организме ведет за собой ряд анатомо-физиологических изменений во многих системах и органах. В большей степени, изменениям подвергаются репродуктивные органы женщины, а именно яичники и матка в период менопаузы. Рассмотрим подробнее, какие изменения претерпевает женский маточный орган с наступлением климактерического периода.
Матка во время климакса
Основные фазы климакса – это пременопауза и менопауза, пройдя через которые, у женщины начинается длительный период постменопаузы, сопровождающий ее на протяжении всей последующей жизнедеятельности.
Период пременопаузы является довольно продолжительным: от 3-х до 10-ти лет. Для этого периода характерны изменения практически всех органов и систем в женском организме. Они могут проявляться в более яркой форме либо, при своевременном лечении, в сглаженной форме:
- нарушения психологического состояния;
- изменения в терморегуляционных процессах в организме;
- нарушение гормонального баланса, сопровождающиеся дефицитным уровнем выработки половых гормонов;
- нарушения в менструальном цикле, вплоть до его завершения.

Менопаузальный период наступает сразу после последней менструации и продолжается на протяжении последующего года. Считают, что окончание менопаузы наступает после 12-ти месячного отсутствия менструаций. На протяжении данного периода в женском организме происходят инволюционные изменения половых органов. Начинают уменьшаться в размерах практически все репродуктивные органы, и даже матка в период менопаузы уменьшается в размерах. Уменьшаются не только размеры половых органов, но и количество цервикальной слизи, что в последующем оказывает немаловажное значения для состояния микрофлоры.
Более того при менопаузе снижается и общий уровень противостояния организма воздействию патогенных факторов. Некоторые системы органов начинают хуже функционировать, что ведет к снижению иммунной системы защиты организма.
Поэтому множество женщин, вступивших на порог климактерических изменений, сталкиваются с различными заболеваниями, в особенности, касающихся половой системы органов.
Так, в большинстве случаев, отмечается возникновение опухолевидных процессов в области молочных желез и матки при климаксе. Поэтому с наступлением климактерия необходимо регулярно посещать гинеколога и проходить ежегодное обследование. К основным наиболее опасным патологическим изменениям относятся:
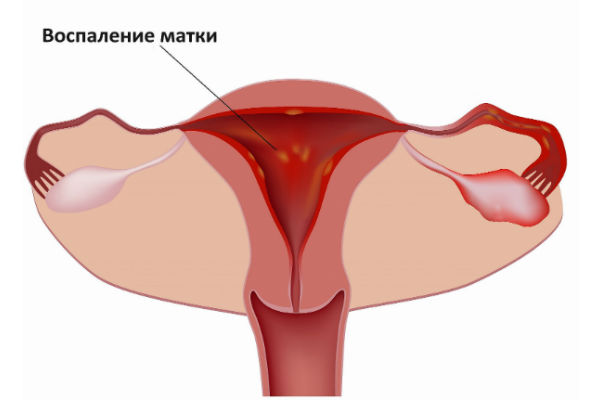
- Воспаление матки.
- Развитие новообразований доброкачественного характера в полости матки.
- Развитие опухолевидного новообразования онкологической природы маточного органа.
- Рак молочных желез.
- Сальпингит или воспаление маточных труб.
- Эндометрит.
- Вагинит.
- Карцинома.
- Фиброма и др.
Все эти патологические изменения половой системы органов женщины в климактерическом периоде являются очень опасными, а при отсутствии своевременной терапии, многие из них представляют серьезную угрозу для жизни женщины.
Для предотвращения развития серьезных патологий, необходим регулярный осмотр в гинекологическом кабинете и своевременное прохождение УЗИ.
Ультразвуковое исследование
УЗИ матки в период менопаузы назначается, как стандартное обследование органов малого таза и диагностика патологий с симптоматикой, имеющей сходства с климактерическим синдромом.
Ультразвуковой метод исследования дает довольно высокий уровень информативности, является безопасным и не вызывает неприязненности.
Несмотря на то, что климакс является естественным процессом, у большинства представительниц прекрасной половины человечества он способен вызывать ряд неприятной симтоматики и дискомфорта, выражающегося следующим образом:
- нарушение регулярности менструального цикла, вплоть до его прекращения;
- возникновения головокружений и головных болей;
- нарушения сна с развитием бессонниц;
- приступы жара;
- появления сухости в области влагалища;
- частые позывы к мочеиспусканию;
- болезненность при половом акте.

Иногда женщины сами справляются с данными проявлениями, но чаще всего необходима помощь гормонозаместительной терапии. Для оценки состояния половой системы органов женщины проводится ультразвуковое исследование с применением трансвагинального датчика.
В менопаузе норма изменений матки, выявляющаяся при ультразвуковом исследовании, заключается в следующем:
- Повышение эхогенности (или плотности) матки.
- Уменьшается ее переднезадний размер.
- Выраженная атрофия эндометриального слоя.
- Формирование спаек и синехий.
В менопаузальном периоде при ультразвуковом исследовании может выявляться и наличие жидкости в маточной полости. Это иногда воспринимается специалистами, как развитие полипа либо гиперплазии эндометриального слоя, хотя на самом деле это не так.
Образование этой жидкости в норме может являться следствием процесса зарастания цервикального канала, связанного со старением женского организма. Но такое состояние требует обязательного дополнительного метода исследования путем гистероскопии, которая поможет с более точной вероятностью оценить доброкачественность происходящих процессов.
Диагностическое обследование с применением ультразвукового исследования органов малого таза имеет большое значение для жизни женщины, так как помогает выявлять серьезные патологии на первоначальных стадиях развития.
Особенно, учитывая тот факт, что зрелые дамы в большей степени подвержены таким патологическим изменениям матки, как ее увеличение в ходе развития онкологии в климактерическом периоде. Процесс увеличения онкологической опухоли является вялотекущим и не вызывает определенной симптоматики. А появление маточного кровотечения и болезненность в нижней части живота наблюдаются на более поздних сроках болезни.
Поэтому так необходимо не игнорировать своевременное прохождение УЗИ, которое поможет выявить и своевременно начать соответствующее лечение.
О чем свидетельствуют кальцинаты?
Помимо всего прочего, иногда при ультразвуковом исследовании, специалисты отмечают наличие кальцинатов в полости матки. И, следовательно, всех представительниц прекрасной половины человечества интересуют вопросы о том, что это такое, что происходит с маткой при их нахождении в ней?
Практически все специалисты гинекологического профиля наличие кальцинатов в маточной полости не выделяют в отдельное заболевание, а считают его следствием хронического течения воспалительного процесса, такого, как сальпингит.
Сами по себе кальцинаты – это отложения соли кальция, которые локализуются в определенном месте маточной полости. Обычно это происходит в области ранее полученных травм, например, после осложненного родового процесса. Также эти отложения могут образоваться в месте локализации фиброматозных узлов.

Более точную клиническую картину можно получить только после гистероскопии, на основании полученных результатов которой разрабатывается дальнейшая схема лечения и предупреждения новых образований кальцинатов.
Патологические изменения маточного органа
Во время гормональной перестройки организма, особенно в пременопаузе, может произойти обострение имеющихся хронических патологий гинекологической направленности, а также образование новых недугов, которые могут вызывать и болезненную симптоматику, и маточные кровоизлияния.
Рассмотрим самые опасные патологические изменения в матке во время климактерия.
Развитие фибромиомы
Данное новообразование имеет само по себе доброкачественный характер течения. Обычно фибромиома появляется в фертильном периоде, а с наступлением климактерического периода переходит в обостряющуюся форму и начинает увеличиваться в размерах.
Фибромиома может образоваться в виде одного, или нескольких узлов, локализованных в произвольной части маточной полости. Растущие фибромиомы увеличивают стандартный размер матки в несколько раз, что приводит к сдавливанию близлежащих органов и появлению болевой симптоматики. Огромные разрастания данного новообразования могут привести к увеличению живота. Более того, фибромиомы вызывают и следующие симптомы:
- Маточные кровотечения.
- Болезненность в нижней части живота.
- Частые позывы к мочеиспускательному акту.
- Если разрастания фибромиомы направляются к прямой кишке, то наблюдаются нарушения стула и запоры.
Могут появиться болезненные ощущения во время интимной близости с партнером.
Лечение данной патологии назначается после проведенного полного обследования с учетом индивидуальных особенностей каждой женщины.
Эндометриоз
Данное патологическое изменение матки в менопаузальном периоде характеризуется разрастанием эндометриального слоя с патологическим проникновением в мышечные слои матки. Чаще всего возникает в пременопаузе, когда еще не полностью угас менструальный цикл.
Вызывает такую симптоматику, как:
- болезненные ощущения в нижней части живота ноющего характера, а также боли при половом контакте;
- продолжительное течение менструаций, когда матка на протяжении 10-14 дней не сокращается, что является поводом для проведения диагностического выскабливания;
- на фоне продолжительной менструации возникает нарушение психоэмоционального состояния;
- может развиться бесплодие.

При появлении одного из представленных симптомов, необходимо сразу обращаться к медицинским специалистам, для предотвращения осложнения и развития более серьезной патологии.
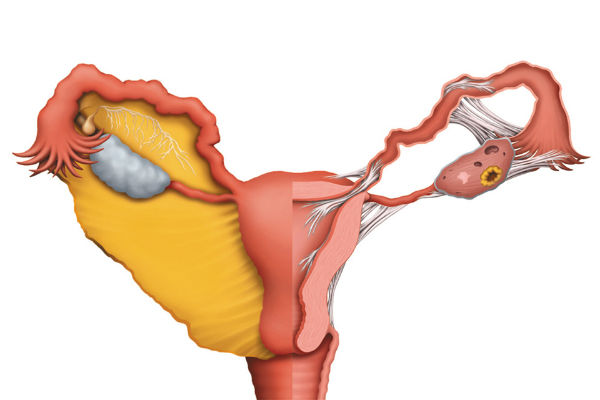
Хроническая форма сальпингита
Сальпингит – это воспалительный процесс в маточных трубах и придатках, который может возникнуть задолго до наступления климакса, а с началом гормональных изменений перейти в обостренную форму течения. Обычно сальпингит вызывает такие симптомы, как:
- Острая боль в нижней части живота.
- Повышение температуры тела.
- Образование гнойных выделений.
При отсутствии своевременного лечения может осложниться и привести к развитию патологии, требующей безотлагательного удаления матки.
Развитие спаечного процесса
Многочисленные оперативные вмешательства в структуры органов половой системы организма, а также воспалительные процессы в совокупности ведут к образованию спаек или распространению соединительных тканей. С началом климактерия в организме женщины происходит снижение тонизации мышечных волокон.
Это ведет к анатомическому смещению органов в малом тазу, что и вызывает тянущие боли от растяжения спаек.
В зависимости от того, какое именно нарушение в матке происходит, назначается соответствующее лечение. В большинстве случаев, если патология не связана с онкологическим процессом, назначается заместительная гормональная терапия. Но дозировку и курсовую продолжительность должен определять только квалифицированный специалист. Самолечение любой патологии в климактерическом периоде может закончиться необратимыми последствиями.
Полезное видео по этой теме:
Источник
Атрезией цервикального канала называется состояние, с которым сталкиваются около четверти женщин, находящихся в постменопаузе.
 Данный процесс может иметь физиологические или патологические причины.
Данный процесс может иметь физиологические или патологические причины.
Определить их принадлежность способен только специалист.
В большинстве случаев при благополучии здоровья пациентке не требуется расширять цервикальный канал в постменопаузе. Но в некоторых ситуациях атрезия матки является состоянием, требующим медицинского вмешательства.
Как и почему меняется проходимость цервикального канала в менопаузе?
Менопауза – это определенный временной промежуток, в который женщина претерпевает гормональные изменения. Они сказываются на работе всех систем организма.
Особенному влиянию подвержены реализаторы репродуктивной функции – цервикальный канал и шейка матки, матка и яичники.
На первых стадиях климактерического периода наблюдается снижение выработки эстрогенов в организме.
Данный гормон поддерживает хорошее состояние костей и кожи, стимулирует работу половых желез, вызывает активную секрецию вагинальной слизи в шеечном канале.
Когда объемы эстрогена снижаются, происходит регресс половых органов: они перестают функционировать и со временем уменьшаются в размере.
Со стенозом цервикального канала сталкиваются почти все женщины, которые находятся в постменопаузе.
Промежуток, соединяющий матку с влагалищем и выстилающий внутреннюю часть шейки, становится короче и уже. Организм понимает, что транспортирующая функция уже не востребована и «отключает» ее.
Естественные причины стеноза цервикального канала
Причиной стриктуры цервикального канала и сужения матки становится изменение гормонального фона. При естественном снижении вырабатываемых эстрогенов происходит повышение фолликулостимулирующего гормона.
Одновременно снижается чувствительность рецепторов, расположенных на составляющих репродуктивной системы, по отношению к ФСГ.
Под влиянием гормональных изменений эпителий перестает функционировать и сморщивается. При гинекологическом осмотре врач обнаруживает у пациентки узкий цервикальный канал, но зачастую не придает этому весомого значения.
Патологические причины атрезии
Если атрезия цервикального канала в постменопаузе является нормой, то стеноз шейки матки при активной менструальной функции (или первый год менопаузы) появляется по патологическим причинам:
| Цервицит | инфекционно-воспалительноезаболевание внутренней части, выстилающей шейку матки; |
|---|---|
| Полипы | патология цервикального канала, при которой на слизистой формируется нарост; |
| Синехии, спайки | перетяжки на слизистой, вызванные воспалениями или механическими повреждениями; |
| Гиперплазия эндометрия | чрезмерное деление клеток функционального слоя матки способно спровоцировать перекрытие внутренней части шейки; |
| Опухоли | доброкачественные или злокачественные новообразования, формирующиеся в просвете шейки, жидкость в цервикальном канале. |
Стеноз шейки матки в постменопаузе тоже может иметь патологическое происхождение. В таком случае важно своевременно провести лечение. Предварительно выполняется диагностика, опирающаяся на клиническую картину.
Признаки стеноза шейки матки
Заращение цервикального канала в постменопаузе не имеет клинических проявлений, если речь не идет о патологическом процессе.
Обычно это состояние обнаруживается внезапно, когда пациентка совершает визит к гинекологу, а доктор собирается взять мазок с шейки на цитологию.
Если причины стеноза шейки матки патологические, то присутствуют такие признаки:
- болезненные ощущения в нижнем сегменте живота;
- гипертермия;
- симптомы интоксикации организма.
При выполнении УЗИ сонолог обнаруживает жидкость в матке или брюшной полости, а эндометрий имеет толщину, превышающую нормальные показатели.

Что такое бужирование цервикального канала?
Бужирование цервикального канала – это один из методов устранения непроходимости шейки матки.Он выполняется в случае, когда другие способы лечения не принесли желаемого результата.
Перед тем, как восстановить проходимость цервикального канала, необходимо пройти обследование, включающее:
- консультацию гинеколога;
- кольпоскопию;
- УЗИ;
- анализ крови (общий, биохимия, свертываемость, группа и резус);
- мазок из влагалища;
- диагностику ТОРЧ-инфекций;
Как проходит вмешательство?
Расширение цервикального канала, причиной сращения которого является опухоль или полип, выполняется с обязательным удалением новообразования.
Биологическая ткань впоследствии отправляется на гистологическое исследование, результат которого расскажет о характере опухоли.
Хирургическое лечение атрезии шейки матки осуществляется в условиях стационара, но обычно не требует госпитализации. Операция проводится под общим наркозом.
В процессе расширения используются насадки разного диаметра.

Сначала на буж надевается маленькая, потом побольше и так далее. Продолжительность операции не превышает получаса.
После бужирования шейки матки слизистая цервикального канала может незначительно кровоточить.
В течение 2 часов пациентка находится под наблюдением медицинского персонала. Как только самочувствие после наркоза нормализуется, женщина может отправиться домой.
Если выявлено сужение цервикального канала, а не полное сращение, то бужирование выполняется под местным обезболиванием.
После операции в течение 2 недель следует вести щадящий образ жизни: исключить половые контакты, тепловые процедуры и физические нагрузки.
По прошествии 14 суток проводится контрольный осмотр. При благоприятном течении восстановительного периода наружный зев рожавшей женщины имеет щелевидную форму, а нерожавшей – округлую.
Последствия и возможные осложнения бужирования
При выполнении бужирования в специализированном медицинском учреждении опытными врачами-гинекологами осложнений обычно не возникает.
В Москве и других городах России широко распространены частные клиники, предлагающие процедуру лазерной реканализации цервикального канала.
Данная методика имеет меньше негативных последствий, она менее травматична и практически исключает вероятность рецидива.
К возможным осложнениям бужирования можно отнести:
- маточное кровотечение;
- перфорация шейки матки или стенки матки;
- воспаление слизистой цервикального канала или детородного органа;
- рецидив спазма цервикального канала.
Лечение гормональными препаратами
В силу того, что атрезия цервикального канала в постменопаузе является последствием изменения гормонального фона и прекращения выработки эстрогенов, возможно проведение консервативного лечения.
Эффективность данной методики зависит от нескольких условий:
- какой период времени у женщины отсутствуют менструации;
- насколько сужен проход в шейке матки;
- сколько лет пациентке;
- есть ли сопутствующие заболевания органов малого таза.

Для медикаментозного лечения назначаются гормональные препараты, содержащие недостающий эстроген: Овестин, Эстрокад, Эстриол.
В качестве дополнительных средств применяются вагинальные суппозитории, восстанавливающие целостность и эластичность эпителиальной ткани, а также витамины и комплексы, повышающие иммунитет.
Можно ли предупредить заращение доступа в матку?
Предугадать заращение цервикального отверстия невозможно. Переход из репродуктивного периода в климактерический сам по себе является фактором, предполагающим изменение состояния органов малого таза.
С этого момента женщине следует регулярно посещать гинеколога (не менее 2 раз в год) и сдавать мазок на цитологию.
В процессе ручного обследования врач может обнаружить сужение шеечного отверстия и предположить возможную атрезию в будущем.
Избежать данного состояния можно, если в течение жизни выполнять простые рекомендации:
- избегать беспорядочных половых контактов без использования барьерных контрацептивов, так как они увеличивают риск венерических болезней;
- вовремя лечить инфекционно-воспалительные заболевания, так как они повышают вероятность образования спаек;
- использовать контрацептивы, чтобы предотвратить аборты, ведущие к травмам цервикального канала;
- снизить частоту вмешательств в полость матки, требующих расширения шейки;
- избегать стрессов, которые усугубляют течение климактерического периода;
- соблюдать правила личной гигиены.
Если во время климакса возникает сухость во влагалище, жжение, появляются странные выделения или другие жалобы, то стоит сразу обратиться к гинекологу.
После обследования врач назначит симптоматическое лечение, которое поможет вовремя остановить сращение.
Заместительные гормональные средства принимают женщины во всем мире, это помогает им не только предупредить заращение доступа в матку, но и улучшить самочувствие, избавившись от симптомов климакса.
Источник