Остеопороз при менопаузе лечение
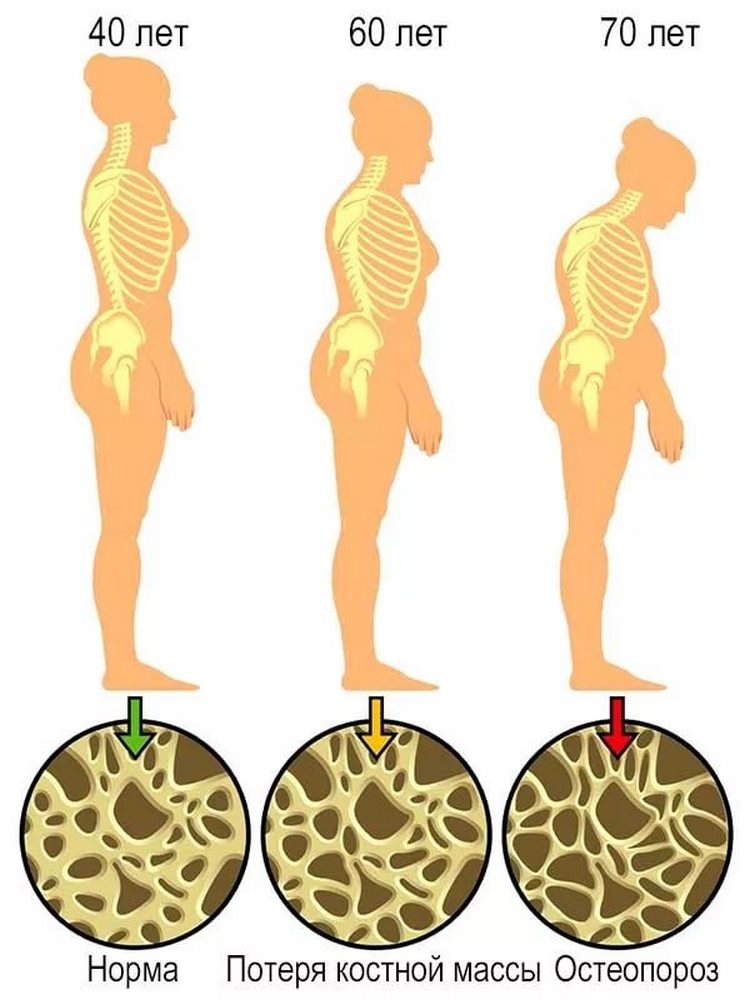
Остеопороз является одной из самых актуальных проблем у людей старше 50 лет во всем мире, причем почти 2/3 пациентов с таким диагнозом – женщины менопаузального возраста. Коварство этого заболевания заключается в длительном латентном периоде. Поэтому в большинстве случаев человек не подозревает о прогрессирующем изменении структуры и плотности своих костей, пока у него не появляется склонность к переломам.
Что такое остеопороз

Остеопорозом называют патологическое снижение плотности костной ткани, сопровождающееся изменением ее микроархитектоники (внутренней структуры) и повышением хрупкости. Это отражено в самом названии заболевания, которое переводится как «пористость кости». А вот внешние контуры скелета остаются прежними, все изменения затрагивают лишь внутренние структуры.
Патологические процессы при остеопорозе носят генерализованный и прогрессирующий характер, а скорость потери костного вещества превышает возрастные нормы. Причем наибольшие изменения выявляются обычно в телах позвонков и в крупных трубчатых костях, что объясняет типичные места остеопоротических переломов. Но и костная ткань иной локализации подвергается характерному разрежению, это используется при диагностике заболевания и составления прогностической оценки.
Патологию относят к заболеваниям опорно-двигательной системы, но фактически она носит дисметаболический характер. Ведь причиной характерных костных изменений является совокупное нарушение минерального обмена с дисбалансом между работой остеобластов и остеокластов. А это во многом обусловлено дизгормональными расстройствами различного происхождения.
Классификация
В основе базовой современной классификации остеопороза лежит этиологический фактор. С учетом этого выделяют несколько типов заболевания.
Первичный
На него приходится до 85% случаев заболевания. Подразделяется на несколько нозологических форм:
- Постменопаузальный, его также считают остеопорозом I типа.
- Сенильный (старческий) или остеопороз II типа.
- Ювенильный, свойственный лицам молодого возраста. Одна из самых редких форм заболевания.
- Идиопатический, выявляемый у лиц среднего возраста.
Вторичный
Развивается как следствие или осложнение другого первичного заболевания. Первопричиной при этом могут быть эндокринная патология, системные болезни соединительной ткани, патология пищеварительного тракта с нарушениями всасывания, поражение почек и ряд других патологических состояний.
Дополнительно используются и другие классификации, позволяющие уточнить характер происходящих в костной системе изменений. Так, по морфологии остеопороз подразделяется на кортикальный (с преобладающим поражением кортикального слоя костей), трабекулярный (с прогрессивным разрежением губчатого вещества) и смешанный. А по активности костного метаболизма выделяют высокоинтенсивный, нормоинтенсивный и низкоинтенсивный типы.
У женщин подавляющая часть случаев заболевания относится к остеопорозу I типа (развивающимся после менопаузы). При этом костные изменения не только возникают в климактерический и постклимактерический периоды жизни, но и патогенетически обусловлены возникающей и прогрессивно нарастающей эстрогеновой недостаточностью.
Патогенез менопаузального остеопороза

Наступление климакса и последующего периода резкого угасания функциональной активности репродуктивной системы у женщин – важнейший фактор развития остеопороза. И ключевым патогенетическим звеном этого процесса является выраженный дефицит эстрогена. Ведь функцией этого гормона является не только подготовка матки к возможному зачатию во время первой фазы овариально-менструального цикла, но и участие в прямой и опосредованной регуляции многих процессов в организме. Уровень эстрогена влияет и на состояние костной ткани.
Как это происходит?
Кости отнюдь не стабильны по составу и внутренней структуре. Они являются динамично меняющейся системой, в которой постоянно происходят остеосинтез (образование новых костных структур) и остеорезорбция (разрушение старых участков). Эти ключевые процессы уравновешивают друг друга и тесно связаны с минеральным обменом. Все это обеспечивает так называемое ремоделирование костей. Оно необходимо для «подстройки» костной системы под постоянно меняющиеся условия внутренней среды организма, адаптации к объему и характеру физических нагрузок. Ремоделирование также является основой для регенерации регулярно возникающих микроповреждений.
Если по какой-то причине начинает преобладать остеорезорбция, костная ткань разрежается, становится более пористой и хрупкой. Именно это и лежит в основе формирования остеопороза. А вот причина смещения баланса между синтезом и резорбцией может быть различной, при климаксе основная роль отводится недостатку эстрогена.
Ключевые механизмы и причины развития остеопороза в менопаузе включают:
- Активация деятельности остеокластов. Это обусловлено выраженным снижением тормозного влияния эстрогенов при снижении их концентрации в организме женщины. Остеокласты – это клетки, обеспечивающие остеорезорбцию, то есть процесс разрушения костной ткани.
- Повышение чувствительности костной ткани к действию паратгормона, который вырабатывается в паращитовидных железах. Это соединение обеспечивает суммарное повышение уровня ионов кальция в плазме крови за счет включения нескольких механизмов: резорбции костей, активного транспорта кальция через стенку кишечника и усиленной реабсорбции этого минерала из первичной мочи. Такая патологическая чувствительность тоже обусловлена дефицитом эстрогена.
- Вторичное (спровоцированное гипоэстрогенией) снижение секреции особого гормона щитовидной железы кальцитонина, который выступает как функциональный антагонист паратгормону. Это тоже способствует усилению активности остеокластов в период менопаузы.
Гипоэстрогения нередко дополняется и другими механизмами. Правда, в случае менопаузального остеопороза они выступают скорее, как отягчающий момент. Например, определенное значение имеют субатрофия кишечного эпителия и связанное с этим ухудшение всасывания кальция, недостаток синтеза витамина D вследствие ограничения пребывания пожилой женщины на солнце, значительное снижение физической активности и динамической нагрузки на костно-мышечную систему.
Выраженная гипоэстрогения в менопаузе объясняет значительные различия в распространенности остеопороза среди пожилых людей разного пола. Так, у женщин старше 50 лет это заболевание диагностируется почти в 3 раза чаще по сравнению с мужчинами этой же возрастной группы. А в предменопаузальный период такого различия практически не отмечается, разрежение костной ткани происходит у них примерно в одном темпе.
Почему эта проблема так актуальна
Остеопороз – очень распространенное и при этом в большинстве случаев поздно диагностированное патологическое состояние. И дает оно о себе знать лишь при развитии переломов. Они являются ключевым осложнением, которое и определяет тяжесть и медико-социальную значимость этого заболевания.
Дело в том, что остеопоротические переломы в подавляющем большинстве случаев инвалидизируют пациента вплоть до выраженного ограничения его способности к самостоятельному передвижению и самообслуживанию. И основная нагрузка по уходу ложится на плечи ближайшего окружения: родственников, персонала пансионата, опекунов… Это существенно повышает физические и материальные затраты на обслуживание пожилого человека. А в некоторых случаях приходится решать вопрос о целесообразности использования высокотехнологичных современных способов лечения, ведь низкая активность остеобластов является причиной большой вероятности несращения переломов.
Общая тенденция к постарению общества означает неуклонное нарастание распространенности менопаузального остеопороза во всем мире и связанных с ним затрат. Поэтому на первый план выходит необходимость как можно более ранней диагностики и последующей коррекции изменений костной ткани у женщин во время климакса и в постклимактерическом возрасте. Большое значение имеет также предупреждение остеопороза и его осложнений.
Симптомы
Симптомы остеопороза у женщин в менопаузе – это фактически признаки уже развившихся осложнений. Потому что до момента перелома процесс разрежения костной ткани никак не проявляется клинически. Заболевание достаточно долго протекает скрыто и потому нередко называется «молчащим». Скорость прогрессирования патологического процесса зависит от многих факторов. И немаловажным из них является генетически детерминированная особенность структуры рецепторов на различных клетках костной ткани и степень активности веществ, участвующих в регуляции процесса остеоремоделирования.
К наиболее подверженным переломам костям при остеопорозе относят бедренную кость в области шейки, тела грудных и поясничных позвонков. Именно эта локализация повреждений считается типичной и отмечается в подавляющем большинстве случаев. Но возможны также переломы ребер, лучевой кости над лучезапястным суставом, хирургической шейки плеча. Но их медико-социальная значимость значительно меньше.
К типичным проявлениям остеопоротических переломов относятся:
- Стойкая дорсалгия, обусловленная ущемлением спинно-мозговых корешков в зоне компрессионного перелома тела позвонка и развитием мышечно-тонического синдрома.
- Кифотическая деформация грудного отдела позвоночника, нередко с формированием явного клиновидного горба в зоне перелома нескольких смежных позвонков.
- Уменьшение роста на несколько сантиметров, не связанное с кифосколиотическими деформациями позвоночника.
- При переломе шейки бедра – боль в области тазобедренного сустава, функциональное «выключение» поврежденной конечности и характерное изменение положения ноги, обусловленное смещением отломков бедренной кости под действием мощных разнонаправленных мышечных групп. Перелом шейки бедра является самым инвалидизирующим осложнением остеопороза.
Переломы при остеопорозе происходят при очень небольшой выраженности внешнего повреждающего фактора. Так что далеко не всегда в анамнезе удается выявить эпизод падения или запомнившегося пациентке локального удара. Например, перелом шейки бедренной кости иногда возникает при неловкой постановке ноги с подвертыванием стопы. А повреждения позвонков и вовсе нередко происходят под действием собственного веса пациентки, при чихании, кашле. При этом говорят о компрессионном характере повреждения. Боковые смещения для него не характерны. Тело позвонка как бы складывается гармошкой, приобретая характерную клиновидную деформацию.
Диагностика
Диагностика преследует несколько задач:
- Верифицировать снижение плотности костей. Для этого используется костная денситометрия. Это неинвазивная методика количественной оценки костной массы и ее плотности, позволяющая спрогнозировать риск перелома. В настоящее время активно применяются рентгеновская и ультразвуковая денситометрия, возможна также количественная компьютерная томография. МРТ не относят к базовым обследованиям при остеопорозе, хотя эта методика позволяет точно оценить микроархитектонику костей и составить математические модели имеющихся у пациентки изменений.
- Подтвердить факт переломов. Для этого подходят обзорная рентгенография и компьютерная томография.
- Выявление патогенетически значимых отклонений уровня гормонов и нарушений минерального обмена, свойственных для климакса и постклимактерического периода. Для этого могут быть назначены анализы на эстроген, паратгормон, кальцитонин, тиреоидные гормоны, витамин Д, на определение уровня кальция и фосфора в утренней моче и в сыворотке крови.
- Оценка характера костного метаболизма и активности процесса резорбции костей. Биохимическими маркерами при этом выступают остеокальцин, костная щелочная фосфатаза, пириднолин, оксипронолин и ряд других соединений. Но такая диагностика в повседневной клинической практике используется редко.
- Исключение других причин остеопороза. Для этого могут быть назначены исследования для оценки состояния ЖКТ, активности имеющихся системных заболеваний, функции почек и другие.
Что с этим делать
К сожалению, в повседневной клинической практике нередко встречается ситуация, когда даже после подтверждения уже свершившегося остеопоротического перелома пациентка не получает никакой терапии. Это чревато продолжением прогрессирования патологического процесса, отсутствием регенерации поврежденной кости, повторными переломами.

А вот грамотно подобранное лечение остеопороза во время климакса способно улучшить процессы костного ремоделирования, уменьшить имеющийся у пациентки болевой синдром и расширить ее двигательные возможности. Поэтому терапия должна проводиться всем женщинам с подтвержденным диагнозом, причем еще до развития у них осложнений. Такая тактика служит профилактикой инвалидизации и помогает поддерживать социально-бытовую независимость пациенток преклонного возраста (при отсутствии у них других причин беспомощности).
Какой врач лечит остеопороз во время климакса?
Провести обследование и назначить адекватную терапию могут ортопед, травматолог, эндокринолог, ревматолог, дополнительно требуются консультации гинеколога. При этом основой лечения является назначение лекарственных средств, все остальные методики носят вспомогательный характер. Используемые препараты от остеопороза при климаксе могут относиться к различным фармакологическим группам. И нередко требуется их комбинация друг с другом для воздействия на разные звенья патогенеза.
Основные направления лечения менопаузального остеопороза:
- Гормонзаместительная терапия. Проводится длительно, низкими дозами эстрогенов в комбинации с прогестинами или препаратами с эстрогенподобными веществами природного происхождения. Но после ампутации или экстирпации матки достаточно монотерапии эстрогенами.
- Использование других средств с антирезорбтивным действием: бисфосфонатов и кальцитонинов.
- Применение активных метаболитов витамина Д, что в составе комплексной терапии помогает сдержать потерю костной массы, улучшить регенеративные процессы после переломов и даже постепенно увеличить минеральную плотность костей.
- Использование средств, усиливающих процесс остеосинтеза. К ним относят фториды, соматотропный гормон, андрогены, анаболические стероиды. Такая терапия используется достаточно редко.
- Применение остеохина (иприфлавона) – средства растительного происхождения, обладающего явным анальгезирующим эффектом и способным благотворно влиять на баланс остеосинтеза и остеорезорбции.
Традиционно при остеопорозе назначают препараты кальция, хотя клинический эффект такой монотерапии достаточно низок. Они могут быть востребованы при активации процесса остеосинтеза под действием других патогенетических средств. Но при этом не следует забывать о часто встречающемся побочном эффекте в виде склонности к отложению солей в мочевыводящих путях.
Как избежать остеопороза при климаксе
Профилактика остеопороза при климаксе включает:
- Своевременно начатую рациональную эстрогензаместительную терапию. Прием таких средств показан в первые 5-10 лет постклимактерического периода. Эстрогены – ключевые и действенные препараты для профилактики менопаузальной формы остеопороза.
- Полноценное питание для обеспечения достаточного поступления витаминов, базовых минеральных веществ (особенно кальция и фосфора), белков.
- Дозированные регулярные физические нагрузки, ЛФК.
- Своевременная коррекция других эндокринных нарушений.
- Достаточные инсоляции, а при необходимости прием препаратов витамина Д в профилактических дозах.
- Отказ от вредных привычек.
Остеопороз является очень распространенным заболеванием. И хотя его диагностика не представляет существенных сложностей, выявляемость этой патологии остается очень низкой, особенно на ранних, доклинических стадиях болезни. Это объясняется отсутствием костной денситометрии в плане обязательной диспансеризации женщин, переживающих климакс, и низкой самостоятельной обращаемостью пациенток для проведения этого исследования. А ведь при своевременно начатой профилактике удается не только предупредить развитие переломов, но значительно улучшить состояние костей даже при уже начавшемся остеопоротическом процессе.
Источник
К одному из самых распространенных заболеваний для людей старше 55 лет относится остеопороз. У женской половины человечества остеопороз встречается гораздо чаще, чем у мужчин.
Женщинам диагностируют менопаузальный остеопороз. Это заболевание довольно коварно, поскольку на ранних этапах никак себя не проявляет. Женщина, узнает о прогрессирующей болезни, только попав в больницу с переломом. Побеспоившись о своем здоровье до наступления климакса, даме удастся избежать такого опасного недуга.
Причины развития остеопороза у женщин
С наступлением климактерического периода снижается уровень главного женского полового гормона – эстрогена. Этот гормон принимает участие в регуляции многих процессов, происходящих в организме, в том числе, влияет на состояние костной ткани.
При снижении уровня эстрогенов костная ткань разрушается быстрее, чем образуется новая. Это приводит к тому, что ткани утрачивают способность удерживать кальций, и он выводится из женского организма.
В результате кости становятся более пористыми и, соответственно, хрупкими. Они легко ломаются даже от небольшого давления.
У женщин с наступлением менопаузы на развитие остеопороза влияют и другие причины:
- снижение физической активности и, соответственно, нагрузки на скелет;
- субатрофия кишечного эпителия, приводящая к ухудшению всасывания кальция.
Во время климакса женщине могут поставить диагноз остеопения или остеопороз.
Остеопороз относится к хроническим и прогрессирующим заболеваниям скелета. Климактерическая остеопения характеризуется понижением минеральной плотности костей после менопаузы, но не так сильно, как при остеопорозе.
У обоих заболеваний похожие симптомы. Если остеопению своевременно выявить и начать лечить, то удастся избежать переломов в старосте.
Разновидности заболевания
Выделяют 2 группы заболевания: первичную и вторичную.
Первичная группа имеет такие формы:
- Менопаузальную – развивается у женщин после наступления менопаузы.
- Сенильную – встречается у людей пожилого возраста.
- Идиопатическую – свойственную в основном мужчинам от 20 до 50 лет.
- Ювенильную – диагностируемую в детском и подростковом возрасте.
К самой редко встречаемой форме относят последнюю форму заболевания.
Вторичный остеопороз развивается вследствие прогрессирования или осложнения другого заболевания. Чаще всего его провоцируют эндокринные дисбалансы, которые возникают из-за снижения активности функционирования щитовидной железы или надпочечников, а также ревматологические патологии. Например, артрит ревматоидный.
Симптоматика остеопороза
Каждая форма остеопороза имеет свою симптоматику.
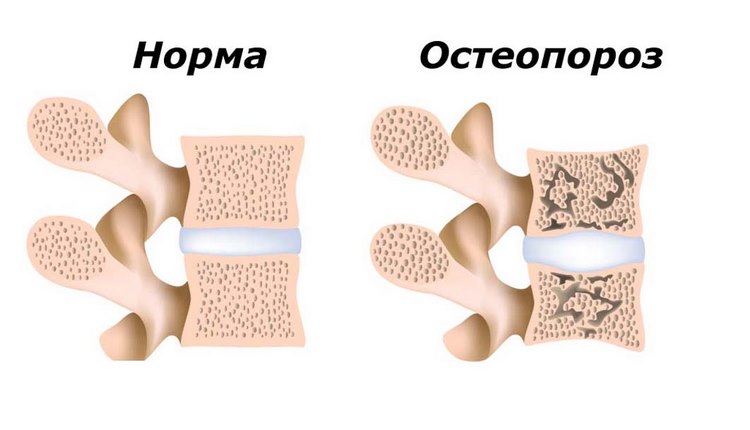
Вот самые распространенные симптомы остеопороза у женщин при менопаузе:
- Быстрая утомляемость даже от выполнения обычной домашней работы.
- Ночью беспокоят судороги ног.
- В области поясницы появляются регулярные болезненные ощущения, которые усиливаются во время поднятия тяжестей.
- Суставы ноют на резкое изменение погоды или переохлаждение.
- Рост человека уменьшается на 2 см в год или на 4 см за последние несколько лет.
- Волосы и ногти становятся более ломкими.
- Меняется осанка – поясничный изгиб выпрямляется, а грудной отдел позвоночника округляется. Такие изменения приводят к выпячиванию живота и появлению кожных складок по бокам грудной клетки.
Обнаружив у себя перечисленные признаки, женщине необходимо сразу обратиться к терапевту. Наличие симптомов позволяет диагностировать остеопороз на начальном этапе. С наступлением менопаузы риск развития заболевания увеличивается в разы.
Диагностика остеопороза
Диагностика остеопороза преследует несколько задач:
- Определить снизилась ли плотность костной ткани и на сколько. С этой целью назначают денситометрию, которая бывает ультразвуковой и рентгеновской. Также применяется количественная компьютерная томография. МРТ к базовым исследованиям не относится. Его назначают пациентам, чтобы оценить произошедшие изменения в костной ткани.
- Выявить наличие переломов. Пациентку направляют на компьютерную томографию или обзорную рентгенографию.
- Оценить патологические отклонения уровня половых гормонов и нарушения минерального обмена на этапах климактерического периода. С этой целью женщине дают направление на сдачу анализов крови на гормоны. Также назначается анализ утренний мочи и сыворотки крови для определения уровня кальция и фосфора.
При наличии хронических заболеваний ЖКТ и почек пациентке назначается исследование функционирования больных органов и организма в целом.
Лечение патологии
Остеопороз при климаксе – сложное заболевание, которое требует применения комплексного лечения, включающего прием необходимых препаратов, микроэлементов и витаминов.
Кроме того, пациентке необходимо в обязательном порядке пересмотреть свой способ жизни.
Препараты
Чтобы предотвратить вымывание кальция из костей на фоне низкого уровня эстрогенов применяют заместительную гормональную терапию, или сокращенно ЗГТ.
Врач решает, что принимать пациентке с диагностированным остеопорозом, только после проведения полного медицинского обследования, включающего исследование костной системы, состояния молочных желез, почек и сердечно-сосудистой системы, а также учитывая наличие хронических болезней.
Могут назначаться следующие гормональные препараты:
- Лекарства, одновременно содержащие эстрогены и прогестерон – Циклопрогинова, Анжелик, Дивина, Климен и др.
- Препараты, имеющие в своем составе только эстроген – Прогинова, Эстроферм. Они назначаются пациенткам с удаленной маткой.
- Наружные средства, содержащие эстрогены – Дивигель, Климара, Эстрадерм.
- Стероиды, которые имеют слабую эстрогенную и гестагенную активность – Тибалон и Ливиал.
Современная медицина считает, что оптимальный период ЗГТ при климаксе составляет 5-7 лет. Весь курс терапии проводится под регулярным медицинским контролем. Только врач может менять дозировку лекарств и отменять их прием.
При лечении остеопороза применяют не только ЗГТ. Пациенткам могут назначить селективные модуляторы эстрогеновых рецепторов. По своей структуре они не являются гормонами, но связываются с рецепторами к эстрогенам. К этой группе препаратов относятся: Базедоксифен, Лазоксифен и Ралоксифен.
Кальций
У женщины на этапе менопаузы суточная потребность в кальции равна 1000 мг, а на этапе постменопаузы – 1500 мг.
Для лечения остеопении, а также остеопороза в период менопаузы необходимо повысить уровень кальция. Для этого назначают препараты, содержащие трифосфат, карбонат или цитрат кальция. У них похожее терапевтическое действие и минимальный побочный эффект.
С целью профилактики мочекаменной болезни препараты, содержащие кальций, следует принимать во время еды или после неё.
Препараты с солями кальция противопоказаны людям, имеющим гиперкальцемию или гиперкальциурию – большое количество микроэлемента содержится в крови либо моче. Прежде, чем назначать больной кальцийсодержащие средства, врач дает направление на анализ крови и мочи.
Витамин D
Кальций усваивается в организме только при достаточном количестве витамина D. Женщинам до 50 лет необходимо в сутки до 400 МЕ, а в старшем возрасте суточная доза увеличивается до 600-800 МЕ.
На основании анализов крови врач рассчитывает дозировку препаратов. В целях профилактики развития остеопороза назначаются средства включающие витамин D: Вигантол, Аквацетрин и др. Их прием курсами помогает снизить риск уменьшения плотности костей.
Когда у женщины начался остеопороз, то назначают препараты, содержащие кальций с оптимальным для его усвоения количеством витамина D. К самым популярным препаратам такого состава относятся: Кальций Д3 Никомед, Кальцемин Адванс, Компливит кальций-Д3 и Витрум остеомаг.
Моноклональные антитела и терипаратид
Современная медицина все больше внимания уделяет разработке лекарств, включающих вещества, похожие на молекулы человеческого организма. К такой группе медпрепаратов относятся моноклональные антитела человека. Их действие направлено исключительно на угнетение действия клеток, разрушающих костную ткань.
В эту группу препаратов входит только одно лекарство – иммуноглобулин G2. Его вводят один раз в полгода в виде подкожной инъекции в бедро, плечо или живот.
Женщина сможет себя колоть самостоятельно. Препарат можно назначать пациенткам, имеющим хронические заболевания желудочно-кишечного тракта и почек. Его применение позволяет замедлить разрушение внутренней структуры костей.
Терипаратид – синтетический фрагмент паратиреоидного гормона человека. Препарат стимулирует образование костной ткани, в то время как действие других лекарств направлено на подавление резорбции – разрушения костной ткани.
Врач назначает прием препарата один раз в сутки в дозе 20 мкг. Курс лечения не превышает 1,5 года и снижает риск переломов позвонков на 65%, а также переломов других костей. Следует заметить, что у описанных препаратов довольно высокая стоимость.
Бисфосфонаты
Действие бисфонатов направлено на угнетение образования клеток, разрушающих костную ткань, и снижение их дееспособности. Курс лечения довольно длительный – 3-5 лет. Врач отменяет прием препаратов после наступления улучшения. К современным препаратам этой группы лекарств относятся: Ибандронат, Золедронат, Ризедронат, Памидронат и другие.
Медикаменты имеют разный режим приема, и есть возможность подобрать оптимальный для пациентки вариант. Таблетки могут приниматься ежедневно или 1 раз в неделю, а внутривенные инъекции вводятся раз в год или через каждые 3 месяца. У женщины, принимающей бисфонаты, прекращается вымывание кальция и разрушение костей.
Препараты второй линии
Когда у пациентки есть аллергические реакции, то ей назначают лекарства второй линии. К ним относятся кальцитонин и стронция релалат. Их назначают совместно с препаратами, содержащими кальций и витамин D.
Кальцитонин производят из лосося. Его назначают несколькими 3-х месячными курсами, между которыми делают 2-х месячный перерыв. Стронция релалат может спровоцировать инфаркт. Поэтому его назначают с осторожностью и только в тех случаях, когда у пациентки наблюдается непереносимость других препаратов.
Диета
Пациенткам рекомендуется поддерживать нормальный вес при помощи диеты, включающей разнообразные блюда, приготовленые из продуктов, имеющих в своем составе высокое содержание кальция и витамина D. Их перечень расмотрен в разделе о питании.
При умеренной физической нагрузке женщине климактерического возраста следует потреблять в день не более 1600 ккал.
Примерный рацион одного дня диеты:
- Завтрак: овсяная каша, приготовленная на молоке с жирностью не выше 3,6%, стакан несладкого йогурта без наполнителей и банан.
- Перекус: 5 шт. кураги и 2 шт. чернослива. Чашка некрепкого чая без сахара.
- Обед: винегрет и борщ с говядиной, посыпанный свежей зеленью петрушки и укропа. Стакан яблочного компота.
- Ужин: 100 гр отварного минтая и запеканка из белокачанной капусты. Стакан чая с молоком.
- Перед сном при чувстве голода выпить стакан нежирного кефира.
Рецепт отварного минтая
На 1 порцию: 150 гр. минтая, половина луковицы и моркови среднего размера, 1 лавровый лист, по 2 горошины душистого и черного перца, соль.
Кладем порционный кусочек рыбы в небольшую кастрюлю и набираем воды столько, чтобы только её покрыла. Рыбу вынимаем, а воду ставим на огонь. Добавляем в воду овощи, предварительно разрезанные на 4 части, специи и соль. Доводим до кипения и даем провариться 10 минут на медленном огне. Опускаем в овощной бульон рыбу и варим 10 минут. Вынимать готовую рыбу из бульона перед самой подачей, чтобы не подсохла.
Рецепт запеканка из капусты
На 1 порцию: 300 гр. белокочанной капусты, 50 гр Фетты или другого рассольного сыра, 1 яйцо, 1 ч. л. молока, 1 ст. л. манки, 2 ст. л. подсолнечного масла, 1 ст.л. сливочного масла, пучок листьев петрушки, соль и перец по вкусу.
Капусту мелко нашинковать и в течение 10 минут обжаривать на сковороде на подсолнечном масле, постоянно помешивая. Посолить, поперчить и добавить порезанную петрушку. Влить молоко и, помешивая, добавить манку. Довести до кипения и снять с огня. Дать капусте остыть, а манке набухнуть. Духовку разогреть до 250 градусов.
Добавить в смесь взбитое яйцо и перемешать. Добавить нарезанный кубиками сыр. Смазать форму маслом и посыпать панировочными сухарями. Выложить смесь, а сверху присыпать сухарями. Запекать примерно 15 минут – до образования румяной корочки.
Физические нагрузки
При остеопорозе очень полезна ходьба. Следует ежедневно совершать пешие прогулки на свежем воздухе.
Под контролем инструктора можно освоить эффективные при этом заболевании виды физической активности – скандинавскую ходьбу и акваэробику. В домашних условиях можно выполнять несложные упражнения без резких движений и поднятия тяжестей.
Народные способы
При развитии остеопороза средства народной медецины используются в качестве вспомогательного лечения.
Популярностью пользуются следующие рецепты:
- Настой из сбора трав для восстановления гормонального баланса и улучшения усвоения кальция. 4 ч. ложки чернобыльника и по 2 ч. ложки ясменника и сон-травы залить 500 мл кипятка, охлажденного до 60-70 градусов, и дать настояться 1 час. Выпить настой в течение дня порциями, равными 1/4 стакана. Курс лечения 3 месяца.
- Настой из люцерны для улучшения всасывания и усвоения кальция. 1 десертную ложку сухой травы заливают охлажденным до 60-70 градусов кипятком и настаивают 1,5 часа. Принимают небольшими порциями в течение дня. Аналогичное действие имеют: зопник, будра, сабельник, корень окопника и ягоды можжевельника. По описанному выше рецепту готовят настой из одного из перечисленных растений и принимают так же.
Полезно готовить порошок из яичной скорлупы, богатой кальцием, и добавлять его в блюда, приготовленные из продуктов, содержащих много витамина D: рыба, яйца, крупы и все молочные продукты. Скорлупу нужно тщательно помыть, высушить, а затем измельчить в блендере.
Как правильно заниматься профилактикой болезни
Предупреждение остеопороза при климаксе, пожалуй, основная задача для женщин после 40 лет. Важно знать, как избежать развития заболевания и спокойно пережить все возрастные изменения, которые неизбежны с наступлением климакса.
Ведь остеопороз довольно серьёзное заболевание, которое легче предотвратить, нежели вылечить. Профилактика остеопороза при климаксе обязательно должна носить комплексный характер.
Образ жизни
В первую очередь профилактика остеопороза заключается в ведении активного образа жизни, включающего правильный рацион питания и ежедневную физическую активность. Необходимо полностью отказаться от курения. Никотин затрудняет усвоение кальция. Употребление алкогольных напитков нужно сократить к минимуму. Они усиливают деминерализацию костей.
Следует отказаться от употребления крепкого чая и кофе. В день можно выпивать не более 2 чашек некрепкого кофе. Необходимо сократить употребление поваренной соли и ограничить употребление мяса. Эти продукты выводят из организма кальций.
В климактерическом возрасте суточная потребность в белке расчитывается по формуле: 1 грамм на 1 кг веса. Предпочтительно употреблять мясо 2-3 раза в неделю, а в другие дни кушать рыбу и морепродукты.
Правильный рацион питания
В укреплении костной ткани очень важную роль играет правильное питание. У женщин климактерического возраста в рационе питания должны преобладать продукты, богатые на кальций, и вещества, способствующие его усвоению: витамины D, А и С, а также магний и цинк.
В ежедневный рацион необходимо включать следующие продукты:
- Молочные и кисломолочные продукты с пониженным содержанием жира.
- Морепродукты и жирные сорта рыбы, богатые на витамин D, – скумбрия, сельдь, сардины и лосось.
- Орехи и семечки. Высокое содержание кальция в кунжуте и миндале.
- Зелень.
- Фасоль и тофу – соевый творог.
- Фрукты.
- Овощи, особенно капуста, морковь и тыква.
Следует регулярно употреблять льняное семя и масло из него, поскольку в них много фитоэстрогенов. Витамина D много в печени и яйцах, поэтому их следует включать в рацион, но в умеренных количествах.
Правила питания
Важно не только ввести в рацион продукты, богатые на кальций, но правильно их готовить и употреблять. Мясо и рыбу следует запекать либо тушить, а кушать с овощами.
Важно отдавать предпочтение белому мясу – курица, кролик. Отказаться от сахара, сладостей и белых хлебобулочных изделий. Ежедневно выпивать 1,5 литра чистой воды.
Солнце
Солнечные лучи стимулируют выработку витамина D, который способствует усвоению кальция и многих других микроэлементов. Кроме того, ультрафиолетовые лучи в разумных пределах расширяют кровеносные сосуды, улучшают кровообращение, оказывают антибактериальное действие и повышают им?
