Овуляция в яичнике в котором киста
В клинической практике фолликулярная киста встречается достаточно часто. По своему гистологическому типу она не относится к злокачественным и онкогенным опухолям, которые несут серьезную опасность для организма. В медицинской литературе фолликулярную кисту рассматривают как функциональное новообразование, которое рассасывается в большинстве случаев самостоятельно. Однако, не у всех пациенток имеется положительная динамика поэтому врачи осуществляют диагностическое наблюдение за структурой.
Что это такое?
Является патологией невоспалительной природы, о чем говорит код №83.0 МКБ-10. Это значит, что этимология ее появления напрямую не связана с инфекциями, бактериями, хотя органические заболевания малого таза оказывают влияние на ее прогрессирование.
С биологической точки зрения блокирует наступление овуляции, так как доминантный фолликул не лопается и продолжает прогрессировать в размерах или оставаться неизменным в диаметре. Он перерождается в кисту, если его размеры превышают 25 мм.
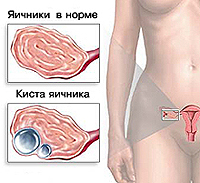
По своей структуре киста наполнена жидкостным содержимым и прилегает к правому или левому яичнику. УЗИ картина обычно показывает ее как гипоэхогенное образование с ровными краями и однородной структурой.
Наличие подобного новообразования подразумевает, что лютеиновая фаза менструального цикла не наступила, а желтое тело не образовалось, хотя далеко не все так однозначно, так как фолликул может лопнуть в соседнем яичнике.
СПРАВКА! Диаметр фолликулярной кисты обычно составляет от 25 мм до 100 мм. Чем больше размеры «временной опухоли», тем сильнее риск развития осложнений и появления негативных симптомов.
Причины
Точно неизвестно, что может спровоцировать рост кисты, но ученые считают, что всему виной гормональные нарушения и органические заболевания, которые не всегда можно отследить и заметить.
Есть несколько вероятных причин, которые способствуют развитию патологии:
- Отсутствие овуляции в предыдущем менструальном цикле.
- Заболевания органов малого таза (аднексит, оофорит, цервицит, эндометриоз).
- Дисфункция яичников после абортов и операций.
- Миома матки.
- Гормональные нарушения.
- Патологии щитовидной железы.
- Стресс.
- Бесконтрольный прием гормональных препаратов.
- Наступление менархе.
- Перименопауза.
- ИППП.
Это только возможные причины недуга, так как прямая связь возникновения кисты с выше указанными состояниями не доказана. Вполне вероятно, что они могут стать обычными катализаторами роста фолликулярной опухоли.
Симптомы
Согласно опросу пациенток, это функциональное новообразование в большинстве случаев протекает бессимптомно. На УЗИ очень часто оно обнаруживается случайно в ходе обычного профилактического осмотра.
Если размеры кисты достаточно большие или она продолжает расти, то женщина уже чувствует тревожную симптоматику, которая включает в себя следующие клинические признаки:
- Задержка менструации.
- Межменструальные кровотечения.
- Боли с правой или левой стороны, чувство тяжести и дискомфорта.
- Обильные, болезненные или затяжные месячные.
- Возникновение болевых ощущений после секса, резких движений, подъема тяжестей и физической нагрузки.
- Астенический синдром.
Симптомы проявляются у всех пациенток индивидуально в зависимости от размеров кистозного образования. В любом случае нужно незамедлительно обратиться к врачу, так как существует высокий риск осложнений в виде разрыва опухоли или ее перекрута.
Если это все же произошло, то у женщины наблюдается острая и невыносимая боль в животе, тошнота, рвота, головокружение и резкий подъем температуры. В подобной ситуации нужно сразу вызывать скорую помощь, так как необходимо срочное хирургическое вмешательство.
ВАЖНО! Болевые ощущения, возникающие вследствие прогрессирования фолликулярной кисты, обычно проявляются в лютеиновую фазу цикла, когда неминуемо происходит гормональная перестройка. Это повод насторожиться и сделать контрольное УЗИ малого таза
Как возникает кистозное образование?
В общем смысле кистозное образование растет в результате воздействия двух факторов:
- Усиленное кровоснабжение яичников.
- Гормональный дисбаланс.
В первом случае интенсивный кровоток возникает вследствие хронического воспаления придатков, маточных труб. В свою очередь чрезмерное кровоснабжение органов малого таза провоцирует появление застойных процессов. Для роста кистозного образования такая клиническая картина весьма «благоприятна».
Однако, помимо органических заболеваний повышенное кровоснабжение яичников вызывает:
- Беременность.
- Роды и послеродовые осложнения.
- Период лактации.
- Миома матки.
Все эти состояния способствуют неправильному созреванию фолликулов.
Фолликул перерос из-за гормонов
Гормональные нарушения – вторая причина роста опухолей. Дело в том, что некоторые гормоны продуцируются в недостаточном или чрезмерном количестве. Это вызывает разные клинические последствия.
Серьезная эндокринная перестройка наблюдается в период менструации и овуляции. Если фолликулостимулирующий гормон (ФСГ) в 1 фазу цикла сильно повышен, а лютеин одновременно понижен, то начинается рост фолликулярной кисты.
В норме на 11-16 день менструального цикла доминантный фолликул разрывается. Оттуда выходит зрелая яйцеклетка и направляется в фаллопиевы трубы. На месте лопнувшей капсулы образуется желтое тело, секретирующее гормон прогестерон.
Таким образом организм женщины готовится к зачатию и последующей беременности. В случае фолликулярной кисты такая клиническая картина практически невозможна.
Росту новообразования сопутствуют определенные факторы. Фолликулы созревают не в полной мере, а яйцеклетка в капсуле не развивается. При достижении максимальных размеров доминантный фолликул не разрывается. В полости капсулы начинает скапливаться жидкостное содержимое, которое усиленно продуцирует эстроген.
Оно увеличивается за счет секреции гранулезных клеток. Вдобавок в фолликул проникает кровь, что неминуемо вызывает рост новообразования. Овуляция в таком случае не наступает, но в редких случаях она возможна, если фолликул овулировал на соседнем яичнике.
В левом
Чаще всего доминантный фолликул формируется на правом яичнике, но не исключено, что процесс фолликулогенеза затронул левую пару органа. В любом случае кистозные образования ничем не отличаются друг от друга. Их локализация не играет такую существенную роль.
Размеры кисты могут быть разного диаметра, что обычно фиксируется на УЗИ. Если опухоль выросла на левом яичнике, то есть некоторая вероятность, что фолликул овулирует на правом. Это значит, что наступит овуляция, но кистозное образование на левом органе от этого сразу не исчезнет.
На УЗИ-изображении фолликулярная киста определяется как гипоэхогенное образование с анэхогенным содержимым. Форма опухоли всегда четкая и округлая с очерченными границами, которые соприкасаются со стромой яичника. Новообразование по своей структуре однокамерное с ровной поверхностью.
ВАЖНО! Гипоэхогенное образование неправильной, ассиметричной формы с неровными контурами говорит в пользу наличия желтого тела или возникновения более опасной патологии (органическая киста, рак). Врач вдобавок должен обязательно осмотреть состояние матки, а также паховых лимфоузлов.
В правом
Новообразование на правом яичнике в клинической практике встречается чаще всего. В такой ситуации вероятность овулирования левого доминантного фолликула совсем низка.
По гистологическим характеристикам фолликулярная киста правого яичника ничем не отличается от такого же новообразования на левой паре органа. На УЗИ-картине опухоль определяется как затемненное пятно с ровными контурами и жидкостным содержимым.
Форма кисты всегда симметричная и круглая. Кровоснабжение в данном участке выдает усиленные эхо-сигналы. Врач в таком случае подозревает наличие кистозного образования. Размеры опухоли при этом могут сильно варьироваться в зависимости от причины, вызвавшей такую патологию.
Диагностика
Диагностика патологии не представляет трудностей. На обычном гинекологическом осмотре выявить кистозное образование практически невозможно за исключением очень крупных новообразований, которые легко прощупываются пальцами. Стандартом диагностических мероприятий являются следующие процедуры:
- УЗИ органов малого таза.
- КТ, МРТ органов малого таза.
- Гормональный скрининг.
Чаще всего кисту выявляют при помощи УЗИ, так как это наиболее безопасный и доступный метод исследования. При помощи УЗИ-диагностики можно легко увидеть размеры, форму, расположение и структуру новообразования. Лабораторные анализы проводятся как вторичный метод исследования после готового заключения УЗИ, КТ или МРТ.
Только после прохождения всех диагностических процедур можно говорить о тактике лечения.
Лечение
В большинстве случаев рассасывается самостоятельно через 1-4 месяца. Особенное лечение при таком диагнозе не требуется. Врачи используют «выжидательную позицию», то есть осуществляют динамическое наблюдение за новообразованием.
Для этих целей женщина проходит контрольное УЗИ через 3 месяца после постановки диагноза. Если опухоль регрессирует, то за ней продолжают наблюдение.
В качестве профилактических мер женщина не должна поднимать тяжести, заниматься интенсивными физическими нагрузками. В случае больших размеров кисты необходимо придерживаться полового покоя.
При прогрессировании и неизменном состоянии новообразования назначается лечение, которое может состоять из следующих мер:
- Прием гормональных препаратов (КОК), противовоспалительных лекарств, витаминов.
- Осуществление физиотерапевтических процедур.
- Проведение лапароскопии.
Гормональные препараты выписываются только после получения результатов лабораторных анализов, а остальные терапевтические мероприятия назначаются в зависимости от клинической картины пациентки.
ВАЖНО! Размеры кисты играют важное значение при проведении тактики лечения. Если диаметр новообразования не превышает 60 мм, то используется «выжидательная» позиция или гормонально-терапевтическая коррекция. При больших размерах опухоли необходимо хирургическое вмешательство.
Лапароскопия – это «крайняя мера», заключающаяся в хирургическом удалении кисты. Она проводится в случае неэффективности гормональной коррекции или усиленного роста кистозного образования.
При диаметре опухоли от 60 до 100 мм существуют все риски ее перекрута или разрыва. В данном случае оперативное вмешательство с дальнейшим гистологическим исследованием биоматериала – оптимальный вариант лечения.
Врач при такой операции может сделать резекцию:
- Только новообразования, не трогая ткань яичника (кистэктомия).
- Новообразования и пораженной стромы яичника (органосохраняющая операция).
- Кисты вместе с яичником (запущенные случаи).
Осложнения
Фолликулярные кисты, несмотря на то, что они не относятся к онкогенным опухолям, имеют склонность к серьезным осложнениям. Негативные последствия возможны, если диаметр кистозного образования превышает 60 мм.
В гинекологической практике это в первую очередь следующие состояния:
- Разрыв кисты.
- Апоплексия (перекрут).
Если такие последствия все же произошли, то пациентку необходимо немедленно госпитализировать.
Симптоматику разрыва и апоплексии тяжело не заметить, так как для таких патологий характерна:
- Острая боль по типу «кинжальной» в нижней части живота.
- Рвота.
- Тошнота.
- Обморок.
- Слабость.
- Головокружение.
- Гипотония.
- Повышение температуры.
Содержимое новообразования лопается, а вытекшая жидкость оказывается в брюшной полости. Если вовремя не остановить этот процесс, то начнется перитонит, а затем и разрыв яичника. Вероятность летального исхода весьма высока. Скорую помощь необходимо вызывать незамедлительно.
ВАЖНО! Разрыв и апоплексию кисты провоцируют физические нагрузки, горячая ванна, баня, сауна, половой акт, а также овуляция.
Возможна ли беременность?
Зачать ребенка при наличии фолликулярной кисты практически невозможно. Овуляция просто не наступает, а яйцеклетка не созревает. Она остается неразвитой внутри капсулы, которая в дальнейшем наполняется жидкостью.
В редких случаях бывает, что в соседнем яичнике начинается созревать доминантный фолликул, который потом и овулирует.
Зачатие при такой клинической картине возможно, но при наличии кистозного образования выносить плод нельзя, так как высока вероятность разрыва кисты, выкидыша, внематочной беременности и т.д.
В любом случае перед планированием ребенка нужно решить вопрос с опухолевым образованием, а также пройти курс гормональной терапии, если имеются серьезные нарушения в этой сфере.
В итоге получается, что фолликулярная киста – неопасная опухоль яичника, которая часто остается незамеченной, так как рассасывается самостоятельно. Однако, при серьезных эндокринных патологиях происходит ее увеличение в размерах.
Это тревожный знак, означающий осложнение заболевания. В таком случае диагностическое наблюдение — недостаточная мера, так как требуется серьезная коррекция, включая терапевтические и в крайних случаях хирургические мероприятия. Если врач и пациентка с должным вниманием отнесутся к лечению фолликулярной кисты, то прогноз недуга будет очень благоприятным.
Источник
На чтение 6 мин.
Женская половая система более всего подвержена заболеваниям в связи с постоянными гормональными колебаниями. Природой заложено цикличное изменение концентрации гормонов, обеспечивающих работу желез. Отклонения от нормы этих колебаний вызывают различные недуги, одним из которых является эндометриодная киста. Постараемся рассказать, как происходит овуляция и другие биологические процессы, если была диагностирована эндометриодная киста.
Что это за заболевание?
«Шоколадная» или эндометриодная киста яичника — это такое заболевание женских половых желез, при котором частички эндометрия по той или иной причине попали в фаллопиевы трубы и прикрепились к яичнику. Овуляция и эндометриодная киста чаще всего понятия несовместимые, потому как новообразование препятствует благополучному развитию фолликула. Такой тип бесплодия связывается с эндометриозом — разрастанием внутренней оболочки матки за пределы органа.
Внешне опухоль представляет собой гниющий сгусток эндометрия, который каждый месяц циклично отслаивается и не может, из-за особенностей строения органов, выйти наружу.
Причины образования эндометриодной кисты
Обычно очаги эндометриоза располагаются рядом с маткой, и чем более запущенная болезнь, тем выше шанс доброкачественных образований в яичниках. Самым частым фактором появления аномалии являются перенесенные ранее операции, когда эндометрий хирургическими инструментами был занесен в брюшную область, маточные трубы, прямую кишку и т. д. Интересно, что когда организм здоров, отслоившиеся клетки отвергаются.
На появление эндометриозных узлов влияют:
- перенесенные аборты, выскабливания, кесарево сечение;
- резкий рост уровня гормонов;
- нарушения работы иммунной системы;
- ретроградные менструации;
- перенесенные операции в органах малого таза;
- инфекционные процессы мочеполовой системы;
- эрозия шейки матки;
- аномальное строение мочеполовой системы;
- наследственность.
Практикующие ученые и медики считают, что первопричин появления эндометриоза несколько:
- Строение тела, из-за которого отслоившаяся маточная оболочка попадает в фаллопиевы трубы и приживается на тканях других органов.
- Низкий уровень иммунитета, из-за которого организм не способен защитить органы от «наростов». В таком случае пациентки обычно наблюдают постоянную болезненность, нарушения микрофлоры и пр.
- Длительные воспаления и инфекции в эндометрии. Организм во время борьбы с болезнетворным агентом постепенно начинает атаковать собственный эндометрий. Обычно это происходит из-за скрытно протекающих ТОРЧ-инфекций, которые многие годы могут жить, не подавая никаких признаков существования. Такой тип патологии является диффузным, то есть разрастается в толщину, меняя при этом эластичность и упругость маточной оболочки.
- На 3-4 стадии эндометриоза в яичниках появляются опухоли. Предупредить их появление можно обратившись к врачу-гинекологу при первых симптомах недуга.
Симптомы
Доброкачественное образование из клеток эндометрия в яичниках можно диагностировать только при проведении анализов и исследований. Симптоматически недуг проявляется следующим образом:
постоянные изменения длительности менструального цикла;
тазовые боли, которые усиливаются или появляются перед менструацией;
обильные менструальные выделения не прекращаются более 7 дней;
менструация и соитие сопровождаются болевыми ощущениями, отдающими в спину, поясницу, прямую кишку;
мажущие кровянистые выделения за 4-5 дней до начала менструации, сопровождаются болями;
на четвертой стадии могут появиться боли при испражнениях;
отсутствие беременности при незащищенном сексе в течение более 1 года.
Овуляция при эндометриодной кисте
Отдельно следует рассмотреть овуляцию и эндометриодную кисту — нередко именно она является виновником бесплодия. В зависимости от размеров и локализации узла разрастания, опухоль влияет на формирование фолликула и высвобождение яйцеклетки. Нередко, даже при успешной овуляции новообразование мешает работе желтого тела. Физически женщина часто не ощущает ее влияния на овуляцию.
Можно ли забеременеть при этом диагнозе?
Шанс на успешную беременность при «шоколадной» опухоли зависит от степени разрастания, локализации и этиологии патологического процесса. К примеру, если триггером к появлению опухоли стала ТОРЧ-инфекция, при отсутствии лечения в 90% случаев заболевание влияет на формирование и здоровье малыша. Влияние агента настолько сильное, что в 95% случаев эмбрион погибает в результате сильных генетических мутаций. Это только 1 пример из большого множества.
Гормональный дисбаланс, к примеру, меняет физические свойства маточной оболочки так, что она не способна принять плод. Уровень гормонов может также повлиять на формирование плода, потому беременность при гормональном дисбалансе всегда находится под угрозой.
Методы лечения
Если в результате диагностики гинеколог поставил диагноз «эндометриодная киста» выход только один — хирургическое вмешательство. Несмотря на сложность операции и ряд возможных негативных последствий, избавиться от новообразования внутри женских гонад достаточно сложно. 100% результат можно гарантировать только при оперативном врачевании, когда очаги разрастания будут устранены.
Большинство женщин стремятся разрешить проблему медикаментозным способом, но он является только вспомогательным. Медикаменты при лечении такой патологии применяются для искоренения первопричины разрастания эндометрия. Медикаменты могут включать:
- противовоспалительные;
- гормональные препараты;
- антигистаминные;
- обезболивающие;
- антибактериальные;
- витаминные комплексы и иммуностимуляторы.
Многие доктора также обращаются к физиопроцедурам — электрофорез, лазерная и ультразвуковая терапия. И хотя их эффективность доказана, в результате такого вида процедур могут появиться послеоперационные рубцы, а вероятность полного выздоровления существенно снижается.
Операция
Так как яичники очень сложны в оперировании, в последнее время хирурги отдают предпочтение самым прогрессивным технологиям хирургического вмешательства. В результате выделилось 2 вида проведения операции: лапароскопия и лапаротомия.
Лапароскопия предполагает создание в брюшной полости 4 тонких и глубоких отверстия, через которые хирург будет с помощью оптического датчика диагностировать степень поражения тканей. Оптический датчик выводит на экран увеличенное в 40 раз изображение внутренних органов пациента, потому шанс на врачебную ошибку существенно снижается. После проведения лапароскопии самый низкий процент возвращения заболевания.
Лапаротомия представляет собой то же, что и лапароскопия, только подразумевает более радикальное вмешательство. Для проведения операции делают продольный разрез брюшной полости. Такой вид оперирования необходим в критических ситуациях разрастания органа.
Возможные последствия после эндометриодной кисты
Статистика показывает, что более чем в 50% случаев медикаментозной терапии новообразование никуда не девается. Несмотря на кратковременное улучшение ситуации, скорее всего, опухоль будет развиваться дальше и препятствовать нормальному функционированию детородной системы.
Интересно что при наличии любых образований в яичниках риск появления раковых клеток увеличивается в 3-5 раз, а значит, что последствия могут быть самыми непредсказуемыми. Узлы эндометриоза влияют не только на качество жизни женщины, но и на наличие детей, а также возможное появление онкологии.
Профилактика
Во избежание возникновения эндометриодной, фолликулярной или любой другой кисты необходимо раз в 6 месяцев приходить к гинекологу на профилактический осмотр. Доктор обычно делает мазок на бакпосев, проводит анализ крови, мочи и другие общие анализы. При наличии отклонений может провести УЗИ и исследование крови на наличие антител.
Из доступных женщине методов профилактики выделяют гормональные препараты, которые регулируют постоянные перепады гормонов и приводят их в норму. Также, при правильном питании, здоровом образе жизни можно обеспечить улучшение иммунитета, и, как следствие, отдаляет возможность любой болезни.
Важно избегать незащищенных половых контактов с целью ограждения организма от инфекций. Банальная осторожность и любовь к себе помогут избежать большинства проблем со здоровьем.
Выводы
В завершение следует отметить, что доброкачественные образования в яичнике существенно снижают качество жизни больной, приводит к бесплодию и увеличивает шанс появления раковых клеток. Тревожным звоночком является отсутствие овуляции — эндометриодная киста препятствует нормальной работе репродуктивной системы. Овуляция и эндометриодная киста — вещи зачастую несовместимые, потому при планировании беременности и эндометриозе необходимо как можно скорее начать лечение.
Источник