При климаксе герпес обостряется
Организм почти каждого человека в той или иной мере страдал от вирусного заболевания. Сюда же можно отнести и герпес. Некоторые считают, что если произошло заражение, то вылечиться вполне можно, главное знать, как это делать. А многие убеждены, что герпес при климаксе неизлечим, и бороться с этим заболеванием совершенно не имеет смысла.

Что из себя представляет герпес?
Герпес – это вирусное заболевание, которое характеризуется появлением на теле язвочек. Локализовываться они могут как на самой коже, так и на слизистых оболочках.
Обычно эти самые язвочки очень беспокоят своего хозяина: болят и чешутся, да и вообще, производят неприятный эстетический эффект. Болезнь очень коварна, так как постоянно стремится захватить все новые и новые территории тела человека, недаром ее название переводится с латинского как «ползучий».
Один из самых распространенных видов герпеса – это генитальный герпес. Болеют им чаще женщины, нежели лица мужского пола. По статистике 20% населения нашей планеты подвержены этому недугу. Поэтому, вступая в случайные половые связи, есть очень большой риск повысить процент заболеваемости. На сегодняшний день генитальный герпес вылечить полностью невозможно, но если вовремя обратиться к врачу, то есть шанс в будущем вести нормальный образ жизни.
Как можно заразиться генитальным герпесом при климаксе?
Самый распространенный путь передачи генитального герпеса – половой. Женщине в период климакса заразиться им не составляет труда, так как у нее слишком тонкие слизистые оболочки, которые во время занятий сексом еще и повреждаются. То есть занести опасный вирус становится еще более легко. Можно получить его и контактным путем, при использовании чужих предметов гигиены, вещей и так далее.
Внимание! Если Вы занимаетесь сексом с инфицированным партнером, то Вы в 100% случаев заразитесь генитальным герпесом. И это вовсе не означает, что у Вас сразу проявятся все признаки. Некоторое время вирусу нужно для того, чтобы созреть в новых условиях, а потом он проявит себя тогда, когда защитные силы организма будут под угрозой.
Причины заражения генитальным герпесом

Есть множество причин, из-за которых можно подхватить это заболевание, и женщина должна понимать, что в период менопаузы риски заразиться герпесом только возрастают.
- Беспорядочные половые контакты. Многие дамы, осознав, что они больше не могут забеременеть, начинают вести после климакса излишне активную половую жизнь, часто имея нескольких партнеров и не пользуясь презервативами, так как необходимость в контрацепции отпадает. Именно из-за этого женщины менопаузального возраста часто заражаются герпесом.
- На защитные силы организма влияют и стрессы, переутомление, недосыпание. В этом состоянии гораздо легче заразиться любым заболеванием.
- Неполноценное питание тоже является косвенной причиной возможности заражения генитальным герпесом. В период климакса это можно обосновать тем, что женщина из-за гормональных сбоев может набрать вес. Из-за этого она может начать худеть и питаться неправильно, так как захочет быстро сбросить вес.
- Переохлаждение.
- Сильное повреждение организма вирусными и другими заболеваниями.
- Во время климакса есть риск развития заболеваний репродуктивной системы в том случае, если женщина не рожала ни разу, или же рожала много раз (больше трех).
Симптомы генитального герпеса у женщин климактерического возраста
Симптомы генитального герпеса начинают проявляться спустя 2-14 дней. Понять то, что у Вас именно это заболевание можно по следующим проблемам:
- В области влагалища возникает отек, зуд и жжение, терпеть которые становится очень сложно.
- Через некоторое время в интимном месте появляются пузырьки, заполненные жидкостью.
- Образование пузырьков сочетается с симптомами общей интоксикации организма, температурой, головными и мышечными болями, слабостью, сонливостью, иногда с тошнотой и рвотой.
- Походы в туалет по-маленькому становятся болезненными, при этом часто выделяется кровь.
- Паховые лимфатические узлы увеличиваются, и набухают половые губы.
- Примерно через неделю язвочки начинают лопаться, из них выделяется мутноватое содержимое. Вскоре язвочки покрываются корочкой, начинают постепенно заживать, шрамов после них не остается.
Лечение генитального герпеса у женщин при климаксе
Основное лечение этого заболевания заключается в том, чтобы убрать симптомы болезни. Для этого подходят препараты противовирусного, обезболивающего и успокаивающего действия.
Последние нужны для того, чтобы нормально отдыхать по ночам, так как герпес постоянно дает о себе знать, и на эти симптомы очень сложно не обращать внимания. Также во время климакса женщину мучают приливы, и это тоже мешает ей отдыхать, поэтому препараты с легким седативным эффектом придутся как нельзя кстати.
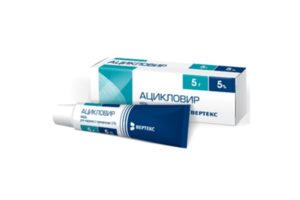
Самый приемлемый препарат на сегодняшний день, который помогает бороться с симптомами герпеса – Ацикловир. Данное средство выпускается как в виде таблеток для приема внутрь, так и в виде мази для наружного применения. Для того, чтобы лечение было более успешным, оба эти средства желательно использовать в совокупности. Препарат направлен именно на борьбу с этим заболеванием, в других случаях не употребляется.
На сегодняшний день приобрел популярность метод профилактики герпеса, при котором человек употребляет лекарство даже тогда, когда видимых проявлений болезни у него нет. Это помогает поддерживать иммунитет в норме и снижает риск нового обострения заболевания.
Внимание! Обычно женщина во время климакса принимает множество других препаратов, которые контролируют уровень гормонов, повышают работоспособность и улучшают настроение. Для того, чтобы не возникло несовместимости препаратов, герпес не стоит пытаться вылечить самостоятельно: намного более целесообразно будет обратиться с этой проблемой к врачу.
Народные методы лечения герпеса у женщин климактерического возраста

- Для процедуры ежедневного подмывания нужно использовать масло чайного дерева, которое добавляется в тазик с водой в количестве 20 капель на один раз. Именно этой водой и нужно осуществлять подмывание.
- Примочки из череды помогают снять хотя бы на некоторое время зуд и подсушить кожу в области ее повреждения язвами. Для этого возьмите щепотку сухой травы, залейте стаканом горячей воды и дайте постоять в течение часа. После этого в настое нужно намочить марлю или ватный диск. Компресс нужно прикладывать к местам наибольшего повреждения.
- Из ромашки аптечной получается неплохой раствор для спринцевания, он помогает снять боль и воспаление. Для этого потребуется щепотка сухой травы, которую нужно будет залить кипятком в количестве одного стакана. После того, как вода остынет, настой можно употреблять для этой процедуры, первые результаты могут появиться уже через пару применений.
Меры профилактики заражения герпесом
Для того, чтобы существенно снизить вероятность заражения таким неприятным заболеванием, нужно соблюдать ряд следующих правил:
- Храните верность своему сексуальному партнеру, и того же требуйте от него — тогда не будет появляться подобных проблем.
- Если в жизни случается так, что Вы меняете сексуального партнера, то отдавайте предпочтение безопасному половому акту, который можно осуществить только с использованием презерватива.
- Вы заметили рецидивы герпеса у своего партнера? Причем неважно где: на губах, лице или интимном месте? Откажитесь от сексуальных контактов до тех пор, пока его состояние не придет в норму.
- Строго соблюдайте правила личной гигиены.
- Старайтесь поддерживать свой иммунитет в норме, а поможет в этом правильное и полноценное питание, здоровый образ жизни, отсутствие вредных привычек, занятия физкультурой и спортом.
- Если у Вас уже был герпес, то в периоды между его обострениями, пейте таблетки для профилактики и усиления сопротивляемости организма.
- При заражении любым вирусным или инфекционным заболеванием, не игнорируйте его, а вылечивайте как можно более тщательно.
- Что касается алкоголя и курения, то эти вредные привычки нужно полностью упразднить.
Таким образом, герпес во время климакса у женщин имеет место быть, и заразиться им гораздо легче, нежели в сравнительно молодом возрасте. Именно поэтому нужно знать о правилах профилактики и своевременно обращаться к врачу, если Вы что-то упустили, и герпес все же появился.
Познавательное видео по данной теме:
Источник
Существует мнение, что женские половые гормоны способствуют заражению вирусом герпеса. Так ли это на самом деле?
Рассказывает врач акушер-гинеколог высшей квалификационной категории, заведующая акушерским отделением патологии беременных Ленинградской областной клинической больницы Галина Михайловна Ханталина.
– Правда ли, что женщины заражаются герпесом легче, чем мужчины?
– Это не совсем верно. Если мужчина и женщина находятся в равных условиях, то и вероятность заражения будет одинаковой. В этом отношении никаких различий нет.
Другое дело, что в женском организме вирус ведет себя более агрессивно. Виноваты в этом женские половые гормоны, в частности эстрогены. Они создают такую среду, которая способствует размножению вируса и периодическому обострению болезни. Поэтому на прием к врачу, как правило, приходят женщины – именно они чаще всего страдают от симптомов болезни. У мужчин же все проходит более стерто, можно даже сказать – скрыто.
– Можно ли сказать, что женщине справиться с герпесом гораздо сложнее?
– Здесь основная сложность заключается в диагностике. Как уже было сказано, женщины обращаются к врачу чаще, чем мужчины. Это дает повод начать обследование.
Эстрогены создают благодатную почву для развития герпеса, способствуют его распространению. С одной стороны, это, конечно же, плохо. А с другой – такая ситуация способствует быстрому выявлению вируса. Значит, можно начать своевременное лечение, которое будет наиболее результативным. Мужчины же часто оттягивают посещение врача или же вовсе не испытывают потребности в консультации, так как вирус может не давать о себе знать.
Но если лечение начато, то оно эффективно независимо от пола пациента. Нужно только помнить, что невозможно навсегда избавиться от герпеса. Можно только лишить его активности, перевести в так называемое спящее состояние. Из него вирус может выйти в любой момент, а спровоцировать это способно множество фактов – начиная от усталости и заканчивая гормональной перестройкой организма.
Она, кстати, представляет реальную опасность, и даже не эстрогены играют здесь главную роль. Угроза таится в изменении соотношения различных гормонов. В женском организме эти изменения постоянны, мало того – они цикличны.
Поэтому можно выделить наиболее опасные дни, когда обострение болезни наиболее вероятно. В этот период женщине нужно быть особенно осторожной.
– А что это за дни и как нужно себя вести, чтобы уберечься от обострения болезни?
– Наиболее опасными считаются несколько дней до и после менструации. В этот период происходит гормональная перестройка организма. С одной стороны, она физиологична и абсолютно нормальна.
С другой стороны, в эти дни женщина наиболее уязвима – ведь гормональные перестройки отражаются на иммунитете. Намечается тенденция к снижению защитных сил организма, и вирусы это чувствуют. Они начинают размножаться, оккупируя все новые и новые клетки. Такая активность может вызвать обострение болезни. Вот почему в пред- и постменструальный период женщина должна особенно беречься.
Нужно одеваться соответственно погоде, не мерзнуть и не перегреваться. Необходимо хорошенько высыпаться. Надо стараться скорректировать диету – например, отказаться от острой пищи и алкоголя. И то, и другое само по себе может спровоцировать обострение герпеса, а уж в сочетании с гормональными перестройками это становится ещё более вероятным.
Обязательно надо оградить себя от стрессов, так как эмоциональное перенапряжение тоже может сыграть губительную роль. «Не волнуйтесь», «не переживайте» – эти слова можно услышать от доктора достаточно часто. Но такую рекомендацию легко дать и трудно выполнить. Ведь всем известно, что жизнь большинства женщин полна ежедневных стрессов. И каждая из нас борется с ними по-своему. Одним нравится покупать себе какие-нибудь обновки, другим – смотреть любимые фильмы, третьим – читать интересные книги или общаться с друзьями. В общем, каждый отдыхает и расслабляется как может. Так вот перед месячными и после них своему душевному комфорту нужно уделить максимум внимания.
– А могут ли помочь гормональные препараты? Можно ли с их помощью скорректировать гормональный фон и тем самым оградить себя от обострения инфекции?
– Гормональные препараты действительно оказывают влияние на вирус полового герпеса. Но не всегда благоприятное. Ведь на фоне приема подобных лекарств очень часто отмечается обострение инфекции.
Проблема заключается в том, что искусственно перестраивается гормональный фон женщины. В организме идут очень серьезные перестройки. И они могут «разбудить» спящий доселе вирус, активизировать его.
Учитывая это, зачастую возникает одна очень неприятная ситуация – женщина начинает принимать гормоны, а через некоторое время обращается к гинекологу с рядом жалоб. И вот тут прослеживается очень интересная закономерность.
Раньше гинекологи никак не связывали прием гормонов и инфекцию. Сейчас же об этом спрашивают в первую очередь. И если пациентка принимает, например, контрацептивы, то их лучше отменить. Если этого не сделать, то могут возникнуть проблемы. Например, частое обострение инфекции.
В этой ситуации противовирусные препараты не дадут ожидаемого эффекта. Женщина начнет проходить один лечебный курс за другим, а герпес будет продолжать давать о себе знать. Поэтому дальнейший прием таких препаратов не рекомендуется. Их нужно отменить и вести лечение на собственном гормональном фоне. В этом случае эффект будет гораздо более выраженным и быстрым.
– Вы сказали о гормонах, поступающих извне. Это относится к фитогормонам, которые мы получаем из растительной пищи? Могут ли они как-нибудь сказаться на здоровье?
– Сейчас очень много говорят о фитогормонах – соединениях, которые вырабатываются в растениях. Они похожи на наши человеческие гормоны. Но тут есть несколько очень существенных деталей.
Прежде всего, далеко не все фитогормоны обладают свойствами эстрогенов. А те, что обладают, отличаются очень невысокой биологической активностью. Они в сотни и даже тысячи раз слабее наших собственных гормонов. Отсюда вывод – никакого заметного действия фитоэстрогены не оказывают.
Это относится ко всем продуктам, даже тем, которые занимают лидирующее место по содержанию фитоэстрогенов. Здесь список возглавляет соя.
Другое дело – лекарственные препараты, содержащие гормоны растительного происхождения. Их концентрация достаточно высока, поэтому можно ожидать воздействия на собственный гормональный фон.
То же самое можно сказать и о биологически активных добавках, в состав которых входят фитоэстрогены. Они тоже могут изменить гормональное равновесие организма, а значит, могут сказаться и на течении инфекции.
Поэтому данные препараты можно принимать только по рекомендации специалиста. В противном случае себе можно навредить.
– Всем известно, что во время беременности происходят мощные гормональные перестройки. Наверное, они тоже могут сказаться на течении болезни?
– Да, конечно. Во время беременности женщина очень уязвима. Гормональные изменения сказываются на иммунитете. Он падает – и появляется прекрасная почва для обострения всех скрытых в организме инфекций. Герпес в этом отношении исключением не является. Если не предпринять никаких мер, то вирус может дать о себе знать. А это опасно для будущего ребёнка. Вот почему к беременности нужно готовиться заранее.
Прежде всего нужно пройти обследование на инфекции. Если будет выявлен вирус, то необходимо заняться его лечением. Учитывается состояние иммунитета, частота обострений и множество других факторов. Исходя из этого назначается иммуностимулирующая терапия.
В некоторых случаях прописываются противовирусные препараты. Они могут подавить агрессивность вируса, сделать его менее активным. Тогда и беременность будет спокойной, без угрозы обострений и осложнений. Главное – позаботиться о себе и своем ребёнке заранее.
Ирина СЕМЕНОВА
Источник
Климактерический синдром у женщин представляет собой целый комплекс симптомов, возникающих в климактерическом периоде на фоне угасания детородной функции.
Эти симптомы осложняют нормальное (физиологическое) течение климактерического периода в силу следующих причин:
- слишком резкое снижение выработки эстрогенов,
- рассогласование в работе эндокринной системы,
- наличие сопутствующих заболеваний и состояний, влияющих на протекание климакса (гинекологические заболевания и имевшиеся в прошлом аборты, вегетативные нарушения, эндокринная патология, сердечно-сосудистые заболевания, психологический дискомфорт, черепно-мозговые травмы и др.).
После менопаузы климактерический синдром наблюдается в 1,5-2 раза чаще, чем в пременопаузе. Особенно часто его типичные симптомы встречаются в первые 2-3 года постменопаузы.
Климактерический синдром, симптомы
При климактерическом синдроме у женщины может возникать целый ряд неприятных ощущений. Симптомы могут иметь разную интенсивность и присутствовать в разных комбинациях. Их подразделяют на несколько групп.
Нейровегетативные симптомы:
- приливы;
- потливость;
- перепады артериального давления;
- познабливание;
- тошнота, боли в животе;
- головокружение, головные боли;
- боли в сердце;
- приступы сердцебиения.
Обменно-эндокринные симптомы:
- отеки, прибавка в весе;
- нагрубание молочных желез, мастопатия;
- метеоризм;
- сухость влагалища, мажущие выделения, кровотечения;
- атрофия кожи, зуд;
- недержание мочи, болезненное мочеиспускание;
- боли в костях и суставах;
- повышение уровня холестерина в крови.
Психоэмоциональные симптомы:
- раздражительность;
- снижение либидо;
- резкие перемены настроения;
- плаксивость;
- агрессивность;
- тревожность;
- депрессия, апатия;
- забывчивость, ухудшение концентрации внимания;
- бессонница;
- необъяснимые ощущения (покалывание, «мурашки», и т.п.).
Приливы при климаксе
Наиболее постоянный и ранний признак представляют собой приливы при климаксе – периодически возникающее покраснение кожи и ощущение жара в области лица, шеи, груди. Приливы часто сопровождаются потливостью, головной болью, сердцебиением и бессонницей. По количеству приливов в сутки различают следующие формы климактерического синдрома:
- легкую — до 10 приливов в сутки,
- среднюю — 10-20 приливов с характерными симптомами,
- тяжелую — свыше 20 приливов и другие выраженные проявления.
Следует отметить, что многообразие симптомов климактерического синдрома зачастую бывает обусловлено психосоматической составляющей, в частности, тревожным отношением самой женщины к переменам, происходящим в ее организме. Поэтому при грамотной помощи женщине психотерапевта или психоневролога многие проявления климакса удается смягчить даже без медикаментов.
Выделения при климаксе
В пременопаузе менструации постепенно теряют былую регулярность: они могут наступать позже или раньше ожидаемого срока. Меняется их интенсивность – причем она может как уменьшаться, так и увеличиваться. Возможны эпизодические межменструальные выделения – необильные, «мажущие», коричневатого цвета.
Так называемые климактерические кровотечения, связанные с нарушением выработки половых гормонов, развиваются у женщин в возрасте 40-50 лет, до наступления менопаузы. Обычно такое кровотечение начинается после задержки месячных, но может совпасть с ожидаемым сроком или даже начаться несколько раньше. От обычной менструации его отличает большая продолжительность – до нескольких недель.
Интенсивность таких кровотечений может быть различной, они могут повторяться. Иногда они бывают довольно обильными, даже угрожающими здоровью и жизни.
Климактерические кровотечения требуют лечения в стационаре, обычно поддаются гормонотерапии, но может потребоваться и хирургическое вмешательство. Как правило, для уточнения диагноза в таких случаях требуется диагностическое выскабливание. Это необходимо, чтобы не пропустить возможную гиперплазию (разрастание) эндометрия, его полипы и другие состояния, которые также проявляются маточными кровотечениями. От правильной постановки диагноза будет зависеть тактика лечения.
Маточные кровотечения, возникающие в постменопаузе, гораздо более опасны, так как часто указывают на серьезное заболевание. Так, например, кровянистые выделения у женщины, не получающей гормонозаместительной терапии, возникшие через несколько лет после наступления менопаузы, могут быть вызваны раком матки, опухолями яичников. При этом необходимо как можно быстрее пройти тщательнейшее медицинское обследование с обязательным раздельным диагностическим выскабливанием слизистой шейки и тела матки. Ранняя диагностика позволяет своевременно провести успешное лечение.
Изменения молочных желез при климаксе
Гормональные сдвиги, происходящие в организме женщины при климаксе, конечно, сказываются и на состоянии молочных желез. У многих женщин отмечается их болезненное напряжение («нагрубание»), особенно в области вокруг сосков. Иногда в толще желез то исчезают, то снова появляются прощупываемые небольшие болезненные узелки.
Это совсем необязательно рак груди, и все же при таких проявлениях необходимо показаться врачу. Только тщательное обследование, включающее маммографию и другие методы обследования, поможет выяснить, являются ли эти образования опухолевыми.
Мастопатия при климаксе
Развитие или усугубление уже имеющейся мастопатии в климактерическом периоде весьма вероятно, несмотря на то, что это заболевание связывают обычно с избытком эстрогенов, а при климаксе их выработка снижается. Дело в том, что на определенных стадиях климактерического процесса может наблюдаться относительное преобладание эстрогенов над прогестинами, что и вызывает особую, «климактерическую» форму мастопатии. Ее лечение осуществляется под постоянным наблюдением специалиста.
Недержание мочи при климаксе
Недержание мочи – довольно частое проявление климактерического синдрома. Дело в том, что работа мочевого пузыря, мочеиспускательного канала и тонус мышц тазового дна зависят от уровня эстрогенов в организме. И их недостаток может приводить к ослаблению мышц, отвечающих за контроль мочеиспускания. При этом могут возникнуть следующие нарушения:
- стрессовое недержание мочи – непроизвольное просачивание небольшого количества мочи во время резких движений, прыжков, подъема тяжестей, кашля, чихания, смеха;
- ургентное (побуждаемое) недержание мочи, при котором мышцы мочевого пузыря несвоевременно сокращаются, что вызывает непроизвольное выделение большого количества мочи (ощущается непреодолимый позыв, женщина просто не успевает добежать до туалета);
- боли, жжение при мочеиспускании;
- учащенное мочеиспускание, потребность мочиться даже по нескольку раз за ночь.
Не нужно также забывать, что причиной дисфункций мочеиспускания у женщин в зрелом возрасте может быть не только климакс сам по себе, но и инфекции мочевыводящих путей. Возрастное ослабление сфинктеров способствуют их возникновению. На состояние мочевых путей могут также влиять сопутствующие заболевания, такие как сахарный диабет, нарушения мозгового кровообращения и многие другие факторы.
С нарушениями мочеиспускания нельзя смиряться как с неизбежной составляющей старения. Следует, не стесняясь, обсудить эту проблему с гинекологом и урологом, а также пройти подробное обследование тазовой области и мочевыделительной системы. Специалисты помогут выяснить истинные причины проблем и предложат пути их решения.
Обычно при недержании мочи рекомендуются:
- укрепление мышц таза с применением упражнений Кегеля, которые основаны на длительном сжимании и последующем расслаблении мышц тазового дна;
- «тренировка» мочевых путей с использованием особых тренажеров;
- ограничение употребления кофеина;
- борьба с избыточным весом;
- метод биологической обратной связи, электростимуляция мышц таза;
- медикаментозная терапия, локальное применение гормонов;
- хирургическое вмешательство.
Бессонница при климаксе
С наступлением климакса многие женщины (до 61%) жалуются на нарушения сна, в частности, на бессонницу. Ее причиной обычно являются ночные приливы с сердцебиением, потливостью, ощущением тревоги. Однако бывает бессонница и без приливов, когда становится просто трудно расслабиться и уснуть, или сон становится прерывистым, «коротким».
Возможно также появление храпа и угрожающего здоровью состояния – «обструктивного апноэ сна», то есть непроизвольных остановок дыхания во сне. Все эти нарушения сна могут приводить к дневной сонливости, снижению настроения и работоспособности, головным болям. У людей с гипертонией возможно развитие кризов и осложнений гипертонии.
Поэтому бессонницу ни в коем случае нельзя оставлять без внимания. О схеме лечения нарушений сна следует обязательно посоветоваться с врачом-сомнологом.
ПЕРВИЧНАЯ КОНСУЛЬТАЦИЯ
от 2 200 руб
Наши врачи
Прием ведут: гинеколог-эндокринолог
Источник