Размеры матки на узи при миоме матки
Ультразвуковое исследование – основной метод диагностики миомы матки. Это не больно, не опасно, быстро и относительно недорого. Во время ультразвукового сканирования врач может обнаружить миоматозные узлы, оценить их величину, тип и расположение, выявить осложнения и сопутствующую патологию. С помощью УЗИ можно контролировать рост опухоли, следить за ее развитием во время беременности и в менопаузу. Подробнее о самом популярном методе исследования читайте в статье.
Когда нужно делать УЗИ при миоме матки
Ультразвуковое исследование назначают в таких ситуациях:
- Подозрение на миому матки. УЗИ показано при наличии характерных жалоб – сбой менструального цикла, боль внизу живота. При обследовании можно обнаружить причину такого состояния – увидеть миоматозные узлы в мышечном слое матки. Если врач выявляет признаки опухоли при ручном обследовании (увеличение матки в размерах, пальпируемое образование в проекции тазовых органов), он также направит пациентку на УЗИ.
- Контроль роста миомы. Не все узлы нужно немедленно лечить гормонами или удалять. Иногда достаточно наблюдать за ними — растут, перемещаются, уменьшаются. Контрольное ультразвуковое исследование назначается каждые 6-12 месяцев. Если врач заметит рост миомы, он сменит тактику ведения пациентки.
- Контроль эффективности лечения. Ультразвуковое исследование показано до и после назначения гормональных препаратов и операции, использования методов восстановительной медиацины. Нужно оценить, какой была опухоль до начала терапии – и какой стала после ее завершения.
- Планирование беременности. Перед зачатием ребенка нужно сделать УЗИ, оценить величину и локализацию миоматозных узлов, при необходимости – пройти лечение.
Как правильно делать УЗИ при миоме матки
УЗИ при миоме матки назначается в первую фазу менструального цикла – на 5-7-й день от его начала (от первого дня месячных). В это время слизистая оболочка матки истончена, и ничто не мешает врачу внимательно рассмотреть узлы. Но если у женщины менструации идут 6-7 дней и более, можно дождаться их окончания и сделать УЗИ на 8-9-й день цикла. Во время менструации УЗИ делать не нужно – это неприятно для пациентки и малоинформативно для врача.
Иногда врач назначает обследование в конце менструального цикла – на 21-23-й день или непосредственно перед месячными. Это нужно для уточнения диагноза. Например, эндометриоидные узлы в матке похожи на маленькие миомы, и в первую фазу цикла их можно спутать. Но эндометриоз хорошо видно после овуляции – узлы увеличиваются в размерах и четко визуализируются на УЗИ.
С наступлением климакса ультразвуковое исследование можно делать в любой удобный день. Эндометрий всегда остается тонким (если нет патологии), и миоматозные узлы хорошо видны.
Важно знать:
- Ультразвуковое исследование – субъективный метод диагностики. Результат во многом зависит от квалификации врача. Там, где один доктор разглядит маленькую миому, другой не увидит ничего. Поэтому проходите обследование у грамотного специалиста – выбирайте по отзывам, рекомендациям друзей и знакомых. Хорошо, если врач ультразвуковой диагностики имеет специализацию по гинекологии – он знает, на что обращать внимание.
- Результаты УЗИ зависят не только от квалификации доктора, но и от качества оборудования. Современные 3D и 4D технологии позволяют получить информацию о миоме и прилежащих тканях, определить пространственное расположение узла. Обязательно делайте УЗИ с допплерометрией – эта технология дает возможность оценить состояние кровеносных сосудов в матке, выявить признаки дегенерации узла, обнаружить злокачественную опухоль.
- Контрольное УЗИ нужно делать в тот же день цикла, у того же врача и на том же аппарате. Это позволит исключить ошибки, связанные с техническими погрешностями и субъективным восприятием ультразвуковой картины.
Как подготовиться к ультразвуковому исследованию
Правильная подготовка – важный этап обследования. От нее во многом зависит результат диагностики, а значит, и назначенное лечение.
Медицинская подготовка
Обычно ультразвуковое исследование при миоме проводится трансвагинальным датчиком – через влагалище. Специальная подготовка не требуется: достаточно опорожнить мочевой пузырь непосредственно перед обследованием. Диагностика проходит безболезненно для пациентки, но может быть немного неприятно при введении датчика.
Иногда УЗИ проводится трансабдоминально – через живот. Врач водит датчиком по передней брюшной стенке, оценивая состояние тазовых органов. Это совсем не больно, однако информативность такого метода ниже – через брюшную стенку не всегда удается разглядеть маленькие миоматозные узлы.
Трансабдоминальное УЗИ требует подготовки – нужно выпить 1,5 литра жидкости до процедуры и не мочиться до ее завершения. За три дня до обследования нельзя есть газообразующую пищу, иначе петли кишечника перекроют органы таза, и врач не увидит миому.
Во время обследования женщина лежит на кушетке. В государственной клинике нужно взять с собой пеленку – постелить на кушетку. В частных медицинских центрах выдают одноразовые пеленки. Вся процедура длится 10-15 минут. Во время обследования нужно лежать неподвижно, слушать и выполнять указания врача. После обследования – одеться и дождаться распечатанного на бумаге заключения.
Психологическая подготовка
Собираясь на обследование, подготовьте список вопросов для врача. Лучше запишите их на бумаге или в телефоне, чтобы не забыть. Задавайте вопросы по одному после окончания обследования. Непосредственно во время процедуры не стоит отвлекать доктора – разговаривая с вами, он может пропустить изменения в тазовых органах.
Непосредственно во время обследования врач будет задавать вопросы вам – это нужно, чтобы оценить ваше общее состояние, уточнить симптомы заболевания, выявить сопутствующую патологию. Вот что спросит доктор:
- Когда была последняя менструация? Заранее посмотрите в календарь и запишите дату – в момент обследования она может вылететь из головы.
- Как идут месячные: обильные или умеренные, сколько дней длятся, регулярно ли приходят? Расскажите врачу все в подробностях – это поможет выставить диагноз.
- Сколько было беременностей, из них родов, абортов и выкидышей? Если беременны сейчас или только планируете – сообщите об этом доктору.
- Какие гинекологические заболевания были раньше? Перечислите все, что было в течение жизни – кисты яичника, эрозия шейки матки, воспалительные процессы.
- Когда последний раз смотрели миому на УЗИ? Возьмите с собой результаты предыдущего обследования и покажите доктору – так врач сможет оценить скорость роста миоматозного узла.
- Что беспокоит сейчас? Если есть жалобы (боли, нарушение цикла) – расскажите об этом.
Подготовьтесь заранее – пусть ваши ответы будут краткими, но емкими.
После обследования спросите у врача:
- Если вы только подозреваете миому: есть ли узел, сколько новообразований в матке, где и как располагаются и есть ли сопутствующие заболевания?
- Если вы делаете контрольное УЗИ: выросла или уменьшилась миома, появились ли новые узлы, есть ли негативные изменения (перекрут ножки миомы, нарушение кровотока в матке, дегенерация узла)?
Важно!
- Заключение УЗИ – это еще не диагноз. Это только описание процессов, что происходят в матке. Окончательный диагноз выставит гинеколог. Он будет учитывать не только результаты УЗИ, но и другие факторы – жалобы, общее состояние, наличие сопутствующей патологии, динамику процесса. На основании всех этих данных он подберет тактику лечения.
- Врач ультразвуковой диагностики не имеет права ставить диагноз и назначать лечение. Его задача – выявить патологию и описать все, что он видит на экране. Если врач ультразвуковой диагностики сразу говорит вам про прием гормонов, удаление узла или матки – не слушайте его и идите на прием к профильному специалисту.
Интерпретация результатов: что видит врач на УЗИ
Первое, что делает врач – оценивает общее состояние тазовых органов. Он определяет величину и расположение матки, яичников и маточных труб, оценивает уровень свободной жидкости в полости таза. Любые отклонения он вынесет в заключение – например, увеличение матки или яичников, скопление жидкости и др.
Далее врач определяет величину слизистого слоя матки. Для каждой фазы цикла существуют свои нормативы. Если толщина эндометрия больше или меньше нормы, потребуется дополнительное обследование у гинеколога. Избыточный рост эндометрия встречается при гиперпластических процессах и грозит кровотечениями. Тонкий эндометрий говорит о гормональном дисбалансе и мешает зачатию ребенка.
Следующий этап – выявление и оценка миоматозных узлов. Для каждого образования врач определяет форму, размер в миллиметрах, расположение относительно матки и других органов. Далее врач оценивает состояние миометрия – тканей, где локализуется узел.
При УЗИ миома определяется как округлое гипоэхогенное образование. Она имеет ровные контуры, что позволяет отличить ее от других очаговых изменений. Современная аппаратура может увидеть миоматозные узлы величиной от 5 мм. Маленькая миома не деформирует матку, большая – приводит к заметным изменениям органа.
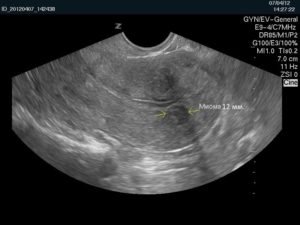
Вот так выглядит интерстициальный миоматозный узел величиной 12 мм по задней стенке матки.
По расположению миоматозного узла врач определяет его вид:
- Субмукозная миома расположена близко к слизистому слою матки и выходит в полость органа.
- Интерстициальная миома прячется в мышечном слое матки.
- Субсерозная миома выходит под наружную оболочку за пределы органа.
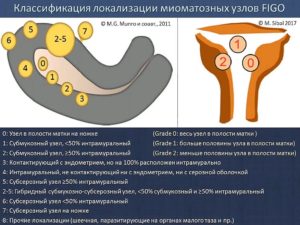
На практике врачи используют международную классификацию FIGO, где все узлы разделены на 8 категорий. Схема представлена на картинке:
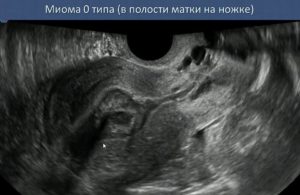
Вот так на УЗИ выглядит миома типа по FIGO. Образование полностью располагается в полости матки и крепится к ней тонкой ножкой. Такая опухоль нередко выходит самостоятельно. Этот процесс называется рождением миоматозного узла.
Так выглядит субмукозная миома 2 типа по FIGO. Она практически полностью расположена в мышечном слое матки и лишь чуть-чуть касается слизистого слоя.
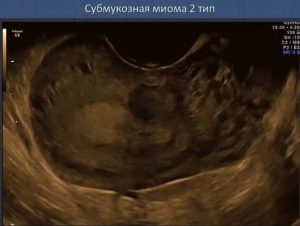
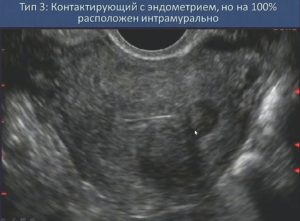
На этом снимке – интерстициальная миома, тип 3 по FIGO. Она целиком локализуется в мышечном слое матки, не касается слизистой и серозной оболочки.
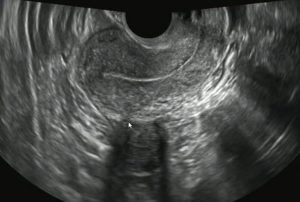
Так выглядит субсерозная миома на ножке – тип 7 по FIGO . Она выходит за пределы матки в полость таза.
Величину миомы врач определяет в миллиметрах. В гинекологии все узлы классифицируются по размеру:
- малая миома – до 2,5 см;
- средняя миома – 2,5-6 см;
- большая миома – от 6 см.
Малые миомы считаются клинически незначимыми – лечить не нужно, достаточно наблюдать. Средние узлы в традиционной медицине лечат гормональными препаратами. Большие миомы к гормонам нечувствительны, поэтому показана операция.
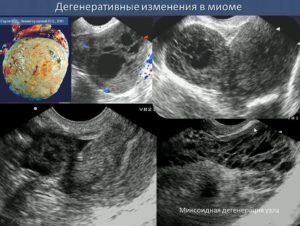
Определив тип и размер миомы, врач оценивает состояние ее тканей. Его интересуют вторичные изменения в узлах. Маленькие миомы обычно однородны по структуре. С ростом в опухоли появляются дегенеративные изменения. На УЗИ они видны как гипер- и гипоэхогенные включения.
Если удалить и исследовать узел, можно обнаружить кальцинаты, участки скопления лимфоидной ткани, элементы склероза. Нередко выявляется отек тканей, возможно скопление крови (геморрагическая инфильтрация), видимый распад узла. Со временем миома покрывается капсулой с мышечными и соединительнотканными волокнами. Все это представляет интерес для исследования в случае удаления узла. На УЗИ подобные изменения обычно обозначаются одним термином – УЗД-признаки дегенеративных изменений миомы матки.

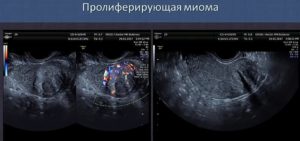
В практической гинекологии особый интерес представляет пролиферирующая миома – опухоль, клетки которой активно делятся. Она быстро растет и увеличивается в размерах за несколько месяцев наблюдения. Зачастую это не один, а несколько множественных узлов. Такая миома опасна развитием осложнений. Она может сдавать органы таза, нарушить работу кишечника и мочевого пузыря, стать причиной хронической боли и бесплодия. Если миома пролиферирует в менопаузу, это может быть признаком злокачественного перерождения.
При УЗИ отличить стабильную миому от пролиферирующей сложно. Быстрый рост узла говорит об опасности опухоли – но это можно выяснить только при контрольном исследовании. На помощь приходит допплерография – оценка кровотока в миоме и вокруг нее. В пролиферирующей миоме видны сосуды – обычно по периферии узла, реже – в центральной его части.
Миома матки выявляется и во время беременности. На ранних сроках из-за узла не всегда удается разглядеть эмбрион. Но уже с 6-8 недель четко визуализируется плодное яйцо и миома. Опухоль небольшого размера не мешает вынашиванию плода и течению родов. Крупные узлы могут привести к прерыванию беременности.
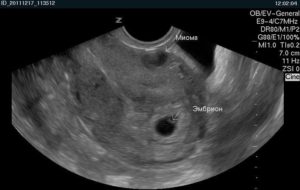
На этом снимке интерстициальная миома матки 15 мм и беременность 5-6 недель.
Каким бы не был результат УЗИ, он только инструмент для вас, но не приговор. В ваших руках – информация, но как вы ей распорядитесь – решать вам. Вместе со специалистом вы можете найти различные пути решения проблемы и достичь выздоровления, используя методы восстановительной медицина — остеопатия, краниосакральная и висцеральная терапия, правильно подобранные БАДы, специальные упражнения для тела и для половых органов.
Если результаты УЗИ вас не обрадовали — не отчаивайтесь, начните восстановление женского здоровья с одной из программ Академии. Подробнее о программах читайте на странице: https://acwomen.ru/programma/
Источник
Среди всех болезней женской репродуктивной сферы миома матки занимает одно из первых мест по частоте диагностирования. Это доброкачественное новообразование чаще обнаруживается у женщин, которым за 40, но случается, что патологию определяют также у женщин 20 – 30 лет. Своевременно выявить миому поможет УЗИ матки.

Что это такое и велика ли опасность?
Миома – доброкачественная опухоль миометрия (то есть она образуется в среднем мышечном слое матки). Может быть сформирована:
- только из мышечных волокон и тогда она носит название леймомиома;
- из соединительных волокон совместно с мышечными – в этом случае речь идёт о фиброме.
Фото 1. Как выглядит миома матки на УЗИ.

Статистика частоты развития подобных опухолей располагает разными данными. Считается, что пациентки старше 40 сталкиваются с миомами в 40% случаев гинекологических заболеваний, а у более молодых женщин (20 – 30 лет) они встречаются в 15 – 20% случаев.
Важно!Наибольшую опасность представляют миомы, сформировавшиеся в период гестации.
Значительная опухоль – это потенциальная причина выкидыша либо врождённых нарушений в развитии плода из-за чрезмерного давления на матку.
Причины возникновения
Гинекологи до сих пор гадают о точных причинах появления миом. Известны лишь факторы, которые провоцируют патологический процесс. К ним относятся:
- гормональный дисбаланс;
- воспалительные процессы в матке;
- гинекологические вмешательства, типа абортов и выскабливаний;
- неправильное питание;
- хронические стрессы, снижающие иммунитет женщины;
- генетическая предрасположенность к развитию новообразований.

Симптомы
Обычно для миомы матки характерны определённые симптомы (о признаках читайте ниже в описаниях патологий), которые могут быть обнаружены как по отдельности, так и комплексно. Например:
- Продолжительные менструации с обильными кровотечениями, в медицине их ещё называют меноррагиями. Их появление можно объяснить тем, что увеличившаяся опухоль мешает гладкой мускулатуре матки нормально сокращаться. Это приводит к нарушению функционирования артериол, размещённых между маточными стенками.
- Менструальный период становится более болезненным, что объясняется всё теми же процессами нарушения вывода отторгнутого эндометрия.
- Кровотечения между менструациями – говорят либо о нарушении в процессе созревания эндометрия, либо о деформациях матки. В медицине подобное явление называется “метроррагии”.
- Отсутствие зачатия при регулярной полноценной половой жизни также может стать косвенным признаком миомы. Дело в том, что опухоль приводит к нарушениям в циклическом функционировании эндометрия, что является препятствием для закрепления плодного яйца.
- Трудности с мочеиспусканием, болезненные ощущения в крестце или области поясницы, даже запоры могут стать следствием развития миомы. Кажется, что подобные симптомы могут быть вызваны чем угодно, но эксперты доказали что при достижении опухолью значительных размеров она становится источником целого комплекса нарушений в работе малого таза. Воздействуя физически на прилежащие органы и ткани, миома мешает их нормальной работе. Это явление характерно для опухоли субсерозного типа, растущей не внутрь матки, а в сторону малого таза.
- Боли внизу живота. Многие гинекологические заболевания сопровождаются ноющими и тянущими болями в нижней части живота, но если боль усиливается и становится резкой, это повод насторожиться. Интенсивные болевые ощущения могут появиться вследствие нарушения питания разросшейся опухоли. При этом миома перекрывает кровеносный сосуд, который её питает. Пациентка чувствует боль, которая может становиться интенсивнее при половом сношении, врачебном осмотре или простом нажатии на живот.
- Уровень гемоглобина в крови. Является частью клинического анализа и служит самым ярким симптомом наличия миоматозного образования. Снижение гемоглобина говорит о том, что женский организм истощен из-за длительных и сильных кровотечений и ему не хватает времени на восстановление. Поэтому показатель эритроцитов в анализе пациентки будет ниже нормы, а это означает анемию. Однако традиционное лечение анемии в виде приёма препаратов железа и обогащения рациона определёнными продуктами в данном случае будет безрезультатно. Только устранение причины болезни, то есть удаление миомы, изменит ситуацию к лучшему. Ведь понижение гемоглобина и прочие признаки анемии являются вторичными и подтверждают наличие миомы.

Как выглядит патология на снимке?
УЗИ позволяет доктору выяснить такие параметры, как:
- форма, локализация и размеры главного женского органа;
- толщина миометрия;
- его структура;
- наличие полипов;
- признаки миомы.
Врач-сонолог определяет миому как округлый объект с гетерогенной структурой и чёткими границами, делающими сигнал датчика слабее.
Эхогенность и структурные особенности миомы напрямую зависят от места возникновения опухоли и от типа тканей, её образующих. К примеру:
- дейомиомы будут выглядеть на экране УЗ-аппарата как однородные, гипоэхогенные образования (из-за гладкомышечных волокон низкой дифференциации);
- фибромы врачи отмечают как более “светлые” образования повышенной плотности.
Интрамуральный узел
Находящийся в структуре маточной стенки узел принято называть интрамуральным. Он располагается в проекции миометрия и обычно не приводит к деформации маточных стенок или контуров полости. Выделяют мелкие (8 – 15 мм), средние (15 – 35 мм) и крупные (35 – 70 мм) интрамуральные узлы.
Субмукозные узлы
Узлы, растущие внутрь матки, получили название субмукозных. Они могут быть определены как однородные образования пониженной плотности и овальной формы. Фоном для опухоли будет служить маточная жидкость или внутренняя слизистая ткань.
Справка! Если диагностика узла затруднена, то рекомендуется направить пациентку на эхогистеросальпингоскопию – исследование, которое сопровождается введением жидкости в полость матки.
Оно даёт возможность детально рассмотреть субмикозный узел, определить его положение, контуры и проникновение в прилежащие отделы матки.

Субсерозный узел
Образование, растущее в направлении брюшины, называют субсерозным миоматозным узлом. Он не только делает контур матки бугристым, но даже меняет её положение относительно центра таза (если узел серьёзно разросся).
Справка! Основание такой опухоли бывает трудно диагностировать, и тогда доктор может дополнить исследование применением допплера.
Комплексная процедура позволит увидеть сосуды, снабжающие кровью миому.
Леймомиома
Однородность эхоструктуры наблюдается при леймомиоме за счёт содержания в ней большого количества гладкомышечных волокон. Опухоль также отличается сниженной эхогенностью.
Есть ряд признаков, способных косвенно указать на развитие миомы:
- увеличение размеров матки;
- деформация её контуров;
- определённая группа патологий узловой ткани и её неоднородность;
- заметная васкуляризация периферии узла и его средней части при комплексном обследовании с использованием допплера;
- патологическая очаговая эхоструктура миометрия при диффузной форме миомы, сопровождающаяся снижением эхоплотности и нечёткостью контуров. Однако контур органа при этом не изменён и деформаций нет.
Есть ли возможность ошибки?
Видно ли на УЗИ миому матки? Нет стопроцентно точных диагностических методов, и УЗИ, к сожалению, не исключение. Ошибки возможны в интерпретации результатов и на этот процесс влияет целый ряд факторов:
- Квалификация специалиста, проводящего обследование. Если доктор не умеет “читать” снимок и неверно трактует полученные результаты, то ошибок не избежать.
- Неправильная подготовка пациента и нарушение оптимальных сроков проведения диагностики.
Есть несколько типичных ошибок в диагностике и расшифровке опухолей матки, и их стоит рассмотреть.

Одновременное увеличение миоматозного узла и матки
Равномерное увеличение матки может являться вариантом нормы у женщин, имеющих несколько детей или достигших определённого возраста. Также увеличение органа может встречаться при аномалиях его развития или аденомиозе (разновидности внутреннего эндометриоза). Залогом корректного обследования в данном случае станет внимательный сбор анамнеза и установление признаков, характерных для аденомиоза:
- зубчатость и размытость контуров срединного эха;
- маточные стенки разной толщины;
- миометрия “пятнистой” структуры;
- полости анэхогенной плотности в матке в первой половине цикла.
Также могут быть выявлены признаки, характерные для седловидной матки:
- двойное срединное эхо на уровне дна;
- патологическая толщина миометрия в центре органа.
Интрамуральные узлы или расширенные вены миометрия?
Есть риск перепутать недавно образованные интрамуральные узлы и расширившиеся вены миометрия. В этом случае доктору достаточно провести многопозиционное сканирование сомнительного образования в комплексе с допплеровским цветным картированием для выявления характерного венозного кровотока.
Опухоли яичников и субсерозные узлы
Субсерозные узлы с узким основанием нужно суметь отличит от значительной опухоли яичника, а для этого необходимо тщательное обследование, которое лучше произвести трансвагинально.
Справка! Детальное изучение состояния матки и яичников важно произвести для того, чтобы выявить связь опухоли с маточной стенкой, а также определить какой яичник находится в зоне поражения.
Подтверждением миомы служит выявление других узлов или кальцификатов, а также увеличенная в размерах матка.
Субмукозный узел или полип?
 Узлы до 8 мм должны быть дифференцированы от полипов, хотя на УЗИ они очень похожи.
Узлы до 8 мм должны быть дифференцированы от полипов, хотя на УЗИ они очень похожи.
Узел определяется специалистом, если контур эндометрия в месте его расположения как бы “выпячен” в полость.
Кроме того, между тканью органа и слизистым слоем образован эхонегативный ободок плюс определяется взаимосвязь узла со внутренней слизистой поверхностью матки.
В то же время полип, возникший в базальном слое, как бы “вырастает” из нормального эндометрия, не затрагивая мышечную часть матки.
Можно ли спутать миому и беременность?
В медицинской практике случаются ошибки, и не всегда неопытному доктору удается отличить миоматозное образование от плодного яйца. Для повышения точности исследования оно проводится дважды на 6 – 8 дни цикла и после окончания месячных. Это важно, потому что только в начале цикла миома покажет свой истинный размер. В дальнейшем под воздействием гормонов она может отекать и казаться больше.
Если данные повторного УЗИ подтверждают предварительный диагноз, то контролировать состояние матки пациентке необходимо раз в полгода – год.
Фото 2. Заключение. Расшифровка.

Как подготовиться к исследованию?
Для верной постановки диагноза и адекватной оценки параметров миомы важно провести УЗИ в строго определённый день женского цикла и подготовиться к процедуре. Подготовительные мероприятия будут зависеть от разновидности обследования.
Когда и как делают?
Когда лучше делать УЗИ при миоме матки? Пациентку обычно интересует, на какой день цикла проводится процедура, и какое именно исследование применяется. Женщин волнует, покажет ли вообще ультразвук миому?
Если назначено исследование через брюшную стенку, то его можно выполнить в любой день цикла и даже в процессе месячных. Но случается, что маленький миоматозный узел может скрываться в толще миометрия во время овуляции, поэтому для достоверности обследования желательно проводить его в начале цикла или в день, назначенный врачом.
Видео 1. Субмукозная миома матки.
Исключительным случаем является субмикозная миома, особенности которой делают желательным прохождение УЗИ на 19 – 24 дни цикла. Дело в том, что в это время внутренняя слизистая поверхность матки обладает гиперэхогенными характеристиками и оптимальной толщиной.
Но лучше всего делать УЗИ на пятый – десятый дни женского цикла, когда слой эндометрия наиболее тонок, что создает хорошие условия для поиска возможных патологий. Это шанс обнаружить новообразования в самом начале их развития, а также возможность свести к минимуму диагностические погрешности.
Как часто проводят УЗИ при миоме?
Если обнаружена миома любой этиологии, то повторять обследование нужно каждые 3 – 6 месяцев. И хотя перерождение узлов в злокачественные опухоли встречается крайне редко, заболевание может стремительно прогрессировать. Любые болезни матки требуют динамичного наблюдения, чтобы избежать осложнений и оперативных вмешательств, и миома – не исключение.
Заключение
 Учитывая возможные сложности со здоровьем из-за тех или иных патологий матки, важно уделять пристальное внимание мониторингу своего состояния.
Учитывая возможные сложности со здоровьем из-за тех или иных патологий матки, важно уделять пристальное внимание мониторингу своего состояния.
Необходимо прислушиваться к ощущениям и не лениться лишний раз сходить к врачу. При этом обязательно нужно соблюдать все рекомендации и не пропускать обследования. Кроме того, если была проведена операция, потребуется пройти УЗИ и после удаления миомы.
Источник

