Узловой зоб миома матки

Гинекологические патологии – наиболее часто встречающаяся группа женских диагнозов.
Они находят свое проявление в поражающем действии на органы половой системы, несмотря на то, что современные представительницы прекрасного пола, как правило, тщательно следят за своим здоровьем в интимной сфере. Одним из таких недугов является миома матки.
Медицинская справка
Миома матки – не злокачественная по природе происхождения патология, зона локализации – стенки органа. Она представляет собой поверхностное узловое образование, развивающееся вследствие активного роста мышечной или соединительной ткани органа.
Опухоль способна трансформироваться в рак. Кроме того, заболевание крайне негативно сказывается на способности женщины к зачатию и вынашиванию ребенка.
Что приводит к болезни?
Миома матки – доброкачественная аномалия, зависимость которой от общего гормонального фона подтверждена научно. Причины ее формирования имеют прямую связь с теми или иными изменениями гормонального баланса в теле женщины.
Гормональные сбои
Подавляющее большинство специалистов в области онкологии едины во мнении, что главная причина развития заболевания – сбой в гормональном статусе пациентки. В результате частичного нарушения процессов метаболистического и эстрогенового характера, а также гормональных нарушений в определенные периоды цикла, зачастую и возникают опухолевые образования.
Подробнее об эстрогене рассказано в этом видео:
В основе теории заложен принцип о том, что увеличение концентрации гормона эстрогена продуцирует постепенное появление в мышечных тканях органа различного рода уплотнений.
Под воздействием предельно высоких показателей эстрогена мышечные фрагменты тканей претерпевают гиперпластические трансформации, что является причиной формирования узловых патологий.
Большое значение на образование онкологических проявлений оказывает и уровень прогестерона, принимающего непосредственное участие в развитии гипертрофии мышечного слоя матки на молекулярно-клеточном уровне.
Эти процессы запускаются в тех случаях, когда концентрация прогестерона достигает предельно допустимой точки. Такой дисбаланс часто провоцирует дисфункция яичников.
С резким увеличением количества эстрогенов в крови женщины наблюдается пропорциональный рост опухолевой аномалии. Этот принцип нашел свое применение в воздействии на заболевание методикой гормонотерапии, приводящей гормональный статус в состояние нормы.
Процесс повышения эстрогена практически не имеет симптоматики, поэтому женщина, как правило, понятия не имеет о потенциальной угрозе собственному здоровью.
Сравнительно недавно результатом научных исследований онкологов стала теория о наличии прямой связи между гормональным статусом и эмоциональными и психическими нарушениями.
Вызывая резкое снижение защитных сил организма, аномальный статус сопротивляемость патологическим процессам сводит к критическому минимуму. Так создаются благоприятные условия для развития опухолевых новообразований, в частности, миомы матки.
И хотя стрессы классифицируют как вспомогательные, провоцирующие патологию, факторы, их влияние на качественное содержание крови очевидно.
Кроме воздействия на уровень гормонов, постоянные или продолжительные по времени стрессовые ситуации, в которых пребывает женщина, неизбежно угнетают функцию яичников, нарушают нормальную деятельность надпочечников и щитовидной железы. А это, в свою очередь, одна из причин развития доброкачественных уплотнений органа.
Травмы матки
К механическим травмам и повреждениям стенок шейки органа относят поражения, причиной которых стало гинекологическое вмешательство. Операции на органе, диагностические манипуляции или терапевтические процедуры всегда сопряжены с риском случайного нарушения целостности мягких тканей матки.

Фото: кесарево сечение
Чаще всего механические травмы возникают вследствие:
- врачебного осмотра гинекологом. Такое случается, если специалист не имеет профильной практики;
- кесарево сечение – роды, проведенные таким способом, чреваты внутренними повреждениями, основная причина которых – некорректные действия хирурга;
- аборты – манипуляция проводится практически вслепую и риск нарушения целостности органа довольно велик;
- операции на матке – в силу специфики структурного содержания, матка считается одним из самых сложных в плане хирургического вмешательства отделом. Ее мягкие ткани плохо срастаются и часто на месте повреждения клетки начинают хаотично делиться и формировать опухоль. Такое же действие происходит и во время выскабливаний с диагностической целью.
Наследственность
Генетическая предрасположенность пациентки так же играет большую роль в формировании доброкачественных опухолей матки. Если среди ближайших родственников женщины есть люди с аналогичным анамнезом, риск получить ген заболевания еще на этапе внутриутробного формирования довольно велик. Как правило, эта группа в несколько раз чаще подвержена развитию данной патологии.
Единственно правильным решением остается регулярное посещение профильного врача с целью ранней диагностики недуга. Кроме того, специалисты советуют таким женщинам периодически сдавать кровь на общий анализ, где будет определена концентрация гормонов в плазме.
Отсутствие половой жизни
Недостаточная половая активность, или вовсе ее отсутствие, крайне негативно сказываются на состоянии половой системы. Сексуальная жизнь – это не только эмоциональная разгрузка.
Длительное ее отсутствие – фактор, провоцирующий развитие застойных явлений в зоне малого таза. Это может стать причиной заболеваний яичников, и, как следствие, формирования опухолевых миомных поражений.
Стоит отметить, что при уже диагностированной патологии, длительное отсутствие половой жизни активно стимулирует рост новообразования и увеличивает риск перерождения онкологии в злокачественную аномалию.
Кроме того, недостаток общения в интимной сфере рождает у женщины целый ряд комплексов собственной неполноценности и становится причиной раздражительности, психических срывов, стрессов, депрессивных состояний.
Все это, как уже было отмечено выше, способно при определенных обстоятельствах стать отправной точкой активизации опухолевых процессов органа, ответственного за половую жизнь женщины.

Второстепенные факторы
К второстепенным, провоцирующим появление данного заболевания, факторам, относят эндокринные сбои, нарушения обменных процессов, проблемы связанные с кроветворением и ряд серьезных хронических диагнозов.
Плохое питание
Неправильно организованное питание занимает не последнее место в списке основных причин, способствующих формированию узловых образований матки. Объяснить такое явление достаточно просто.
Если основа рациона – жирная пища животного происхождения, большое количество сладкого и мучного на фоне дефицита клетчатки, содержащейся в овощах и фруктах, то уровень эстрогена постепенно повышается, достигая критической точки. А это, как уже известно – первый шаг к миоме.
Малоподвижный образ жизни
Отсутствие физических нагрузок, ограничение в ходьбе, сидячий образ жизни, с течением времени проводят к снижению тонуса матки, частичной атрофии ее мышечной ткани и провоцируют застойные явления малого таза.
При малоподвижном образе жизни сопротивляемость органа резко падает, и любые аномальные процессы начинают быстро прогрессировать.
И напротив, частая ходьба, умеренные силовые нагрузки, прогулки на свежем воздухе и занятия спортом – лучшие помощники в профилактике заболевания.
Гипертония
Данный диагноз наиболее опасен в качестве причины формирования доброкачественных образований в тех случаях, когда патология диагностируется у пациенток моложе 35 лет.
Артериальная гипертензия частично меняет состав крови, нарушает концентрацию ряда гормонов, а прием некоторых лекарственных препаратов, в частности, гипотензивной группы, может привести к серьезному гормональному сбою.
Ожирение
Избыточная масса тела – это не просто лишние килограммы «на поверхности» тела женщины. При ожирении меняется структурное содержание большинства внутренних органов.
Матка покрывается дополнительным жировым слоем, что препятствует ее нормальному функционированию и сопротивляемости патологическим процессам, для которых, кстати, именно жировые ткани часто являются самой благоприятной почвой дальнейшего роста.

Сахарный диабет
Выявлена и научно подтверждена теория о связи между сахарным диабетом и риском развития опухолей половых органов.
Сахарный диабет, независимо от стадии его течения, нарушает процессы продуцирования организмом важнейшего гормона – инсулина. Недополучая его в необходимом количестве, гормональный фон начинает менять свой статус.
На фоне этого явления часто возникают атипичные деления клеток, наиболее чувствительных к данному типу гормона, а половая система как раз таковым отделом и является.
Болезни щитовидки
Не зря щитовидную железу называют дирижером всего организма. От ее работы зависит деятельность всех систем и отделов тела человека. Регулируя содержание йода, этот орган оказывает женской половой системе неоценимую услугу.
Йод, в достаточном количестве является основным барьером, предохраняющим от формирования онкологических процессов клеточного деления. При заболеваниях органа концентрация йода резко снижается и природная защитная функция уже не имеет выраженного эффекта.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Кристина
, Пятигорск
245 просмотров
17 июля 2019
Добрый день.
Мне 40 лет, Заключение эндокринолога: АИТ с кистозной дегенерацией. Эутиреоз . (объем железы в пределах возрастной нормы, структура не нарушена, очаговое образование в правой доле(25х12,2х19 мм, контуры ровные, четкие с небольшой периферической васкуляризацией, по краю анэхогенный ободок. Анализы: Витамин D -30,72, ТТГ 1,540 (референсный интервал 0,270-4,200), Т4 свободный 1,11 (р.и. 089-1,52)
Назначено : аквадетрим 17 капель в неделю, Эутирокс 25 мгр 1 раз утром.
Заключение гинеколога: Уз-признаки миомы матки ( в передней стенке матки интерстициальный миоматозный узел14х14). наблюдается незначительный рост ( год назад удалили миомы диаметром до 6 см и до 2 см).
Рекомендовано пропить Эпигаллат и индинол.
Правильное ли назначение? Может есть другие схемы лечения , так как перенесла удаления в общей сложности 6 миом.
Заранее благодарю за помощь!!!

Гинеколог, Инфекционист, Педиатр
Здравствуйте. Прикрепите узи, какие жалобы?
Кристина, 17 июля 2019
Клиент
Здравствуйте, сократился цикл до 21 дня, набор массы тела, тянущая боль внизу живота.

Гинеколог, Акушер
Добрый день!
Скажите, репродуктивные планы еще есть у Вас?
Какие-то жалобы? Менструации обильные сейчас?
Кристина, 17 июля 2019
Клиент
Добрый день. Репродуктивные планы еще есть. Месячные необильные, темные, появились сгустки.

Гинеколог, Акушер
Узел очень маленький пока можно наблюдать, если он начнёт рости и достигнет более 3см, можно заэмболизировать.

Уролог, Венеролог, Андролог
Здравствуйте! Рост незначительный, подлежит наблюдению.

Акушер, Венеролог, Андролог
Здравствуйте. За миомой пока наблюдать, препараты не нужны.

Гинеколог, Акушер
А год назад этот узелок уже был или появился за этот год?
Кристина, 18 июля 2019
Клиент
Доброе утро. Был 12х12 (узи сентябрь 2018 г.)

Гинеколог, Акушер
Можете вполне принимать назначенное лечение в отношении миомы, это — растительный препарат и БАД.
По поводу узла — узи 1 раз в год.
Лучше репродуктивные планы осуществить в ближайшее время.
Удачи!
Кристина, 19 июля 2019
Клиент
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Гормональные факторы могут влиять на риски развития рака щитовидной железы
 Согласно эпидемиологическим данным, гормональные факторы могут влиять на риски развития рака щитовидной железы. Так, рак щитовидной железы встречается у женщин в три раза чаще, чем у мужчин в репродуктивном возрасте, а заболеваемость им снижается после наступления менопаузы.
Согласно эпидемиологическим данным, гормональные факторы могут влиять на риски развития рака щитовидной железы. Так, рак щитовидной железы встречается у женщин в три раза чаще, чем у мужчин в репродуктивном возрасте, а заболеваемость им снижается после наступления менопаузы.
Предполагается роль эстрогенов в развитии рака щитовидной железы, обусловленная действием через эстрогеновые рецепторы на пролиферативные и неопластические процессы.
Взаимосвязь риска рака щитовидной железы с репродуктивными нарушениями неоднозначна, обсуждается влияние менопаузы, грудного вскармливания и менопаузальной гормональной терапии. Ряд ученых исследовали потенциальную связь между гистерэктомией с или без аднексэктомии, доброкачественными гинекологическими заболеваниями (миома матки, эндометриоз) и заболеваемостью дифференцированным раком щитовидной железы в большой французской проспективной когорте.
Клинические рекомендации по теме в Системе Консилиум
С73 Злокачественное новообразование щитовидной железы
D25 Лейомиома матки
За период с 1990-го по 2012 год было включено в исследование 89 340 женщин в возрасте 40–65 лет. Хирургические операции, проведенные по поводу гинекологических заболеваний, регистрировались самостоятельно. Рак щитовидной железы был подтвержден гистологическим исследованием. Учитывались такие факторы, как курение, ИМТ и доброкачественные заболевания щитовидной железы в анамнезе. За период наблюдения было зафиксировано 412 случаев рака щитовидной железы. У женщин после гистерэктомии риск развития дифференцированного рака щитовидной железы был повышен в два раза (скорректированный HR = 2,05; 95% CI: 1,65–2,55).
Наибольший риск наблюдался у женщин с гистерэктомией и одно- или двусторонней оофорэктомией (HR = 2,21, 95% CI 1,67–2,91). Не было выявлено никакой ассоциации между изолированной (без гистерэктомии) аднексэктомией и риском рака щитовидной железы. Риски были одинаковыми и не зависели от возраста при гистерэктомии или времени после гистерэктомии. Результаты были аналогичны для папиллярного и фолликулярного рака (HR = 2,02, 95% CI 1,61–2,53 для папиллярного, HR = 2,52, 95% CI 1,17–5,44 для фолликулярного, P = 0,59, модель 2). В общей сложности 166 (41%) опухолей были рассмотрены как микрокарцинома (размер < 10 мм) и 237 – макрокарцинома (размер ≥ 10 мм). Как микро -, так и макрокарциномы (HR = 1,81, 95% CI 1,28–2,57 и HR = 2,16, 95% CI 1,62–2,88 соответственно, P =0,45, модель 2) были связаны с гистерэктомией в анамнезе.
Количество узлов щитовидной железы не отличалось между женщинами с гистерэктомией в анамнезе и с теми, у кого гистерэктомии не было. Распространенность избыточного веса или ожирения была выше среди женщин с гистерэктомией в анамнезе по сравнению с женщинами без гистерэктомии. Такие заболевания, как эндометриоз, полипы эндометрия и кисты яичников, не были ассоциированы с риском рака щитовидной железы. Миома матки была значительно связана с риском развития рака щитовидной железы в течение последующего периода (скорректированный HR = 1,91; 95% CI: 1.50–2.44), и повышенный риск сохранялся после корректировки на гистерэктомию. Эта ассоциация наблюдалась независимо от способа диагностики миомы и независимо от анамнеза гистерэктомии. Женщины с подтвержденным анамнезом миомы имели повышенный риск как микро- (HR = 1,54, 95% CI 1,03–2,30), так и макрокарцином (HR = 2,16, 95% CI 1,57–2,97).
Таким образом, у женщин с миомой матки в анамнезе и/или гистерэктомией имелся повышенный риск дифференцированного рака щитовидной железы. Эти данные свидетельствуют об общности биологических механизмов между миомой и раком щитовидной железы, регулируемыми эстрогенами, прогестероном и гормонами щитовидной железы, которые заслуживают дальнейшего изучения.
Информация предоставлена Ассоциацией гинекологов-эндокринологов России.
Источник
Узловой зоб – группа заболеваний щитовидной железы, протекающих с развитием в ней объемных узловых образований различного происхождения и морфологии. Узловой зоб может сопровождаться видимым косметическим дефектом в области шеи, ощущением сдавления шеи, симптомами тиреотоксикоза. Диагностика узлового зоба основана на данных пальпации, УЗИ щитовидной железы, показателей тиреоидных гормонов, тонкоигольной пункционной биопсии, сцинтиграфии, рентгенографии пищевода, КТ или МРТ. Лечение узлового зоба может включать супрессивную терапию препаратами тиреоидных гормонов, терапию радиоактивным йодом, гемитиреоидэктомию или тиреоидэктомию.
Общие сведения
Термином «узловой зоб» в эндокринологии обозначают объемные образования щитовидной железы, относящиеся к различным нозологическим формам. Признаки узлового зоба выявляются у 40-50 % населения; у женщин узловой зоб встречается в 2-4 раза чаще и нередко сочетается с миомой матки. С помощью пальпации, как правило, выявляются узлы, превышающие в диаметре 1 см; более чем в половине случаев узлы не пальпируются и обнаруживаются только при проведении УЗИ щитовидной железы. О многоузловом зобе говорят в том случае, если в щитовидной железе находят два и более узловых образования.
Важность выявления и наблюдения пациентов с узловым зобом обусловлена необходимостью исключения рака щитовидной железы, а также определения риска развития функциональной автономии щитовидной железы и тиреотоксикоза, предупреждения возникновения косметического дефекта и компрессионного синдрома.
Узловой зоб
Причины
Причины развития узлов щитовидной железы известны не до конца. Так, возникновение токсических аденом щитовидной железы связывают с мутацией гена рецептора ТТГ и a-субъединиц G белков, ингибирующих активность аденилатциклазы. Наследуемые и соматические мутации обнаруживаются также при медуллярном раке щитовидной железы.
Этиология узлового коллоидного пролиферирующего зоба неясна: его часто рассматривают как возрастную трансформацию щитовидной железы. Кроме этого, к возникновению коллоидного зоба предрасполагает йодный дефицит. В регионах с йодным дефицитом нередки случаи многоузлового зоба с явлениями тиреотоксикоза.
К факторам риска, способствующим развитию узлового зоба, относят:
- генетические нарушения (синдромы Клайнфельтера, Дауна)
- вредные воздействия среды (радиация, токсические вещества)
- недостаток микроэлементов
- прием лекарственных препаратов
- курение
- стрессы
- вирусные и хронические бактериальные и инфекции, в особенности хронический тонзиллит.
Классификация
С учетом характера и происхождения различают следующие виды узлового зоба: эутиреоидный коллоидный пролиферирующий, диффузно-узловой (смешанный) зоб, доброкачественные и злокачественные опухолевые узлы (фолликулярную аденому щитовидной железы, рак щитовидной железы). Около 85-90% образований щитовидной железы представлено узловым коллоидным пролиферирующим зобом; 5-8 % — доброкачественными аденомами; 2-5% — раком щитовидной железы. Среди злокачественных опухолей щитовидной железы встречается фолликулярный, папиллярный, медуллярный рак и недифференцированные формы (анапластический рак щитовидной железы).
Кроме этого, в щитовидной железе возможно формирование псевдоузлов (воспалительных инфильтратов и других узлоподобных изменений) при подостром тиреоидите и хроническом аутоиммунном тиреоидите, а также ряде других заболеваний железы. Нередко вместе с узлами выявляются кисты щитовидной железы.
В зависимости от количества узловых образований выделяют солитарный (единичный) узел щитовидной железы, многоузловой зоб и конголомератный узловой зоб, представляющий собой объемное образование, состоящее из нескольких спаянных между собой узлов.
В настоящее время в клинической практике используется классификация узлового зоба, предложенная О.В. Николаевым, а также классификация, принятая ВОЗ. По О.В. Николаеву выделяют следующие степени узлового зоба:
- 0 – щитовидная железа не определяется визуально и пальпаторно
- 1 — щитовидная железа не видна, однако определяется при пальпации
- 2 — щитовидная железа визуально определяется при глотании
- 3 – вследствие видимого зоба увеличивается контур шеи
- 4 – видимый зоб деформирует конфигурацию шеи
- 5 – увеличенная щитовидная железа вызывает сдавление соседних органов.
Согласно классификации ВОЗ, различают степени узлового зоба:
- 0 – нет данных за зоб
- 1 – размеры одной или обеих долей щитовидной железы превышают размеры дистальной фаланги большого пальца пациента. Зоб определяется при пальпации, но не виден.
- 2 — зоб определяется пальпаторно и виден глазом.
Симптомы узлового зоба
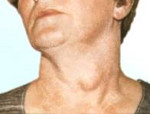
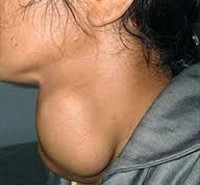
В большинстве случаев узловой зоб не имеет клинических проявлений. Крупные узловые образования выдают себя видимым косметическим дефектом в области шеи – заметным утолщением ее передней поверхности. При узловом зобе увеличение щитовидной железы происходит преимущественно несимметрично.
По мере разрастания узлов они начинают сдавливать соседние органы (пищевод, трахею, нервы и кровеносные сосуды), что сопровождается развитием механических симптомов узлового зоба. Сдавление гортани и трахеи проявляется ощущением «комка» в горле, постоянной осиплостью голоса, нарастающим затруднением дыхания, продолжительным сухим кашлем, приступами удушья.
Компрессия пищевода приводит затруднению глотания. Признаками сдавления сосудов может являться головокружение, шум в голове, развитие синдрома верхней полой вены. Болезненность в области узла может быть связана с быстрым увеличением его размеров, воспалительными процессами или кровоизлиянием.
Обычно при узловом зобе функция щитовидной железы не нарушается, однако могут встречаться отклонения в сторону гипертиреоза или гипотиреоза. При гипофункции щитовидной железы отмечается склонность к бронхитам, пневмониям, ОРВИ; боли в области сердца, гипотония; сонливость, депрессия; желудочно-кишечные расстройства (тошнота, снижение аппетита, метеоризм). Характерны сухость кожи, выпадение волос, снижение температуры тела. На фоне гипотиреоза у детей может наблюдаться задержка роста и умственного развития; у женщин – нарушения менструального цикла, самопроизвольные аборты, бесплодие; у мужчин — снижение либидо и потенции.
Симптомами тиреотоксикоза при узловом зобе служат длительный субфебрилитет, дрожь в руках, бессонница, раздражительность, постоянно испытываемое чувство голода, снижение массы тела, тахикардия, экзофтальм и др.
Диагностика
Первичная диагностика узлового зоба осуществляется эндокринологом путем пальпации щитовидной железы. Для подтверждения и уточнения природы узлового образования обычно проводится:
- УЗИ щитовидной железы. Наличие пальпируемого узлового зоба, размеры которого, по данным УЗИ, превышают 1 см, служит показанием к проведению тонкоигольной аспирационной биопсии. Пункционная биопсия узлов позволяет верифицировать морфологический (цитологический) диагноз, отличить доброкачественные узловые образования от рака щитовидной железы.
- Оценка тиреоидного профиля. С целью оценки функциональной активности узлового зоба проводится определение уровня гормонов щитовидной железы (ТТГ, Т4 св., Т3 св.). Исследование уровня тиреоглобулина и антител к щитовидной железе при узловом зобе нецелесообразно.
- Сцинтиграфия железы. Для выявления функциональной автономии щитовидной железы проводится радиоизотопное сканирование щитовидной железы с 99mTc.
- Рентгенодиагностика. Рентгенография грудной клетки и рентгенография пищевода с барием позволяет выявить компрессию трахеи и пищевода у пациентов с узловым зобом. Томография используется для определения размеров щитовидной железы, ее контуров, структуры, увеличенных лимфоузлов.

КТ ОГК с контрастированием. Диффузное увеличение щитовидной железы с наличием большого гиподенсного узла в левой доле.
Лечение узлового зоба
К лечению узлового зоба подходят дифференцированно. Считается, что специального лечения узлового коллоидного пролиферативного зоба не требуется. Если узловой зоб не нарушает функцию щитовидной железы, имеет небольшие размеры, не представляет угрозы компрессии или косметическую проблему, то при данной форме за пациентом устанавливается динамическое наблюдение эндокринолога. Более активная тактика показана в том случае, если узловой зоб обнаруживает тенденцию к быстрому прогрессированию. Лечение может включать следующие компоненты:
- Медикаментозная терапия. При узловом зобе может применяться супрессивная терапия тиреоидными гормонами, терапия радиоактивным йодом, хирургическое лечение. Проведение супрессивной терапии препаратами тиреоидных гормонов (L-Т4) направлено на подавление секреции ТТГ, что может привести к уменьшению размеров узловых образований и объема щитовидной железы при диффузном зобе.
- Хирургическое лечение узлового зоба. Требуется в случае развития компрессионного синдрома, видимого косметического дефекта, выявления токсического зоба или неоплазии. Объем резекции при узловом зобе может варьировать от энуклеации узла щитовидной железы до гемитиреоидэктомии, субтотальной резекции щитовидной железы и тиреоидэктомии.
- Терапия радиоактивным йодом (131I). Рассматривается как альтернатива оперативному лечению и проводится по тем же показаниям. Адекватный подбор дозы позволяет достичь редукции узлового зоба на 30-80% от его объема.
- Склерозирование узлов. Методы малоинвазивной деструкции узлов щитовидной железы (этаноловая аблация и др.) применяются реже и требуют дальнейшего изучения.
Прогноз и профилактика
При узловом коллоидном эутиреоидном зобе прогноз благоприятный: риск развития компрессионного синдрома и злокачественной трансформации весьма низок. При функциональной автономии щитовидной железы прогноз определяется адекватностью коррекции гипертиреоза. Злокачественные опухоли щитовидной железы имеют наихудшие прогностические перспективы.
С целью предупреждения развития эндемического узлового зоба показана массовая йодная профилактика (употребление йодированной соли) и индивидуальная йодная профилактика лиц из групп риска (дети, подростки, беременные и кормящие женщины), заключающаяся в приеме йодида калия в соответствии с возрастными дозировками.
Источник