Вылущивание кисты правого яичника

Вылущивание кисты яичника — это операция, направленная на аккуратное удаление кисты без травмирования тканей яичника. Этот способ лечения применим только в том случае, если сам яичник не затронут никакими патологическими процессами. В остальных случаях вместе с кистой врачам приходится удалять и часть яичника.
При тяжёлом поражении тканей, когда орган не может выполнять возложенную на него функцию, проводят резекцию яичника. Удаление кисты яичника проводят в том случае, если надежды на её самостоятельное рассасывание не остаётся. До того момента как будет принято решение об оперативном удалении кисты, за ней в течение нескольких циклов ведётся наблюдение.
Удалению подлежат кисты яичников, чей размер превышает восемь миллиметров. Иногда киста диагностируется не в одном, а сразу в двух яичниках. Прежде чем приступить к удалению, врачи должны убедиться, что киста является доброкачественным новообразованием.
Для того, чтобы исключить наличие раковой опухоли, берутся анализы крови на онкомаркеры. И обязательно проводится пункция кисты. После этого изучаются клетки образующие кисту, особое внимание уделяется поиску клеток имеющих атипичное строение.
Для того чтобы киста была удалена качественно, важны её характеристики. Она должна обладать определённой степенью подвижности. Необходимо, чтобы её размеры были не слишком велики, иначе отделить её от тканей, образующих яичник, будет достаточно сложно. Сам яичник при этом не должен быть повреждён.

Источник: PoMiome.ru
Подготовка
Перед операцией обязательно делается УЗИ, так как врачи должны иметь чёткое представление о расположении новообразования и особенностях строения опухоли. Киста, которую можно удалить путём вылущивания должна иметь чёткие контуры и внутри неё должна располагаться одна камера. На кисте не должно быть неровностей и шероховатостей. Кисту нельзя удалять после недавно перенесённого инфаркта или инсульта, перитонита.
Не подлежат вылущиванию кисты способные к перерождению. Также не удаляются таким способом кисты имеющие размер более пятнадцати сантиметров. Женщинам старше пятидесяти лет данный тип операций не проводится. Серьёзным противопоказанием к вылущиванию кисты являются заболевания крови, особенно сопровождающиеся нарушением свёртываемости.
При подготовке к операции особое внимание уделяется общему состоянию здоровья женщины. В первую очередь берутся мазки на флору. При наличии инфекции операцию откладывают и проводят курс лечения. Так же сдаётся общий анализ крови и мочи. Непосредственно перед операцией женщине придётся придерживаться диеты исключающей острые и жирные блюда.
Методика
Для проведения операции используют лапароскоп. Такая методика лечения считается наименее травматичной. Всего хирург делает три прокола, в которые вводится датчик, и приспособления, с помощью которых будут проводить вылущивание кисты.
Для того чтобы обеспечить хороший доступ к яичнику, в брюшную полость нагнетают углекислый газ. Таким образом, удаётся сдвинуть матку. Проколы имеют совсем маленькие размеры и поэтому заживают очень быстро без образования грубых рубцов.
Один прокол располагается недалеко от пупка. Его размер равен примерно десяти миллиметрам. Два остальных прокола имеют по пять миллиметров в диаметре. В начале операции врачу приходится надёжно зафиксировать яичник в определённом положении с помощью специального зажима. Затем осторожно надрезается его оболочка.

Лапароскопическое удаление внематочной беременности. Источник: fb.ru
Все манипуляции проводятся аккуратно, так как в ходе оперативного вмешательства не должны быть затронуты фолликулы. После разреза оболочки начинают само вылущивание кисты. После того как тело кисты будет отделено от яичника, её помещают в формалин и отправляют на изучение.
Если размеры кисты превышают восемь миллиметров, то вылущивание проводят не сразу. Вначале откачивают её содержимое и лишь после этого приступают к вылущиванию. Важно, чтобы в ходе операции жидкое содержимое кисты не попало брюшную полость.
Затем в ход идёт электрокоагулятор. С его помощью прижигают края яичника. И накладывают швы. В последнюю очередь ушиваются места проколов. При такой технике проведения операций на яичнике практически никогда не образуются спайки в брюшной полости. И тем более уходит совсем мало времени на полное восстановление организма. Не менее важен и эстетический момент. В области живота совсем не остаётся следов от операции.
Гораздо больше следов остается, если операция проводится традиционным способом и зажимы для яичника проводятся к яичнику благодаря продольному разрезу. Такое хирургическое вмешательство уже является полостным, так как у операционного поля имеется контакт с воздухом из окружающего пространства.
В ходе такой операции может начаться кровотечение из повреждённых сосудов, поэтому их коагулируют. У этого способа лечения есть и свои преимущества. Он позволяет проводить удаление кист яичника имеющих большие размеры. С другой стороны заживление разреза и восстановление организма проходит дольше, чем при лапароскопии. К тому же на месте разреза остаётся хорошо заметный след.
Реабилитация
После операции по вылущиванию кисты следует период восстановления, который врачи условно разделяют на две части. Первая часть восстановления растягивается в среднем на неделю. Именно столько времени женщина проводит в больнице под наблюдением врачей.
Этот срок может быть и более коротким, так как полностью зависит от способа, которым была удалена киста. Так же врачи обращают внимание на то, как идёт сращение тканей, нет ли признаков воспаления.
В первый день после оперативного вмешательства могут присутствовать боли с локализацией в нижней части живота. Обычно в первые сутки женщине назначаются обезболивающие препараты.
Для профилактики инфицирования раневой поверхности назначают антибактериальные средства. В первые сутки пациентке рекомендована жидкая пища. Двигаться можно уже на второй день после лечения, если не выявлено осложнений.
После возвращения домой женщине придётся ещё какое-то время находиться под врачебным наблюдением. Еще в течение двух месяцев придётся избегать физических нагрузок. В течение этого же срока будет действовать запрет на проведение любых тепловых процедур, например, таких как посещения бани или сауны.
Примерно 2 месяца придётся избегать интимной близости. Начать попытки зачать ребёнка после операции разрешено не ранее чем через три месяца. Если овуляция не может быть восстановлена без помощи врачей, женщине назначают гормональные препараты. Врачи рекомендуют приходить на осмотр через месяц после операции, затем по истечении трёх месяцев. Затем осмотр будет необходим через полгода после операции. И последний осмотр проводится через двенадцать месяцев после операции.
После возвращения домой из стационара женщине придётся внимательно следить за своим состоянием. При покраснении места разреза или при появлении сильных болей в нижней части живота, необходимо обратиться к врачу. Особенно тревожным симптомом становиться повышение температуры, которым обычно сопровождается любое воспаление тканей.
Важной целью операции по вылущиванию кисты является не только удаление новообразования, но и сохранение яичника. Если операция проведена правильно и без осложнений, то в будущем у женщины не бывает проблем с наступлением беременности.
Поделиться:
Источник
23 мая 201929225 тыс.
Какие кисты яичника подлежат удалению? Противопоказания к лапароскопии Как выполняется операция? Преимущества
Одним из способов лечения является лапароскопия. Поговорим, когда применяется эта операция, как она проводится и какие имеет преимущества перед открытыми хирургическими вмешательствами.
Какие кистозные образования яичника подлежат удалению?
Не все кистозные образования яичника оперируют. Они бывают функциональными и аномальными. Функциональными кистами считаются такие, которые проходят без всякого лечения. Обычно они самостоятельно исчезают спустя 1-2 цикла после появления. Аномальные кисты яичника сами не регрессируют. Их приходится удалять с помощью лапароскопии.
Фолликулярные кисты
Чаще всего у женщин встречаются фолликулярные кисты. Они образуются в результате гормональных нарушений. Они представляют собой не созревшие, но и не редуцированные фолликулы. В норме они должны исчезнуть в течение нескольких дней. Потому что только один фолликул становится доминантным и дает яйцеклетку, которая в дальнейшем может быть оплодотворена. Остальные подвергаются обратному развитию: они уменьшаются в размерах и, в конце концов, исчезают. Но иногда этого не происходит. Тогда формируются кистозные образования.
Такие образования обычно небольшие. Они имеют размер от 3 до 6 см. Прогноз в случае появления фолликулярных кист благоприятный. Лапароскопия для удаления в основном не требуется. Так как они пропадают даже без лечения. Это происходит в течение максимум 3 циклов.Если новообразование не исчезло, назначают консервативное лечение. Обычно применяются оральные контрацептивы.
Иногда при фолликулярных кистах требуется лапароскопия. Это необходимо, если:
- фолликулярная киста не исчезла спустя 8 недель после её обнаружения, а консервативное лечение не эффективно (не приводит к уменьшению размеров образования);
- фолликулярная киста осложнилась.
При возникновении осложнений требуется экстренная лапароскопическая операция. Таковыми могут быть разрыв стенки, перекрут ножки или кровоизлияние. Эти патологии сопровождаются симптомами острого живота. Наблюдается тошнота и рвота. При перекруте нарушается кровообращение, присоединяется отек, поэтому она значительно увеличивается в размерах.
Киста желтого тела
Киста желтого тела – тоже относится к функциональным новообразованиям. Она у большинства женщин исчезает самостоятельно. Правда, с меньшей вероятностью, чем фолликулярная. Иногда они не регрессируют, и тогда их приходится удалять при помощи лапароскопии.
Киста желтого тела встречается только в репродуктивном возрасте, при сохраненном двухфазном цикле. Она формируется на месте лопнувшего фолликула. Нередко содержит кровь. Ее появление – результат плохой циркуляции крови и лимфы в яичнике. Симптомов обычно нет. Но может произойти кровоизлияние со значительной кровопотерей.
Аномальные кисты. Параовариальные и эндометриоидные кисты
Более опасны аномальные кисты. Они сами не исчезают. К таковым относятся:
- муцинозные;
- дермоидные;
- параовариальные;
- эндометриоидные.
Среди перечисленных чаще всего встречаются параовариальные и эндометриоидные кисты. Каждая разновидность – в 10% случаев от общего числа образований яичников у женщин.
Параовариальные кисты возникают между листками широкой связки матки. Иногда они небольшие – около 5 см. В иных случаях – гигантские, занимают большую часть брюшной полости. Морфологически они представляют собой однокамерное образование с тонкой стенкой. Внутри содержится водянистая жидкость.
Параовариальные кисты появляются только у молодых пациенток. Даже если они не сопровождаются симптомами, их удаляют. Причин тому несколько:
- возможен перекрут ножки кисты, а в состав этой ножки нередко входит и маточная труба;
- появление таких образований приводит к бесплодию;
- параовариальные кисты могут вызывать спаечный процесс;
- со временем они могут увеличиться, повышая риск осложнений, вызывая различные симптомы (в основном боль в животе).
Эндометриоидные кисты возникают на фоне эндометриоза. Это очаги аномального разрастания ткани внутреннего слоя матки. В основном они располагаются поверхностно – в корковом слое. Обычно очаги эндометриоза в яичниках маленькие – всего 0,5-1 см в диаметре. Но они могут сливаться. Тогда образуются «шоколадные кисты». Это полостные образования, заполненные коричневой жидкостью. Они тоже подлежат удалению с помощью лапароскопии.
Таким образом, показаниями к лапароскопии являются:
- аномальные, которые не проходят сами по себе (муцинозная, дермоидная, эндометриоидная, параовариальная);
- функциональные, которые осложнились (перекрут ножки, разрыв и кровотечение);
- функциональные (фолликулярная, лютеиновая), которые не проходят в течение 8 недель и не реагируют на консервативную терапию.
Противопоказания к лапароскопии
Перед тем как выполнить лапароскопию кисты врач оценивает состояние женщины. Он обследует её для выявления возможных противопоказаний к хирургическому вмешательству. Сдается ряд лабораторных анализов и инструментальных исследованиях. Они показаны перед любой операцией. Это коагулограмма, общеклинические исследования, анализы на парентеральные инфекции (ВИЧ, сифилис, гепатиты).
Не проводят операцию при таких патологиях:
- нарушения коагуляции;
- декомпенсированная недостаточность печени, почек, сердца;
- острые инфекции;
- тяжелые соматические заболевания.
Кроме того, при помощи лапароскопии не удаляют злокачественные опухоли яичников. Поэтому перед тем как начать операцию врач должен провести дифференциальную диагностику. Он должен быть на 100% уверен, что присутствующее в яичнике образование – это не рак. Потому что при злокачественных онкологических образованиях лапароскопия не используется. Применяется лапаротомный доступ (открытый). Это необходимо, чтобы выполнить максимально полное удаление опухоли, рядом расположенных лимфоузлов, избежать распространения метастазов.
Поэтому перед лапароскопией выполняется ряд исследований. Женщине назначают УЗИ. При неоднозначных его результатах показана КТ или МРТ, анализы крови на онкомаркеры. При подозрении на опухоль выполняется биопсия. Только после исключения злокачественного новообразования может быть проведена лапароскопия для удаления кисты яичника.
Как выполняется операция?
Лапароскопия кисты яичника проходит под общим наркозом. Это малотравматичная операция. Она предполагает доступ к яичникам без больших разрезов на брюшной полости. Выполняется лишь несколько минимальных разрезов, достаточных для введения камеры с освещением и манипуляторов – миниатюрных хирургических инструментов, которыми хирург будет управлять дистанционно.
Врач отслеживает изображение на экране монитора и выполняет необходимые манипуляции. Они могут быть разными при различных кистах, в зависимости от их размера и расположения. Выполняют такие лапароскопические операции:
- вылущивание (энуклеация) кисты или цистэктомия (кистэктомия);
- резекция яичника (частичное удаление);
- овариэктомия (удаление яичника);
- аднексэктомия (удаление придатков матки).
При проведении кистэктомии врач проводит ревизию брюшной полости. Затем он фиксирует корковый слой яичника. С помощью ножниц хирург рассекает участок, где находится кистозное образование. Края раны разводятся зажимами. После этого тупым способом максимально бережно киста вылущивается вместе с капсулой. При этом стенка её не вскрывается. Поэтому содержимое не выливается в брюшную полость. Ложе, где находилась киста, не ушивают. Оно остается открытым. Остановку кровотечений проводят при помощи коагулятора.
При большом размере кистозного образования может потребоваться резекция яичника. В ходе операции врач захватывает его щипцами. При помощи ножниц или лазера фрагмент яичника иссекается. Затем кровоточащие сосуды коагулируют. Эта процедура может осуществляться при помощи лазера, если он задействуется в операции.
Несколько по-другому проводят операцию с целью удаления параовариальной кисты. Листок широкой связки матки захватывают щипцами. Оболочку рассекают при помощи ножниц в месте её максимального выпячивания. Затем кистозное образование вылущивают. Жидкое содержимое отсасывают. Выполняют коагуляцию кровоточащих сосудов. Ложе кисты оставляют открытым.
При проведении резекции яичника врач старается максимально сохранить репродуктивный потенциал женщины. Чтобы овариальный резерв сильно не снизился, доктор старается удалить как можно меньший участок яичника. А кроме того, при выполнении коагуляции он стремится уменьшить глубину проникновения лазерной или другой энергии, чтобы минимально затронуть фолликулярный аппарат яичника.
Удаление яичника или придатков матки выполняется в таких случаях:
- возраст женщины после 40 лет, отсутствие необходимости сохранения репродуктивной функции;
- наличие множественных или крупных кист, когда прогнозируются неудовлетворительные результаты органосохраняющих лапароскопических операций.
Если операция проведена на одной стороне, то фертильность женщины сохраняется. При достаточном овариальном резерве в другом яичнике продолжают созревать яйцеклетки. Он продуцирует гормоны. Сохраняется и маточная труба. Поэтому возможность достижения естественной беременности остается. При возникновении затруднений с зачатием ребенка пара может воспользоваться вспомогательными репродуктивными технологиями.
Преимущества
Для удаления кисты яичника лапароскопия является методикой выбора. Лапаротомный доступ практически не используется. Открытые операции применяются только при злокачественных, и в некоторых случаях при пограничных опухолях.
Лапароскопия имеет ряд преимуществ по сравнению с открытой операцией. Они заключаются в следующем:
- малый объем кровопотери;
- минимальный риск осложнений;
- хороший эстетический эффект – нет больших рубцов на животе;
- минимальная травматичность операции;
- короткий период восстановления;
- хорошая переносимость послеоперационного периода и минимальная потребность в обезболивающих препаратах;
- быстрое восстановление трудоспособности после операции.
После удаления кисты негативных последствий для женского здоровья обычно нет. Хотя после проведения операции может несколько снизиться овариальный резерв. Особенно если была проведена резекция яичника. После 35 лет это может уменьшить вероятность наступления беременности.
Повторно они обычно не появляются. Чтобы не формировались функциональные кисты, женщине назначают гормональное лечение. После нормализации гормонального фона фолликулы нормально созревают и редуцируются. Кисты не появляются.
При эндометриозе рецидивы наблюдаются чаще. Со временем могут появляться новые эндометриоидные кисты яичников. Но этот процесс тоже можно контролировать при помощи гормонального лечения. Если оно проводится постоянно, то позволяет сдерживать формирование новых очагов эндометриоза в различных органах, а не только в яичниках.
Источник
Кисты яичников представляют собой опухолевидные образования, полость которых заполнена различными тканями, в том числе кровью, слизью и жидкостью.
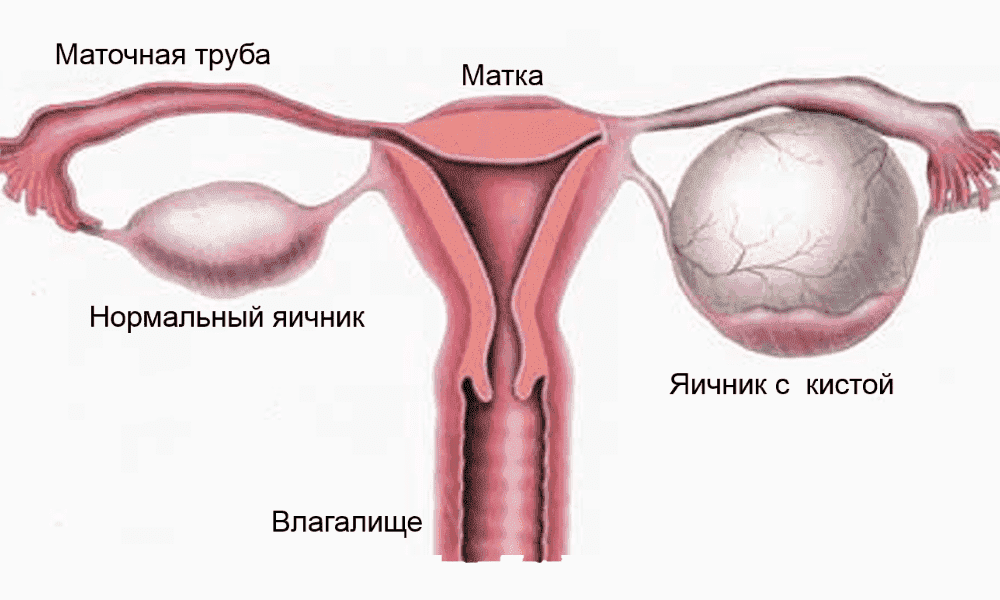
Классификация кист яичников в зависимости от их строения и способа образования:
1. Фолликулярная (функциональная) киста яичника
Образуется из фолликулов, имеет гладкие стенки, ровную поверхность, полость которой заполнена жидкостью. Размер её обычно не больше 8 см в диаметре. Причиной возникновения кисты считают дисбаланс гормонов, поэтому чаще всего ее диагностируют при половом созревании или климаксе. Небольшие кисты (до 4 см) могут развиваться бессимптомно и в течение 3 менструальных циклов бесследно исчезать.
При образованиях большего размера (6-10 см) появляются следующие симптомы:
- нарушение цикличности регул,
- длительные болезненные регулы с обильными выделениями,
- кровянистые выделения между менструациями и после полового акта.
- беспокоят боли внизу живота, которые усиливаются во 2-ю фазу менструального цикла, после активных и резких движений (кувырке, наклоне, резком повороте), после секса,
- часто пациентки жалуются на ощущение тяжести, чувства распирания в паховой области.
2. Киста желтого тела
Образуется в 2-ую фазу менструального цикла из желтого тела, которое вовремя не исчезает. Когда лопается фолликул и новая яйцеклетка опускается, на этом месте возникает желтое тело. Если же в данном цикле оплодотворение не происходит, то желтое тело исчезает само по себе, из-за прекращения доступа крови. Однако, при нарушении кровотока это же желтое тело может образовать кисты, которые по размерам не превышают 8 см, их полость заполняется жидкостью желтовато-красного цвета. Чаще всего данное образование появляется из-за нарушения гормонального фона и кровообращения в придатках.
Факторы, способствующие образованию кисты желтого тела:
- воспаление в придатках,
- неполноценное питание или голодание,
- физические нагрузки и длительные стрессы,
- искусственное прерывание беременности,
- гормональная контрацепция,
- подготовка к экстракорпоральному оплодотворению (ЭКО).
Симптоматика при этой кисте слабо выражена: (незначительная болезненность, чувство тяжести и дискомфорта в животе со стороны образования, задержки менструаций или, наоборот, затяжные менструации). Зачастую такие кисты развиваются в течение 2-3 месяцев, после чего самопроизвольно исчезают.
3. Параовариальная киста яичника
Образуется она из рудиментарного образования – параовария (яичникового придатка), между листками широкой маточной связки, яичником и трубой. Располагается обычно сбоку или над маткой. Анатомически — это однокамерное образование тугоэластической консистенции с полостью, в которой содержится прозрачная жидкость, содержащая много белка и небольшое количество муцина. Содержимое это постепенно накапливается, формируя тонкостенный «мешок» с гладкими стенками. Форма кисты овальная или круглая, размер её бывает от маленького до большого, в редких случаях достигая размеров головы новорожденного. Развитие такой кисты приходится обычно на 3-4 декады жизни женщины (период зрелости). Встречается параовариальная киста в 8-16% случаев всех выявленных кист.
Чаще развитие её бессимптомно. Однако, у некоторых пациенток выявляются периодические тянущие боли в пояснице, внизу живота, нарушается цикл регул, бесплодие. Подобная симптоматика появляется при размере кисты более 5 см. При дальнейшем росте образования боли носят распирающий, ноющий характер с локализацией этих ощущений в латеральных областях живота, захватывают поясницу и крестец. Связи с менструальным циклом или с периодом созревания яйцеклетки не выявляется. Как правило, возникновение боли пациентки связывают с физической нагрузкой.
4. Муцинозная киста яичника
Это доброкачественная опухоль с бугристой поверхностью и многокамерной полостью, в которой находится слизь. Основные признаки, отличающие её от других видов кист — это быстрый темп роста и гигантские размеры (до 30см). Чаще всего такие кисты встречаются у женщин старше 45 лет, так как основной причиной являются гормональные сбои, которые возникают в период климакса.
Характерные симптомы кисты муцинозного вида: боли ноющего характера в области лона, увеличение живота в объеме из-за быстрого роста кисты, постоянные позывы к мочеиспусканию, постоянное чувство полного кишечника, частые запоры.
5. Дермоидная киста яичника
Также относится к доброкачественным опухолям. Частота их выявления составляет 15-20% случаев всех кист яичников. Вначале она имеет круглую форму, которая потом меняется на овальную форму с гладкими стенками. Содержимое её представлено различными клетками и тканями организма (кости, волосы, зубы, хрящи, мышцы, жировая или нервная ткань, др.). Величина диаметра кисты может быть больше 15 см.
К факторам риска относятся гормональные всплески, поэтому развивается данная киста чаще всего у женщин при климаксе и в момент полового созревания.
Клинические проявления дермоидной кисты яичника связаны с достижением ею больших размеров (15 см и более). К таковым относятся: ощущения распирания и тяжести, болезненность внизу живота, иногда увеличение живота в размерах, а в дальнейшем учащением мочеиспускания, нарушениями функции кишечника (запорами или диареей).
Дермоидная киста яичника не вызывает гормональных изменений и нарушения менструальной функции.
6. Эндометриоидная киста
Является одной из форм генитального эндометриоза. Относят её к псевдокистам, так как стенка её не имеет секретирующего эпителия, как у истинных кист, а формируется из эндометрия. Эндометрий – это ткань, которая в норме выстилает только полость матки, а при эндометриозе происходит занос клеток эндометрия в другие органы, в том числе яичники. Считается, что это происходит при различных хирургических вмешательствах на матке. Но некоторые специалисты выдвигают ещё один возможный способ заноса клеток эндометрия в яичники и брюшную полость: с помощью ретроградного тока менструальной крови по маточным трубам, чему способствуют значительная физическая нагрузка, половые акты во время менструаций, значительная ширина маточных труб, плохой отток менструальной крови при узком канале шейки матки. Клетки эндометрия, попавшие в брюшную полость, в трубы и яичники, имплантируются в эти ткани. Они не являются атипическими, но являются гормонозависимыми и поэтому имеют способность разрастаться при определенных условиях и, к тому же, циклически во время регул проявляют менструальноподобную реакцию, т.е. кровоточат. В результате образуется эндометриоидный островок, внутри которого накапливается темная жидкость — кровь, не нашедшая выхода. Образуется киста. Благодаря цвету своего содержимого, эти кисты называются ещё «шоколадными».Диаметр образования может варьироваться от 1 до 10 см.
Способствуют эндометриозу вообще, и развитию «шоколадных» кист в том числе, следующие факторы:
- нарушения в иммунной системе,
- гормональные нарушения (избыток эстрогена и пролактина, недостаток прогестерона и андрогенов, дисфункция других эндокринных органов — щитовидной железы и коры надпочечников),
- операции (в том числе аборты) и травмы живота,
- перенесенные стрессы,
- воспалительные заболевания женской половой сферы,
- другие соматические заболевания и нарушения обмена.
В некоторых случаях эндометриоидная киста протекает бессимптомно, но может проявляться болью внизу живота, в пояснично-крестцовой области. Нарушается менструальный цикл: сами месячные удлиняются и становятся более обильными, появляются мажущие межменструальные выделения. Женщина может страдать бесплодием.
Большие кисты, сдавливая окружающие органы малого таза, могут способствовать нарушению мочеиспускания, запорам, вздутию живота. При длительном существовании «шоколадные» кисты могут осложняться разрывом, нагноением и формированием спаечного процесса.
7. Поликистоз яичников.
При этом синдроме в яичниках появляется не одно, а множество полостей небольших размеров.
Главная причина возникновения данного заболевания — инсулинорезистентность организма (нарушение восприятия инсулина и усваивания глюкозы). В результате повышается инсулин, а его избыток негативно воздействует на яичники. Впоследствии это приводит к повышенной выработке андрогенов (мужские гормоны), которые нарушают созревание фолликулов, в результате остается много неразорвавшихся полостей.
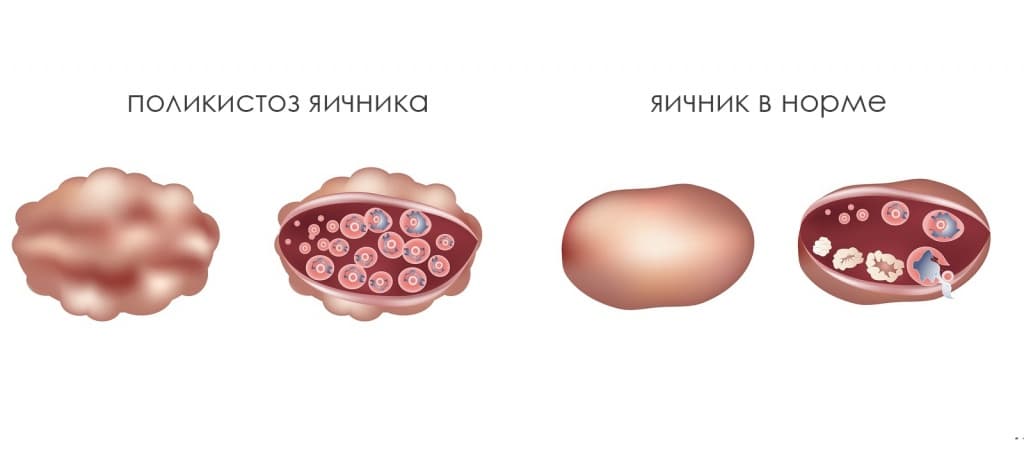
Факторы риска образования поликистоза:
- Раннее или же позднее половое созревание.
- Позднее или раннее наступление климакса.
- Различные сбои менструального цикла.
- Прерывание беременности, выкидыши, бесплодие.
- Воспалительные процессы органов малого таза.
- Нарушение гормонального фона под действием эндокринных заболеваний или применения гормональных медицинских препаратов.
- Нерегулярные половые акты.
- Избыточная или недостаточная масса тела.
- Заболевание сахарным диабетом.
- Генетическая предрасположенность.
- Длительные стрессы.
- Сильная физическая нагрузка.
Поликистоз бывает: первичный (истинный) и вторичный.
- Первичный поликистоз.
Он обычно возникает в период полового созревания. Нарушенный баланс гормонов у девочек-подростков приводит к позднему наступлению менструаций или они могут вообще отсутствовать. Момент становления нормального менструального цикла проходит со сбоями, наблюдается олигоменоррея (скудные выделения при менструации) или аменоррея (отсуствие менструации), что свидетельствует об ановуляции (яйцеклетка не выходит из яичников).
- Вторичный поликистоз.
Заболевание свойственно женщинам старшего возраста, с повышенным весом и высокими показателями инсулина.
Наиболее часто поликистоз проявляется бесплодием, кроме того приводит к следующим изменениям: оволосение на любых участках тела; изменение скелета и мускулатуры по мужскому типу; развитие подкожной клетчатки на животе; изменения в голосовом аппарате. Это симптомы гиперандрогении имеют различную степень выраженности у разных пациенток.
Такое состояние требует динамического наблюдения за пациенткой, так как гормональный спектр женщин с поликистозом способствует пролиферативным процессам в миометрии, что является риском в плане развития рака матки.
Осложнения кисты яичника
Малигнизация кисты яичника.
Кисты яичников изначально имеют доброкачественную природу. Чаще всего эти образования протекают бессимптомно и со временем рассасываются сами по себе, однако иногда киста сохраняется дольше положенного срока, вызывая боль и кровотечения, и может перерасти в злокачественные новообразования.
Предрасположенность кисты яичника к перерождению в злокачественное образование определяется видом опухоли:
1.Самыми благоприятными в плане прогноза являются фолликулярные и кисты желтого тела (лютеиновые), которые чаще всего рассасываются самостоятельно, особенно, если назначается консервативная гормональная терапия.
2.При наличии дермоидной кисты вероятность малигнизации (озлокачествления) очень низкая. Ее опасность заключается в больших размерах образования, которое в дальнейшем может давить на окружающие органы.
3.Серозные и муцинозные кисты часто имеют гигантские размеры и в большинстве случаев быстро перерождаются в злокачественную опухоль.
Рак яичников диагностируется преимущественно у пациенток в менопаузе. В большинстве случаев при отсутствии своевременной терапии женщины обращаются за медицинской помощью, когда опухоль вызывает болевые ощущения.
В онкологической практике для определения кист и опухолей применяется анализ на онкомаркеры. Наиболее распространенным онкомаркером является СА-125, а также НЕ4 и индекс ROMA Окончательный диагноз, как правило, устанавливается по результатам биопсии опухоли.
Наличие онкологического образования можно заподозрить, если присутствуют следующие симптомы
- 1. Изменение общего состояния: повышенная утомляемость и слабость.
- 2. Появление дискомфорта внизу живота.
- 3. Прощупывание плотного бугристого образования в проекции придатков.
- 4. Зачастую в начале процесса могут возникать явления диспепсии, такие как вздутие и болезненность живота, тошнота, отрыжка и потеря аппетита.
- 5. Вечером температура тела может повышаться до 38 градусов.
Диагностика кисты яичника
- 1. Клинический анализ крови указывает на наличие воспаления (увеличение показателей СОЭ и лейкоцитов) и анемии (снижение гемоглобина).
- 2. Ультразвуковое обследование (УЗИ) органов малого таза. Данный метод обследования позволяет визуализировать кисту яичника и определить ее место локализации.
- 3. Диагностическая лапароскопия. В полость малого таза вводится камера, которая позволяет увидеть кисту, а также по возможности взять биопсию (кусочек ткани яичника для гистологического исследования). Гистологическое исследование способствует установке окончательного диагноза.
- 4. Пункция кисты яичника под контролем УЗИ. С помощью тонкой иглы прокалывается передняя стенка брюшной полости, далее игла вводится в капсулу кисты яичника, из нее берется жидкость для исследования, что позволит определить вид и тип этого образования.
Методы лечения кисты яичника
Консервативное лечение кист
Чаще всего проводится в период менопаузы у женщин, когда пациентка уже не планирует беременеть. Такая же тактика применяется при только что выявленных кистах небольшого диаметра (до 10 сантиметров).
При обнаружении кисты яичника, лечение заключается в выжидательной тактике в течение 3 месяцев, с учетом того, что большинство образований в яичниках на протяжении нескольких менструальных циклов способны подвергаться обратному развитию (саморассасыванию). При этом следует выполнять динамическое наблюдение по УЗИ для контроля размеров образования. Если положительная динамика отсутствует, проводится противовоспалительная и гормональная терапия.
Лечение кисты яичника гормональными препаратами (прогестерон или его аналоги) нацелено на снижение уровня эстрогенов в организме пациентки и создания условий для препятствия овуляции. Это позволяет запустить процессы, которые будут способствовать обратному развитию кисты и предотвращать образование новой кисты.
Так же гормональную терапию можно дополнить приемом витаминов (фолиевой и аскорбиновой кислоты и витамина Е) и общеукрепляющих препаратов. Стимулирование иммунной системы может спровоцировать защитные реакции, которые будут направлены на предотвращение развития заболевания. Если на фоне гормональной терапии не наблюдают положительный эффект, или происходит увеличение кист в размерах, то показано оперативное лечение.
Операция по удалению кисты яичника
Подход к выбору объема оперативного вмешательства и доступа к месту операции сугубо индивидуален. Решение принимается по результатам обследования и обсуждается с пациенткой до операции, однако во время операции возможны коррективы.
Показания к операции:
- Любое образование, существующее в яичнике более 3-х месяцев, не исчезнувшее без лечения или на фоне гормональной терапии.
- Образования в яичниках, обнаруженные в менопаузу.
- Осложнения кисты: нагноение, кровоизлияние, разрыв её, а также перекрут ножки.
- Злокачественный процесс.
Относительные противопоказания к оперативному лечению:
- заболевания, связанные с плохой свертываемостью крови;
- сердечно-сосудистые и неврологические заболевания в острой стадии;
- инфекции мочеполовой системы;
- внутренние кровотечения;
- запущенные стадии ожирения;
- поражение легких;
- проблемы с постоянным вздутием кишечника;
- свищи.
<


