Журнал гинекология миома матки

Статье посвящена безоперационному лечению миомы матки. Представлены результаты исследования по оценке эффективности препарата Гинестрил при лечении симптомной миомы матки. Показано, что клиническая эффективность и хорошая переносимость препарата Гинестрил позволяют успешно использовать его при лечении миомы матки у женщин репродуктивного возраста.
Миома матки – одна из наиболее распространенных доброкачественных опухолей женской половой сферы, которая возникает у 20–40% женщин репродуктивного возраста [1–3]. У пациенток детородного возраста в структуре гинекологической заболеваемости миома матки занимает одно из ведущих мест. Несмотря на совершенствование методов профилактики, диагностики и лечения, частота встречаемости данной патологии не только не снижается, но и отмечается тенденция к ее неуклонному росту (E. Tamawa et al., 2011). Данная доброкачественная гормонально зависимая опухоль требует преимущественно радикального лечения, в связи с чем по поводу миомы матки выполняется до 50–70% оперативных вмешательств в гинекологических стационарах [1, 4, 5].
Однако, по данным зарубежной и отечественной литературы, у 50% пациенток в ближайшие и отдаленные сроки после оперативного вмешательства существенно ухудшается качество жизни, появляются психоэмоциональные, нейроэндокринные и соматические нарушения. Резко возрастает дефицит половых стероидов (прежде всего, эстрогенов), что способствует системным изменениям в органах и тканях, дефицит андрогенов усугубляет клиническую картину. Такие же изменения возникают в 30% случаев у пациенток после гистерэктомии с сохранением придатков с одной или с обеих сторон [6–8]. Развитие подобной симптоматики связано со снижением функции яичников из-за нарушения анатомии, иннервации и кровоснабжения [6, 8].
В вопросе реабилитации пациенток после гинекологических операций наиболее значимой является проблема отдаленных результатов гистерэктомии [8]. Если больной миомой матки не показано оперативное лечение, то необходимо рассмотреть вопрос об альтернативных методах. На сегодняшний день активно обсуждается вопрос профилактики развития и консервативного лечения миомы матки, что в некоторой степени может уменьшить число хирургических вмешательств.
Учитывая, что определенную роль в развитии миомы матки играют эстрогены и различные изоформы прогестерона в сочетании с повышенным содержанием митогенных факторов роста, гормональной терапии отведено ведущее место в консервативном лечении данного заболевания [1, 9–11].
В литературе есть мнение, что при бессимптомном течении миом, за исключением миом больших размеров (более 5 см), нет оснований для назначения лекарственных средств [1, 4]. По данным других авторов, выжидательная тактика при бессимптомном течении миомы матки и небольших размерах недопустима, т.к. в последующем это может привести к оперативному лечению [12, 13].
Согласно рекомендациям Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA), агонисты гонадотропин-рилизинг-гормона признаны единственным лекарственным средством, способным не только уменьшить симптоматику, обусловленную миомой матки, но и временно воздействовать на объем миоматозных узлов. Однако продолжительность лечения ограничена сроком 6 мес. в связи с риском побочных эффектов. После отмены препарата через 2–3 мес. объемы миоматозных узлов приближаются к исходным параметрам [1, 14].
В настоящее время для лечения миомы матки используется улипристала ацетат, который влияет на размер миоматозного узла, не оказывая при этом побочных гипоэстрогенных эффектов [1, 15].
Мы представляем опыт медикаментозного лечения миомы матки синтетическим стероидным препаратом, конкурентным ингибитором прогестерона – мифепристоном (Гинестрил®). Клинический эффект его обусловлен блокированием действия прогестерона на уровне рецепторов. Препарат является также антагонистом андрогенов и глюкокортикоидов. В настоящее время используется в качестве монотерапии у больных миомой матки. Одной из важнейших особенностей действия Гинестрила является отсутствие гипоэстрогении, поэтому не наблюдается ни вазомоторных симптомов, ни снижения минеральной плотности костной ткани. Рекомендуемая доза для лечения миомы матки – 50 мг/сут.
Цель исследования: oценить эффективность препарата Гинестрил® в дозе 50 мг/сут при лечении симптомной миомы матки размером до 12 нед. условной беременности.
Материал и методы
B ходе оценки эффективности препарата на базе гинекологического отделения Городской клинической больницы № 1 им. Н.И. Пирогова (Москва) было проведено комплексное клинико-лабораторное обследование и лечение 60 больных миомой матки.
Критерий отбора в исследование – наличие симптомной миомы матки до 12 нед. условной беременности.
Из исследования исключались больные: в возрасте более 45 лет; с миомой матки с узлами 0-го типа субсерозной и субмукозной локализации; полипами эндометрия, атипической гиперплазией и раком тела матки; опухолями яичников и молочных желез; подозрением на саркому матки; острыми воспалительными заболеваниями органов малого таза; тяжелой соматической патологией; размерами матки более 12 нед. условной беременности; аллергическими реакциями на мифепристон; беременностью; в периоде лактации.
В процессе комплексного обследования, кроме клинико-анамнестических методов, использовались инструментальные и лабораторные методы.
Эхографическое исследование органов малого таза. Ультразвуковое исследование (УЗИ) выполнялось с ультразвуковым триплексным ангиосканированием сосудов малого таза с определением скорости кровотока по маточным, яичниковым артериям и их ветвям. Исследование выполнялось на аппарате Ultramarc-8 фирмы ATL (США), снабженном секторальным механическим датчиком с частотой 5,0, 7,5 и 10 МГц, и аппарате Acuson 128/XP-10 фирмы Acuson (США) с мультичастотным секторным датчиком 2,5–4 МГц, мультичастотным конвексным датчиком 2,5–3,5 МГц и линейным датчиком 5,0 и 7,0 МГц. УЗИ выполнено сотрудниками отделения ультразвуковой диагностики ГКБ № 1 им. Н.И. Пирогова.
Исследование гормонального профиля, включающее определение лютеинизирующего гормона (ЛГ), фолликулостимулирующего гормона (ФСГ), эстрадиола в сыворотке крови, проводилось при помощи хемилюминесцентного метода на микрочастицах, на аппаратах Architect 2000 SR фирмы Abbott (Германия) до начала лечения, через 3 и 6 мес. после начала лечения в клинической диагностической лаборатории «Медсервис/ Диагностика».
Гистероскопия выполнялась с помощью эндоскопического оборудования фирмы Karl Storz (Германия) по стандартной методике. Для анестезиологического пособия при гистероскопии применяли внутривенный наркоз. Под контролем гистероскопии выполняли раздельное диагностическое выскабливание слизистой цервикального канала и стенок полости матки.
Препарат Гинестрил® назначался с целью уменьшения размеров матки и миоматозных узлов 30 пациенткам в возрасте от 25 до 45 лет в дозе 50 мг ежедневно перорально в течение 6 мес., лечение начиналось со второго дня менструального цикла. Средний возраст пациенток 1-й группы составил 35,0±4,27 года.
Для сравнения была выделена группа пациенток, которым с целью уменьшения размеров миомы матки назначался бусерелин инъекционно по стандартной схеме в течение 6 мес. Средний возраст пациенток 2-й группы составил 38,2±3,4 года.
Эффективность проведенной терапии оценивалась через 3 и 6 мес. в ходе лечения, через 3 и 6 мес. после окончания лечения.
При сборе анамнеза в 1-й группе 29 (96,7%) пациенток предъявляли жалобы на обильные менструации, у 12 из них менструации были болезненными и у 23 длительными (от 8 до 10 дней). При сборе анамнеза во 2-й группе 26 (86,7%) пациенток предъявляли жалобы на обильные менструации, у 8 из них менструации были болезненными и у 19 длительными (от 8 до 10 дней).
При проведении сравнительного анализа наследственности, детородной функции, гинекологического статуса, сопутствующей патологии обе группы были сопоставимы, значимых отличий не выявлено.
При УЗИ у большинства (58,6%) пациенток с миомой матки были выявлены единичные миоматозные узлы. В зависимости от локализации и характера роста 15% из них были отнесены к субсерозным узлам I типа, 27,1% – к субсерозным II типа, 18,7% – к интерстициальным и 41,1% – к субмукозным узлам II типа. Более чем у половины (53,4%) больных при изучении структуры и кровоснабжения узлов были выявлены интерстициальные и интерстициально-субсерозные миомы неоднородной эхоструктуры, повышенной эхогенности с преобладанием периферической васкуляризации над центральной. В 31,9% случаев было установлено наличие гипоэхогенных узлов с неоднородной эхоструктурой и смешанной васкуляризацией, в большинстве случаев – субмукозных II типа. Еще один тип узлов – изоэхогенные с однородной эхоструктурой и смешанным типом васкуляризации – относились преимущественно к интерстициальной локализации.
Учитывая наличие нарушений менструальной функции, до начала проведения терапии 19 (63,3%) пациенткам проводилось раздельное диагностическое выскабливание под контролем гистероскопии. По данным морфологического исследования нарушений выявлено не было, и исследование было продолжено.
Результаты исследования
По итогам лабораторных исследований до начала лечения было установлено достоверное снижение основных показателей общеклинического анализа крови по сравнению с нормативными показателями, динамика уровня гемоглобина отображена на рисунке 1. По данным клинического анализа крови установлено достоверное снижение частоты анемии.
Данные литературы указывают на важную роль нарушений гормонального гомеостаза в патогенезе пролиферативных заболеваний [16, 17]. Однако в нашем исследовании у пациенток до лечения средние показатели ЛГ, ФСГ, эстрадиола находились в пределах референсных значений, установленных для репродуктивного возраста, и не имели достоверных различий. На фоне лечения мифепристоном и спустя 6 мес. после лечения значимых отличий не было. При применении бусерелина отмечалось закономерное достоверное повышение уровней ФСГ и ЛГ и достоверное снижение уровня эстрадиола до уровней, характерных для постменопаузального периода, с чем и были связаны побочные эффекты у пациенток 2-й группы. Однако через 6 мес. после лечения все показатели значимо не отличались от показателей, имевшихся до лечения (табл. 1).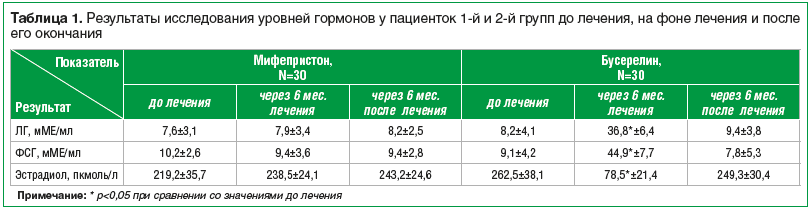
При изучении динамики изменений размеров матки в процессе лечения и после него отмечено уменьшение объема матки у пациенток 1-й группы на 30%, у пациенток 2-й группы на 35%, т. е. на фоне лечения бусерелином отмечается более выраженное уменьшение объема матки. Однако через 6 мес. после лечения объем матки увеличился, причем при использовании бусерелина более значимо (рис. 2).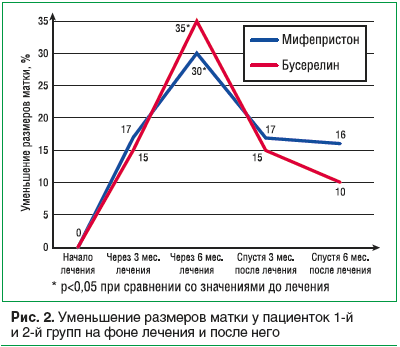
У пациенток 1-й группы в процессе лечения и после него отмечено уменьшение объема матки в 1,2 раза через 3 мес. терапии, в 1,4 раза через 6 мес. Через 6 мес. после окончания лечения отмечалось незначительное увеличение объема матки, но при сравнении с исходными данными размеры матки были в 1,2 раза меньше. У пациенток 2-й группы в процессе лечения и после него отмечено уменьшение объема матки в 1,18 раза через 3 мес. терапии, в 1,5 раза через 6 мес. Через 6 мес. после окончания лечения отмечалось увеличение объема матки, но при сравнении с исходными данными размеры матки были в 1,1 раза меньше.
То есть при применении Гинестрила отмечается чуть менее выраженное уменьшение объема матки, чем при применении бусерелина (без статистически достоверной разницы между группами пациенток), но эффект после лечения сохраняется дольше (рис. 2).
В процессе лечения препаратом Гинестрил® отмечалось значительное увеличение толщины эндометрия на фоне аменореи в отличие от 2-й группы, где на фоне лечения отмечалось значительное уменьшение М-эхо. Так, через 3 мес. терапии у пациенток 1-й группы М-эхо увеличилось в 1,4 раза, через 6 мес. – в 1,9 раза, через 3 мес. после окончания терапии средняя величина М-эхо была меньше в 1,16 раза по сравнению с исходными значениями (табл. 2).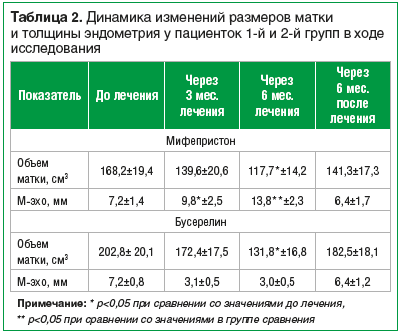
На фоне применения препарата Гинестрил®, помимо увеличения толщины эндометрия, отмечалось изменение его структуры: неоднородность, множественные анэхогенные включения.
Учитывая данные УЗИ органов малого таза, в связи с подозрением на гиперплазию эндометрия в ходе исследования 11 (36,7%) пациенткам 1-й группы проводилось раздельное диагностическое выскабливание под контролем гистероскопии. По данным гистологического исследования отмечался пролиферативный эндометрий с кистозным расширением желез, что не является морфологической картиной железистой гиперплазии эндометрия.
Учитывая результаты гистологического исследования (отсутствие гиперплазии эндометрия), от проведения раздельного диагностического выскабливания под контролем гистероскопии в дальнейшем отказались.
Сразу после отмены препарата пациентки 1-й группы отмечали обильную и продолжительную первую после проведенного курса лечения менструацию. При УЗИ органов малого таза после прекращения кровяных выделений патологии не выявлено, толщина эндометрия соответствовала ранней пролиферативной фазе. В дальнейшем нарушений менструальной функции не отмечалось.
Выводы
Сравнительный анализ эффективности применения препаратов мифепристона и бусерелина показал преимущество препарата Гинестрил® (мифепристон) при лечении симптомной миомы матки у женщин. Изучение динамики изменений размеров матки в процессе лечения мифепристоном и бусерелином и после лечения показало достоверно значимое уменьшение размера матки по обоим препаратам, однако эффект после лечения Гинестрилом сохранялся дольше.
Клиническая эффективность и хорошая переносимость препарата Гинестрил® позволяют успешно использовать его при лечении миомы матки у женщин репродуктивного возраста.
Источник

Миома матки – это доброкачественное узловое образование, возникающее в ее мышечном слое и поражающее незрелые клетки. На сегодняшний день это заболевание считается одним из самых распространенных, поскольку по статистике им страдает до 28% женщин детородного возраста и до 42% женщин в перименопаузе.
Оглавление загружается
Миома, эндометриоз, гиперпластические процессы эндометрия относятся к гормонозависимым заболеваниям, возникающим на фоне нарушения гормональной регуляции менструального цикла.
Опухоль может возникать в различных отделах матки, на чем и основывается классификация миомы: интрамуральная (в толще мышцы), подслизистая и подбрюшинная — однако, зачастую болезнь проявляется сразу в нескольких своих типах, и узлы характеризуются различным расположением и размером.
Факторы риска
К факторам риска возникновения миомы матки относятся:
- аборты
- наследственность (миома у мамы, бабушки)
- хронические воспалительные заболевания матки — эндометрит
- гормональные нарушения регуляции цикла
- патология щитовидной железы
Симптомы миомы матки
Симптомы миомы различны и зависят главным образом от индивидуальных особенностей организма, места расположения узлов, стадии заболевания. Так, зарождающиеся узлы могут практически не беспокоить женщину, и именно поэтому так необходимы регулярные осмотры у специалиста. Консультации раз в полгода позволяют выявить болезнь уже на ранней стадии, предотвращая ее развитие и нежелательные последствия. Разрастаясь же, новообразования могут осложняться и поражать другие органы, в таком случае появляются следующие симптомы:
- обильные менструации
- опоясывающая боль
- запоры и нарушения мочеиспускания
- бесплодие
При миоме развитие узлов проходит довольно медленно, однако рост опухоли может ускориться во время беременности из-за повышения уровня женских гормонов. Его понижение во время менопаузы обычно, напротив, приводит к исчезновению образований, хотя не исключено, что запущенные стадии заболевания будут продолжать прогрессировать. Осложнения связаны в основном с теми случаями, когда опухоль, разрастаясь, поражает другие органы, вызывает увеличение веса матки (иногда до 3 кг), чем обусловлены такие последствия, как самопроизвольные аборты, бесплодие.
Обильные кровотечения опасны снижением уровня гемоглобина в крови, кроме того, без своевременного вмешательства специалиста есть риск перерождения доброкачественной опухоли в злокачественную.
Таким образом, только обращение за профессиональной помощью в случае подозрения миомы, а также регулярные консультации у гинеколога помогут избежать нежелательных последствий, восстановить и сохранить здоровье.
Лечение миомы матки
Лечение миомы напрямую зависит от топографического расположения узлов в матке.
Миомы классифицируют по месту локализации (в шейке или теле матки) и по отношению к мышечному слою матки:
- межмышечная (интрамуральная) — узел в толще стенки матки
- подслизистая (субмукозная) — узел растет по направлению к полости матки
- подбрюшинная (субсерозная) — узел растет по направлению к брюшной полости
- центрипетальный (интромурально-субмукозная) — узел располагается преимущественно в мышечном слое
Методы обследования и лечения
- УЗИ диагностика осуществляется в динамике, в том числе для определения эффективности лечения. Этот метод диагностики дает информацию о состоянии узла, месте его расположения и размере.
- эндоскопические (гистероскопия) — самый достоверный метод выявления рака эндометрия (матки) .
При выявлении миомы матки врач всегда должен помнить о том, что при наличии миомы матки может возрастать риск возникновения рака тела матки.
Для выявления миомы на ранних стадиях всем женщинам старше 30 лет и тем, кто входит в группу риска, независимо от возраста, следует делать УЗИ не менее 1 раза в год.
При выявлении признаков быстрого роста узлов миомы, патологии эндометрии при УЗИ (полипы, гиперплазия), нарушений менструального цикла, необходимо своевременно выполнить гистероскопию с раздельным диагностическим выскабливанием полости матки и цервикального канала.
Это позволит обеспечить ранее выявление возможной онкопатологии и провести необходимое лечение.
Лечение
Перед выполнением любой операции на матке или назначении терапии должна проводиться диагностическая гистероскопия с раздельным диагностическим выскабливанием полости матки и цервикального канала.
По данным результатов гистологического исследования врач сможет рекомендовать тот или иной вид лечения.
- консервативный
- хирургический
Консервативное лечение
Лечение миомы (консервативное) проводится на ранних стадиях заболевания или после хирургического вмешательства. Основная цель такого метода – подавление роста опухоли. Иногда перед операцией назначается ряд препаратов для того, чтобы максимально уменьшить кровопотерю (препараты из группы агонисты гонадотропин релизинг гормона).
Недостаток этого метода заключается в том, что с прекращением приема лекарственных средств миома может начать снова расти. В настоящее время наиболее эффективным методом лечения является применение гестагенсодержащей внутриматочной спирали «Мирена».
Если консервативный метод лечения не дал положительных результатов, опухоль достигла больших размеров или есть подозрение на ее перерождение в злокачественную, необходимо хирургическое вмешательство.
Хирургическое лечение
Одним из современных методов лечения миомы матки является эмболизация маточных артерий. Данная методика имеет достаточно много побочных эффектов и противопоказаний, поэтому не может рассматриваться как рутинная.
В настоящее время проводят следующие виды операций:
- лапаротомия с миомэктомией (удаление узлов без удаления матки).
- лапароскопическая миомэктомия (выполняется для удаления субсерозно расположенных узлов у пациенток, которые не планируют беременность).
- гистероскопическая миомэктомия (гистерорезектоскопия)-данным методом удаляются подслизисто расположенные узлы.
- гистерэктомия (удаление матки влагалищным, лапароскопическим и лапаротомическим доступами).
Удаление матки (гистерэктомия) проводится, если другие хирургические методы не принесли результата. Как правило, эта операция проводится женщинам после 40 лет для предупреждения онкопатологии, при наличии быстрого роста миомы и кровотечений.
Источник
