Что такое спавшаяся киста яичника

 Яичники являют собой парный орган в женском организме, ответственный за полноценность гормонального фона, а также предопределяющий репродуктивную функцию. Одной из распространенных патологий женской половой сферы выступает киста яичника. Она имеет вид плотного пузыря небольшого диаметра, содержащего секреторную жидкость. Образовавшаяся киста в малом тазу отличается размером и характером содержимого, требует проведения медикаментозного или хирургического лечения.
Яичники являют собой парный орган в женском организме, ответственный за полноценность гормонального фона, а также предопределяющий репродуктивную функцию. Одной из распространенных патологий женской половой сферы выступает киста яичника. Она имеет вид плотного пузыря небольшого диаметра, содержащего секреторную жидкость. Образовавшаяся киста в малом тазу отличается размером и характером содержимого, требует проведения медикаментозного или хирургического лечения.
Виды кисты яичника и их размеры
Киста яичника представляет собой доброкачественное новообразование, причисленное к числу опухолевидных процессов. Патология чаще выявляется у молодых женщин, в отличие от зрелых дам в возрасте от 50 лет. Классификация подобных опухолей основана на характере секреторной жидкости.
Фолликулярная киста
Каждая третья диагностированная патология у женщин представлена именно данной разновидностью образований. Она встречается у девушек и женщин репродуктивного возраста, в среднем, от 15 до 47 лет.

Причиной развития фолликулярной кисты служат изменения гормонального фона или заболевания маточных придатков воспалительного характера. Новообразованием подобного типа считается та опухоль, которая смогла образоваться на фоне патологического нарушения функциональности яичников. Она развивается на месте фолликула и представлена полостью диаметром от 2,4 до 11 см с достаточно тонкими стенками.
В норме процесс созревания фолликула происходит следующим образом: в начале менструального цикла происходит формирование нескольких фолликулов, один из которых ускоренно развивается, и созревшая яйцеклетка покидает именно его, в то время, как другие атрезируются (уменьшаются в объеме).
Вмешавшийся в данный процесс гормональный сбой становится причиной развития новообразования – рост фолликула продолжается, способствуя скоплению жидкости внутри и последующего перерождения в кисту.
Доказано практикой, что подобное новообразование способно самопроизвольно исчезнуть спустя 2 -3 месяца. Чаще всего оно ничем себя не выдает и случайно диагностируется на приеме у гинеколога.
В отдельных клинических случаях признаком образования пузыря могут являться нарушение цикла или беспричинная болезненность в нижних отделах живота. При наличии новообразования диаметром, не превышающим 7 см, показано амбулаторное наблюдение за пациенткой на протяжении 3 – 4 месяцев. За это время необходимо 3 раза диагностировать показатели роста опухоли посредством ультразвукового исследования.
к содержанию ↑
Киста желтого тела
Данное образование считается самым редко встречающимся в гинекологической практике. Оно представлено полостью с толстыми стенками и заполненной светлым секретом, иногда с примесью крови. В диаметре новообразование желтого тела может достигать до 7,5 – 8 см, распространено среди представительниц прекрасного пола от 15 до 50 лет и может образоваться в период беременности.

В норме вслед за овуляцией в маточной полости должно образоваться желтое тело, так называемая, лютеиновая фаза. Заболевания воспалительного генеза или эндокринные патологии могут внести свои коррективы в данный процесс и тогда результатом явится кистозная опухоль.
Наряду с фолликулярной, киста желтого тела тоже способна ликвидироваться спустя 2 — 4 месяца. Женщины с данным заболеванием отмечают задержку менструации, обильные маточные кровотечения и симптоматику, схожую с беременностью.
Лечение традиционно начинается с применения гормональных средств и наблюдения за ростом новообразования в течение 2 – 3,5 месяцев.
к содержанию ↑
Дермоидная тератома яичника
Клиническая картина возникновения подобной опухоли отличается небольшим размером новообразования (около 3 – 5,5 см) и развитием болезненности в одном из яичников. Стенки кистозного пузыря эластичные, несмотря на высокую плотность.

На фоне всплеска определенных гормонов на яичнике образуется пузырь, состоящий из соединительной ткани. Он может быть выявлен у девочек-подростков, зрелых женщин в период менопаузы и у будущих мам.
Кистообразное образование на яичнике дермоидного типа не проходит самостоятельно и нуждается в хирургической коррекции. При отсутствии такового, тератома способна увеличиться в объеме до 11 -12 см и озлокачествиться.
Для данных образований яичника характерно желеобразное содержимое, а во время операции в полости могут быть обнаружены зачатки хрящей, волосяных фолликулов и даже зубов. Интересно, что в полости данной опухоли секретируют сальные железы и содержится жировая прослойка.
В подавляющем большинстве клинических случаев, дермоидная тератома носит доброкачественный характер, однако, чем меньше ее размер, тем легче от нее избавиться. При этом диаметр опухоли не играет никакой роли – пациентку сразу готовят к проведению оперативного вмешательства. Содержимое новообразования исследуется цитологическим и гистологическим методами.
к содержанию ↑
Параовариальная киста яичника
Параовариальное кистозное новообразование локализуется между телом матки и железой. Киста формируется в процессе внутриутробного развития плода женского пола, а с течением жизни разрастается до определенных размеров. Пузырек имеет небольшой диаметр, поэтому женщина может не подозревать о наличии в ее организме опухоли из-за отсутствия яркой симптоматики.
Данный тип образований никогда не перерождается в онкологию, но и не имеет тенденции к саморассасыванию. Стимуляторами роста новообразований являются частые психоэмоциональные всплески, воспалительные заболевания половой сферы, а также негативное влияние некоторых химических элементов.
к содержанию ↑
Эндометриома яичника
Подобные опухоли являются последствием эндометриоза. Содержимое эндометриоидного пузыря представлено кровяными сгустками коричневого оттенка, за что данную кисту прозвали «шоколадной».
В настоящее время отсутствует единое мнение о вероятных причинах формирования подобных образований яичников. Одна из версий гласит, что во время менструации кровь из маточной полости забрасывается в яичник вместе с клетками эндометрия, которые в дальнейшем разрастаются. Противоположная точка зрения основана на том, что во время проведения хирургического лечения по гинекологическим показаниям могут быть повреждены яичники или тело матки. В дальнейшем на травмированном участке образуется киста.
О том, что заболевание прогрессирует, обычно свидетельствуют боли в нижней части живота, усиливающиеся во время менструации, незначительное повышение температуры тела и трудности с зачатием.
к содержанию ↑
Из-за чего образуется киста у девушек
Киста малого таза у женщин – патология половой сферы, причины развития которой принято подразделять на гормональные и воспалительные.
Гормональные факторы:
- Нарушение работы щитовидной железы. Зачастую развитие кистозной опухоли происходит по гипотиреодному типу, когда снижается выработка гормона железы. Изменения гормонального фона не проходят бесследно для женского организма, оставляя след в форме кист яичников.
- Изменение менструальной функции — ранние (до 11 лет наступившие) и нерегулярные менструации.
- Проведенное лечение кисты в анамнезе. Ранее излеченная киста может спровоцировать рецидив на фоне изменения уровня определенных гормонов. Играют роль и нерегулярные медицинские обследования, а также нарушение врачебных предписаний после терапии первичной кисты.
- Увеличение массы тела. В процессе ожирения происходит изменение продуцирования различных групп гормонов, что неизбежно приводит к формированию кистозного пузыря.
Воспалительные процессы:
- Венерические заболевания;
- Воспаление яичников и маточных труб;
- Патологии тела матки;
- Ранее перенесенные аборты.
к содержанию ↑
Клиническая картина
Размеры кисты яичника определяют выраженность характерных признаков. Заставить беспокоиться могут такие симптомы, как:
- Болезненные ощущения и дискомфорт в нижней половине живота, пояснично–крестцовом отделе позвоночника на фоне полного покоя;
- Чувство давления на мочевой пузырь, а также прямую кишку и рядом расположенные органы;
- Участившиеся запоры и затруднение эвакуации каловых масс;
- Расстройства диспепсического характера, проявляющиеся тошнотой и, в некоторых случаях, приступами рвоты;
- Неврологические нарушения (слабость, апатия, нарушение работоспособности и бессонница);
- Увеличение и выпячивание живота, если сформирована киста яичника 4 см и более или образовалась киста обоих яичников;
- Повышение температуры тела до высоких отметок при нагноении пузырчатого новообразования в следствие инфицирования;
- Резкая болезненность, распространяющаяся на низ живота, при перекруте ножки цистоаденомы, обусловленная нарушением кровоснабжения кисты и яичника;
Известны случаи, когда внезапно происходит разрыв патологического образования. В результате серозное содержимое пузыря распространяется внутри брюшины, вызывая перитонит и, в особо тяжелых случаях, сепсис.
к содержанию ↑
Диагностика кисты яичников
Выявить наличие заболевания, определить вид новообразования и его диаметр возможно благодаря следующим диагностическим методам:
- Осмотр гинеколога с проведением пальпации живота в проекции тела матки и яичников.
- Трансабдоминальное и трансвагинальное УЗИ придатков (наружное и влагалищное). Специальный датчик позволяет точно диагностировать диаметр кистозного новообразования и отследить динамику его изменений.
- Компьютерная или магнитно-резонансная томография (КТ, МРТ), позволяющая получить объемное изображение пораженного яичника вместе с рядом расположенными органами. Данные методики позволяют установить форму и локализацию пузыря по отношению к соседним структурам, а также диагностировать признаки метастазировании при озлокачествлении процесса.
- Пункция брюшной полости через задний влагалищный свод с целью выявления или отсутствия крови.
В качестве диагностического приема показано проведение теста на беременность. Это связано с тем, что предполагаемый кистозный пузырь способен оказаться плодным яйцом, который зафиксировался вне полости матки (внематочная беременность). В данном случае не рассматривается вопрос о назначении консервативного лечения, так как пациентка нуждается в срочной хирургической помощи.
к содержанию ↑
Лечение кисты яичников
В зависимости от типа кистозной опухоли, ее воздействия на женский организм и общего состояния пациентки, могут быть использованы следующие способы лечения:
Консервативное лечение. Используется для торможения процесса роста образования и обеспечивает его самостоятельное рассасывание посредством нормализации гормонального фона. Считается методом, способствующим улучшению самочувствия пациентки и профилактике осложнений.
Данной терапии недостаточно в том случае, если имеет место ускоренный рост пузыря, появление у женщины объективных симптомов сдавливания сосудов, нервных волокон и соседних органов. Таковыми признаками могут быть резкая боль в животе, расширение вен нижних конечностей, затрудненное мочеиспускание и дефекация.
Медикаментозное лечение проводится с использованием гормональных и гомеопатических лекарственных средств, витаминных комплексов, физиотерапевтических методик. Основную роль при играют правильное питание и посещение занятий по ЛФК.
Оперативное лечение. Осуществляется посредством проведения лапароскопической или полостной операций.
При лапароскопии хирург проделывает в передней брюшной стенке отверстия небольшого диаметра. В одно из них вводится инструмент, при помощи которого хирург сдвигает внутренние органы, проводит иссечение или прижигание кисты яичника и прочие манипуляции. Киста в малом тазу сначала аккуратно удаляется, а затем ее фрагмент отправляют на гистологическое исследование.
Самым простым вмешательством считается удаление функциональных образований большого диаметра – их содержимое не несет в себе никакой опасности.
Полостная операция необходима, когда сформирована киста внутри яичника или произошло перекручивание ее ножки, так как подобная ситуация требует серьезного подхода.
Реабилитационный период после полостного вмешательства составляет около 10 – 12 дней. При проведении лапароскопии сроки восстановления сокращаются вдвое.
Рассматривая разновидности кист и их размеры важно учитывать, что зачастую данные образования имеют доброкачественную природу. От результатов гинекологической диагностики зависит дальнейшая тактика лечения. Нередко требуется хирургическое вмешательство.
Источник
Что такое киста яичника?
Киста яичника — это образование с жидкостью, возникающее в структуре яичника. Киста яичника не сопровождается патологическим ростом количества клеток. Зачастую появление кист яичников проходит бессимптомно. Выбор методики лечения зависит от вида кисты и тяжести заболевания. В большинстве случаев назначают гормональную и противовоспалительную терапию с обязательным контролем динамики размеров кисты.
Причины возникновения кисты яичника
Киста яичника представляет собой образование, наполненное жидкостью, не сопровождается патологическим ростом количества клеток. Киста яичника может возникнуть из-за гормональных изменений в организме женщины (в том числе при неконтролируемых применениях некоторых лекарственных препаратов). Также одной из причин являются воспалительные процессы на фоне других заболеваний.
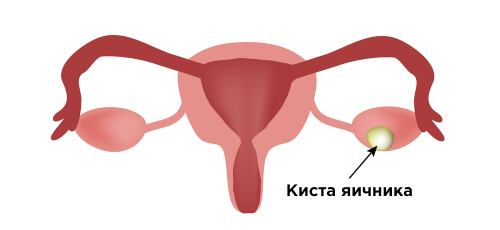
В ряде случаев она рассасывается сама, в иных ситуациях требуется медицинское вмешательство. Определить наличие кисты, ее тип, и назначить соответствующее лечение может только врач. Наличие кисты яичника может влиять на работу соседних органов, приводить к бесплодию. Разрыв кисты яичника может спровоцировать развитие кровотечения в брюшной полости, а также перитонит.
Бесплатное ЭКО по ОМС для жителей всех регионов РФ
Узнайте, как сделать ЭКО бесплатно в Петербурге и какие анализы для этого нужны. Даже если вы живете в другом городе, эта подробная инструкция будет вам полезна.
Симптомы кисты яичника
Зачастую появление кист яичников проходит бессимптомно. В такой ситуации патологию выявляют при сторонних обследованиях. Наличие кисты яичника можно предположить при следующих симптомах:
- маточные кровотечения, не связанные с менструациями;
- нарушения менструального цикла(по длительности, интенсивности, а также задержки менструаций);
- тянущие или ноющие боли внизу живота (могут проявляться также при сексуальных контактах и физических нагрузках);
- слабость, тошнота;
- нагрубание молочных желез (увеличение в размере и болезненность желез из-за нарушения оттока молока после родов);
- увеличение объема живота (при наличии больших кистозных опухолей).
Виды кист яичника
Функциональные кисты яичника (фолликулярные и лютеиновые) – одни из самых часто встречающихся. Их образование связано с нарушением овуляции. Большинство функциональных кист, как правило, спонтанно регрессируют без лечения в течение 60 дней, однако в некоторых случаях они могут достигать больших размеров и увеличивают риск кровоизлияния или разрыва капсула кисты.
- Фолликулярная киста развивается из зреющих фолликулов.
- Лютеиновая киста возникает в результате накопления жидкости в полости фолликула после овуляции.
Считается, что функциональные кисты не способны повредить предстоящей или текущей беременности. Однако их наличие и развитие, в этот важный для женщины момент, обязательно должен контролировать гинеколог.
Познакомиться с врачами клиники Euromed In Vitro

Эндометриоидная киста (эндометриома) – возникает вследствие эндометриоза яичника. Полость внутри такой кисты заполнена кровянистыми выделениями. Эндометриоидные кисты яичников всегда сопровождаются развитием спаечного процесса полости малого таза, что может приводить к бесплодию, нарушению функции мочевого пузыря и кишечника.
Как получить направление на ЭКО по ОМС в Санкт-Петербурге?
Пароовариальная киста – опухолевидное образование, формирующееся из придатка яичника. Это однокамерное полостное образование, возникающее при нарушении эмбриогенеза. Характеризуется бессимптомным течением, однако иногда при больших размерах кисты могут наблюдаться боли внизу живота и дизурические явления (нарушение мочеиспускания).
Дермоидная киста – вид доброкачественной опухоли, образующейся в яичнике. Требует оперативного вмешательства.
Диагностика кисты яичника
Диагностика кисты яичника может включать в себя:
- осмотр гинеколога, в ходе которых выявляется болезненность внизу живота, увеличение придатков;
- УЗИ трансвагинальным датчиком, визуализирующее кисту;
- пункция заднего свода влагалища (при осложненных кистах — чтобы выявить наличие крови или жидкости в брюшной полости);
- диагностическая лапароскопия (при подозрении на разрыв кисты или перекрут её ножки; во время лапароскопии киста может быть тут же удалена);
- компьютерная томография (для дифференциации кисты с другими новообразованиями);
- анализы крови, мочи, определение опухолевого маркера С-125).
Также рекомендуется провести тест на беременность или определение ХГЧ для исключения внематочной беременности.
Лечение кисты яичника
Способы лечения, лапароскопический метод удаления кисты яичника
Лечение кист яичника включает в себя три направления: консервативное, хирургическое и лапароскопическое. Выбор методики лечения зависит от вида кисты и тяжести заболевания.
- Консервативное лечение. В большинстве случаев назначают гормональную и противовоспалительную терапию с обязательным контролем динамики размеров кисты.
- Оперативное лечение. При отсутствии эффекта от консервативной терапии, при появлении таких осложнений, как разрыв кисты или кровотечение, показано проведение оперативного лечения.
- Лапароскопическое лечение. В настоящее время широко применяются лапароскопические методы хирургического лечения с целью сохранения неизменной ткани яичника для максимального поддержания репродуктивного потенциала женщины.
Восстановление организма после операции, как правило, происходит довольно быстро. Однако рекомендуется вести здоровый образ жизни и воздержаться от чрезмерных нагрузок. Нередко, в целях поддержания реабилитационного процесса, продолжается лечение гормональными препаратами. Их выбор и назначение целиком согласовывается с врачом.
- Познакомиться с врачами
- Врачи-хирурги клиники
- Суть метода ЭКО
Источник
Заболевания женских репродуктивных органов могут иметь бессимптомное течение. При этом патологии часто становятся случайными диагностическими находками во время планового гинекологического обследования. Иногда болезни половой системы проявляются бесплодием, болью в нижней части живота, нарушением менструации и другими расстройствами. Постепенно увеличивающаяся киста яичника может вызывать опасные осложнения, вроде перитонита. Это заболевание чаще всего возникает из-за гормональных нарушений, поэтому возможны профилактические мероприятия. При обнаружении факторов риска кисты яичника необходимо регулярно наблюдаться у гинеколога.
Общая информация
Киста яичника представляет собой доброкачественную структуру, заполненную жидкостью. По мере развития заболевания киста увеличивается из-за постоянной секреторной функции органа. Характерным симптомом заболевания является боль в нижней части живота. В большинстве случаев кисты яичника безвредны. В то же время крупные образования, постепенно наполняющиеся жидкостью, могут разорваться. При этом возникает воспаление брюшины, характеризующееся тяжелой симптоматикой.
В большинстве случаев кисты связаны с процессом овуляции. Речь идет о фолликулярных образованиях или кистах желтого тела. Другие распространенные типы патологии включают кисты эндометриальных клеток и дермоидные кисты. По симптоматике невозможно определить, какое именно образование возникло в органе, поэтому диагностика проводится с помощью специальных обследований. В редких случаях кисты являются предшественниками злокачественных опухолей.
В медицинской литературе кистой называют полость, содержащую жидкость. Некоторые кисты не изменяются в размерах, а другие быстро растут и разрываются со временем. Такие аномальные структуры могут формироваться в почках, печени, зубах, молочных железах и других органах. Сама по себе киста никак не связана с раком, однако содержимое некоторых образований может подвергаться злокачественному перерождению. Если небольшая киста не увеличивается со временем и не вызывает беспокойств, врачи прибегают к тактике наблюдения.
Кисты яичника относятся к самым распространенным гинекологическим заболеваниям. Эти аномальные структуры диагностируются примерно у 8% женщин до наступления менопаузы (до 50-55 лет). После менопаузы кисты выявляются у 15-18% женщин, причем в этом возрасте повышается риск злокачественного перерождения тканей. Также у пациенток, страдающих от расстройства менструального цикла, чаще обнаруживается кистозное поражение яичника.
Репродуктивные органы у женщин
Женская половая система представлена молочными железами, расположенными на передней поверхности грудной клетки, и тазовыми органами. Это взаимосвязанные структуры, необходимые для зачатия, вынашивания ребенка и развития организма в целом. Гормоны, выделяемые эндокринными железами, контролируют функции репродуктивной системы и поддерживают постоянство внутренней среды организма. Многие структурные заболевания женской половой системы обусловлены расстройством эндокринной регуляции.
Главными органами женской репродуктивной системы являются яичники. Это парные половые железы, расположенные в полости малого таза. С помощью фаллопиевых труб яичники соединены с полостью матки. Органы образованы соединительной тканью, корковым веществом и фолликулами. Ключевым периодом развития яичников является половое созревание, в процессе которого половые гормоны обуславливают созревание органов.
Функции яичников:
- Образование женских половых клеток. Во время овуляции зрелая яйцеклетка высвобождается из фолликула органа и попадает в маточную трубу, где происходит слияние мужских и женских половых клеток с образованием зачатка нового организма. Зародыш мигрирует в полость матки и прикрепляется к эндометрию. Если оплодотворение не происходит, яйцеклетка разрушается, а функциональный слой матки обновляется. Все эти процессы происходят во время менструального цикла.
- Выделение половых гормонов. Фолликул, из которого выходит яйцеклетка, превращается в желтое тело. Эта структура начинает вырабатывать гормоны, подготавливающие репродуктивную систему к вынашиванию ребенка. Эстрогены, андрогены и прогестины, выделяемые яичниками, необходимы для регуляции функций половых органов и других анатомических структур.
Яичники постепенно изменяются с возрастом. Происходит уменьшение количества активных фолликул, изменение объема выработки гормонов. После наступления последнего менструального цикла (менопаузы) репродуктивные функции органа редуцируются.
Классификация
Гинекологам известно несколько видов кист яичника, отличающихся размером и содержимым. Размер самых мелких образований не превышает нескольких миллиметров, в то время как крупные кистозные структуры могут достигать 15-20 сантиметров. Классификация болезни необходима для оценки возможных осложнений и подбора методов лечения.
Основные виды:
- Фолликулярная киста – небольшая структура с жидким содержимым, стенки которой образованы редуцированным фолликулом. Такая патология формируется при нарушении гормонального фона. Аномальный фолликул может продолжать наполняться жидкостью и увеличиваться.
- Киста желтого тела – патологическая структура, образующаяся на поздних стадиях менструального цикла. В норме желтое тело редуцируется после исполнения собственных функций, однако эндокринное расстройство может спровоцировать рост кисты с наполнением структуры секретом железы.
- Дермоидная киста – структура, которая может содержать волосы, кожу, зубы и другие ткани. Причиной формирования такого недуга является нарушение регуляции эмбриональных клеток. В редких случаях содержимое такой кисты превращается в злокачественную опухоль. Крупные дермоидные кисты чаще становятся причиной перитонита.
- Эндометриоидные кисты. Этот вид заболевания образуется при миграции клеток внутренней выстилки матки. Содержимое подобной кисты обычно представлено свернувшейся кровью.
- Цистаденомы – доброкачественная опухолевидная структура, состоящая из эпителиальных тканей. Содержимое цистаденомы может быть представлено водянистой жидкостью.
Для определения типа патологии врачу могут потребоваться результаты биопсии.
Причины возникновения
Доброкачественные структуры яичника могут быть самостоятельными заболеваниями или осложнениями других патологических процессов. Точные механизмы образования кист неизвестны, однако ученые связывают эту патологию с работой эндокринной системы, регуляцией эмбриональных клеток и функциями яичников.
Возможные причины:
- Расстройство гормонального фона, возникающее из-за раннего наступления менструации, нарушения овуляции и функциональной недостаточности яичника. При этом может уменьшиться уровень гормонов, контролирующих редуцирование фолликула и желтого тела,
- Хирургические вмешательства в области малого таза, вроде искусственного прерывания беременности.
- Патологии эндокринных органов: недостаточная активность щитовидной железы, расстройство надпочечников.
- Воспалительные и инфекционные заболевания яичников.
- Врожденные нарушения развития яичников, связанные с влиянием генетических мутаций.
Уточнение причины патологии позволяет подобрать наиболее эффективное лечение.
Факторы риска
Врачи также учитывают влияние различных патологических факторов на функциональную ткань (яичника). Разные формы предрасположенности к болезни могут быть связаны с образом жизни, индивидуальным анамнезом и наследственностью пациентки.
Возможные факторы риска:
- заболевания репродуктивных органов, вроде разрастания эндометрия;
- инфекции и травмы органов тазовой полости;
- позднее наступление менопаузы;
- обнаружение кистозного поражения яичника у близкой родственницы пациентки.
Учет факторов риска необходим для проведения профилактики.
Патогенез
В среднем менструальный цикл длится 28 дней. В первую фазу цикла выделяется большое количество фолликулостимулирующего гормона, необходимого для подготовки яичника к овуляции. В результате происходит созревание одного доминантного фолликула в яичнике, сопровождающееся выработкой эстрогена и лютеинизирующего гормона. В конечном итоге это приводит к выходу женской половой клетки в маточную трубу. При избыточной продукции фолликулостимулирующего гормона и дефиците лютеинизирующего гормона в яичнике образуется фолликулярная киста. Непрекращающаяся эндокринная стимуляция провоцирует последующий рост этого образования. Сохранение в кисте клеток, выстилающих фолликул, может привести к избыточной выработке эстрадиола и нарушению менструального цикла.
В норме отсутствие оплодотворения в течение 14 суток после овуляции провоцирует редукцию желтого тела. Если беременность наступает, желтое тело продолжает выделять прогестерон в течение 5-9 недель, вплоть до окончательного разрушения через 14 недель. При нарушении редукции этой структуры на месте желтого тела формируется киста. Разрыв этого образования сопровождается кровотечением и острой болью.
Симптомы
В большинстве случаев заболевание не проявляется симптоматически. Тем не менее, некоторые кистозные структуры могут нарушать функции яичника и вызывать неприятные ощущения.
Возможные симптомы и признаки:
- болезненность внизу живота со стороны пораженного яичника (правая или левая абдоминальная область);
- ощущение тяжести в области живота;
- вздутие живота;
- тошнота;
- нерегулярные и обильные маточные кровотечения;
- отсутствие овуляции;
- рост волос на теле по мужскому типу;
- асимметрия живота.
Бессимптомные кисты выявляются при гинекологическом осмотре. При возникновении резкой боли в животе, головокружения, рвоты и бледности кожных покровов необходимо обратиться за врачебной помощью, поскольку такие симптомы могут указывать на разрыв оболочки кисты и кровотечение.
Диагностика
При появлении симптомов недуга необходимо записаться на прием к гинекологу. Врач расспросит женщину о жалобах и изучит анамнестические данные для выявления факторов риска болезни. Следующим этапом диагностики является общий осмотр органов малого таза, включающий пальпацию анатомических структур. При обнаружении признаков кистозного поражения яичника гинеколог назначает инструментальные и лабораторные исследования.
Дополнительная диагностика:
- Ультразвуковое обследование. Врач вводит специальный датчик во влагалище для получения изображения яичников. Отражения ультразвуковых волн создают изображение органов на мониторе. УЗИ яичников является наиболее достоверным методом диагностики кисты. Эта безболезненная и безопасная процедура используется для первичного обнаружения болезни и контроля результатов лечения. При необходимости датчик вводится через переднюю брюшную стенку (трансабдоминальный доступ).
- Пункция заднего свода влагалища (кульдоцентез). Это безопасная диагностическая процедура необходима для обнаружения осложнений болезни. Врач обрабатывает кожу свода влагалища антисептиком, производит обезболивание тканей и прокалывает кожу длинной иглой. Проводится аспирация свободного содержимого малого таза. Брюшная полость может содержать кровь или экссудат. Полученный материал исследуют в лаборатории для исключения наличия аномальных клеток.
- Анализ крови. В процедурном кабинете медсестра производит забор венозной крови и отправляет материал в лабораторию. Специалисты оценивает количество и соотношение форменных элементов, а также определяют концентрацию половых гормонов. Этот анализ необходим для установления причины недуга. Также специалисты могут обнаружить в крови пациентки онкологический маркер, указывающий на рост злокачественного новообразования в яичнике.
- Диагностическая лапароскопия – малоинвазивное хирургическое вмешательство. Врач обрабатывает кожу операционного поля антисептиком, производит обезболивание и делает небольшой разрез в области передней брюшной стенки. В полученное отверстие вводятся инструменты для осмотра яичника и брюшной полости. При необходимости хирург удаляет яичник. Гистологическое исследование удаленного органа позволяет поставить точный диагноз.
- Компьютерная или магнитно-резонансная томография – наиболее точные методы визуальной диагностики. Пациентку просят снять металлические предметы, лечь на стол томографа и сохранять неподвижность. Результаты КТ и МРТ представляю собой послойные изображения анатомических структур, дающие возможность оценить расположение и размер патологической области.
Методы диагностики зависят от первичных клинических данных. Гинеколог обязательно исключает заболевания с похожей симптоматикой, вроде внематочной беременности.
Лечение
Выбор схемы лечения зависит от возраста и индивидуального анамнеза женщины. Необходимо предотвратить развитие осложнений и сохранить репродуктивные функции. При мелких функциональных кистах гинеколог назначает медикаментозную терапию и постоянное наблюдение.
Медикаментозные назначения:
- Оральные контрацептивы – лекарственные вещества, влияющие на уровень женских половых гормонов. Гинеколог назначает курс таких лекарств примерно на 2-3 месяца приема. Проводится регулярный контроль состояния кисты с помощью УЗИ органов малого таза.
- Дополнительные медикаменты: витаминные комплексы и обезболивающие средства.
Параллельно с медикаментозным лечением гинеколог может назначить физиотерапию. Эти процедуры предотвращают развитие воспалительного процесса и устраняют болевые ощущения. Если консервативное лечение не дает результатов, назначается оперативное вмешательство. Лапароскопические операции позволяют удалять патологические структуры с минимальными рисками.
Варианты хирургического лечения:
- Удаление кисты с сохранением здоровой ткани яичника. Хирург осторожно вылущивает патологическое образование и устраняет возникшее кровоизлияние. Такая операция позволяет сохранить репродуктивные функции органа.
- Радикальное удаление яичника. Такое лечение назначается при очень крупных кистах, осложнении заболевания и при подозрении на злокачественное новообразование.
- Удаление яичников, матки и шейки органа для предотвращения злокачественного перерождения тканей. Такое лечение обычно назначают женщинам в возрасте от 50 лет, когда нет необходимости в сохранении репродуктивной функции.
После лечения проводится реабилитация. Гинеколог регулярно назначает обследования для исключения послеоперационных осложнений.



