Глазное давление при климаксе

Эстрогенные влияния при климактерическом синдроме. Внутриглазное давление при климаксеУровень эстрогенных влияний подвержен широким индивидуальным колебаниям и в более поздние сроки переходного периода. Продолжающиеся эстрогенные влияния у 40% женщин сохраняются в пределах 14—15 лет постменопаузы. Источниками продолжающихся эстрогенных влияний, как указывалось, может служить Очаговая или диффузная гиперплазия клеток стромы яичников, продуцирующих эстрогены, или их предшественники. Кроме того, рассчитано, что, как и в репродуктивной фазе, от 4 до 10 мкг из содержащихся в суточной моче эстрогенов могут являться продуктами экстрагландулярной выработки C19-стероидов, подвергающихся ароматизации в периферических тканях с последующим образованием эстрона из андростендиона. Приведенные данные согласуются с установленным нами ранее фактом повышения уровня экскреции с мочой 17-КС при переходе от первой ко второй фазе климактерия [Вихляева Е. М.]. Аналогичные изменения отмечены и в процессе обратного развития климактерического синдрома, что указывает на определенную роль в течение климактерического периода компенсаторных механизмов, связанных, в частности, с андрогенной функцией надпочечников.
В первые годы постменопаузы содержание андростендиона и тестостерона в плазме подвержено выраженным циркадным ритмам, что подтверждает надпочечниковую природу их образования. По Campbell, содержание андростендиона в плазме крови выше у женщин, не страдающих приливами жара, в сравнении с больными, у которых наблюдается климактерический синдром, а количество тестостерона одинаково в каждой из этих групп. Данные двукратного динамического обследования с помощью уроцитограммы и биохимического определения уровня выделения с мочой эстрогенов и 17-КС фракционно позволили Waard и соавт. проследить у некоторых женщин нарастание уровня эстрогенных влияний в менопаузе, в наибольшей степени выраженное при избыточной массе тела. Было отмечено, что повышение уровня экскреции эстрогенов сочеталось со значительным снижением экскреции этиохоланолона и андростерона. Осложнение течения климактерия при климактерическом синдроме может сочетаться и с изменениями внутриглазного давления. При обследовании, проведенном А. В. Супрун и Н. Е. Логиновой у 950 здоровых женщин и 200 больных с этим синдромом в возрасте 40—60 лет, у 11,5% из числа последних выявлена симптоматическая интраокулярная гипертензия, у 6%—первичная глаукома. В то же время, по данным обследования 950 женщин при физиологическом течении климактерия, первичная глаукома была диагностирована лишь в 1,6% наблюдений. Нередко можно встретиться с тенденцией к трактовке разбираемых нарушений возрастной перестройки женского организма как своеобразного невроза. Однако на начальных этапах развития климактерического синдрома подобное утверждение не всегда обосновано. С нашей точки зрения это понятие более применимо к длительно текущим тяжелым формам заболевания, а также к тем его вариантам, при которых существует непосредственная связь между появлением вегетоневротических нарушений, нередко в сочетании с внезапным прекращением менструаций, и воздействием чрезвычайного раздражителя, например психической травмы и др. Функциональные нарушения фиксируются при этом в своеобразный динамический стереотип, действительно соответствующий представлению о классическом неврозе. Появление приливов и других вегетоневротических нарушений у женщин более молодого возраста, особенно до 40 лет, патогенетически чаще бывает связано не с климактерием, а с первичными гипо-таламическими нарушениями. — Также рекомендуем «Клиника и проявления климакса. Надпочечники при климактерическом синдроме» Оглавление темы «Климакс — климактерический синдром»:
|
Источник
Наши глаза — довольно хрупкий орган: достаточно потереть их грязными руками, чтобы занести инфекцию, способную вызвать воспаление. Кроме того, глазное яблоко имеет собственное давление, которое называется офтальмотонус. Если оно повышается или понижается, то это говорит о наличии патологии и требует лечения.

Офтальмотонус — это давление, которое оказывает содержимое глазного яблока (стекловидное тело и глазная жидкость) на его стенки, а также на роговицу и склеру. Когда внутриглазное давление, или ВГД, в норме, человека ничего не беспокоит. Но бывают ситуации, когда офтальмотонус снижается или, наоборот, поднимается, и такие скачки опасны для здоровья глаз. В случае повышенного ВГД наиболее частое последствие — развитие глаукомы, опасного заболевания, приводящего к слепоте. Эта болезнь — настоящая «глазная чума» 21 века, с которой активно борется весь мир. А как узнать, какое давление внутри глаза? От чего оно зависит и как обеспечить его нормальное состояние — расскажем в нашей статье.
Норматив офтальмотонуса
Постоянная принятая норма давления внутри глаз у взрослого человека лежит в диапазоне от 10 до 22 мм рт. ст. (в среднем у большинства людей эти показатели равны 15-17) и характеризуется постоянством. В течение одних суток давление колеблется лишь в пределах 3-4 мм рт. ст. — утром обычно бывает выше, чуть снижаясь к вечеру. Постоянство необходимо для стабильной работы внутренних оболочек глаза, особенно сетчатки, и зависит от целого ряда физиологических механизмов, отвечающих за регулировку наполнения сосудов внутри глаза кровью, приток и отток водянистой влаги. Помимо этого, нормальный офтальмотонус важен для поддержания оптических свойств сетчатки.
Какие значения давления указывают на наличие патологии
В ситуации, когда ВГД имеет повышенные значения, это знак бить тревогу, так как его увеличение свидетельствует о наличии глаукомы в разных стадиях. Вот таблица, по которой можно узнать о том, насколько Вам угрожает опасность этой болезни
1. Нормой считается значение от 10 до 22 мм рт. ст. (обычно 15-17).
2. Давление от 22 до 25 мм ртутного столба может свидетельствовать о первичных признаках глаукомы, и в этом случае нужно пройти тщательное обследование.
3. Цифра 25-27 мм ртутного столба с большой долей вероятности подтверждает наличие начальной стадии глаукомы.
4. При уровне офтальмотонуса 27-30 единиц можно говорить о том, что глаукома активно развивается.
5. Значение ВГД выше 30 мм рт. ст. означает тяжелую степень развития заболевания.
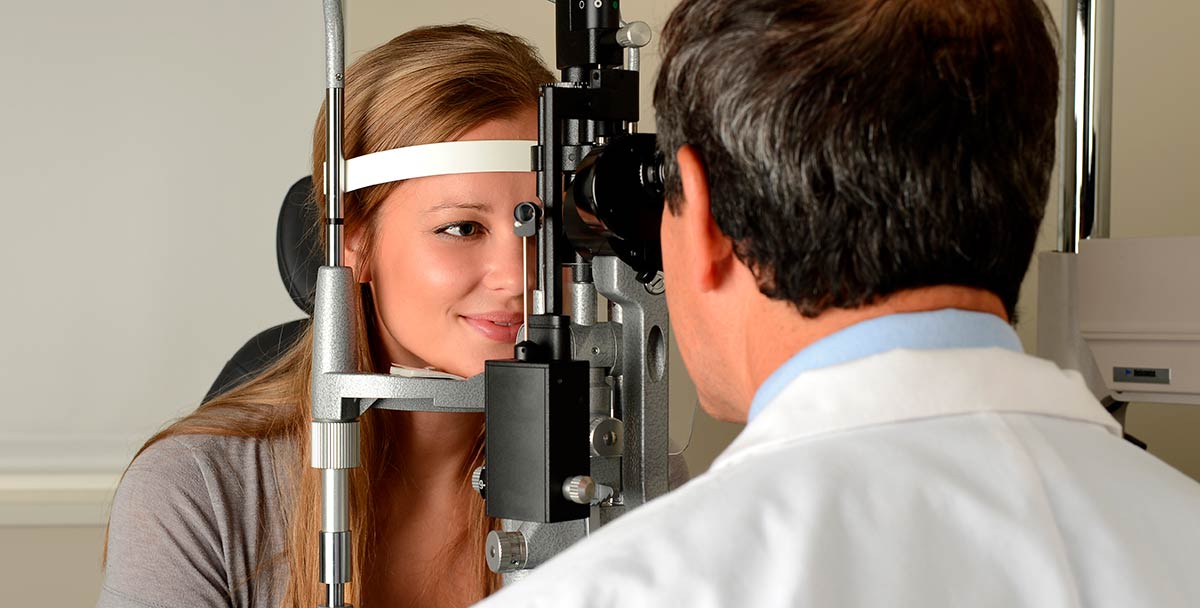
Напоминаем, изменение давления внутри глаз в течение дня не должно превышать норму 3-4 мм рт. ст. — утром выше, к вечеру ниже. А какие факторы могут послужить поводом для обращения к специалисту, чтобы проверить глазное давление?
Симптомы, указывающие на наличие повышенного ВГД
Итак, врачи советуют обратить внимание на следующие явления, которые могут свидетельствовать об увеличенном офтальмотонусе. Особенно внимательным к здоровью глаз следует быть людям, у которых в семье уже есть родственники, болеющие глаукомой:
- болевые ощущения в висках и над бровями при поднятии глаз вверх, особенно в вечернее время;
- частые головные боли и невозможность избавиться от них даже с помощью лекарственных средств;
- полопавшиеся сосуды на белке глаза;
- сильная усталость глаз к вечеру, неприятные ощущения при взгляде вверх или в стороны;
- затуманивание зрения после ночного сна, когда требуется время, чтобы оно пришло в норму;
- быстрая утомляемость глаз во время зрительной работы;
- снижение четкой видимости при переходе из светлого помещения в более темное.
Вот основные симптомы так называемой гипертонии глаз, на которые врачи советуют обращать внимание, тем более при предрасположенности к глаукоме. Если они повторяются регулярно, то это повод обратиться к специалисту для доскональной проверки органов зрения.
Факторы риска, которые могут являться причиной повышения ВГД
Увеличение давления внутри глазного яблока может быть вызвано также некоторыми общими болезнями человека. Именно поэтому врач собирает подробно все данные о Вашем образе жизни, наследственных заболеваниях, и даже о том, какими занятиями Вы любите увлекаться, чтобы точно установить клиническую картину. Например, повышение офтальмотонуса могут спровоцировать нарушения в работе внутренних систем или органов.

1. Сахарный диабет. Это группа эндокринных заболеваний, характеризующаяся повышением сахара в крови, а также неспособностью поджелудочной железы вырабатывать гормон инсулин. В организме наблюдаются постоянные скачки сахара от нормального уровня до высокого или, наоборот, низкого. В связи с этим начинаются проблемы с состоянием сосудов, вызывающие увеличение артериального и внутриглазного давления.
2. Вегетососудистая дистония. Лица, страдающие ВСД, могут предъявлять жалобы на перебои в работе сердца, снижение или скачки артериального давления, а также на головную боль и головокружение. При этом нарушается работа многих систем организма. ВСД также способна стать причиной повышения офтальмотонуса.
3. Болезни сердечно-сосудистой системы. Их список довольно обширен. Это могут быть атеросклероз, врожденный порок сердца, нарушение эластичности сосудов, варикоз и множество других недугов, затрагивающих нормальное функционирование сердца и кровеносных сосудов.
4. Заболевания почек. Выраженный и длительно протекающий гломерулонефрит, а также сморщенная почка могут привести к возникновению поражений сетчатки и давлению повышенному глазному.
5. Наличие увеита, астигматизма, дальнозоркости и некоторых других нарушений также может послужить причиной повышения ВГД.
6. Посттравматическая глаукома. Возникает после механического или химического повреждения органов зрения.
7. Длительное времяпрепровождение за монитором компьютера. Исследования ученых уже давно подтвердили факт, что долгое нахождение перед экраном и напряженная зрительная работа могут спровоцировать повышение офтальмотонуса. Глаза находятся в постоянном напряжении, человек начинает моргать в несколько раз реже, может разболеться голова и увеличиться ВГД.
Мы перечислили несколько факторов, которые могут вызвать повышенние внутриглазного давления. Кроме того, к группе риска относятся люди старше 40 лет, так как чем старше возраст, тем чаще встречается заболевание. Однако может наблюдаться повышенное глазное давление и у детей, поэтому родителям следует проявлять бдительность. Если у него присутствуют какие-либо нарушения зрения (близорукость, астигматизм, синдром «ленивого глаза» и прочие), то это повод, чтобы держать на контроле показания глазного давления у детей.
Каким образом измеряют глазное давление?
В домашних условиях пациент может применять только один доступный ему способ — пальпирование через веки глазного яблока, на ощупь определяя степень его плотности. Если давление в норме, то при аккуратном надавливании под пальцами должен ощущаться в меру упругий круглый шар. При повышенном ВГД он будет достаточно твердым и не склонен к деформации, а при пониженном, наоборот, проминаться. Конечно, такой способ не дает верных показаний и может использоваться лишь для понимания приблизительного состояния, хотя люди, страдающие повышенным ВГД, со временем приобретают необходимые навыки. Точные же данные можно узнать в кабинете врача, где он проведет осмотр с помощью специальных приборов, а также исследует Ваше глазное дно.
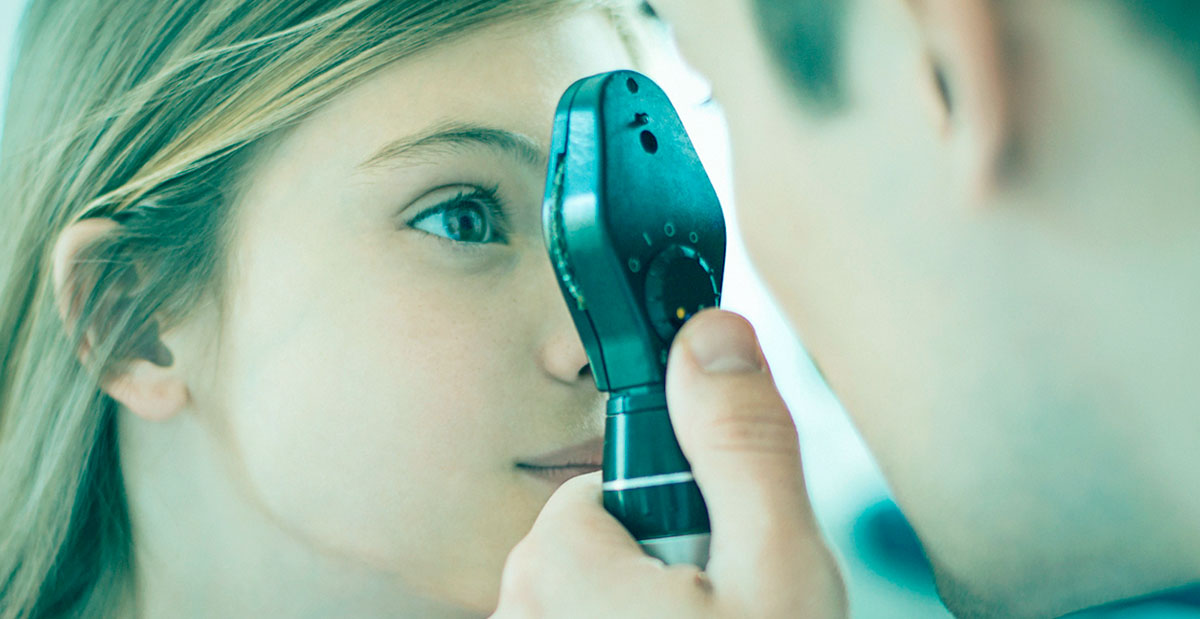
Тонометрический метод измерения. Проводится с помощью тонометра. Их бывает несколько видов, но самые известные и распространенные — тонометр Маклакова и тонометр Гольдмана. Мы не будем вдаваться в технические подробности и описание процедуры измерения, важно лишь то, что эти способы помогут определить точное внутриглазное давление.
Бесконтактные тонометры. Сложные электронные приборы, которые применяют сегодня все чаще, так как этот способ дает еще более точные показания. Если с помощью первых двух тонометров производится непосредственное воздействие на глаз, используются лекарства для анестезии роговицы, так как происходит физическое воздействие на орган зрения, то при помощи бесконтактного тонометра измерения проводятся посредством струи воздуха, направленной на роговицу.
Какие еще последствия могут возникнуть при повышенном давлении?
В большинстве случаев увеличение ВГД приводит именно к глаукоме, но бывают случаи, когда оно провоцирует также следующие нарушения:
- отслоение сетчатки — процесс отделения сетчатой оболочки глаза от сосудистой. В здоровом глазу они тесно соприкасаются. В результате отслойки сетчатки наступает заметное снижение качества зрения;
- оптическая нейропатия — частичное или полное разрушение нервных волокон, которые отвечают за передачу изображения в мозг. Это может привести к искажению цветового зрения.
Два этих глазных нарушения, наряду с глаукомой, при несвоевременном вмешательстве приводят к слепоте практически в 100% случаев. Вот почему так важно следить за давлением внутри глаз, особенно в возрасте после 40 лет.
Лечение высокого глазного давления
На сегодняшний день самым распространенным и доступным способом снижения увеличенного офтальмотонуса является применение специальных капель, которые нормализуют его. Но нужно также учитывать причины, которые спровоцировали повышение ВГД, по возможности занимаясь их устранением или лечением.
Помимо капель, существует также еще несколько методов борьбы с высоким глазным давлением. Окулист может назначить физиотерапевтические процедуры (вакуумный массаж, цветоимпульсная терапия и прочие), которые проводятся в условиях стационара.

Наиболее кардинальным способом нормализации давления является хирургическое вмешательство. Их тоже существует несколько видов: гониотомия, трабекулэктомия и самый передовой метод — лазерная операция. С помощью луча лазера открываются пути оттока внутриглазной жидкости, вследствие чего снижается и офтальмотонус. Но, к сожалению, для проведения операции пациент должен соответствовать определенным требованиям, и не каждый под них подходит. В любом случае метод лечения подбирается индивидуально в зависимости от возраста, степени тяжести заболевания, индивидуальных особенностей организма.
Профилактика глазного высокого давления
Что делать, если Вы входите в группу риска? В первую очередь, скорректировать свое питание, таким образом способствовать стабильности ВГД. Необходимо минимизировать потребление соли, сахара, быстрых углеводов и включить в ежедневный рацион следующие продукты: горький шоколад, орехи, яйца, овощи и фрукты красного цвета. Также необходимо поддерживать в организме достаточное количество витаминов группы Е, аскорбиновой кислоты и бета-каротина.
Помимо питания, нужно также выполнять несложные рекомендации врачей, придерживаясь правильного образа жизни: чаще проводить время на свежем воздухе, отказаться от курения и алкоголя, не употреблять продукты, содержащие повышенное количество холестерина, не проводить длительное время за экранами гаджетов и компьютера, выполнять специальную гимнастику для глаз.
Глаза — наше окно в мир, с их помощью человек воспринимает до 90% окружающей информации, вот почему важно сохранить их здоровье в порядке до старости. При появлении дискомфорта в глазах следует не медлить и записаться на прием к врачу. Желаем крепкого здоровья и хорошего зрения!
Источник
2/3 случаев приобретенной слепоты случается у женщин.
3/4 случаев приобретенной слепоты можно вылечить или предупредить.

Состояние глаз с возрастом ухудшается. У женщин в большинстве случаев начало изменений приходится на период менопаузы. В вашей силе сделать эти изменения менее неудобными и серьезными, зная, чего ожидать и как справляться с возрастными изменениями зрения или состояния глаз.
Причиной того, что качество зрения наиболее уязвимо в периоды гормональных колебаний (пубертата, беременности, использования оральных контрацептивов и менопаузы), является то, что в глазах находятся рецепторы эстрогена, на которые влияет уменьшение или увеличение количества эстрогена в крови. Количество андрогенов также влияет на состояние глаз.
Наиболее сильным изменениям зрение подвергается именно в период менопаузы, будь то вследствие гормональных колебаний, или же наложения эффекта уменьшения выработки гормонов на естественные процессы старения.
Каким же образом может измениться зрение в период менопаузы и какие шаги можно предпринять в этом случае?
Синдром сухого глаза
Сухость слизистых оболочек — один из частых симптомов менопаузы. Это изменение затрагивает и слизистую оболочку глаз. И связано оно, в первую очередь, с уменьшением количества андрогенов. При синдроме сухого глаза в слезных железах не производится достаточно слез, либо слезы не имеют надлежащей консистенции и испаряются слишком быстро. При этом глаза чешутся, опухают и краснеют, так, что кажется, будто вы только что плакали. Может также отмечаться повышенная чувствительность к свету и нечеткость зрения. Синдром ухудшается в сухом климате или при недостаточной влажности воздуха окружающей среды. Некоторые лекарства, такие как антидепрессанты или антигистамины тоже могут вызвать синдром сухого глаза или усугубить состояние.
Что можно сделать?
- Использовать увлажняющие глазные капли (искусственная слеза), гели и мази, временно облегчающие покраснение и сухость, заменяя собой настоящую слезную жидкость. Врач может также прописать противовоспалительные медикаменты с циклоспорином для лечения воспаленных глаз.
- На улице желательно носить обычные или солнечные очки, особенно в сухую солнечную погоду. Это предотвратит глаза от чрезмерной сухости.
- В помещении полезно использовать увлажнитель воздуха.
- Если вы пользуетесь контактными линзами, то на время лечения желательно отказаться от их ношения и перейти на очки или сократить время ношения линз до минимума.
- Определенную эффективность в лечении синдрома сухого глаза показали добавки с Омега-3 или увеличение употребления жиров Омега-3 в рационе.
Катаракта
Катаракта — это помутнение хрусталика глаза, нарушающее качество зрения. Катаракта стоит на первом месте в мире среди всех причин слепоты. Это расстройство довольно часто встречается у пожилых мужчин и женщин, причем женщины в постменопаузальный период подвержены риску больше, чем мужчины в таком же возрасте. Симптомы включают в себя помутнение или расплывчатость зрения, потускнение цветового восприятия, болезненную реакцию на яркий свет, ослабление ночного зрения, двоение в глазах.
Что можно сделать?
- Для начала попробуйте поменять очки, новые очки могут улучшить ваше зрение.
- Увеличьте уровень освещения дома и на работе, на улице используйте антибликовые очки, пользуйтесь лупой, чтобы видеть мелкий шрифт или мелкие предметы.
- Катаракта может быть вылечена как хирургическими, так и не хирургическими методами, если прочее лечение или манипуляции не принесли эффекта, а катаракта значительно ухудшает качество вашей жизни. Хирургическое лечение катаракты представляет собой операцию по замене помутневшего хрусталика на искусственный.

Глаукома
Глаукома представляет собой повреждение зрительного нерва, что приводит к повышенному внутриглазному давлению, застою внутриглазной жидкости и к ухудшению зрения вплоть до слепоты. Глаукома держит второе уверенное место в мире среди всех причин слепоты.
В начальной стадии глаукома может развиваться бессимптомно, но, прогрессируя, начинает ухудшать зрение, начиная с периферического зрения, и без надлежащего лечения может привести к полной потере зрения. Риск развития глаукомы находится в прямой зависимости от возраста, а у женщин возрастает с приближением к менопаузе. И, опять же, женщины от глаукомы страдают чаще, чем мужчины.
Симптомы глаукомы включают в себя помутнение зрения, появления радужного гало вокруг источников яркого цвета, глазные и головные боли и сопровождающая их тошнота или рвота.
Что можно сделать?
Лечение глаукомы тем более успешно, чем ранее она выявлена и чем быстрее начато лечение. В раннем обнаружении глаукомы поможет регулярное посещение окулиста, особенно после 40 лет. В лечении глаукомы помогают:
- Лекарства, включая таблетки и глазные капли. Они эффективны только при ранних стадиях глаукомы. Помогают ослабить внутриглазное давление и снизить выработку внутриглазной жидкости.
- Лазерная хирургия (трабекулопластика). Эта процедура с применением высокоинтенсивного светового пучка помогает наладить отток лишней жидкости из глаза.
- Хирургическое вмешательство, при котором делается небольшое отверстие под конъюнктивой с целью оттока жидкости из глаза. Операция показана при недостаточной эффективности медикаментозного лечения и лазерной хирургии.
Возрастная макулярная дистрофия сетчатки
Дистрофия сетчатки – это заболевание, как правило, возрастное, проявляющееся потерей центрального зрения. То есть зрения, которое необходимо, чтобы читать, водить машину, распознавать лица и выполнять основную часть других повседневных дел. В 66% случаях оно случается у женщин после 50 лет.
Симптомы дистрофии сетчатки: искривление видения прямых линий, расплывчатость зрения или появление «слепых» или темных пятен, при прямом взгляде на объект изменение объектами формы, цвета, размера или исчезновение их из поля зрения, потускнение цветов, трудности при чтении.
В настоящее время применяется ряд эффективных методов лечения макулярной дистрофии лазерной терапией и другими видами современной терапии. Лечение тем эффективнее, чем раньше оно выявлено.
Как мы видим, большинство случаев возрастных изменений зрения можно если не вылечить полностью, то предупредить или хотя бы значительно замедлить их развитие. Будете ли вы в пожилом возрасте хорошо видеть или значительно ухудшите качество своей жизни – зависит в первую очередь от вас самих. Какие усилия для этого нужны? Здоровый образ жизни и посещение офтальмолога раз в полгода. Реально? Вполне.
Источник

