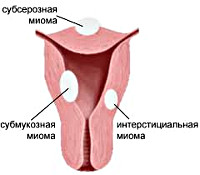
Интерстициальная миома матки на передней стенке матки

Миоматозным узлом называют образование доброкачественного характера, сформированное по передней или задней стенки матки, в толще шейки или снаружи матки. По-другому заболевание называют лейомиомой, миомой или фибромой. Патология нередко диагностируется у женщин после тридцати лет. При наступлении менопаузы узлы по передней или задней стенке матки обычно регрессируют.
Особенности вида миомы матки
Миома матки включает несколько разновидностей и промежуточных вариантов. Стенка матки состоит из трёх слоёв.
- Параметрий. Это наружный слой маточной стенки, включающий брюшину и околоматочную клетчатку.
- Эндометрий. Данный слой стенки матки по-другому называется внутренним. Эндометрий представлен базальным и функциональным слоем. Функциональный слой нарастает и отторгается каждый цикл под воздействием гормонов. Базальный слой обеспечивает рост функционального.
- Миометрий. Является источником описываемой опухоли. В мышечном слое маточной стенки локализуются миоматозные узлы.

Миоматозные узлы представлены различными видами.
- Интерстициальный или интрамуральный миоматозный узел. Данная разновидность формируется в мышечной маточной стенке, например, передней или задней. Если опухоль не выходит за пределы миометрия, такой узел называется интрамуральным.
- Субмукозный узел находится внутри под слизистой оболочкой стенки матки.
- Субсерозный узел локализуется непосредственно под серозной оболочкой снаружи органа.
- Забрюшинный узел растёт из нижних отделов, например, шеечной части.
- Интралигаментарный узел располагается между листками широкой связки.
Миоматозные интерстициальные узлы по передней стенке матки, а также интрамуральные новообразования являются самыми распространёнными вариантами патологии.

Узлы могут развиваться:
- в теле матки;
- в шеечной части.
По количеству и размеру миоматозные узлы могут быть:
- единичными и множественными;
- большими, средними и малыми.
Миома матки малых размеров обычно прогрессирует бессимптомно, что затрудняет её диагностику и лечение.
Узлы прикрепляются к маточной стенке:
- на ножке;
- на широком основании.
Интерстициальный миоматозный узел, располагающийся по передней или задней стенке матки, является гормонозависимой патологией. Данный вид выявляется примерно в 60% случаев от общего количества узлов. Лишь 5% интерстициальных или интрамуральных узлов локализуются в шеечной части.

Интерстициальные узлы представлены несколькими формами.
- Интрамуральные миомы не выходят за границы передней или задней стенки матки.
- Интерстициально-субмукозные новообразования растут внутрь маточной полости.
- Интерстициально-субсерозные опухоли прогрессируют наружу или в сторону брюшины.
Обычно при обследовании выявляется множественная интерстициальная форма миомы, имеющая образования как малого, так и большого размера разной локализации и возраста. Характеристикой небольших узлов является латентное течение.
Обычно интерстициальные миоматозные узлы по передней стенке матки развиваются бессимптомно. Локализация миомы внутри маточной стенки вызывает нарушение сократительной функции, что становится причиной характерной клинической картины.
Причины роста
Миома матки любой разновидности прогрессирует вследствие гормональных нарушений. Интерстициальная миома формируется еще во время эмбриональной закладки половых органов девочки. Установлено, что миома тела матки взаимосвязана с повышенным уровнем гормонов эстрогенов, запускающим процессы пролиферации гладкомышечных клеток.
Однако в современной гинекологии также разрабатываются и другие гипотезы, объясняющие возникновение новообразований тела матки. В частности, в качестве причины специалисты рассматривают гиперплазию мышечных клеток.
Этиология и патогенез такого заболевания, как миома матки, недостаточно изучены. В современной гинекологии активно разрабатываются три гипотезы:
- врождённые особенности строения маточной стенки, обусловленные внутриутробными нарушениями развития;
- опухоль мышечной стенки матки рассматривается некоторыми авторами как гиперплазия, а не опухолевое образование;
- приобретённая патология, развивающаяся вследствие многократных хирургических вмешательств.
Интерстициальная или интрамуральная миома матки проходит несколько этапов развития:
- появление зоны усиленного роста в области локализации спиральных артерий матки мелкого калибра;
- прогрессирование микроскопического узелка;
- оформление новообразования макроскопически.
Спровоцировать рост интерстициальной или интрамуральной миомы по передней и задней стенке матки могут следующие факторы:
- эндокринные нарушения;
- многократные хирургические манипуляции;
- лишний вес;
- недостаток физической активности;
- повышенное давление у представительниц до 30-летнего возраста;
- отягощённый болезнью семейный анамнез;
- начало менструации до 11 лет;
- поздние первые роды;
- стрессы;
- венозный застой.
Интерстициальные и интрамуральные миоматозные опухоли отличаются разной скоростью прогрессирования. Объём новообразований измеряется в неделях беременности. Большая миома матки вызывает деформацию матки.
Прежде чем начать лечение узлов как крупных, так и небольших размеров, нужно устранить провоцирующие факторы.
Симптоматика
Признаки интрамуральной или интерстициальной миомы зависят от расположения по передней, задней стенке матки, количества и размера новообразований. Чем меньше узел, тем менее выражены признаки патологии. Обычно новообразования малых размеров не сопровождаются клинической картиной. В частности, интерстициально-субсерозная миома не имеет выраженных симптомов при малых объёмах.
Множественная миома, а также большие опухоли имеют следующие проявления:
- компрессия мочевого пузыря и кишечника;
- дискомфорт или тяжесть в нижней части живота;
- тазовые боли, усиливающиеся в критические дни;
- кровотечения ациклического характера;
- увеличение количества менструальных выделений;
- одышка и тахикардия;
- анемия;
- бесплодие;
- самопроизвольное прерывание беременности;
- осложнения, наблюдаемые в процессе родов;
- рост размеров живота.
Зачастую интерстициальный или интрамуральный узел по передней стенке вызывает постоянные позывы к мочеиспусканию. Миома, расположенная в шеечной части, может стать причиной нарушений дефекации и дискомфорта во время полового акта.

Крупная миома вызывает деформацию органа, бесплодие и невынашивание беременности. Доказано, что интерстициальная миома может приводить к различным осложнениям в родах. Миома матки, локализованная по передней или задней стенке, зачастую не препятствует наступлению беременности.
Узлы могут располагаться и на ножке, и на широком основании. При образовании на ножке может возникать его перекрут. В таком случае развивается клиника «острого живота» с сильными болями и интоксикацией. Лечение такого состояния подразумевает только хирургическую тактику, так как перекрут приводит к дальнейшему некрозу.
Поскольку интрамуральная фиброма в большинстве случаев прогрессирует бессимптомно, в современной гинекологии особое значение имеет своевременная диагностика патологии, которая позволяет предупредить опасные осложнения.
Диагностика и лечение
Определить патологию маточного тела можно посредством гинекологического осмотра и УЗИ. Это основные методы исследования при данной форме заболевания. УЗИ органов малого таза показывает даже небольшие новообразования. Однако для их обнаружения размер опухоли должен быть не меньше одного сантиметра.
Зачастую обнаружение патологии происходит в процессе профилактического осмотра. Выявить миоматозное образование расположенное, в частности, по передней стенке возможно при помощи:
- гинекологического УЗИ органов малого таза;
- осмотра врачом на кресле методом пальпации;
- компьютерной, а также магнитно-резонансной томографии;
- гистероскопии;
- лапароскопии.

При лечении имеют диагностическую ценность следующие виды обследования:
- анализ на уровень гормонов, помогающий назначить адекватную медикаментозную терапию;
- допплерография, исследующая кровоток в образовании перед осуществлением эмболизации маточных артерий;
- диагностика онкомаркеров, позволяющая исключить злокачественное новообразование.
Интерстициальную или интрамуральную разновидность лейомиомы следует дифференцировать от злокачественных опухолей и других патологий органа. Интерстициальные или интрамуральные миоматозные узлы отличаются благоприятным прогнозом. Данные образования имеют низкий онкологический риск, относительно медленно прогрессируют, на начальном этапе заболевания не сопровождаются выраженными проявлениями.
Лечение интрамуральной миомы включает в себя несколько тактик:
- выжидательная;
- консервативная;
- хирургическая.
Выжидательная тактика
Выжидательная или наблюдательная тактика применяется при миомах малых размеров, которые не вызывают выраженной симптоматики. Пациентка систематически посещает гинеколога и проходит обследование. При прогрессировании недуга проводится консервативное или хирургическое лечение.
Многие врачи считают выжидательную тактику неверной. При отсутствии своевременной терапии интерстициальные или интрамуральные миоматозные узлы могут быстро прогрессировать, что приведёт к необходимости хирургического вмешательства.
Медикаментозная терапия
Медикаментозное или консервативное лечение используется при миоме объёмом до 12 недель. Обязательным условием медикаментозной терапии является отсутствие нарушений функционирования соседних органов.
Пациентке назначаются гормональные препараты, позволяющие приостановить прогрессирование интерстициальных новообразований, уменьшить проявления недуга. Медикаментозная терапия зачастую назначается перед хирургическим вмешательством для стабилизации роста фибромы.
Консервативная терапия дополняется симптоматическим лечением, средств народной медицины. Хороший эффект оказывают методы физиотерапии, например, магнитотерапия и электрофорез. Использование пиявок в рамках гирудотерапии позволяет устранить неприятные проявления миомы.
Хирургический способ
Хирургическое вмешательство является основным видом лечения миоматозных узлов, в том числе интерстициального или интрамурального вида. Манипуляция может быть проведена:
- органосохраняющим способом посредством лапароскопической и лапаротомической миомэктомии, эмболизации маточных артерий и ФУЗ-абляции;
- радикальной методикой с помощью гистерэктомии и экстирпации матки.
Органосохраняющие тактики рекомендованы пациенткам репродуктивного возраста. Беременность желательно планировать не ранее, чем через полгода после удаления миоматозных образований. Радикальные методы лечения проводятся при сопутствующем выпадении мышечного органа и онкологической настороженности.

Хирургическое лечение обязательно сочетается с медикаментозной терапией гормонального и антибактериального характера, позволяющей предупредить многие осложнения и рецидивы патологии.
Источник
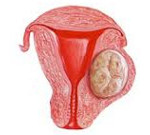
Интерстициальная миома матки – опухолевидное узловое образование доброкачественной природы, развивающееся из миометрия на фоне его повышенной чувствительности к дисбалансу половых стероидов. Проявлениями интерстициальной миомы матки могут служить тяжесть и боли внизу живота, мено- и метроррагия, анемия, дизурия, запоры, бесплодие, осложнения беременности и родов. Интерстициальную миому матки диагностируют с помощью УЗИ, КТ (МРТ) органов малого таза, доплерографии, гистероскопии, лапароскопии. Для лечения интерстициальной миомы матки предлагаются гормональная терапия, ФУЗ-абляция, ЭМА, лазерная вапоризация, миомэктомия и гистерэктомия.
Общие сведения
Интерстициальная миома матки (лейомиома, фибромиома) – гормонально-зависимая доброкачественная опухоль тела или шейки матки, расположенная в толще мышечного слоя. Считается самой распространенной формой миомы (50-61% наблюдений). В 95% случаев поражает тело матки, в 5% диагностируется шеечная миома. Интерстициальная миома матки может локализоваться в границах миометрия (интрамуральная форма), расти внутрь полости матки (интерстициально-субмукозная) или в сторону брюшной полости, выступая наружу (интерстициально-субсерозная). Наиболее часто интерстициальная миома обнаруживается у пациенток детородного возраста (30-45 лет) – в этом возрасте на ее долю приходится около трети всей гинекологической патологии.
Интерстициальная миома матки
Причины интерстициальной миомы матки
Основная роль в морфологической перестройке миометрия (гиперплазии и гипертрофии гладкомышечных клеток) принадлежит нарушению экскреции и метаболизма эстрогенов и баланса между его фракциями (эстроном, эстрадиолом и эстриолом) в разные фазы цикла. Ткань миомы по сравнению с нормальным миометрием богата рецепторами к эстрадиолу и прогестерону. Половые стероиды реализуют регуляцию роста миомы через комплекс ростовых факторов и индукторов (ИПФР I и II, ТФР-бета, ЭФР, СЭФР-А, ангиогенина, ФРФ-2), контролирующих пролиферацию, апоптоз и ангиогенез в ткани опухоли. Определяющим в развитии миоматозных узлов является избыточный уровень эстрогенов, способствующий ускорению митотической активности и гипертрофии клеток измененного миометрия, увеличению объема межклеточного матрикса.
Провоцировать развитие миомы матки (в т. ч., интерстициальной) могут имеющиеся у женщины эндокринные нарушения, травмы органа (частые «агрессивные» оперативные вмешательства — аборты, РДВ) и ожирение. Важным моментом выступает наследственная предрасположенность — наличие миомы у матери или сестры. Зачатки миомы могут формироваться еще в эмбриогенезе вследствие множественных соматических аберраций в нормальных клетках миометрия и после менархе начинать свой рост на фоне высокой активности яичников. Факторами риска миомы являются раннее менархе, бездетность, дисфункция гипофиза и щитовидной железы, этническая принадлежность (самая высокая частота миомы у афро-американских женщин), стрессовые ситуации.
Интерстициальная миома представлена четко отграниченным, плотным округлым узлом из измененных гладкомышечных клеток, соединительнотканных волокон и сосудов, располагающимся в толще мышечной стенки матки; чаще является множественной. Миоматозные узлы имеют разную скорость роста (простые и пролиферирующие) и в связи с этим – разный размер. Величину миоматозных узлов в гинекологии соотносят с размером матки на определенном сроке беременности. При больших объемах миом отмечается сильная деформация тела матки (асимметрия, шаровидность), нарушение ее сократительной способности. Миомы, локализованные на передней и задней стенке матки, считаются более благоприятными в плане наступлении и течения беременности, чем расположенные на шейке, перешейке матки и возле устьев маточных труб.
Симптомы интерстициальной миомы
Проявления интерстициальной миомы матки коррелируют с количеством, объемом и расположением узлов, степенью развившихся в них воспалительно-дегенеративных изменений. Интерстициально-субсерозная миома матки имеет низкий риск нарушения питания и деструкции, при малых размерах (до 2-4 см) долгое время клинически не обнаруживается. При множественной миоме и больших размерах узлов (10-25 см) матка ощутимо увеличивается в объеме, вызывая компрессию кишечника, мочевого пузыря и нервных сплетений в малом тазу. Пациенток беспокоит дискомфорт и чувство тяжести по низу живота, периодический или постоянный болевой синдром в тазовой области, боли в период менструации (альгоменорея). Острые боли и лихорадка появляются при нарушении кровообращения в больших узлах.
Интерстициальная миома матки может сопровождаться обильными маточными кровотечениями, обычно во время менструации (меноррагия), реже – ациклическими (метроррагия). Возможно депонирование некоторого объема крови в увеличенной за счет миоматозных узлов матке. Длительные и частые менструальные и межменструальные кровопотери осложняются железодефицитной анемией, появлением слабости, утомляемости, головной боли, головокружения, частых обмороков.
Компрессия нижней полой вены объемными интерстициальными миоматозными узлами (>20 недель) проявляется одышкой и тахикардией в горизонтальном положении. Миома, расположенная на передней стенке матки вызывает дизурию – затрудненное или учащенное мочеиспускание, неполное опорожнение мочевого пузыря, навязчивые позывы к мочеиспусканию, иногда – острую задержку мочи. Шеечная миома матки с ростом в сторону прямой кишки затрудняет дефекацию, приводя к запорам, геморрою.
Небольшие интерстициальные миомы не нарушают репродуктивную функцию, крупные, сильно деформирующие матку узлы могут стать причиной маточного бесплодия или самопроизвольного прерывания беременности на разных сроках. Расположение миомы в области устья маточной трубы со сдавлением последней затрудняет процесс зачатия. Рост интерстициальной миомы в полость матки может нарушать нормальное развитие плода, приводить к самопроизвольному выкидышу и преждевременным родам. Прикрепление плаценты в области узла повышает риск преждевременной отслойки и профузных кровотечений. Интерстициальная миома матки может служить причиной осложнений в родах — слабой родовой деятельности и кровотечения.
Диагностика
Диагноз интерстициальной миомы матки устанавливают с помощью УЗИ, КТ (МРТ) органов малого таза, гистероскопии, при необходимости – РДВ, диагностической лапароскопии. При интерстициальной миоме во время гинекологического осмотра можно определить увеличение размеров и деформацию (бугристость поверхности, повышенную плотность) матки.
УЗИ малого таза позволяет визуализировать даже незначительные интерстициальные миоматозные узлы до 0,8-1 см, оценить гистологическое строение миомы, направление роста (центрифугальное, центрипетальное). Однородность, гиперэхогенность миоматозных узлов указывает на преобладание фиброзной ткани, наличие интранодулярных гипоэхогенных включений – на кистозные полости или некроз, гиперэхогенные элементы с акустическим эффектом поглощения — на процесс кальцинирования. С помощью допплерографии исследуют пери- и интранодулярный кровоток в сосудистой сети миоматозного узла и определяют морфотип опухоли. При простой миоме фиксируется единичный периферический кровоток, при пролиферирующей – усиленный центральный и периферический. Низкая скорость кровотока говорит о некрозе или гиалинозе узла.
Гистероскопия помогает выявить интерстициальные миомы с центрипетальном ростом за счет деформации внутренней поверхности матки, наличие вторичных изменений в миоматозных узлах. Также проводится определение онкомаркеров в крови, РДВ с морфологическим анализом ткани эндометрия. Интерстициальную миому матки необходимо дифференцировать от других видов миомы, опухолей матки, малого таза и брюшной полости (в первую очередь, злокачественных), патологических процессов эндометрия.
Лечение интерстициальной миомы матки
Радикальный метод лечения интерстициальной миомы — удаление матки (гистерэктомия, надвлагалищная ампутация матки без придатков) — показан при множественных, крупных размерах (13-14 недель) и быстром росте миоматозных узлов, особенно в постменопаузу, некрозе или шеечном расположении миомы, выраженных кровотечениях, сочетанной патологии. У молодых пациенток репродуктивного возраста предпочтительны малоинвазивные, органосохраняющие способы лечения.
Функциональная хирургия матки с удалением миоматозных узлов (миомэктомия) дает возможность сохранить менструальную и репродуктивную функции, предупредить опущение и нарушение работы тазовых органов. Лапаротомный доступ показан при множественных объемных (>7-10 см) интерстициальных миомах, шеечных и перешеечных узлах, особенно задней и боковой локализации. Небольшие интерстициальные узлы удаляют лишь при подготовке к беременности, перед стимуляцией яичников при бесплодии у женщин. Лапароскопический доступ применяется реже и часто не рекомендуется из-за риска разрывов матки во время беременности и родов. Беременность можно планировать через 6 мес. после миомэктомии, родоразрешение предпочтительно методом кесарева сечения.
При небольших интерстициальных миомах матки без заметных симптомов возможно динамическое наблюдение с ежегодным УЗИ контролем, исключением тепловых и солнечные ванн, массажа, физиопроцедур. В качестве консервативной терапии используются КОК, гестагены, иногда андрогены. Возможно применение внутриматочной гормональной системы «Мирена». С целью создания медикаментозной менопаузы применяются антигестагены (мифепристон), аналоги гонадолиберина, в перименопаузу эффективны агонисты ГнРГ. Инновационными препаратами для лечения миомы являются противофибротические и антиангиогенные средства, аналоги соматостатина. Альтернативой оперативному лечению интерстициальной миомы матки выступают ЭМА (эмболизация маточных артерий), неинвазивная ФУЗ-МРТ-абляция, лазерная вапоризация (лапароскопический миолиз).
Прогноз
Интерстициальная миома матки считается прогностически благоприятным образованием благоприятным: опухоль доброкачественная, риск малигнизации минимален. Однако в некоторых случаях на фоне миомы может развиться первичное и вторичное бесплодие, при радикальном хирургическом лечении возможна потеря менструальной и репродуктивной функции у молодых пациенток.
Источник