Киста яичника с асцитом лечение

Гинекологи тоже могут ошибочно интерпретировать рак яичников, длительно наблюдая больных и не прибегая к радикальному лечению.
Наличие асцита чаще указывает на запущенность опухолевого процесса, хотя этот симптом сопровождает развитие и некоторых доброкачественных опухолей придатков матки — например, при синдроме Мейгса (асцит и гидроторакс при фиброме или текоме яичников). Гинекологи должны об этом знать, чтобы ошибочно не считать больных с асцитом инкурабельными или не использовать химиотерапию без морфологического подтверждения малигнизации. Надо своевременно прибегать к хирургическому лечению. После удаления опухоли гидроторакс и асцит быстро исчезают.
Для иллюстрации привожу историю болезни пациентки Б. с текафибромой яичника, клинически проявлявшейся признаками полисерозита: скоплением выпотной жидкости в плевре, перикарде, брюшной полости (см. Случаи из практики).
Ошибка врача в том, что он в связи с менометроррагией у больной в постменопаузе, пытался выявить злокачественную опухоль эндометрия. Ориентировался на результаты гистологического исследования соскоба слизистой оболочки полости матки, которые исключили патологию.
Вероятно, врач в должной мере не владел влагалищно-прямокишечным исследованием. Свидетельством тому — выписка из истории болезни, в которой нет упоминаний об опухоли в малом тазу. В действительности же при влагалищном и ректальном исследованиях определялось образование, представляющее вместе с маткой общий конгломерат, который заполнял полость малого таза и по своей природе оказался гормонопродуцирующей опухолью. Повышенное содержание эстрогенов в крови продуцировалось опухолью и объясняло менометроррагию.
Неправильная трактовка заболевания породила такую же тактику ведения пациентки, что привело к критическому состоянию, связанному со скоплением жидкости в плевре, перикарде и брюшной полости.
Чтобы избежать подобных ситуаций, при малейшем сомнении в правильности диагноза необходимо проводить дополнительные исследования. В случае с больной Б. предположительную информацию о гормонопродуцирующей опухоли дало кольпоцитологическое исследование влагалищного мазка, показавшее у женщины в постменопаузе IV степень эстрогенной насыщенности. Ошибка в диагнозе могла стоить человеку жизни, поскольку полисерозит прогрессировал и привел к нарушению сердечно-сосудистой деятельности.
Тайная триада
В изданных монографиях и руководствах проблема асцита рассматривается неполно, и у многих врачей нет навыка в распознавании этой патологии. Они больше осведомлены о том, что частыми причинами асцита являются заболевания сердца, почек либо алиментарная дистрофия в ее отечной форме. Правда, гинекологи информированы, что асцит бывает связан с распространенной формой рака яичников, желудка и других злокачественных новообразований. Но с различными, редко встречающимися доброкачественными опухолями яичников, проявляющимися асцитом, они знакомы в меньшей степени. При фибромах и текомах довольно часто (в 40% случаев) развивается картина полисерозита. Выпотная жидкость накапливается в брюшной полости, плевре, сумке перикарда, определяя тяжесть заболевания. Кстати, опухоль яичника при этом может быть небольшой и выявляться только после эвакуации асцитической жидкости.
Триада симптомов — асцит без обнаружения в нем злокачественных клеток, плеврит и опухоль яичников — получила название синдрома Мейгса. Он описан в основном в специальной онкологической литературе, не всегда доступной для гинекологов общей лечебной сети; отсюда их недостаточная информированность.
В распознавании синдрома Мейгса важное значение имеет гинекологическое исследование после удаления асцитической жидкости, в которой цитологически нет опухолевых клеток. При таком исследовании определяется односторонняя опухоль мягковатой консистенции, легко смещаемая, безболезненная, расположенная в месте проекции придатков матки. Но без морфологического исследования диагноз синдрома Мейгса только предположительный, т. к. асцит и плеврит в сочетании с опухолью яичника — в ряде случаев признаки рака данной локализации.
Следовательно, установление дифференциального диагноза у больных с асцитными формами опухолей яичников, определение их доброкачественного или злокачественного характера, должно стать правилом для врача, планирующего лечение. Решающую роль здесь играет морфологическое исследование. При подтверждении синдрома Мейгса показано хирургическое лечение. При асцитных формах опухолей яичников, проявляющихся диссеминацией по париетальным и висцеральным листкам брюшины, лечение на первом этапе предпочтительнее начинать с химиотерапии. Если же врач не стремится к морфологической верификации диагноза, то ошибочное назначение химиотерапии чревато наслоением миелодепрессивного и токсического действий противоопухолевого препарата на общее состояние больной, которое и без того ослаблено из-за опухолевой интоксикации.
Сам по себе асцит не является синонимом злокачественности, хотя его присутствие настораживает, вызывая подозрение на раковое поражение. Асцит сопутствует и некоторым видам доброкачественных опухолей яичников. Поэтому в случае выявления его и полисерозита необходимо провести дифференциальный диагноз между раком яичников и синдромом Мейгса. При этом важно учитывать, что объем асцитической жидкости, размер овариальной опухоли и общее состояние больных не всегда пропорциональны. Нередко большая опухоль затрудняет поиск сопутствующего ей асцита, симулирует его, а иногда значительное накопление асцитической жидкости маскирует наличие небольших размеров доброкачественной или злокачественной опухоли яичника, как у больной Д. (см. Случаи из практики). В ее ситуации гигантская киста яичника симулировала картину асцита.
Характерный симптом у больных с псевдомуцинозными кистами яичников — увеличение живота и ощущение в нем тяжести. Живот увеличивается за счет не асцитической жидкости, а опухоли.
Псевдомуцинозные опухоли — «великаны» среди новообразований яичников. Они многокамерны. При истончении передней брюшной стенки, из-за ее перерастяжения опухолью, можно видеть отдельные камеры наподобие бугристых образований, составляющих гигантскую опухоль.
Главный отличительный признак кисты от асцита — форма живота. При кистомах яичников живот в горизонтальном и вертикальном положениях чаще овоидный. У больных раком с асцитом в стоячем положении живот отвисающий, а в лежачем — расширяется по бокам («лягушачий»). Когда больная лежит на спине, перкуторно выявляется тупость в отлогих отделах, изменяющаяся при смене положения. Если тело находится в вертикальном положении, жидкость при асците выявляется внизу живота.
Верхняя граница занимает горизонтальную линию, выше обнаруживается тимпанический перкуторный звук. Асцит, даже небольшой, легко диагностируется при УЗИ. У больных с гигантскими кистами, симулирующими асцит, притупление перкуторного звука не меняется от перемены положения тела. В случае гигантских опухолей яичников не выявляется и симптом флюктуации, который часто определяется у больных с асцитом.
Как важен навык
При асците неясного происхождения следует прибегать к лапаротомии. В РНПЦ мы наблюдали 4 больных молодого возраста с асцитной формой туберкулеза придатков матки. У них определялись просовидные высыпания по париетальной и висцеральной брюшине, симулировавшие диссеминированную форму рака яичников. Срочное гистологическое исследование высыпаний и резецированных фрагментов опухолевидных тубоовариальных образований позволили избежать неоправданного расширения объема операции.
Анализ ошибок в распознавании асцита и «псевдоасцита» показывает неосведомленность врача о причинах выпота, недостаточное владение методами дифференциальной диагностики, недооценку анамнеза, неумение правильно трактовать результаты клинического и инструментального исследований больной.
Оценивая случаи своевременно не распознанных, далеко зашедших форм рака яичников, обращаю внимание на то, что у ряда больных они были обусловлены отсутствием специфических гинекологических симптомов. В результате пациенты надолго попадали в контингент терапевтических, оставались на лечении, которое было безрезультатным, а при назначении физиотерапии провоцировало рост опухоли.
У больных с избыточной массой тела, обследованных клинически и интраскопически, своевременно не распознали далеко зашедший опухолевый процесс с большим накоплением асцитической жидкости, а отложение жира на передней брюшной стенке ошибочно трактовалось как асцитная форма рака яичников.
Данные литературы и опыт нашей работы свидетельствуют, что активное раннее выявление больных со злокачественными опухолями яичников возможно только при идентификации женщин из групп высокого риска. Они нуждаются в углубленном обследовании в условиях стационара с использованием дополнительных методов (ультразвукового, исследование маркеров СА-125, рентгенологического, эндоскопического и цитологического). Когда диагноз непонятен, следует чаще созывать консилиумы с участием специалистов различного профиля.
Случаи из практики
Больная Б., 63 года. Поступила в онкогинекологическое отделение с жалобами на боли в животе и в области сердца, увеличение живота, одышку.
Из анамнеза известно, что кровянистые выделения из влагалища появились у женщины после 9 лет менопаузы. Обратилась к гинекологу. Проведено выскабливание эндометрия. Патологии шейки и эндометрия не выявлено. Наблюдалась регулярно. Спустя 6 мес. вновь те же кровянистые выделения. В повторном соскобе изменений не обнаружено. Больная направлена в НИИ онкологии и медрадиологии (ныне РНПЦ) с подозрением на опухоль яичников.
При поступлении состояние удовлетворительное. Кожные покровы сероватого оттенка. Одышка. Число дыханий в минуту — 28, перкуторно справа сзади отмечались притупление звука и ослабленное дыхание.
При ректовагинально-бимануальном обследовании установлено, что малый таз и часть брюшной полости заняты большой, мягкой, малоподвижной опухолью, верхний полюс которой находится на 10 см выше пупка. Выявлен асцит. На рентгене в легких — небольшое количество жидкости в правом синусе. Через 6 дней в правой плевральной полости она уже достигла уровня IV ребра. Эхокардиографически диагностирован перикардит. В пунктате из прямокишечно-маточного углубления злокачественных клеток не найдено.
Цитогормональные исследования влагалищного мазка показали IV тип реакции. Клинически заподозрена феминизирующая опухоль яичника.
Сопутствующие заболевания: ишемическая болезнь сердца, стенокардия напряжения, атеросклероз коронарных сосудов, миокардиодистрофия, эмфизема легких, пневмосклероз, полисерозит, асцит, плеврит, перикардит, вторичная анемия.
Консилиум (гинеколог, анестезиолог и терапевт) отметил, что ухудшающееся состояние больной обусловлено опухолевым процессом из яичников, и на первом этапе предпочтительнее операция.
При ревизии органов брюшной полости выявлен асцит. Малый таз заполнен большой бугристой, «мозговидной», мягковатой опухолью, сращенной с сальником. Нижним полюсом она уходила в забрюшинное пространство и обтураторную ямку. Опухоль из левого яичника проекционно наслаивалась на неизмененную матку и правые придатки.
Со значительными техническими сложностями от нее отделили правый мочеточник и подвздошные сосуды. Нижний край опухоли тупо выделен из обтураторной ямки и прямокишечно-маточного углубления. Опухоль отсечена от матки, проведена двусторонняя аднексэктомия. Тяжелое общее состояние больной не позволило расширить объем хирургического вмешательства.
При срочном гистологическом исследовании в удаленной опухоли выявлена картина текомы. В результате планового морфологического исследования обнаружена текома с признаками фолликуломы.
Послеоперационный период протекал гладко. Через 2 недели рентгенологически зафиксировано исчезновение плеврита, эхокардиографически — перикардита. Исчез и асцит.
Больная Д., 78 лет. Отклонения в общем состоянии отмечала более 2 лет. Заболевание проявилось увеличением живота. Консультирующими врачами — онкогинекологами диагностирована асцитная форма рака яичников. Трижды проводилась пункция брюшной полости. Эвакуировано по 500 мл жидкости. В процессе двухлетнего наблюдения установлено, что, несмотря на увеличивающийся живот, жидкости при последней пункции эвакуировано меньше. Зато она стала мутной, слизистой. Нарастали одышка, сердцебиение, возникли признаки сердечно-легочной недостаточности. При осмотре в НИИ онкологии и медрадиологии выявлены огромная киста яичника, тотальное выпадение матки. Как показало терапевтическое обследование, тяжесть состояния больной обусловлена длительным существованием большой кисты, вызвавшей сдавление органов брюшной полости (в результате женщина ограничивала себя в пище и питье) и органов грудной клетки. Отсюда нарушение сердечно-сосудистой системы, легочная недостаточность.
При лапаротомии обнаружена гигантская многокамерная киста, занимавшая малый таз, всю свободную брюшную полость и исходившая из правого яичника. Больная весила 48 кг, а киста — 16. Гистологическим исследованием установлена псевдомуцинозная папиллярная цистаденома яичника.
Проведена двусторонняя аднексэктомия и вентрофиксация матки по Кохеру. Послеоперационный период протекал гладко.
(Окончание следует).
Главный отличительный признак кисты от асцита — форма живота. При кистомах яичников живот в горизонтальном и вертикальном положениях чаще овоидный. У больных раком с асцитом в стоячем положении живот отвисающий, а в лежачем — расширяется по бокам («лягушачий»). Когда больная лежит на спине, перкуторно выявляется тупость в отлогих отделах, изменяющаяся при смене положения. Если тело находится в вертикальном положении, жидкость при асците выявляется внизу живота.
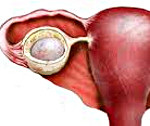
Киста яичника – опухолевидное образование яичника доброкачественного характера. Представляет собой полость на ножке, наполненную жидким содержимым и имеющую тенденцию к увеличению своего размера за счет накопления секрета. Различают кисты яичника (фолликулярные, кисты желтого тела, эндометриоидные и др.) и надъяичникового придатка (параовариальные). Часто протекает бессимптомно, может проявляться дискомфортом и болью внизу живота, нарушением менструальной функции, дизурическими расстройствами (при сдавлении мочевого пузыря). Осложняется перекрутом ножки кисты, разрывом капсулы, ведущими к картине острого живота и перитонита.
Общие сведения
Термин «киста» (греч. «kystis» — мешок, пузырь) используется в медицине для обозначения патологических полостей в органах, состоящих из капсулы и жидкого содержимого и увеличивающих свой размер по мере накопления секрета. Кисты являются самым распространенными видом доброкачественных образований и могут возникать практически во всех тканях и органах: зубах, почках, печени, молочных железах, поджелудочной, щитовидной железе, мужских и женских половых органах и т. д.
Под понятием «киста яичника» скрывается большая группа опухолевидных новообразований, отличающихся друг от друга строением, причинами возникновения, течением и подходами к лечению. Кисты яичников относятся к доброкачественным новообразованиям тканей железы, обычно развиваются длительно, их размер может варьировать от нескольких миллиметров в диаметре до 20 и более сантиметров.
Кисты яичников являются широко распространенным заболеванием и встречаются чаще у женщин в детородном периоде: в 30% случаев они диагностируются у женщин с регулярным менструальным циклом и в 50% — с нарушенным. В период менопаузы кисты яичников встречаются у 6% женщин.
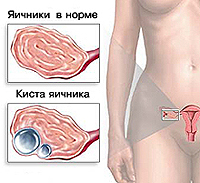
Киста яичника
Причины
Кисты яичников могут развиваться под воздействием целого ряда причин, наиболее распространенными из которых являются:
- гормональная дисфункция (ранняя менструация, нарушение процессов созревания фолликула и овуляции)
- воспалительные процессы (оофориты, аднекситы)
- эндокринные заболевания: гипотиреоз (снижение функции щитовидной железы) и другие
- хирургическое прерывание беременности: аборты и миниаборты
Классификация
В зависимости от характера происхождения образования и его содержимого различают следующие виды кисты яичника:
- Фолликулярная. Фолликулярные кисты относятся к образованиям функционального характера, образующимся в самой ткани яичника и непосредственно связанным с происходящими в нем циклическими изменениями. Образуются на месте неразорвавшегося фолликула.
- Киста желтого тела. Формируется на месте нерегрессировавшего желтого тела фолликула. Патологическая полость при этом виде кисты яичника формируется из оболочек желтого тела. Как и фолликулярная киста яичника, киста желтого тела не достигает значительных размеров и может исчезать самостоятельно по мере рассасывания в них секрета и спадания кистозной полости.
- Параовариальная. Параовариальные кисты исходят из надъяичниковых придатков без вовлечения в процесс ткани яичника. Такие кисты яичников могут достигать гигантских размеров.
- Эндометриоидная. Эндометриоидные кисты формируются из частичек слизистой матки (эндометрия) при ее патологическом очаговом разрастании на яичниках и других органах (эндометриоз). Содержимым эндометриоидных кист яичника служит старая кровь.
- Дермоидная. Дермоидные кисты относятся к врожденным образованиям, формирующимся из эмбриональных зачатков. Они содержат в себе сало, волосы, кости, хрящи, зубы и другие фрагменты тканей организма.
- Муцинозная. Муцинозные кисты яичников часто бывают многокамерными, они заполнены густой слизью (муцином), которая продуцируется внутренней слизистой оболочкой кисты. Эндометриоидные и муцинозные кисты яичников в более высокой степени склонны к перерождению в злокачественные новообразования.
Симптомы кисты яичника
Большая часть кист яичников длительное время не имеют выраженных клинических проявлений и часто выявляются при профилактических гинекологических осмотрах. В ряде случаев (увеличение размера, осложненное течение, гормональная секреция и т. д.) кисты яичников могут проявлять себя следующими симптомами:
- болями в нижних отделах живота
Боли могут возникать в связи с возможными осложнениями: перекрутом ножки, разрывом оболочки, кровотечением или нагноением кисты яичника. Постоянные ноющие боли вызываются давлением на соседние органы из-за значительного увеличения кисты яичника в размерах.
- увеличением и асимметрией живота
Увеличение окружности живота или его асимметрия могут быть связаны как с большим размером кисты яичника, так и с асцитом (скоплением жидкости в брюшной полости).
- симптомами сдавления органов и сосудов
Растущая киста яичника может сдавливать мочевой пузырь или нижние отделы кишечника, что проявляется дизурическими расстройствами и запорами. Сдавление венозных сосудистых пучков может вызывать варикозное изменение вен нижних конечностей.
- нарушениями менструального цикла
Гормонально активные кисты яичников вызывают нарушения менструального цикла – нерегулярные, обильные или длительные менструации, ациклические маточные кровотечения. При секреции опухолями мужских половых гормонов может возникнуть гиперандрогенизация организма, сопровождающаяся огрубением голоса, ростом волос на теле и лице по мужскому типу (гирсутизм), увеличением клитора.
Осложнения
Некоторые виды кист яичников могут исчезать самостоятельно, некоторые требуют проведения курса противовоспалительного или гормонального лечения, а в ряде случаев требуется хирургическое вмешательство, чтобы предотвратить развитие грозных осложнений. Киста яичника представляет потенциальную опасность озлокачествления, особенно высок риск развития рака яичника из муцинозных и эндометриоидных кист. Поэтому с целью предупреждения развития онкопроцесса приоритет в лечении кист яичника отдается их хирургическому удалению.
Киста яичника чаще всего представляет собой подвижное образование на ножке. Перекрут ножки кисты сопровождается нарушением ее кровоснабжения, некрозом и явлениями перитонита (воспаления брюшины), что клинически проявляется картиной «острого живота»: резкие боли в животе, повышение температуры тела до 39°С, рвота, напряжение мышц брюшной стенки. Возможен перекрут кисты вместе с маточной трубой и яичником. В этих случаях требуется экстренная хирургическая операция, в ходе которой решается вопрос об объеме необходимого оперативного вмешательства.
При некоторых видах кист яичников (особенно при эндометриоидной) высока вероятность разрыва капсулы и излития содержимого в брюшную полость. Другим осложнением кисты яичника служит инфицирование и нагноение образования. В этих случаях также требуются экстренные хирургические мероприятия. Кисты яичника могут служить причиной женского бесплодия или осложненной беременности. Эндометриоидные кисты яичника часто вызывают развитие спаечного процесса в малом тазу.
Диагностика
Диагностику кисты яичника проводят на основании следующих методов:
- сбора анамнеза и жалоб пациентки
- бимануального (двуручного) гинекологического осмотра, позволяющего выявить патологические образования в области яичников, их подвижность и болезненность
- трансабдоминальной или трансвагинальной ультразвуковой диагностики, дающей эхоскопическую картину состояния органов малого таза. На сегодняшний день УЗИ является наиболее достоверным и безопасным методом диагностики кисты яичника и динамического наблюдения за ее развитием
- пункции заднего свода влагалища, позволяющей выявить наличие выпота или крови в брюшной полости (чаще при осложненных кистах яичника)
- диагностической лапароскопии, позволяющей также произвести удаление кисты яичника с последующим гистологическим исследованием и окончательным определением вида опухоли
- определения онкомаркера СА-125 в крови, повышенное содержание которого в менопаузе всегда указывает на озлокачествление кисты яичника. В репродуктивной фазе его повышение наблюдается также при воспалении придатков, эндометриозе, простых кистах яичника
- компьютерной или магнитно-резонансной томографии (КТ или МРТ), дающих сведения о расположении, размерах, структуре, содержимом кисты яичника и ее отношении к предлежащим органам
- теста на беременность, исключающего внематочную беременность.

МРТ таза. Однокамерная киста левого яичника.
Лечение кисты яичника
Консервативное лечение
Выбор тактики лечения зависит от характера образования, выраженности клинических симптомов, возраста пациентки, необходимости сохранения репродуктивной функции, риска развития злокачественного процесса. Выжидательная тактика и консервативное лечение возможны при функциональном характере и неосложненном течении кисты яичника. В этих случаях обычно назначается прием монофазных или двухфазных оральных контрацептивов в течение 2-3 менструальных циклов, курс витаминов А, В1, В6, Е, С, К, гомеопатическое лечение.
Вряде случаев показаны диетотерапия, лечебная гимнастика, иглорефлексотерапия, лечение минеральными водами (бальнеотерапия). При отсутствии положительного эффекта от консервативной терапии или при увеличении размеров кисты яичника показано хирургическое вмешательство – удаление образования в пределах здоровых тканей яичника и его гистологическое исследование.
Хирургическое лечение
Преимущества планового хирургического лечения кисты яичника перед возникновением экстренной ситуации совершенно очевидны. В решении вопроса об объеме и доступе хирургического вмешательства в настоящее время оперативная гинекология придерживается органосохраняющих и малотравматичных методик. Обычно плановые операции по удалению кисты яичника проводятся лапароскопическим доступом и по возможности максимально сохраняют ткани органа.
Лапароскопия обычно не применяется, если достоверно известно о злокачественности процесса в яичниках. В этом случае проводится расширенная лапаротомия (полостная операция) с экстренным гистологическим исследованием опухоли. При кистах яичников проводятся следующие виды операций:
- Кистэктомия – удаление кисты и сохранение здоровой перспективной ткани яичника. При этом капсула кисты яичника вылущивается из своего ложа с проведением тщательного гемостаза. Ткани яичника сохраняются, и после восстановления орган продолжает нормально функционировать.
- Клиновидная резекция яичника – иссечение кисты яичника вместе с окружающей тканью.
- Удаление всего яичника (оофорэктомия), нередко вместе с тубэктомией (т. е. полное удаление придатков — аднексэктомия).
- Биопсия ткани яичника. Проводится для взятия материала ткани яичника на гистологическое исследование при подозрении на раковую опухоль.
Дермоидные, муцинозные, эндометриоидные кисты яичников подлежат только хирургическому удалению. Необходимо также удалить кисту яичника перед планируемой беременностью из-за высокого риска перекрута ее ножки или увеличения опухоли в размерах. Ранняя диагностика кисты яичника и плановая хирургическая операция позволяют существенно сократить объем оперативного вмешательства, сроки выздоровления и избежать грозных последствий заболевания.
При кистах яичника в молодом возрасте, когда нужно сохранить репродуктивную функцию, проводится кистэктомия или резекция органа с сохранением здоровых неизмененных тканей. В климактерическом периоде с целью профилактики онкологических процессов производится удаление матки с придатками — расширенная гистерэктомия (пангистерэктомия). После хирургического удаления кисты яичника назначается курс восстановительного лечения.
Прогноз и профилактика
Кисты яичников функционального характера могут образовываться повторно в течение жизни, до тех пор, пока сохраняется менструальная функция. Правильно подобранная гормональная терапия позволяет избежать рецидивов. Возможно также возобновление эндометриоидных кист яичников, однако это зависит от правильно проведенной операции и дальнейшего лечения. Удаленные дермоидные кисты яичников заново не образуются. После удаления или консервативного излечения кисты яичника возможно наступление беременности.
Во избежание риска возникновения осложнений, для сохранения репродуктивной функции кисты яичников необходимо своевременно диагностировать и лечить. Это возможно только при грамотном, осознанном отношении к своему здоровью и регулярным (2 раза в год) профилактическим осмотрам гинеколога.


