Код мкб миома матки больших размеров

01 август 2018
 17963
17963
 0
0
 Миомы матки классификация – это определение вида образования по количеству узлов, по локализации в матке.
Миомы матки классификация – это определение вида образования по количеству узлов, по локализации в матке.
Обращаем ваше внимание, что данный текст готовился без поддержки нашего Экспертного совета.
Миомы классификация по количеству образований:
- Одиночный узел.
- Множественные узлы.
Локализация узлов:
- Новообразования, расположенные под слизистым слоем, ближе к полости органа – подслизистые узлы.
- Локализованные в мышечном слое — межмышечные, интрамуральные, интерстициальные узлы.
- Субсерозное образование формируется под наружным серозным слоем органа.
- Новообразование между широкими связками матки – интралигаментарный узел.
- Образование в тканях шейки органа – шеечный узел.
Получить больше информации по классификации доброкачественного образования шейки и миоме тела матки, МКБ10 и методам лечения поможет консультация по e-mail. Классификация миомы матки по МКБ 10 у взрослых женщин – это международная классификация болезней, в которой закодированы медицинские диагнозы. Миома матки в МКБ 10 проходит под кодом D25. Найти коды в МКБ миомы тела матки и шейки детородного органа можно с помощью последовательного поиска:
- Класс – новообразования — откроются новообразования С00-D48.
- Заболевание относится к доброкачественным новообразованиям – D10-D36.
- Миома матки код МКБ – D25
| Код МКБ 10 | Вид миомы | Описание |
| D25 | Лейомиома (фиброма), новообразования с морфологическим кодом М889, кодом характера новообразования фибромиомы /0. | Доброкачественное опухолеподобное образование миометрия матки. |
| D25.0 | Субмукозная (подслизистая) | Формируется под слизистым слоем в миометрии, узлы растут в полость матки. Большие и множественные узлы вызывают деформацию органа, бесплодие. Могут поражать шейку, перешеек или тело детородного органа. |
| D25.1 | Интрамуральная | Такой тип новообразования поражает мышечный слой детородного органа. Может формироваться как шеечный, субсерозный, субмукозный узел, она может быть множественной или одиночной. Характеризуется обильными менструациями, болью, анемией. |
| D25.2 | Субсерозная | Находится под серозным слоем матки, на внешней стороне стенки органа, характеризуется ростом в область брюшной полости. Наибольшую опасность представляет узел на тонкой ножке. Чаще диагностируются множественные небольшие субсерозные новообразования. |
| D25.9 | Неуточненный тип | Образование медленно развивается, имеет маленький размер, скрытые видимые формы. Такой тип требует постоянного наблюдения. |
При появлении первых признаков заболевания женщине необходимо записаться на приём, пройти полное обследование. Очень редко, но встречаются случаи формирования внутри тканей доброкачественного узла лейосаркомы – злокачественного новообразования.
При лечении миомы код по МКБ 10 указывается в карточке пациентки, в коде содержатся все данные о типе миомы. МКБ 10 периодически пересматривается (каждые 10 лет) под руководством Всемирной организации здравоохранения. Миома код МКБ – это алфавитно-цифровая система кодов, которая включает все виды заболевания и заменила старую цифровую систему. Диагностикой и лечением занимаются клиники лечения миомы. Основное направление деятельности клиник – профилактика и диагностика заболевания, усилия врачей направлены на сохранение репродуктивной функции женщины. В качестве лечения применяют органосохраняющие методики: ЭМА, лапароскопическую и гистероскопическую миомэктомию. ЭМА относится к малоинвазивным методам, не требует применения общего наркоза, не проводятся разрезы или проколы на передней брюшной стенке, после проведения процедуры идет быстрый процесс восстановления. ЭМА дает шанс женщинам на рождение ребенка.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Возможные осложнения
- Основные медицинские услуги
- Клиники для лечения
Названия
Миома матки.
Различные локализации миомы матки
Описание
Миома матки — доброкачественная, гормонально-зависимая опухоль, происходящая из гладких мышц матки. Миому матки обнаруживают у 15 — 17% женщин старше 35 лет. Термин «миома матки» в наибольшей степени признан и широко применяемый, поскольку характеризует морфогенез опухоли — ее развитие с мышечной ткани матки. Другие названия («фиброма», «фибромиома») рекомендуется использовать для уточнения ее гистостроения. При фибромах матки превалируют элементы соединительнотканной стромы, при фибромиомах отмечается равное соотношение клеток мышечной и соединительной тканей. Каждая миома матки, как правило, является множественной, поэтому термин «множественная миома матки» лишен логического смысла.
Причины
Предложен ряд гипотез относительно патогенеза миомы матки. У больных с миомой матки изменяется циклическая секреция лютеинизирующего и фолликулостимулирующего гормонов с превалированием последнего. Нарушается метаболизм половых стероидов. В фолликулиновую фазу менструального цикла преобладает уровень эстрона и эстриола, а в лютеиновую — эстриола на фоне сниженной секреции прогестерона. Рост и развитие миомы матки значительной мере обусловлены нарушениями эстрогенрецепторной системы эндометрия. В патогенеземиомы матки определенное место отведено нарушением периферической гемодинамики и водно-электролитного баланса — снижению эластичности стенок сосудов, усилению кровенаполнения, затруднению оттока крови, повышению концентрации калия в плазме крови.
В последние годы установлено, что к развитию доброкачественной опухоли миометрия приводят биологически активные субстанции, так называемые факторы роста. В частности, уровень эпидермального фактора роста (ЭФР), содержащийся как в стромальных, так и в эпителиальных клетках мышечной ткани, при миоме матки в несколько раз превышает контрольные показатели.
Кроме гормональных и иммунологических концепций патогенеза миомы матки существует и другая теория его происхождения, согласно которой миома матки является не опухолью, а гиперплазией миометрия и развивается на фоне нормального менструального цикла. Сторонники теории миогенной гиперплазии считают, что формирование миомы матки происходит в участках миометрия, которые отличаются сложным переплетением мышечных волокон (зона «дистрофических нарушений») — по средней линии матки, вблизи трубных углов, сбоку от шейки матки. Пусковым механизмом гиперпластического процесса является тканевая (локальная) гипоксия мышечных элементов матки, возникающее под действием различных неблагоприятных факторов и особенно выражена в зоне «дистрофических нарушений». Гипоксия приводит к дедиференциации клеток миометрия, в результате чего они приобретают способность к пролиферации на фоне физиологической секреции половых стероидов. В свою очередь, постоянный нерегулируемая пролиферация мышечных волокон обуславливает образование миомы матки.
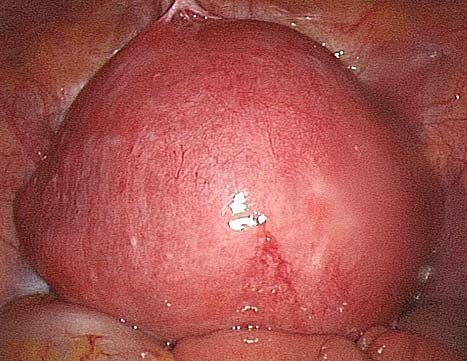
Узел миомы матки больших размеров
Симптомы
По локализации различают миому матки типичной локализации — в теле матки (95% случаев) и шеечную миому (5% случаев).
В зависимости от типа роста миомы в мышечной оболочке матки различают три формы опухоли: интрамуральную (опухоль располагается в толще стенки матки),: субмукозную (миома растет по направлению к полости матки) и субсерозную (рост миомы в направлении брюшной полости). Для обозначения подслизистой подслизистой, расположенной преимущественно в мышечной оболочке (более чем на 1/3 объема узла), используют термин «межмышечной миомы матки с центрипетальним ростом». При экзофитном росте миомы из нижних отделов тела матки или ее шейки (шеечная миома) опухоль может располагаться забрюшинно (забрюшинная миома матки) или между листками широкой связки (межсвязочная миома матки).
Формы роста миомы матки отличаются не только по морфологическому строению. Так, субмукозные и интрамуральные опухоли отнесены к настоящим миом матки, поскольку соотношение в них паренхимы и стромы составляет 1:2, субсерозные — до фибромиом, потому что в этих опухолях указанное соотношение достигает 1:3. Попотенциальной способностью к росту активация обменных процессов наиболее выражена в субмукозных миомах, что обуславливает высокую тенденцию к малегнизации. Среди субмукозных узлов миомы различают особую форму — опухоли, которые рождаются и прорастают в полость матки в направлении внутреннего зева. Рождение миоматозных узлов приводит к сглаживанию и расширения краев маточного глазки и нередко сопровождается выходом опухоли за пределы последнего.
Клиническая картина при миоме матки разнообразна и зависит от возраста пациентки, длительности заболевания, локализации и размеров опухоли, а также преморбидного фона и наличия сопутствующих патологических процессов. Части миома матки протекает бессимптомно. При симптомной фибромиоме к самым характерным клиническим проявлениям относят нарушения менструального цикла и функций смежных органов, особенно учащенное мочеиспускание. Боль, как правило, локализуется в нижних отделах живота и пояснице. Постоянной ноющей болью сопровождается подбрюшинная миома, что обусловлено растяжением брюшины или сжатием нервных сплетений малого таза. Острая боль возникает при нарушениях кровоснабжения в опухоли. Схваткообразные боли во время менструации появляется в случае подслизистой локализации опухоли. Меноррагии (длительные менструации с обильными выделениями) отмечают при наличии субмукозних узлов, деформирующие полость матки. Метроррагии (ациклические маточные кровотечения) в большей степени присущи миоме межмышечной и подбрюшинной локализации. Нарушения функции смежных органов наблюдается, как правило, при подбрюшинной, шеечный и межсвязочной локализации узлов миомы, а так же при наличии опухоли больших размеров. Рост миомы матки преимущественно медленный, однако иногда наблюдается и быстрое увеличение размеров опухоли.
Диагностика
При абдоминальном исследовании пальпируют плотное образование, которое выходит за пределы малого таза; в ходе бимануального исследования выявляют увеличенную матку (размеры ее оценивают в неделях беременности) с бугристой поверхностью, плотной консистенции, иногда с ограниченной подвижностью.
При осмотре шейки матки в зеркалах и при кольпоскопии легко диагностируются шеечная миома, расположена во влагалище, и фиброматозный узел рождается. Ультразвуковое исследование органов малого таза позволяет определить размеры, количество, локализацию, эхогенность, структуру узлов, установить наличие сопутствующей гиперплазии эндометрия, патологии придатков матки. Гистероскопию применяют для выявления подслизистых фиброматозных узлов, определения состояния эндометрия, в некоторых случаях используют гистеросальпингографию. Преимуществом гистероскопии является возможность выполнения одновременной биопсии эндометрия, удаление полипов и субмукозных узлов, резекцию эндометрия.
Миома матки при УЗИ-обследовании
Дифференциальная диагностика
Сравнительно редко возникает необходимость в диагностической лапароскопии, преимущественно при необходимости дифференциальной диагностики (лейомиома или опухоль яичника). Для диагностики миомы матки могут быть выполнены компьютерная томография, ЯМР. Одним из важных исследований в комплексе обследования больных с миомой матки является гистологическое исследование эндометрия и оценка шейки матки, результаты которых во многом определяют тактику лечения больных.
Дифференциальную диагностику проводят с саркомой матки, опухолями и опухолевидными образованиями яичников, беременности, внутренним эндометриозом.
Лечение
Лечение многокомпонентное и во многом определяется возрастом пациентки, состоянием ее преморбидного фона, особенностями пато- и морфогенеза опухоли, локализацией миоматозных узлов. Лечение фибромиомы матки может быть консервативным и оперативным. Консервативные методы включают в себя негормональную и гормональную терапию. Гигиенический режим, рациональная диета, осуществление медикаментозных воздействий для коррекции метаболических нарушений показаны практически всем женщинам с этим заболеванием. При наличии соответствующих условий возможно проведение консервативной гормональной терапии с целью приостановить рост опухоли и ограничить менструальную кровопотерю. Гормональное лечение заключается в назначении прогестагенов, андрогенных стероидов и агонистов гонадолиберину. Гипоэстрогенные состояния на фоне терапии агонистами гонадотропного рилизинг-гормона (ГнРГ) приводят к замедлению кровотока в маточной артерии, способствует задержке роста и уменьшению в объеме миоматозных узлов. Однако вопрос о целесообразности гормонотерапии у больных с миомой матки нельзя считать решенным. Длительно применять различные типы медикаментозной терапии не рекомендуют в связи с возможностью возникновения побочных реакций. В ответ на прекращение гормонального воздействия может наблюдаться экспансивный рост опухоли. Экзогенные гормоны (антигормоны) назначают больным с миомой матки в период перименопаузы как альтернативный метод лечения, а также с целью предоперационной подготовки, которая заключается в уменьшении объема опухоли и создании благоприятных условий для хирургического вмешательства, ограничении предполагаемой интраоперационной кровопотери. Гемостатическая терапия включает внутримышечное назначение препаратов, которые сокращают матку (окситоцин 1 мл, гифотоцин 1 мл), препаратов, повышающих свертываемость крови (10% раствор кальция хлорида по 10 мл внутривенно, викасол по 0,1 г 3 раза в сутки) , и препаратов, подавляющих фибринолитическую активность крови (5% расствор аминокапроновой кислоты по 100 мл ежедневно, дипинон по 2 мл внутримышечно 2 раза в сутки в течение 7 дней). В гинекологической практике успешно применяют метод эмболизации маточных артерий (ЭМА), суть которого — проведение тазовой артериографии с последующей селективной эмболизации мелких ветвей маточной артерии, снабжающей кровью миоматозные узлы. Как эмболизаты применяют частицы поливинилалкоголя размером от 350 до 700 мк. В миоматозних узлах происходит очаговый инфаркт, склерозирование и гиалинизация. Кровоснабжение прилегающего миометрия быстро восстанавливается за счет множественных коллатералей. При отборе больных для ЭМА следует руководствоваться следующими критериями: репродуктивный возраст (до 45 лет), клинические проявления мено- и метрораггии или болевого синдрома, противопоказания к гормонотерапии, отсутствие выраженной анемии, бесплодие, причиной которой является миома, привычное невынашивание беременности, противопоказания к хирургическому лечению. Среди противопоказаний для проведения ЭМА — беременность, острые воспалительные заболевания органов малого таза, почечная недостаточность, подозрение на злокачественный процесс, аллергические реакции на контрастное вещество, коагулопатии. К относительным противопоказаниям относят субмукозное и субсерозное (на ножке) расположение узлов, размеры узла более 10 см в диаметре, общие размеры матки более 13-14 недели беременности.
Показания к хирургическому лечению миомы матки:
1) большие размеры опухоли (более 14 нед беременности);
2) субмукозной расположения миомы, сопровождается длительными менструациями с обильными выделениями, анемией;
3) быстрый рост опухоли;
4) субсерозная миома (на ножке), при которой существует риск перекрута ножки узла с последующим развитием в нем некроза;
5) некроз миоматозного узла;
6) нарушение функции смежных органов;
7) шеечного миома матки;
8) сочетание миомы матки с другими заболеваниями половых органов, требующие хирургического вмешательства;
9) бесплодие (если убедительно доказано, что причиной бесплодия является миома матки).
Объем хирургического вмешательства зависит от возраста больной, наличия сопутствующих гинекологических заболеваний (состояние эндометрия, шейки матки, яичников, маточных труб), состояния репродуктивной функции. Хирургическое лечение может быть радикальным или консервативным. К консервативным оперативным вмешательствам относят консервативную миомэктомию, дефундацию матки, к радикальным — высокую надвлагалищную (супрацервикальну) ампутацию матки, надвлагалищную ампутацию матки, экстирпацию матки. Женщинам репродуктивного возраста, заинтересованным в сохранении генеративной функции, выполняют органосохраняющие операции, а именно консервативную миомэктомию (энуклеацию (вылущивание) миоматозных узлов). При субсерозными расположении опухоли предпочтение отдают лапароскопии. При подслизистой локализации опухоли производят миомэктомию методом гистерорезектоскопии.
Возможные осложнения
Частым осложнением миомы матки является некроз опухоли, сопровождающийся клинической картиной острого воспалительного процесса вплоть до развития состояния острого живота. Дегенеративные изменения в узлах миомы возникают преимущественно на фоне нарушения системы сложных биохимических процессов в сосудах, питающих опухоль, а также перекрута ножки подбрюшинных миоматозных узлов.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Миома матки – одно из самых распространенных доброкачественных новообразований женской половой сферы. Это может быть крупная опухоль, пальпируемая в области живота, или небольшой миоматозный узел.
 У женщин 30-45 лет нередко обнаруживается миома: код по МКБ 10 для этого заболевания зависит от особенностей его протекания. Чаще всего используют код D25 (лейомиома) или D26 (другие доброкачественные образования матки).
У женщин 30-45 лет нередко обнаруживается миома: код по МКБ 10 для этого заболевания зависит от особенностей его протекания. Чаще всего используют код D25 (лейомиома) или D26 (другие доброкачественные образования матки).
Патология представляет собой доброкачественное новообразование в гладкомышечных клетках шейки или теле матки. Опухоль имеет чрезвычайно высокое распространение среди женского населения планеты – ее выявляют, по разным данный у 2-40% женщин детородного возраста.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Код по МКБ-10
Врачам важно знать, как обозначается в классификации болезней матки.
Код по МКБ-10 этого заболевания следующий:
- D25 Лейомиома
- D26 Другие доброкачественные новообразования матки
- O34.1 Опухоль тела матки, требующая предоставления медицинской помощи матери
Миома матки представляет собой прогестеронозависимый патологический процесс и развивается у женщины при овуляторном менструальном цикле.
Клетки опухоли отличаются от здорового эндометрия более высокой экспрессией эстрогеновых и прогестероновых рецепторов. Рост новообразования напрямую зависит от баланса половых гормонов.
Кроме того, на рост миомы влияют следующие факторы:
- Наследственная предрасположенность.
- Дефицит иммунитета.
- Стрессы.
Миомы не бывает у девочек, не вступивших в период полового созревания. Однако сегодня наблюдается тенденция к выявлению этого образования у все более молодых женщин.
Патология в подавляющем большинстве случаев протекает бессмптомно и лишь в 25% случаев дает о себе знать различными проявлениями.
Согласно новой редакции 323-ФЗ, критерии качества медпомощи будут служить эталонами, по которым медорганизации будут проводить внутренний контроль качества медпомощи, а СМО – экспертизу качества.
Полный перечень критериев медпомощи при миоме матки смотрите в Системе Консилиум.
Классификация
По локализации и росту по отношению к мышечному слою:
- Интрамуральные.
- Субмукозные.
- Субсерозные.
- Межсвязочные.
- Шеечные.
- Паразитарные.
По количеству узлов:
- одиночные;
- множественные.
По типу узлов в зависимости от интрамурального компонента:
- субмукозная (МКБ-10 – D26) на ножке без интрамурального компонента;
- субмукозный узел на широком основании с интрамуральным компонентом менее 50 процентов;
- миоматозный узел с интрамуральным компонентом 50% и более.
Классификация миом согласно рекомендациям Европейского общества репродукции человека (ESHRE) делит эти новообразования исходя из размера – небольшие (до 5 см) и большие (5 см и более).
Диагностика
Основным скрининговым и диагностическим методом исследования при миоме является трансабдоминальное или трансвагинальное УЗИ.
Оно используется для первичной диагностики новообразования, в целях динамического наблюдения за его ростом, а также для отбора больных и оценки эффективности терапии.
Среди других методов диагностики выделяют:
- эхогистерографию (используется при расположении опухоли в межмышечно-подслизистом и подслизистом слое матки);
- цветовое допплеровское картирование (позволяет оценить строение миоматозного узла).
Методы лучевой диагностики должны применяться по строгим показаниям, при невозможности заменить их более щадящими методиками диагностики или при выполнении малотравматичных вмешательств:
- селективной сальпингографии;
- рентгенохирургической реканализации проксимальных отделов маточных труб при их непроходимости;
- эмболизации маточных артерий.
Рекомендация Системы Консилиум
При опросе пациентки следует обращать внимание на:
- наличие маточных кровотечений;
- нарушения функции мочеиспускания;
- наличие болевого синдрома;
- репродуктивный анамнез.
Какие методы следует использовать при диагностике и лечении миомы, вы узнаете из клинической рекомендации, разработанной Российским обществом акушеров-гинекологов.
КТ и МСКТ (особенно с контрастированием) позволяет:
- определять состояние и взаимоотношение органов малого таза, костных структур и сосудов таза;
- обнаружить кровотечения в остром периоде;
- внедрять в гинекологию методы интервенционной радиологии.
С помощью МСКТ возможно оценить состояние сосудов, расположенных в малом тазу, и выявить основной сосуд, питающий опухоль.
Это очень важно в ходе разработки плана рентгенохирургического лечения миомы тела матки (код по МКБ-10 — D25, D26, O34.1) с помощью метода эмболизации маточной артерии.
Магнитно-резонансная терапия (МРТ) используется, если необходимо дифференцировать подслизистую локализацию миоматозного узла от узловой формы аденомиоза, особенно с деформацией полости матки.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Лечение
Медикаментозное лечение не рекомендуется, если миома матки (код МКБ – D25, D26, O34.1.) имеет бессимптомное течение. Исключение составляют образования больших размеров.
Медикаментозная терапия или хирургическое вмешательство показаны в следующих случаях:
- аномальные маточные кровотечения;
- анемии;
- боль в малом тазу;
- гиперпластические процессы в слизистом слое.
Лекарственная терапия проводится с целью облегчения или купирования симптоматики, ассоциированной с миомой, регресса миоматозных узлов.
Рекомендация журнала «Заместитель главного врача»
В соответствии с новыми правилами Минздрава, направление на УЗИ, которое выдает лечащий врач, должно содержать ряд обязательных пунктов: реквизиты организации и пациента, диагноз по МКБ-10, дополнительные клинические сведения — основные симптомы, ФИО и должность лечащего врача.
Наглядный алгоритм заполнения направления скачивайте в журнале.
НПВС назначаются женщинам с миомой в сочетании с дисменореей. Они могут сократить кровопотерю при менструации, однако обладают меньшей эффективностью по сравнению с даназолом, транексамовой кислотой или внутриматочной системой с левоноргестрелом.
Прогестагены назначаются для сокращения объема аномальных кровотечений и повышения уровня гемоглобина, а также для профилактики гиперплазии эндометрия.
Хирургическое лечение при миоме показано при:
- обильных менструациях, приводящих к анемии;
- хроническом болевом синдроме, снижающем качество жизни пациентки;
- нарушении функций соседних с маткой органов – прямой кишки, мочевого пузыря, мочеточников;
- большом размере новообразования (размер матки больше, чем при беременности на сроке 12 недель);
- стремительном росте опухоли (рост более чем на 4 недели беременности в течение года);
- росте опухоли в периоде постменопаузы;
- локализации узла в подслизистом слое матки;
- расположении миоматозных узлов в области шейки матки;
- расстройствах репродуктивной сферы;
- невозможности зачать (при отсутствии прочих причин).
Большей части пациенток с миомой проводится хирургическое лечение. Показания к экстренному вмешательству:
- спонтанное «рождение» подслизистого миоматозного узла;
- дегенеративные изменения узла, связанные с нарушением кровообращения и сопровождающиеся признаками развития инфекции и появлением симптоматики «острого живота»;
- неэффективность проводимой антибиотикотерапии и противовоспалительного лечения.
Наличие множественной миомы матки небольших размеров, не проявляющейся симптомами, не требует хирургического лечения.

Источник


