Миома матки гипертрофия шейки матки

Гипертрофия шейки матки – увеличение объема влагалищной части шейки матки, связанное с избыточным развитием соединительнотканной стромы, не сопровождающимся количественными и структурными изменениями клеток. Гипертрофия шейки матки может сопровождаться периодическими болями внизу живота, болезненностью при половом акте, полименореей, белями, ощущением выпадения половых органов, бесплодием. Диагноз гипертрофии шейки матки основан на данных кольпоскопии, гормонального исследования, УЗИ органов малого таза с цервикометрией. В лечении гипертрофии шейки матки применяют диатермокоагуляцию, электроэксцизию, криодеструкцию, ампутацию шейки матки, реконструктивную пластику.
Общие сведения
Гипертрофия шейки матки – изменение размеров шейки матки за счет утолщения стенок и ее элонгации (удлинения). Гипертрофия может затрагивать одну или обе губы влагалищной части шейки матки. При малой степени гипертрофии возможно удлинение только передней части шейки матки, которая выступая вперед, прикрывает заднюю губу. При значительных размерах гипертрофии наружный зев шейки матки выдвигается из половой щели. Гипертрофия шейки матки может наблюдаться как при нормальном положении матки, так и при опущении ее дна. Данное состояние не оказывает прямого влияния на быстроту наступления беременности, но косвенно, как проявление другой гинекологической патологии, может снижать фертильность и повышать возможность осложнений в период гестации.
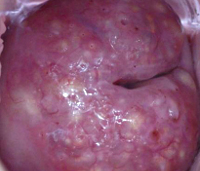
Гипертрофия шейки матки
Причины
Гипертрофия шейки матки может быть следствием различных патологических процессов, однако иногда может быть обусловлена генетической предрасположенностью и анатомическими особенностями строения внутренних половых органов женщины.
Чаще гипертрофия шейки матки формируется на фоне стойкого воспалительного процесса слизистой цервикального канала (эндоцервицита), перехода воспаления на более глубокую строму с развитием хронического цервицита. Длительно протекающее воспаление вызывает уплотнение и утолщение шейки матки. Из-за отека и набухания тканей шейки матки происходит облитерация выводных протоков желез с нарушением оттока секрета и образованием небольших, до 6 мм в диаметре, тонкостенных ретенционных пузырьков — наботовых кист. Пузырьки, заполненные прозрачным секретом, могут полностью погружаться в разбухшую строму, формируя фолликулярную форму гипертрофии.
Кроме воспаления, гипертрофия может быть спровоцирована неоднократным повреждением шейки матки в процессе родов или при абортах (в отсутствии полноценного лечения микротрещин и разрывов). При этом возникает выворот слизистой оболочки цервикального канала в полость влагалища. Воздействие неблагоприятной кислой среды влагалища на эндоцервикс приводит к появлению отека, увеличению и уплотнению слизистой и подлежащих тканей, разрастанию эпителия, появлению патологических выделений с возможной примесью гноя или крови.
Регенерация тканей цервикального канала и стромы на месте повреждений протекает с образованием рубцов, приводящих к увеличению размеров шейки матки, потере свойственной ей эластичности. Посттравматическое нарушение трофики, микроциркуляции и обменных процессов гипертрофированной шейки матки создают благоприятные условия для развития инфекции, способствуя рецидивированию воспаления, развитию фоновых предраковых заболеваний. Изменения гормонального фона, а также расположенные вблизи или с захватом шейки матки миоматозные узлы (пришеечные и шеечные) также могут становиться причиной ее гипертрофии.
Симптомы гипертрофии шейки матки
Формирование гипертрофии шейки матки проходит несколько этапов:
- I стадия — наружный зев шейки матки расположен выше половой щели;
- II стадия — наружный зев опускается на уровень половой щели, но не выступает за ее пределы;
- III стадия — гипертрофированная шейка матки выходит за границы половых губ.
На начальной стадии развития гипертрофия шейки матки клинически ничем не проявляется и в последующем не имеет специфически выраженных симптомов. В случае длительной гипертрофии шейки матки пациентку могут беспокоить непостоянные, периодически возникающие неприятные ощущения или тянущие боли в нижней части живота, области паха и крестца, болезненность при половом акте, гиперполименорея, бели. Может иметь место бесплодие без очевидных причин. Основным симптомом II –III стадии гипертрофии шейки матки выступает ощущение провисания или выпадения внутренних половых органов.
Диагностика
При гипертрофии шейки матки выполняется комплексное гинекологическое обследование, включающее осмотр с помощью зеркал, простую и расширенную кольпоскопию, оценку гормонального статуса, УЗИ органов малого таза с цервикометрией, цитологическое исследование мазков из шейки матки.
Дополнительно могут использоваться цервикоскопия, диагностическое выскабливание цервикального канала, прицельная биопсия шейки матки, ПЦР — диагностика. Визуализация позволяет провести оценку состояния внутренних половых органов, определить размеры и структуру шейки матки, ее расположение относительно других органов малого таза, особенности кровотока, изменения эндоцервикса. Дифференцируют гипертрофию шейки матки от рака шейки матки, внематочной шеечной беременности.
Лечение гипертрофии шейки матки
Методы лечения шейки матки подбираются гинекологом индивидуально, с учетом характера фоновой патологии, провоцирующей заболевание. При легкой степени гипертрофии шейки матки в отсутствие факторов риска показаны наблюдение с ежегодной кольпоскопией, запрет на поднятие тяжестей (более 5 кг). При гипертрофии шейки матки в сочетании с воспалительным процессом цервикального канала или шеечной миомой в гинекологии используется консервативная тактика — антибиотикотерапия, интенсивная иммуностимуляция или гормонотерапия. При гипертрофии шейки матки эффективно применение малоинвазивных техник – диатермокоагуляции, электроэксцизии и криодеструкции избыточной ткани. Вскрытие наботовых кист не всегда результативно и противопоказано при остром и подостром воспалении. К перспективным способам лечения гипертрофии шейки матки относят радиоволновую конизацию.
При значительной гипертрофии показано хирургическое вмешательство — частичная резекция, ампутация (клиновидная, конусовидная, высокая) или полное удаление шейки матки, а также реконструктивно-пластическая коррекция с обязательной кольпоперинеолеваторопластикой. Важно определить оптимальное количество ткани, подлежащей иссечению. Операция позволяет уменьшить длину и объем шейки матки, повысить репродуктивный потенциал и восстановить сексуальную активность. При резкой гипертрофии шейки, сочетающейся с выпадением матки, у пациенток, не планирующих деторождение, проводится гистерэктомия (удаление матки) вместе с удалением шейки.
Прогноз и профилактика
В отсутствие лечения гипертрофии шейки матки может иметь негативные последствия. Запущенные случаи могут привести к механическому или гормональному бесплодию, кровотечению (при миоме шейки матки или самопроизвольном прорыве наботовых кист), дистрофической трансформации, развитию лейкоплакии шейки матки и предраковых состояний.
Профилактика основана на предупреждение заболеваний шейки матки, рациональном питании, занятиях спортом, (включая упражнения Кегеля для укрепления мышц тазового дна в период беременности и после родов), бережном ведении родов во избежание родовых травм, своевременном лечении воспалительных процессов цервикса.
Источник
Любой врач всегда советует проходить регулярно профилактические осмотры для того, чтобы не пропустить никакого заболевания. Это говорят и гинекологи, ведь к ним, как правило, женщины обращаются только тогда, когда уже что-то беспокоит. Одна из таких проблем, которая нередко встречается у женщин — гипертрофия шейки матки. Термин «гипертрофия матки» означает увеличение или утолщение стенок органа.
Причины
Причины гипертрофии матки самые разнообразные, классифицируются на: физиологические и патологические.
Физиологическая гипертрофия матки при беременности возникает, когда за счет активного деления клеток миометрия образуются новые мышечные волокна, и за счет этого и происходит утолщение и удлинения стенок матки в несколько раз. Такое увеличение происходит с 5 недели беременности, хоть женщина может и не знать о своем положение, а изменения в ее организме уже происходят.

А к патологической относится гипертрофия шейки матки – это состояние, при котором происходит увеличение влагалищной части шейки матки за счет разрастания соединительной ткани. Может возникать как на одной или на обеих губах шейки матки. Наблюдается возникновение этого заболевания при нормальном положении матки и тогда, когда наблюдаются незначительные отклонения ее в разные стороны.
Причин возникновения гипертрофии шейки матки несколько, но в основном это длительный воспалительный процесс. При этом бывает железистая гипертрофия шейки матки, при которой нарушается отток секрета, и образовываются наботовые кисты и фолликулярная гипертрофия шейки матки, когда эти кисты погружаются в строму, и мышечная гипертрофия шейки матки. Все эти процессы происходят постепенно и переходят из этой стадии в другую, и чем длительнее протекает воспаление, тем все глубже происходит поражение.
Причина возникновения гипертрофии шейки матки может заключаться и в частом ее повреждении во время родом или частых абортах. На месте этих микротравм происходит образование рубца, который и приводит к потере тканью эластичности и увеличивает ее в размере. Все эти факторы способствуют тому, что нарушается трофика, микроциркуляция и многие обменные процессы, все это создает отличную среду для присоединения какой либо инфекции.
Диагностика
Основные жалобы, которые и приводят наших женщин к гинекологу, следующие: непостоянные, тянущие боли внизу живота, которые иррадиируют в крестец и поясницу; выделения с неприятным запахом; болезненность при половом акте и во время месячных. Когда врач начинает смотреть на гинекологическом кресле такую женщину, то она может пожаловаться на болезненность при осмотре в зеркалах.
Для того, чтобы поставить диагноз, необходимо комплексное обследование, которое в себя включает не только осмотр и взятие мазков, но также расширенную кольпоскопию, УЗИ органов малого таза с цервикометрией, диагностическое выскабливание цервикального канала, прицельную биопсию. Вы поинтересуетесь, а для чего столько необходимо обследований? А именно для того, чтобы провести дифференциальную диагностику с такими заболеваниями, как: рак шейки матки и шеечная беременность. Ведь при этих патологиях врачебная тактика совсем иная.
Лечение
Следующий вопрос, после того, как диагноз поставлен — гипертрофия шейки матки: лечение.

Какое именно выберет ваш врач, зависит именно от того, какое было фоновое заболевания, от которого развилась гипертрофия.Если выставляет доктор легкую степень, то рекомендует регулярный контроль, а если на фоне воспаления, тогда требуется медикаментозное лечение, которое в себя включает прием антибиотиков, противовоспалительные препараты, гормонотерапию. Современная медицина для лечения гипертрофии шейки матки использует малоинвазивные методы, которые за последнее время себя очень хорошо показали. К этим методам относят: криодеструкция, диатермокоагуляция и электроэксцизия. Если гипертрофия была обнаружена на поздней стадии, тогда консервативные методы и малоинвазивные не эффективны, и приходится обращаться к хирургическим – частичная резекция, ампутация или полное удаление гипертрофии шейки матки. Иногда, когда гипертрофия сочетается с выпадением матки и женщина не планирует в дальнейшем иметь детей, применяют гистерэктомию.
Если не проводить адекватное лечение, то могут возникнуть серьезные осложнения, например: кровотечение, лейкоплакия шейки матки, бесплодие. А уже все эти состояния намного трудней поддаются лечению и полного выздоровления не происходит. Все эти осложнения гипертрофии шейки опасны еще вот чем: это предраковые состояния, и в любой момент под действием какого либо негативного фактора может перерасти в рак шейки матки.
Профилактика
Профилактика очень проста – посещение врача – гинеколога регулярно, для того, чтобы вовремя выявить патологию и провести необходимое лечение. Женщина должна поддерживать свое здоровье, укреплять иммунитет, вести здоровый образ жизни, укреплять мышцы таза с помощью упражнений Кегеля. После родов не забывать о том, что на месте микротравм может возникнуть воспаление, и для предотвращения развития гипертрофии необходимо своевременное лечение.
Гипертрофия матки при беременности
Для вынашивания ребенка и родов требуется крупная, сильная матка с толстым мышечным слоем. Но женскому организму нет нужды «носить» её постоянно. Ведь большая и крепкая матка требует много ресурсов: кислорода, питательных веществ. Поэтому женщина обзаводится ею уже после наступления беременности. А после родов матка снова уменьшается, возвращаясь к своему прежнему состоянию.
Гипертрофия в ранние сроки
Гипертрофия матки начинается буквально с первых дней беременности. После овуляции образуется желтое тело в яичнике. Оно располагается там, где раньше существовал фолликул с ооцитом. Задача желтого тела – секреция гормонов, необходимых для поддержки беременности и подготовки организма к вынашиванию ребенка.
Желтое тело образуется в яичнике независимо от того, наступила ли беременность. Но для поддержания его функции требуется ХГЧ, который вырабатывается плодным яйцом. А он начинает синтезироваться, только если зачатие произошло. В случае отсутствия ХГЧ желтое тело быстро регрессирует.
Мы рассматриваем ситуацию, когда зачатие состоялось. Это означает, что выработка ХГЧ налажена. Этот гормон стимулирует желтое тело. Оно продуцирует эстрогены и прогестерон. Матка меняет свою форму, размеры и функции. Релаксин и прогестерон снижают её сократительную способность, чтобы избежать изгнания плодного яйца. При этом происходит расширение сосудов матки. Она получает большое количество питательных веществ, пластического материала, и стремительно увеличивается в размерах. Меняется и её конфигурация.
Механизмы увеличения матки:

- гипертрофия (утолщение) мышечных волокон;
- гиперплазия мышечного слоя (образование новых миоцитов из стволовых клеток);
- повышение растяжимости и эластичности тела матки.
Гипертрофия подразумевает лишь утолщение мышечного слоя. Но нарастает также объем соединительной ткани. Появляются новые эластичные волокна. Матка становится более растяжимой, и в то же время прочной.
Увеличение матки происходит также за счет возрастание объема её полости. Маточная полость – понятие исключительно теоретическое. На самом деле её не существует, потому что стенки органа плотно соприкасаются. То есть, фактически никакой полости внутри нет, и её объем изначально нулевой. Но она появляется, как только начинает расти плод. Он растягивает маточные стенки и занимает пространство внутри. Так как плод увеличивается, пространства он занимает всё больше. Соответственно, матка начинает занимать всё больше места в брюшной полости не только за счет гипертрофии мышечного слоя, но и по причине возрастания объема полости.
Середина беременности
Изначально матка имеет грушевидную форму. Такой она бывает только у небеременных женщин. Но при наступлении беременности конфигурация меняется. К 12 неделе она становится сферической. Перешеек резко гипертрофирован. Он увеличивается в 3 раза в длину и становится намного толще. Мышечный слой растет под влиянием эстрогенов. Он отвечает за гиперпластические процессы. В то время как гипертрофию миометрия в большей степени провоцирует прогестерон.
Чем выше уровень прогестерона, тем толще и крепче становится матка. Его концентрация постоянно увеличивается. Исключение составляет лишь непродолжительный период около 7 недели гестации, когда происходит лютео-плацентарная смена. В этот период функция желтого тела угасает. Оно передает свои «полномочия» недавно образовавшейся плаценте. С этого момента прогестерона образуется всё больше. Соответственно, матка становится всё толще. Своего максимума толщина мышечных волокон достигает во 2 триместре.
Матка растёт и в длину. Постепенно она приобретает аксиальное и вертикальное положение. Она выпячивается вперед. Цервикальный канал постепенно становится частью маточной полости.
Окончание беременности
К концу первой половины беременности толщина маточной стенки достигает 3-4 см. Она максимальная, и больше не будет увеличиваться. Более того: ближе к концу беременности стенки становятся намного тоньше. При этом увеличивается длина, поперечный размер и маточная полость. Все эти показатели максимальные непосредственно перед родами.
На момент родов матка имеет полость около 4 литров. Её масса без плодного яйца составляет 1-1,5 кг. Каждое мышечное волокно в 10 раз длиннее и в 5 раз толще, чем было до зачатия ребенка. Одновременно удлиняются и утолщаются маточные связки.
Таким образом, гиперплазия и гипертрофия матки происходит только в первой половине гестации. В первые 2 месяца утолщение мышечного слоя стимулируют эстрогены. В основном увеличивается количество клеток, а не их толщина. В дальнейшем и до середины беременности резко возрастает уровень прогестерона. Именно он вызывает гипертрофию мышечных волокон.
Патологическая гипертрофия матки
Под гипертрофией подразумевается утолщение мышечных волокон. Оно происходит не только у беременных. Правда, увеличивается обычно не весь миометрий равномерно, а только его часть. В результате образуется гладкомышечный пролиферат. В гинекологии эту патологию называют миомой.
Миома матки – это клинический диагноз. В то время как гиперплазия и гипертрофия матки расцениваются как механизмы формирования пролиферата. Причиной считается восстановление поврежденного миометрия. Оно может быть обусловлено:
- внутриматочным вмешательством;
- перенесенными половыми инфекциями.
Определенную роль играет и наследственная предрасположенность. Темпы гиперплазии и гипертрофии мышечного слоя матки зависят от уровня гормонов. Поэтому во время беременности миоматозный узел обычно увеличивается. После наступления менопаузы миома всегда регрессирует.
Миома не обязательно появляется у женщин с высоким уровнем эстрогенов и прогестерона. Концентрация этих гормонов в крови может быть обычной. Но при этом в локальном кровотоке, в зоне роста миоматозных узлов всегда обнаруживается повышенное содержание эстрогенов. Кроме того, рецепторный аппарат этих участков миометрия более чувствительный к гормонам, поэтому они сильнее действуют на миому даже в обычной концентрации.
Чем опасна миома?
Несмотря на то, что миома матки считается патологическим состоянием, в подавляющем большинстве случаев она не опасна. Более того: как правило, участок гипертрофированной ткани миометрия даже не обнаруживается в течение жизни. Если у женщины нет симптомов, то она не обращается к врачу и не обследуется.
По данным аутопсий (вскрытий) миомы выявляют у 80% всех женщин. То есть, у всех есть гипертрофированные участки миометрия. Но не всегда появляются симптомы. Они возникают только у каждой третьей пациентки. Клинически значимые формы чаще всего развиваются после 35 лет.

Факторы, снижающие риск патологической гипертрофии матки:
- частые роды;
- оральная контрацепция;
- отсутствие абортов или диагностических выскабливаний маточной полости в анамнезе;
- отсутствие половых инфекций, в том числе перенесенных в прошлом.
Иногда даже небольшая миома вызывает массу проблем. Она может сдавить расположенные рядом сосуды и нарушит кровоток. В результате плохо кровоснабжается эндометрий, а отдельные его участки отмирают. У многих женщин появляются кровотечения, развивается бесплодие, возникают хронические тазовые боли.
Диагностика
УЗИ – основной способ диагностики. При помощи ультразвука может быть выявлен гипертрофированный участок миометрия (миоматозный узел). Используется трансвагинальный датчик. Оценивается структура узла, его размеры. Эти показатели оцениваются в динамике, что важно для своевременной коррекции терапевтической тактики.
Гидросонография – особая разновидность УЗИ, предполагающая введение в матку жидкости. Дополнительно можно установить тип субмукозной миомы, расположение относительно внутреннего зева и углов матки. Чувствительность исследования в первичной диагностике пролифератов миометрия достигает 100%. Одновременно выявляются и патологические процессы эндометрия.
Допплерография – метод оценки кровотока. Используется для планирования и оценки результатов эмболизации маточной артерии. Это один из способов лечения. Он перекрывает кровоток к патологическому очагу, в результате чего тот уменьшается в размерах
Гистероскопия – внутриматочная эндоскопическая диагностическая процедура. В полость матки вводится тонкая трубка с камерой. Сразу же может быть выполнено удаление узла, если в нём есть необходимость.
МРТ – применяется для диагностики гигантских узлов, которые не может охватить полностью ультразвуковой датчик.
Лечение
Существует консервативное и хирургическое лечение.
Консервативное лечение – проводится при наличии узлов до 3 см в диаметре. Назначают агонисты ГнРГ на 6 циклов. Раз в 3 месяца делают УЗИ, чтобы понять, уменьшился ли гипертрофированный участок матки. Далее следует стабилизационный этап с использованием гормональной контрацепции.
Консервативнопластическое лечение – выполняется при размере узлов до 10 см. Если узел меньше 5 см, вначале выполняется лазерная вапоризация или электрокоагуляция узла. Затем назначаются препараты. Если размер 5-10 см, последовательность обратная: препаратами узел уменьшают, а затем проводят процедуру его деструкции.
Стабильнорегрессионное лечение – предполагает выполнение эмболизации маточных артерий. Когда к миоматозному узлу перекрывается доступ крови, он постепенно уменьшается и со временем исчезает.
Хирургическое лечение – удаляется либо сам узел, либо матка. Операции выполняются в основном гистероскопическим или лапароскопическим способом. У удалению матки прибегают лишь в крайних случаях, если размеры пролиферата превышают 14-16 недель беременности, либо он увеличивается на 4 недели в год. Другими показаниями являются шеечная миома, нарушение трофики узла, сдавление окружающих органов, рост узла в менопаузе.
Источник


