Миома матки с нмц


Различные нарушения менструального цикла (НМЦ) очень частое явление в наши дни, практически каждая вторая женщина знакома с проблемами нерегулярного цикла. Диагноз НМЦ в гинекологии ставят если:
- месячные скудные (меньше 50-80 мл) или обильные (больше 150 мл);
- длительность менструального цикла меньше 21 дня или больше 35 дней;
- менструальное кровотечение длится меньше 3 дней или больше 7 дней;
- менструацию сопровождает сильная опоясывающая боль в области низа живота.
Причины и лечение НМЦ
Важно помнить, что диагноз НМЦ в гинекологии является всего лишь симптомом конкретного заболевания, наличие которого привело к сбою в работе гормональной системы.
Причины НМЦ очень разнообразны. Временное нарушение цикла может быть спровоцировано стрессами и волнениями, более длительное — инфекционными, воспалительными и даже опухолевыми заболеваниями половых и других внутренних органов, травматическими повреждениями или эндокринными нарушениями.
В гинекологии прослеживается тенденция, когда диагноз НМЦ ставят тем девушкам и женщинам, которые обладают наследственной предрасположенностью к данному заболеванию. Возможны также врожденные аномалии женских половых органов.
Для определения причины и назначения адекватного лечения НМЦ необходимы, как минимум, три диагностических мероприятия:
- исследование гормонального профиля женщины;
- бактериологический мазок из влагалища;
- УЗИ — проведение УЗИ при НМЦ необходимо с целью исключения врожденных и приобретенных патологий органов малого таза.
Лечение НМЦ направлено на устранение первопричины нарушения. Так, женщине может понадобиться гормонотерапия, физиотерапия, питательные и витаминные комплексы, прием противовоспалительных и антибактериальных лекарственных препаратов и даже оперативное вмешательство.
НМЦ в репродуктивном периоде — это всегда проблема для желающей забеременеть женщины. К счастью, с помощью современных техник терапии характер течения менструального цикла поддается значительной корректировке, даже при диагнозе НМЦ в большинстве случаев наступает беременность.
Типы нарушения менструального цикла
Наиболее часто диагностируемые типы нарушений менструального цикла:
- НМЦ по типу олигоменореи. Такое расстройство проявляется редкими (с промежутком времени в 40-180 дней) и короткими (до 2-х дней) месячными. НМЦ по типу олигоменореи диагностируют у трех женщин из ста, чаще всего заболевание присуще молодым женщинам.
- НМЦ по типу гиперполименореи. Данное нарушение характеризуется коротким (14-20 дней) менструальным циклом и обильным и продолжительным (больше 7 дней) менструальным кровотечением. НМЦ по типу гиперполименореи опасно возможными обильными кровопотерями и чаще всего возникает на фоне серьезных гинекологических заболеваний.
- НМЦ по типу метроррагии. Характеризуется спонтанными кровотечениями, не имеющими отношения к менструальному циклу. НМЦ по типу метроррагии, пожалуй, наиболее серьезное нарушение, так как практически всегда свидетельствует о серьезных заболеваниях женских половых органов (эрозии, миоме, полипах, раке шейки матки, опухоли яичника, тяжелом эндометрите и т.д.), а при беременности НМЦ по типу метроррагии сопровождает выкидыш и внематочную беременность.
- НМЦ по типу меноррагии (полименореи). Очень распространенное расстройство, связанное с чрезмерной (больше 150 мл) и длительной (больше 7 дней) кровопотерей в период месячных,
 при этом длительность самого менструального цикла не нарушается.
при этом длительность самого менструального цикла не нарушается. - Нарушение менструального цикла (НМЦ) в пременопаузе
- НМЦ в период пременопаузы (НМЦ по типу физиологической олигоменореи или меноррагии) – естественное явление для любой женщины. С возрастом функция яичников угасает, снижается уровень выработки гормонов, после 40-ка лет у женщины наступает период пременопаузы (предклимактерический период). В этом периоде длительность менструального цикла то сокращается, то увеличивается, меняются также объемы менструальных кровотечений. Такое состояние длится в течение 6 лет вплоть до времени последней менструации.
Статьи по теме:
 Гормон прогестерон несет ответственность за подготовку организма к беременности и за привычную работу цикла критических дней. При нехватке его в организме, у женщин возникают трудности – нестабильный менструальный цикл и проблемы с зачатием. | Любой дисбаланс в женском организме может вызвать гормональный всплеск и, как следствие, дисфункциональные кровотечения. Гормональный гемостаз — лечение оральными контрацептивами, которое направлено на остановку таких кровотечений. |
 У многих женщин грудь остро реагирует на гормональные колебания. Например, боль в сосках может возникать перед месячными. Но она же может говорить и о беременности, когда до менструации еще далеко. Чаще всего женщина хорошо знает свой организм, чтобы понять, что происходит. |  Вы ведущая, актриса, спортсменка? Или просто женщина, в чьи планы не входят «красные дни календаря» в ближайшее время? Что же делать? На любой вопрос всегда есть ответ. Попробуем в нем разобраться… |
Энциклопедия / Заболевания / Женские заболевания / Миома матки
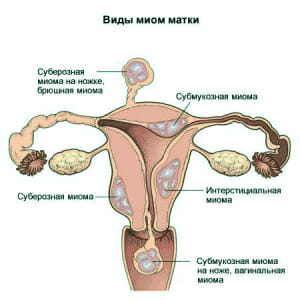
Матка представляет собой мышечный орган и состоит из трех слоев, самый толстый из которых миометрий (мышечный слой).
Миома матки – это доброкачественная гормонально-зависимая опухоль, которая характеризуется развитием узлов в мышечном слое. Миома матки часто встречается у женщин в возрасте 35-50 лет, но в последнее время наблюдается тенденция к омоложению заболевания (у женщин 25 лет и младше).
По локализации миоматозных узлов выделяют:
- субсерозную миому (узел растет в сторону брюшной полости и находится под субсерозной оболочкой);
- интерстициальную миому (узел растет в толще миометрия);
- субмукозную или подслизистую миому (узел растет в полость матки и находится под слизистой оболочкой);
- шеечную миому (узел располагается в шейке матки).
В зависимости от размеров миоматозных узлов, которые сравнивают со сроками беременности, выделяют
- миому небольших (5-6 недель),
- средних (7-11 недель),
- больших размеров (более 12 недель).
По характеру роста миомы матки выделяют ложный рост узла/узлов, которые увеличиваются при отеке и нарушении кровообращения в образовании (некроз узла) и истинный рост (пролиферация мышечных клеток).
По количеству узлов выделяют миому с одиночным узлом и множественную миому.
По выраженности клинических проявлений миома матки может быть бессимптомная и симптомная.
По гистологическому строению и преобладанию в миоматозных узлах той или иной ткани различают:
- миому матки (содержит только мышечные элементы);
- фиброму матки (содержит соединительную ткань);
- фибромиому матки (поровну соединительной и мышечной ткани).
К предрасполагающим факторам возникновения миомы относят гормональный дисбаланс, в частности избыток эстрогенов в организме.
Также к провоцирующим факторам заболевания относят механические травмы матки и генетическую предрасположенность:
- наследственность (наличие миомы матки у родственниц первого и второго поколений);
- нарушения менструального цикла, начиная с самого первого цикла (менархе), в том числе и сочетающиеся с половым инфантилизмом;
- расстройства менструальной функции, не поддающиеся излечению, особенно с нарушением обмена веществ (сахарный диабет, ожирение);
- хронические гинекологические и экстрагенитальные (не связанные с половой системой) заболевания;
- аборты и выскабливания матки;
- гиподинамия (малая подвижность);
- нерегулярная половая жизнь (редкая или половые акты, не заканчивающиеся оргазмом);
- стрессы, тяжелый физический труд;
- длительная инсоляция;
- отсутствие родов и кормления грудью в анамнезе.
Зачастую миома матки является случайной находкой во время прохождения профилактического осмотра у гинеколога. Многие женщины с миомой матки не предъявляют жалобы или не придают значения признакам заболевания.
Основным симптомом является нарушение менструального цикла. Как правило, менструации становятся длительными и обильными (особенно при субмукозной миоме), появляются межменструальные кровотечения. Постоянная кровопотеря приводит к анемизации больной (слабость, недомогание, утомляемость, бледность кожных покровов и другое).
Кроме того, больных могут беспокоить боли внизу живота тянущего или ноющего характера. Боли могут быть как постоянными, так и появляться только во время месячных. При некрозе миоматозного узла или рождении (субмукозная миома) боли становятся острыми, схваткообразными.
При больших размерах миомы матки присоединятся синдром сдавления соседних органов. В этом случае часто наблюдается учащение мочеиспускания или хронические запоры.
При наличии подслизистой миомы развиваются трудности с зачатием и вынашиванием беременности.
Дифференциальную диагностику миомы матки проводят с опухолями яичников и раком матки.
Диагностировать миому матки достаточно просто. Уже на первом гинекологическом осмотре врач с 90-100% уверенности может поставить диагноз. При пальпации определяется увеличенная матка с одним или несколькими плотными узлами. Подвижность ее не ограничена.
К дополнительным методам обследования относятся:
- УЗИ малого таза: позволяет определить размеры и локализацию узлов, деформацию полости матки, толщину эндометрия (миома часто сочетается с гиперплазией или полипами эндометрия).
- Гистероскопия: осмотр цервикального канала и полости матки специальным прибором – гистероскопом. Метод незаменим при диагностике подслизистой миомы матки и интерстициальной миомы матки. Позволяет провести биопсию.
- Лапароскопия: применяется в затруднительных случаях, например, для распознавания вторичных изменений в миоматозных узлах (кровоизлияние, некроз).
- Диагностическое выскабливание полости матки: показано проводить при всех выявленных миомах матки с целью установления патологии эндометрия и исключения рака матки.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечением больных с миомой матки занимается акушер-гинеколог.
Лечение заболевания может быть как консервативным, так и оперативным. Выбор того или иного метода терапии зависит от размеров миомы, наличия или отсутствия роста, сопутствующих хронических заболеваний, возраста пациентки и желания сохранить репродуктивную функцию.
Медикаментозная терапия
Консервативное лечение заключается в назначении гормональных препаратов. Целью такой терапии является отсрочить хирургическое вмешательство до периода менопаузы, когда миома регрессирует. Используют гормональные препараты разных групп:
- гестагены (норколут, дюфастон, премолют) курсом на 4-6 месяцев;
- производные андрогенов (даназол, гестринон) курсом на 6-8 месяцев;
- агонисты гонадотропин рилизинг-гормона (бусерилин, золадекс) на 3-6 месяцев;
- оральные гормональные контрацептивы (Ярина, Жанин, Регулон);
- внутриматочная спираль Мирена (содержит гестаген – левоноргестрел) на 5 лет.
Операция при миоме матки
Показания к операции:
- размеры матки больше 12 недель беременности;
- субмукозная миома матки;
- миома матки в сочетании с аденомиозом или опухолями яичников;
- быстрый рост миомы (на 3 недели беременности за 6 месяцев);
- постоянные кровотечения, вызывающие анемию.
Оперативное лечение миомы матки может быть нескольких видов:
- консервативная миомэктомия (вылущивание миоматозных узлов с сохранением матки) проводится у женщин, желающих сохранить репродуктивную функцию;
- гистерорезектоскопия (удаление узлов при гистероскопии) проводится при подслизистых миомах;
- гистерэктомия (полное удаление матки вместе с шейкой или ампутация матки с сохранением ее культи и шейки);
- эмболизация маточных артерий (прерывается кровоснабжение миоматозных узлов, вследствие чего они регрессируют).
Прогноз при миоме матки благоприятный. После наступления менопаузы миома регрессируют самостоятельно.
После гистерэктомии больные снимаются с диспансерного учета через 5 лет, а после миомэктомии наблюдаются пожизненно, так как возможен рецидив заболевания.
Полное выздоровление после эмболизации маточных артерий наступает в 50% случаев.
Осложнения миомы матки:
- некроз миоматозного узла;
- рождение подслизистого узла;
- постгеморрагическая анемия;
- озлокачествление опухоли;
- бесплодие;
- невынашивание;
- послеродовые кровотечения;
- гиперпластические процессы эндометрия.
Источник: diagnos.ru
Диагнозы > Гиперполименорея
Что называют гиперполименореей?
Гиперполименорея — гинекологическое заболевание, характеризующееся нарушениями менструального цикла, а именно длительными и обильными менструациями и сокращением интервалов между ними. Такое нарушение цикла говорит о том, что в организме женщины возникли серьезные неполадки, требующие незамедлительного лечения.
Типичные клинические симптомы
Основными симптомами гиперполименореи являются обильные кровотечения, продолжающиеся дольше семи дней, боли внизу живота, снижение уровня гемоглобина (анемия), быстрая утомляемость, раздражительность, неустойчивость настроения, нарушения сна, снижение либидо, плохой аппетит, потеря веса. Длительные обильные менструации приводят к снижению иммунитета, в результате чего женский организм становится крайне восприимчивым к различным инфекциям и простудным заболеваниям.
Каковы причины гиперполименореи?
Одной из основных причин гиперполименореи является нарушение гормонального баланса — повышенная выработка эстрогена одновременно с пониженной секрецией прогестерона. Недостаток прогестерона приводит к нарушению процессов развития и преобразования эндометрия, в результате чего сильно затягивается фаза отторжения его функционального слоя. Установить точную причину подобного явления крайне сложно. В большинстве случаев такие гормональные нарушения развиваются в результате патологии эндокринных желез, отвечающих за выработку эстрогена и прогестерона. Нарушение их работы могут спровоцировать некоторые болезни, а именно: дисфункция яичников, ревматизм, гепатит, сепсис, туберкулез, сердечно-сосудистые заболевания.
Гиперполименорея может развиваться в результате ослабления сократительной способности маточной мускулатуры. Причиной данного нарушения могут стать любые патологические процессы, происходящие в матке (новообразования различной этиологии, гиперплазия эндометрия, неправильное положение этого органа, хронические инфекции). Кроме того, подобные нарушения менструального цикла могут развиваться после установления внутриматочных спиралей либо вследствие длительного стресса или эмоционального перенапряжения.
Для установления причин гиперполименореи потребуется полное обследование, включающее осмотр гинеколога, анализ крови на гормоны, ультразвуковое исследование (УЗИ) органов малого таза, гистероскопию. Гистероскопия — это лечебно-диагностическая методика исследования матки, позволяющая дать точную оценку состояния функционального слоя эндометрия. Кроме этого, берется мазок из влагалища для определения имеющихся инфекционных заболеваний, выполняется рентгенологическое обследование турецкого седла. Необходимость проведения тех или иных диагностических процедур определяет лечащий врач, опираясь на имеющиеся симптомы.
Принципы лечения гиперполименореи
Лечение гиперполименореи будет зависеть от того, какая патология вызвала ее развитие. Терапия в данном случае может включать в себя использование гормональных препаратов, противовоспалительных лекарственных средств, препаратов, нормализующих состав и восстанавливающих функции крови. Для нормализации общего состояния женского организма рекомендуется прием витаминов группы B и C и железосодержащих средств, соблюдение нормального режима дня.
Для лечения гиперполименореи иногда может понадобиться хирургическое вмешательство, показаниями для которого являются серьезные повреждения женских половых органов, различные опасные новообразования, отсутствие положительного эффекта после проведения терапии с помощью лекарственных препаратов. Как правило, хирургические процедуры для лечения гиперполименореи используют у женщин старше 40 лет.
Для того чтобы не допустить прогрессирования болезни, каждая женщина должна внимательно следить за состоянием здоровья, постоянно вести календарь месячных, отмечая при этом не только сроки, но и количество выделений. При первых же симптомах нарушения цикла необходимо обращаться к гинекологу, что поможет избежать серьезных проблем со здоровьем в будущем.
Информация размещена на сайте только для ознакомления. Обязательно необходима консультация со специалистом.
Если вы нашли ошибку в тексте, некорректный отзыв или неправильную информацию в описании, то просим вас сообщать об этом администратору сайта.
Отзывы размещенные на данном сайте являются личным мнением лиц их написавших. Не занимайтесь самолечением!
Использованные источники: www.apreka.ru
Кровотечение у женщин (метроррагия) – причины, тактика
Метроррагия представляет собой нарушение овариально-менструального цикла по типу гиперполименореи, то есть обильных кровянистых выделений из половых путей. Может встречаться в разных возрастных категориях – в ювенильном, репродуктивном периоде, менопаузе и постменопаузе. Однако причины метроррагии в этих периодах жизни женщины отличаются друг от друга.
Причины
Причины метроррагии в ювенильном периоде выглядят следующим образом:
- гормональный дисбаланс (НМЦ часто развивается из-за несовершенства гормональной его регуляции у девочек);
- нарушения свертывающей системы крови (врожденные и приобретенные дефекты гемостаза);
- кисты яичников с гормональной активностью.
Метроррагия в репродуктивном периоде развивается в результате следующих причинных факторов:
- миома матки, особенно с подслизистым расположением миоматозного узла;
- эндометриоз;
- воспалительные заболевания половых органов;
- гормональные сдвиги;
- гиперплазия эндометрия;
- повышение артериального давления;
- повышенная кровоточивость.
Причины метроррагии, которая развивается в пременопаузе, обычно связаны с наличием миомы матки либо артериальной гипертензии. Также они могут быть объяснены гиперпластическими процессами эндометрия, в том числе и дисплазией.
Метроррагия, наблюдающаяся в менопаузе и постменопаузе, всегда должна рассматриваться как клиническое проявление предракового процесса или злокачественного поражения эндометрия. Конечно, могут быть и другие причины метроррагии в этих возрастных категориях, однако требуется исключить наиболее серьезные. Только после этого проводится диагностика других возможных патологических процессов, которые проявляются кровянистыми выделениями из половых путей, при этом интенсивность их может быть различной (от кровомазанья до сильного кровотечения).
Таким образом, причинные факторы НМЦ по типу гиперполименореи, могут быть не только чисто гинекологическими, но и могут быть экстрагенитальными (нарушения свертываемости, артериальная гипертензия и т.д.).
Диагностика
Симптомы метроррагии включают в себя признаки основного заболевания, которое послужило поводом для появления кровянистых выделений из половых путей женщины. Однако некоторые патологические процессы могут длительное время протекать бессимптомно. В таких случаях для верификации диагноза необходимо применять дополнительные методы диагностики. Наиболее информативными и часто использующимися являются следующие:
- общеклинический анализ крови (в первую очередь необходимо определить уровень гемоглобина и уровень тромбоцитов);
- УЗИ с целью оценки размеров матки и толщины эндометрия;
- раздельное диагностическое выскабливание полости матки и цервикального канала с обязательным гистологическим исследованием (эта манипуляция носит не только диагностический, но и лечебный характер).
Помимо этого обязательно подсчитать пульс и артериальное давление для исключения экстрагенитальных причин метроррагии. Также в обязательном порядке всем женщинам с данным синдромом показано проведение бимануального осмотра, который оценивает размеры матки, изучает состояние шейки матки и придатков.
Лечебная тактика
Метроррагия подразумевает проведение консервативного и оперативного гемостаза. В первом случае могут использоваться как гормональные препараты, так и гемостатические совместно с утеротоническими. Во втором случае речь идет о выскабливании полости матки.
Лечение метроррагии зависит от общего состояния пациентки, ее возраста и анамнеза (период между выскабливаниями полости матки должен быть не менее 6 месяцев). Так, в ювенильном периоде основное место в лечении занимает консервативный гемостаз. В репродуктивном возрасте, пременопаузе, менопаузе и постменопаузе хирургический гемостаз стоит на первом месте.
НМЦ у девочек необходимо начинать лечить с назначения гормональных препаратов. На первом месте по эффективности находятся комбинированные оральные контрацептивы. Их принимают по определенной схеме. В первый день можно принять до 5 таблеток с промежутками в полчаса-час между приемами. Каждый день необходимо уменьшать дозу препарата на одну таблетку. Общая продолжительность первого цикла гормонального лечения должна составить 21 день. Для предупреждения повторного эпизода кровотечения прием гормональных препаратов продолжают на протяжении 3-6 менструальных циклов, делая перерыв между каждым циклом на неделю.
Метроррагия у женщин во всех остальных возрастных категориях требует проведения выскабливания полости матки с лечебно-диагностической целью. Затем назначаются препараты для симптоматического лечения – утеротоники и гемостатики. Дальнейшая терапия зависит от результата гистологического исследования. В некоторых случаях требуется проведение оперативного лечения – удаления матки или миоматозного узла. Объем операции зависит от желания женщины реализовать репродуктивную функцию в последующем.
Если же причиной кровянистых выделений из половых путей женщины является артериальная гипертензия, то проводится гипотензивная терапия. От выскабливания до нормализации уровня давления следует воздержаться.
В заключение необходимо отметить, что метроррагия является показанием для немедленного обращения за помощью к акушеру-гинекологу. Это связано с тем, что она может быть одним из проявлений серьезных заболеваний женской репродуктивной системы, особенно если встречается в менопаузе и постменопаузе. Поэтому требуется проведение дифференциальной диагностики с целью определения конкретной причины этого патологического состояния. Основное место в диагностическом поиске при НМЦ по типу гиперполименореи отводится раздельному диагностическому выскабливанию полости матки и цервикального канала с последующим гистологическим исследованием. После этого составляется индивидуальная программа лечения.
Использованные источники: hochurodit.ru
Гиперполименорея
Гиперполименорея – расстройство менструального цикла, при котором месячные становятся чрезмерно обильными (гиперменорея) и затяжными (полименорея). Менструальный ритм при гиперполименорее обычно сохранен, однако большая ежемесячная кровопотеря приводит к развитию астенического и анемического синдромов. Для выявления причин гиперполименореи проводится гинекологический осмотр, лабораторные тесты (ОАК, исследование мазков, определение гормонов), эхография органов малого таза, гистероскопия с РДВ. Принципы лечения гиперполименореи предусматривают консервативное или хирургическое устранение ее причин, коррекцию железодефицитной анемии.
Гиперполименорея
Гиперполименорея – разновидность меноррагии, или гиперменструального синдрома, для которого характерно увеличение длительности и интенсивности менструаций. Количественными критериями гиперполименореи служат менструальная кровопотеря >150 мл и продолжительность месячных свыше 7 (но не более 12) дней. Ритмичность менструального цикла при данном состоянии не нарушается. В некоторых случаях гиперполименорея сочетается с пройоменореей – частыми менструальными кровотечениями, интервал между которыми составляет менее чем 21 день. Достоверная популяционная частота гиперполименореи неизвестна. Согласно имеющимся в литературе данным, в подростковом возрасте гиперполименорея составляет около 19% менструальных нарушений; в репродуктивном — встречается у 50% пациенток с миомой матки, развивается у 3,7–9,6% женщин с установленной внутриматочной спиралью.
Причины гиперполименореи
Синдром гиперполименореи может возникать на фоне различных генитальных и экстрагенитальных заболеваний. В большинстве случаев этиологической основой для подобных менструальных нарушений выступают внутриматочные патологические процессы: эндометриоз, субмукозная и интерстициальная фиброма, метроэндометрит. Чрезмерное разрастание (гиперплазия) эндометрия и длительное его отторжение обычно обусловлено гиперэстрогенией. Увеличение длительности и интенсивности менструальных кровотечений может быть связано с аномалиями положения матки, прежде всего, ее ретрофлексией, а также использованием внутриматочных противозачаточных средств.
Кроме патологических причин гиперполименорея бывает обусловлена физиологическими процессами, происходящими в женском организме в различные возрастные периоды. Так, в период пубертата гиперменструальный синдром объясняется становлением гормональной функции яичников, а в период климакса – ее угасанием.
Гормональная дисфункция может быть обусловлена экстрагенитальными причинами, в числе которых болезни печени и щитовидной железы, туберкулез, сердечно-сосудистая патология и др. Опосредованное влияние на характер менструации оказывают нарушения свертывающей системы крови (например, тромбоцитопеническая пурпура, дефицит витамина К). Иногда менструальное нарушение по типу гиперполименореи провоцируется затяжным стрессом или эмоциональным перенапряжением.
Симптомы гиперполименореи
Клиническими признаками гиперполименореи служат:
- Цикличность менструальных кровотечений (месячные повторяются через равные промежутки времени)
- Длительные менструальные кровотечения (дольше 7, но не более 12 дней)
- Чрезмерно сильные менструальные кровотечения. Обильной считается менструация, при которой женщина вынуждена менять гигиенические прокладки каждый час или чаще. В количественном выражении ежемесячная кровопотеря может достигать 200-250 мл и более.
Гиперполименорея может сочетаться с альгодисменореей (болезненными месячными), а менструальные выделения содержать кровяные сгустки. В результате длительных и интенсивных менструальных кровотечений нарушается общее самочувствие, развивается астенический синдром и анемия. Пациентки жалуются на повышенную утомляемость и раздражительность, слабость, сонливость, снижение либидо, похудание. Признаками железодефицитной анемии служат головокружения, бледность кожи, обмороки во время месячных.
Диагностика гиперполименореи
Учитывая многообразие причин гиперполименореи, диагностический поиск может лежать не только в сфере гинекологии, но также эндокринологии, гематологии и других медицинских направлений. В первую очередь, на приеме гинеколог выясняет особенности менструальной функции, изменение характера менструаций, собирает подробный акушерско-гинекологический анамнез.
Выявить наличие воспалительных процессов и миомы матки возможно уже в ходе гинекологического осмотра. Состояние эндометрия и яичников оценивается в процессе УЗИ органов малого таза. Для исключения инфекционной этиологии гиперполименореи выполняется забор мазков с их микроскопической, бактериологической оценкой, ПЦР-исследованием. Также дополнительную информацию о причинах гиперполименореи дает определение уровня половых гормонов, гормонов щитовидной железы, печеночных проб. Оценить степень железодефицитной анемии позволяет клинический анализ крови.
При подозрении на эндометриоз, гиперпластические процессы в эндометрии может потребоваться проведении гистероскопии с раздельным диагностическим выскабливанием и гистологическим исследованием слизистого слоя.
Лечение и профилактика гиперполименореи
В зависимости от выявленных сопутствующих нарушений возможны различные варианты лечения синдрома гиперполименореи. Если причиной патологии явилась гормональная дисфункция, подбираются комбинированные оральные контрацептивы. У пациенток с гиперполименореей, ассоциированной с аденомиозом и миомой матки, хороший терапевтический эффект дает установка внутриматочной левоноргестрел-рилизинг-системы «Мирена» или применение гормонального контрацептивного кольца «НоваРинг».
Использование кровоостанавливающих средств (дицинона, транексамовой кислоты) направлено на симптоматическую остановку кровотечения. С целью восполнения дефицита железа назначается противоанемическая терапия. Кроме этого, показан прием фолиевой кислоты, витаминов группы В и С. Важную роль в нормализации самочувствия играет полноценное питание, рациональный режим труда и отдыха.
Повышенная менструальная кровопотеря, обусловленная фибромиомой матки, является показанием для хирургического лечения — консервативной миомэктомии, надвлагалищной ампутации матки или гистерэктомии (удаление матки чаще применяется у женщин старше 40 лет, реализовавших свой репродуктивный потенциал). В случае выявления полипов матки выполняется гистерорезектоскопия полипа.
Гиперполименорея не только доставляет женщине массу неудобств, но и указывает на серьезные проблемы с репродуктивным здоровьем. Предупредить менструальные нарушения позволяют регулярные гинекологические осмотры, своевременное лечение генитальной и экстрагенитальной патологии. Каждая женщина должна внимательно следить за своим здоровьем, вести менструальный календарь, в котором необходимо отмечать длительность и объем выделений.
Использованные источники: www.krasotaimedicina.ru
Миома матки. Хирургическое лечение.
Oyuncu kontrollerini göster
- Published on Nov 13, 2011
- Первое подобное видео в рунете: Доступное объяснение и 3-Д моделирование операций при миоме матки, в том числе лапароскопическим доступом. Показаны варианты органосохраняющих операций, при которых удаляются только узлы, а так же варианты операций по удалению матки. www.drkorennaya.ru
Yorumlar
хорошее видео.В живую не стала смотреть((( еще страшнее стало. Мне тоже это надо будет пройти.Врач сказал удалять легче когда миома меньших размеров.У меня большая ((так что, женщины,следите за своим здоровьем и будьте здоровы!Я верю в лучшее.Хочу ещё ребенка.
При каком размере миомы делается лапароскопия, для простых людей это реальноЮ почему врачи не предлагают операцию, ждут, когда вырастет, как арбуз?
Очень приятный голос. Четка обесняет без лишнего
Как можно найти это врачу
народ,не делайте глупостей и ничего не режте себя! миому матки лечат висцеральным массажем живота и чисткой организма,гирудотерапией..хватит резать уже себя!
А какой смысл оставлять яичники .
После лапароскопии во время беременноости в местах дырок появились грыжи.
А куда именно Вы бы посоветовали идти за таким лечением? В какую клинику? Спасибо.
Большое спасибо за подробный рассказ,все стало понятно!
У меня Миома 13 недель, врачи назначили гармональный препорат Лагест, может ли открыться кровотичение от препората которое идёт 21 день
здравствуйте. скажите а субмукозный узел можно удалить с помощью гистероскопии?
Здравствуйте! Моей Жене поставили диагноз миома очень большая не помню, и с каждым годом росла , боли и все остольное тяжесть и пр. Врачи сказали только операция больше никак, так вот до этого занимались сексом с презервативом несколько лет, начал кончать в нее и недавно она вернулась с мед. Осмотра и заявила чудо миома как будто засохла и уменьшилась практически осталась одна маленькая горошина а была на одну треть матки, врач удивилась больше она не мишает и не ростет, что ты делала? Как лечилась?Жена шутит у тебя наверное сперма ядреная , а может Я правда целитель таким способом? Хотите верте хотите нет, всем Женшины желаю вам Здоровья.
Здравствуйте, можно удалить миома матки (узловая 6см с кровотоком) с явлением гиперплазии сохраняя матки
Использованные источники: www.videoindirdur.com