Помощь эндокринолога при климаксе


Климакс вносит немало изменений в работу женского организма. Помочь преодолеть проблемы, возникающие из-за климакса, может врач эндокринолог. Помощь квалифицированного врача может свести неприятные проявления климакса к минимуму и сделать этот период безопасным и комфортным для женщины.

Когда нужно записаться к врачу
Обращаться к врачу следует при появлении первых симптомов климакса:
- Нерегулярность менструального цикла;
- Регулярное повышение артериального давления;
- Боли в суставах, в сердце, головные боли;
- Повышенная потливость;
- Дискомфорт и сухость во влагалище;
- Нарушения сна;
- Резкие перемены настроения;
- Увеличение массы тела;
- Отеки;
- Боли в груди;
- Снижение полового влечения;
- Изменения аппетита.
В период климакса женщина испытывает гормональные изменения, нередко могут возникнуть заболевания эндокринной системы. Поэтому консультация эндокринолога рекомендуется всем женщинам, которых коснулись первые признаки климакса.
Подготовка к приему
Консультация эндокринолога не требует никакой особой подготовки. Если во время консультации врач порекомендует сделать УЗИ щитовидной железы, отсутствие подготовки не снизит информативности исследования.
Как проходит прием
Прием любого специалиста начинается со сбора анамнеза – врач выслушивает жалобы пациентки, задает уточняющие вопросы. Если женщина ранее сдавала какие-либо анализы или проходила процедуру УЗИ щитовидной железы, следует взять с собой на прием результаты исследований.
Если пациентка пришла только с жалобами на ухудшение самочувствия, эндокринолог, вероятнее всего, направит ее на сдачу лабораторных анализов (на гормоны щитовидной железы – ТТГ, Т3 общий и свободный, Т4 общий и свободный, АТ к ТПО, а также на уровень глюкозы и при необходимости – на гликированный гемоглобин) и порекомендует сделать УЗИ щитовидки.
Помимо этого, эндокринолог обязательно проведет осмотр щитовидной железы пациентки, измерит артериальное давление, рост и вес и замерит уровень сахара в крови при помощи глюкометра.
Этапы климакса
Климактерический период (климакс) делится на три этапа:
- Перименопауза – этот период начинается примерно за 4 года до менопаузы и длится еще год после полного прекращения менструаций. Первым симптомом перименопаузы служат нарушения менструального цикла (продолжительность менструации и количество выделений может сократиться). В этот период происходит колебание и уменьшение количества гормона эстрогена. В связи с этим женщина может испытывать приливы, подавленное состояние, раздражительность;
- Менопауза – этот период наступает после завершения последнего менструального цикла (устанавливается через 12 месяцев отсутствия менструаций). В среднем менопауза наступает у женщин в возрасте 51 года, у курящих – немного раньше. В период менопаузы матка и яичники значительно уменьшаются в размерах, стенки влагалища становятся менее эластичными. Это может вызывать зуд и ощущение сухости и раздражения;
- Постменопауза – этот период наступает через 12 месяцев после менопаузы и длится всю оставшуюся жизнь. На этом этапе отмечается дефицит женских половых гормонов (эстрогенов). В первые несколько лет постменопаузы женщина может испытывать те же симптомы, что и ранее (резкие перемены настроения, повышенная потливость, особенно по ночам, раздражительность и т.д.). Затем эти проявления климакса постепенно исчезают. Однако зуд и сухость во влагалище, дискомфорт при мочеиспускании и потеря полового влечения проявляются ярче.
Лечение климакса
Климакс — естественное состояние женщины, которое само по себе не требует лечения. Однако при возникновении заболеваний, вызванных климаксом, лечение становится необходимым. Чаще всего в результате этого состояния у женщины появляются заболевания эндокринной системы, опухоли различного характера, анемия.
Даже если женщина не испытывает большого дискомфорта от симптомов климакса, ей все же рекомендуется посетить врача-эндокринолога для оценки состояния щитовидной железы и уровня гормонов.
Лечение проявлений климакса может включать в себя следующие меры:
- Гормональную терапию;
- Гомеопатию;
- Лечение сопутствующих болезней, которые возникли или обострились в период климакса;
- Употребление витаминов и пищевых добавок;
- Полноценное здоровое питание;
- Отказ от вредных привычек;
- Физическую активность;
- Полноценный отдых.
Решение о необходимости лечения эндокринолог принимает только после изучения результатов лабораторных анализов и УЗИ щитовидной железы. Самостоятельный прием каких-либо препаратов категорически не рекомендуется, т.к. содержащиеся в них гормоны могут вызвать серьезный гормональный сбой и привести к нежелательным последствиям вплоть до появления злокачественных образований.
Выводы
Врачи не рекомендуют женщинам кардинально менять свой образ жизни при климаксе. Необходимо понять, что это нормальное состояние, через которое проходит каждая женщина. При соблюдении рекомендаций врача-эндокринолога можно значительно облегчить этот период и избежать серьезных для здоровья последствий.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
Своей привлекательностью и здоровьем женщины во многом обязаны половым гормонам эстрогенам. Но с наступлением климакса их уровень в организме резко снижается. В связи с этим у слабого пола возникает масса проблем. Можно ли вернуть или хоть чем-то заместить эту потерю?
Автор: Светлана Пивоварова
Дата публикации: 28.06.2018
Если у вас остались свои вопросы, вы можете задать их, воспользовавшись сервисом Доктис.
1. Мне 46 лет. Год как началась менопауза. Климакс переношу очень тяжело: приливы без конца, либидо – на нуле, 10 лишних килограммов набрала. Да еще раздражительная стала, плаксивая – хуже, чем при беременности. С мужем отношения трещат по швам. Вот, думаю, может, мне начать гормоны принимать? Говорят, с ними легче. Это так?
Менопаузальная гормональная терапия (МГТ) – признанный во всем мире способ лечения тяжело протекающего климакса и профилактики его проявлений. Восстанавливая баланс гормонов, можно существенно облегчить физическое и психическое состояние женщины и уберечь ее от многих рисков, связанных с менопаузой. А это не только описанные вами симптомы. Ведь в климаксе часто возникают и более серьезные проблемы: остеопороз ‒ хрупкость костной ткани, приводящая к переломам; атеросклероз и связанные с ним снижение памяти, а также гипертония с риском развития инсультов и инфарктов. Практически у всех женщин в климаксе в той или иной степени встречаются урогенитальные нарушения (частое мочеиспускание, атрофия слизистой влагалища: сухость и зуд, недержание мочи).
Нередко появляются различные психоэмоциональные изменения, например депрессии, нарушение сна.
Кроме того, врачам хорошо известны случаи патологически протекающего климакса, при котором «приливы» бывают не до 10 раз в день, а более 25−30 раз. У многих в этот период также развивается гипертония. Во всех таких случаях МГТ может помочь. Тем не менее, одного желания женщины и наличия у нее симптомов для назначения такой терапии недостаточно. Препараты женских гормонов имеют свойство усиливать свертывающую способность крови, поэтому у них – множество противопоказаний. Прежде, чем назначить гормональный препарат, гинекологи-эндокринологи тщательно обследуют пациенток. А самостоятельный прием таких лекарств должен быть совершенно исключен.
Нужно пройти тщательное обследование: сделать общий и биохимический анализы крови, коагулограмму; выполнить УЗИ сосудов нижних конечностей и органов малого таза, брюшной полости; сдать гинекологический мазок на онкоцитологию; желательно провести маммографию, исследовать уровень гормонов.
2. Мне 54 года. 2 года, как наступил климакс. Никаких неприятностей он мне не доставляет, даже приливов нет. Поэтому я очень удивилась, когда терапевт порекомендовала мне разузнать у гинеколога про гормоны. Мол, денситометрия показала выраженное снижение плотности костей. Может, мне лучше просто витамины с кальцием попить?
У некоторых женщин при климаксе никаких явных проявлений со стороны вегетативной и центральной нервной системы нет. Соответственно, от «приливов» и депрессии они не страдают. Но после 50 лет сердечно-сосудистые заболевания и остеопороз, а также урогенитальные нарушения, к сожалению, угрожают многим. Ведь эстрогены не дают холестерину оседать в сосудах, а, когда в перименопаузальном возрасте уровень эстрогенов падает, то у женщин развивается дислипидемия (уплотнение стенок артерий – главная причина атеросклероза). А это может увеличивать риск сердечно-сосудистых катастроф: инфарктов и инсультов. Что касается остеопороза, то поскольку без женских гормонов кальцию сложно внедряться в костную ткань, то хрупкость костей после менопаузы тоже возрастает. И даже прием кальция вместе с витамином D, увы, не может это изменить. От угрожающего остеопороза может защитить либо заместительная гормональная терапия, либо другие специальные лекарства, которые также назначает врач.
3. Вот и дожила до климакса… Переношу его, слава Богу, более менее. Но отражение в зеркале не радует. Талия ползет вширь, кожа стала сухой, да и морщинок все больше. А у меня молодой супруг. Мой косметолог посоветовала мне задуматься о гормональной терапии. Хотела бы узнать, действительно ли эти препараты обладают омолаживающим свойством или нет? И, кстати, не поправлюсь ли я с гормонов еще больше?
Улучшить внешность эстрогены помогут несомненно! А то, что прием препаратов для МГТ способствует полноте – это миф. Наоборот, если лишние килограммы вызваны не перееданием, а возрастной гормональной перестройкой, то их прием поможет обратно прийти в форму. Ведь когда у женщины в климаксе перестают функционировать яичники, которые синтезируют эстрогены, то, чтобы восполнить этот дефицит, некоторые женские гормоны начинает вырабатывать подкожная жировая клетчатка. Именно этим и объясняется набор веса «не от котлет, а от лет». Хотя, чтобы понять механизм избыточного веса, нужно пройти и другие исследования. Однако хотелось бы предостеречь от бездумного самовольного назначения самой себе таких препаратов. Это очень опасно.
МГТ противопоказана при:
— тромбозе глубоких вен, тромбофлебите и даже выраженном варикозе;
– пережитом в прошлом остром нарушении мозгового кровообращения или инфаркте миокарда;
— любых опухолях (даже доброкачественных);
— выраженном эндометриозе;
– тяжёлых заболеваниях печени и почек.
4. Слышала, что гормоны, особенно если принимать их долго, могут повышать риск рака. Это так?
Эстрогены сами по себе не вызывают рак, но если в организме уже есть опухолевые клетки, то гормональная терапия провоцирует их быстрый рост. Поэтому даже если у женщины выявлены доброкачественные образования в организме, то прием гормональной терапии должен проводиться с осторожностью, а лучше от нее вообще воздержаться.
Одно время считалось, что длительный (более 7 лет) прием препаратов МГТ может провоцировать развитие рака репродуктивных органов. В настоящее время ученые пересмотрели свои взгляды и отменили эти ограничения. Тем не менее, в России еще настороженно относятся к длительному приему гормонов. У нас считают оптимальным принимать их в возрасте 45−60 лет на протяжении 5−10 лет подряд. Наилучшее время, чтобы начать прием гормонов, – начало менопаузы, или хотя бы не позднее, чем через 2−3 года от последней в жизни менструации.
При приеме препаратов МГТ необходимо проходить регулярное обследование. А главное, быть под наблюдением специалиста. Каждые 3 месяца ‒ сдавать анализ на свертываемость крови, дважды в год проводить УЗИ органов малого таза, ежегодно ‒ маммографию и онкоцитологию шейки матки, УЗИ брюшной полости.
Читайте также:
Почему произошел гормональный сбой?
Источник
Дата публикации 13 марта 2019 г.Обновлено 22 июля 2019 г.
Определение болезни. Причины заболевания
Климактерический синдром или климакс — это комплекс симптомов (эндокринных, вегето-сосудистых, психоэмоциональных нарушений), осложняющих период угасания репродуктивной функции у некоторых женщин.[1][2]

В основе данного патологического состояния лежит неудовлетворительная адаптация организма к снижению уровня половых гормонов, которые вырабатываются яичниками.
Считается, что с проявлениями климактерического синдрома сталкивается около 30-60% женщин. В каждом отдельном случае набор симптомов, их выраженность и продолжительность различны: проявления климакса иногда могут беспокоить женщину менее 5 лет (35% случаев), 5-10 лет (55%) и редко свыше 10 лет (10%).
В большинстве случаев развёрнутая симптоматика отмечается в ближайшие 2-3 года после прекращения менструаций (менопаузы). До этого момента — в пременопаузе — патологические проявления встречаются в 1,5-2 раза реже.[1][2][3]
Наиболее вероятные причины и факторы риска климакса:
- наследственный фактор — женщины, у которых матери и/или старшие сёстры, бабушки в своё время тяжело переживали климакс, имеют гораздо больше шансов также столкнуться с климактерическим синдромом;
- наличие сопутствующей патологии — при наличии сердечно-сосудистых заболеваний (артериальная гипертензия), эндокринных нарушений (сахарный диабет, патология щитовидной железы и другие), расстройства центральной и вегетативной нервных систем;
- хронический стресс, физическое и умственное переутомление, недосыпание, неполноценное питание, истощение;
- вредные привычки, в особенности табакокурение;[4]
- заболевания женской половой сферы, аборты, выраженный предменструальный синдром (ПМС) в анамнезе;
- резкое прекращение функции яичников в результате радикальной хирургической операции (овариэктомии) или лучевого воздействия.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы климакса
Симптомы климактерического синдрома условно подразделяют на нейровегетативные, обменно-эндокринные и психоэмоциональные.
Нейровегетативные:
- один из наиболее характерных симптомов — периодические приливы крови к поверхности кожи лица, шеи, груди, верхней части туловища, которые сопровождаются покраснением и чувством жара;

- повышенное потоотделение;
- ощущение познабливания;
- эпизодические перепады артериального давления;
- приступы тошноты, «дурноты», головокружения;
- головные боли;
- дискомфорт в области сердца, загрудинные боли, приступы сердцебиения.
Обменно-эндокринные:
- необъяснимая прибавка в весе, отёчность;
- повышенный уровень холестерина в крови;
- снижение тургора (упругости, эластичности) и сухость кожных покровов;
- дискомфортные проявления в молочных железах — тяжесть, нагрубание, боли, усугубление имевшейся ранее мастопатии;
- зуд и жжение в области наружных половых органов, сухость и ранимость слизистой оболочки влагалища, что делает половые контакты болезненными;
- мажущие выделения вне менструаций (до наступления менопаузы), маточные климактерические кровотечения (иногда они могут быть очень обильными);
- дизурические расстройства — болезненное, учащённое мочеиспускание, в том числе ночное, недержание мочи (непреодолимые позывы, стрессовое недержание при смехе и кашле);
- появление болей в суставах и костях, начальные проявления остеопороза;
- сухость слизистой оболочки глаз, конъюнктивит, блефарит;
- дисфункция слюнных желёз, сухость в полости рта, воспалительные изменения пародонта, атрофические изменения дёсен, интенсивное оседание десневого края, оголение шеек зубов.
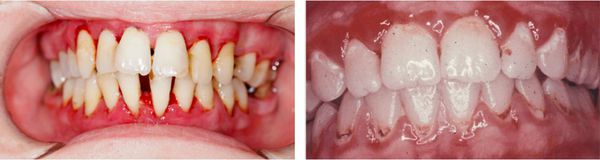
Психоэмоциональные:
- эмоциональная лабильность (неустойчивость), беспричинные перепады настроения, плаксивость;
- раздражительность, приступы агрессии;
- снижение полового влечения (либидо);
- повышенная тревожность;
- приступы апатии, депрессивные состояния;
- проблемы с концентрацией внимания, рассеянность, ухудшение памяти;
- расстройства сна — дневная сонливость, бессонница, храп, ночное апноэ (остановки дыхания во сне);
- труднообъяснимые необычные ощущения — покалывание, онемение, «мурашки».[5]
Зачастую обилие и многообразие проявлений имеют психосоматическое происхождение. Они во многом зависят от отношения самой пациентки к изменениям, происходящим в её организме (в частности, от повышенной тревожности по этому поводу).
Патогенез климакса
В основе патогенеза климакса лежит прекращение выработки половых гормонов яичниками. Оно может быть резким при так называемом искусственном климаксе или постепенным при возрастном угасании функции половых желёз.
Наиболее ярко проявляется дефицит эстрогенов — главных женских половых гормонов. Заметное снижение их выработки обычно начинается ещё в пременопаузе — в среднем примерно с 45 лет. Яичники постепенно уменьшаются в размерах и сморщиваются, железистая ткань замещается соединительной.
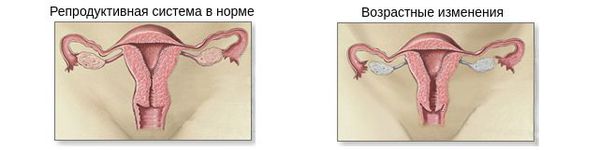
К моменту наступления менопаузы (прекращения менструаций) яичники уже практически не вырабатывают эстрогены. В организме остаются только эстрогены, продуцируемые надпочечниками, которых значительно меньше.
Некоторое время организм пытается подстегнуть угасающую функцию яичников, например, посредством значительного повышения секреции в передней доле гипофиза фолликулостимулирующего гормона (ФСГ), но приблизительно через год после менопаузы выработка ФСГ тоже начинает постепенно снижаться.
Рецепторы, чувствительные к эстрогенам, имеются не только в тканях матки, влагалища и молочных желёз, но и в мочевом пузыре, мочеиспускательном канале, костной и мышечной ткани, коже, слизистых, сердце и сосудах. Именно поэтому при дефиците эстрогенов в этих органах наблюдаются изменения.
Постепенно организм приспосабливается к снижению уровня эстрогенов, но при определённых условиях эта адаптация проходит с нарушениями, что и проявляется климактерическим синдромом разной степени выраженности.
Некоторые заболевания, не отмечавшиеся ранее, дебютируют именно в климактерическом периоде. Это связано с прекращением защитного действия эстрогенов. Так, например, происходит с сердечно-сосудистыми заболеваниями: у женщин до 50 лет риск их развития существенно ниже, чем у мужчин-ровесников, но по достижении 70-летнего возраста шансы уравниваются.[5][6]
Классификация и стадии развития климакса
По стадиям развития выделяют ранние, отсроченные и поздние проявления климакса.
К ранним проявлениям, которые могут иногда начинаться за 2-3 года до наступления менопаузы, относят симптомы нейровегетативной дисфункции, а также некоторые психоэмоциональные (эмоционально-аффективные) отклонения:
- приливы, потливость;
- колебания артериального давления;
- головные боли;
- приступы сердцебиения;
- раздражительность, плаксивость;
- потерю интереса к происходящему, апатию;
- нарушения сна;
- снижение либидо.[5]
Отсроченные симптомы чаще наступают через 1-2 года после менопаузы и в основном затрагивают урогенитальную область, а также касаются состояния слизистых оболочек, кожи и её придатков:
- истончение, сухость и ранимость слизистой половых и мочевыводящих путей;
- болезненность половых контактов;
- учащение мочеиспускания, недержание мочи;
- увядание кожи, её сухость и шелушение, снижение тургора, возникновение морщин, ухудшение состояния волос и ногтей (тусклость, ломкость, замедление роста) за счёт снижения синтеза коллагена;[7]
- в это же время могут появиться стоматологические проблемы (например, пародонтит).
Поздние симптомы развиваются на 2-5 год после менопаузы. К ним относят следующие эндокринно-обменные нарушения:
- ускоренное развитие атеросклеротических изменений в артериях;
- изменения в липидном обмене, нередко возрастает уровень холестерина в крови, и нарушается соотношение так называемого «хорошего» и «плохого» холестерина;
- нарушения углеводного обмена, увеличение риска развития сахарного диабета;
- возможное повышение артериального давления;
- проблемы с концентрацией внимания, забывчивость;
- прогрессирующая потеря костной (остеопороз) и мышечной массы.
Существуют различные методики определения степени тяжести климактерического синдрома, в т. ч. менопаузальный индекс Куппермана[8] и климактерическая шкала Грина[4], в которых учитывается одновременно целый комплекс симптомов. Но чаще всего врачи пользуются упрощённой схемой. Она основана на количестве возникающих приливов и различает три степени тяжести климакса:
- лёгкая — частота приливов составляет до 10 раз в сутки;
- средняя — возникновение 10-20 приливов в сутки, сопровождающихся другими симптомами;
- тяжёлая — приливы появляются чаще 20 раз в сутки в сопровождении других симптомов и потери трудоспособности.
Осложнения климакса
Климактерический синдром сам по себе осложняет нормальное течение периода гормональной перестройки у женщины. Тем не менее этот синдром может также проходить с дополнительными осложнениями.
Чаще всего периоду климакса сопутствуют сердечно-сосудистые патологии — ишемическая болезнь сердца (ИБС) и артериальная гипертензия. Могут также развиваться сахарный диабет II типа и остеопороз. Нередко эти заболевания у женщин диагностируются именно в климактерическом периоде. При этом существует вероятность того, что заболевание уже присутствовало, но в стёртой, бессимптомной форме, а гормональный дисбаланс лишь привёл к его прогрессированию и более явной симптоматике, послужившей поводом для обращения к врачу.
Развитию ИБС способствует характерное для климакса повышение уровня холестерина в крови, а также ускорение атеросклеротических процессов, в том числе в артериях, кровоснабжающих миокард.
Артериальная гипертензия прогрессирует на фоне атеросклероза, избыточной массы тела и нарушения регуляции сосудистого тонуса. Эти моменты, как правило, присутствуют при климактерическом синдроме.[5]
Нарушенная толерантность к глюкозе (предиабет) или развёрнутая картина сахарного диабета II типа обычно впервые диагностируются в зрелом возрасте, особенно при наличии лишнего веса. Иногда инсулинорезистентность, избыточный вес, гиперхолестеринемия и артериальная гипертензия в комплексе составляют так называемый метаболический синдром, взаимно усугубляя проявления этих состояний. Возраст, близкий к наступлению менопаузы, — один из факторов риска развития данного метаболического синдрома.
Развитие остеопороза[9] очень тесно связано с падением уровня эстрогенов в крови, но скорость его прогрессирования и выраженность проявлений во многом зависят от изначально накопленной костной массы. Если женщина в течение жизни неполноценно питалась, вела малоподвижный образ жизни либо имела заболевания, препятствующие нормальному усвоению кальция, то риск критической потери костной массы повышается. В особо тяжёлых случаях кости становятся настолько хрупкими, что возможно возникновение переломов не только при падении с высоты собственного роста, но и при неловком движении.
Диагностика климакса
Заподозрить наличие климактерического синдрома позволяют такие критерии, как женский пол, возраст старше 45 лет и появление жалоб, которые можно отнести к трём перечисленным выше группам (нейровегетативные, психоэмоциональные, эндокринно-обменные). Однако для уточнения диагноза требуется проведение ряда дополнительных исследований:
- общий анализ крови и мочи;
- биохимический анализ крови (уровень глюкозы, липидный профиль, баланс электролитов в плазме крови) и коагулограмма (определение свёртываемости крови);
- исследование гормонального фона (анализ крови на уровень эстрогенов, прогестерона, ФСГ, лютеинизирующего гормона, гонадотропина, пролактина, тестостерона, гормонов щитовидной железы, оценка уровня выделения некоторых гормонов с мочой);
- измерение артериального давления и пульса, электрокардиография, при необходимости — проба с физической нагрузкой и нитроглицерином, холтеровское мониторирование;
- рентгенография органов грудной клетки и маммография;
- УЗИ органов малого таза;
- для определения состояния костной ткани проводят остеоденситометрию;
- при необходимости показаны гистероскопия, диагностическое выскабливание, пайпель-биопсия.
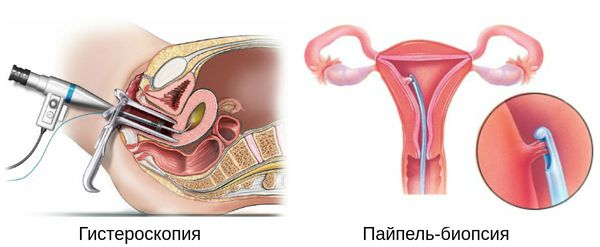
Безусловно, необходимы также гинекологический осмотр с выполнением цитологического исследования, консультации невропатолога, кардиолога, эндокринолога и других специалистов (например, психолога, офтальмолога, стоматолога, уролога) в зависимости от присутствующих жалоб и клинических проявлений. Эти специалисты смогут определить, является ли причиной недомогания именно климактерический синдром либо самостоятельные заболевания, требующие отдельного лечения.
При беседе со специалистом необходимо чётко и правдиво отвечать на все вопросы об особенностях менструальной функции, количестве, течении и исходах беременностей, перенесённых заболеваниях, хирургических вмешательствах, вредных привычках, принимаемых лекарственных препаратах.[4] Это во многом определяет эффективность и безопасность назначаемого лечения.
Лечение климакса
Лечение климактерического синдрома обычно требуется при среднетяжёлом и тяжёлом течении. Оно осуществляется по трём направлениям: немедикаментозное, медикаментозное и гормональное.
На первом этапе в основном применяется немедикаментозное лечение:
- психотерапевтические методики;[5]
- фитотерапия;[10]
- общеукрепляющая гимнастика, массаж, лечебная физкультура — упражнения для укрепления мышц тазового дна, сохранения подвижности суставов и эластичности связок, замедления потери костной и мышечной массы;
- рациональное питание — ограниченное употребление животных жиров, простых углеводов, поваренной соли и кофеинсодержащих продуктов, обогащение рациона клетчаткой, растительными маслами, кисломолочными продуктами, отказ от алкоголя;
- физиотерапевтические процедуры — гальванизация, электроанальгезия, электрофорез с новокаином на воротниковую зону и другие методики;
- иглорефлексотерапия;
- санаторно-курортное лечение — климатотерапия, бальнеотерапия, гидротерапия.
На втором этапе подключают негормональные лекарственные препараты:
- витаминные комплексы, содержащие витамины А, С, Е, D и витамины группы В;
- фитопрепараты, содержащие вещества, схожие с женскими половыми гормонами;
- седативные средства, нейролептики, транквилизаторы;
- симптоматические средства;
- препараты для лечения сопутствующих заболеваний.
Третий этап — гормональное лечение. Основные принципы заместительной гормонотерапии:
- применяются только аналоги натуральных женских гормонов;
- используются низкие дозы эстрогенов в сочетании с прогестагенами (при удалённой матке возможно изолированное применение эстрогенов — монотерапия);
- длительность лечения гормонами — не менее 5-7 лет.
Различные гормональные препараты рассчитаны на разные этапы климактерического периода:
- при раннем климаксе у относительно молодых женщин препараты моделируют менструальноподобную реакцию;
- для женщин старшей возрастной группы, не желающих возобновления менструальных выделений, показаны медикаменты, которые содержат гораздо меньшую дозировку гормонов;
- для женщин, находящихся в менопаузе не менее полутора лет, прописывают препараты, которые направлены на профилактику остеопороза, сердечно-сосудистых заболеваний, воспалительных процессов урогенитального тракта и смягчение вазомоторных симптомов.
Способы введения гормонов могут быть различными: пероральное (внутрь в виде таблеток), вагинальное, внутриматочное, наружное (в виде пластырей или гелей) и инъекционное.[2][3]
В каждом случае необходим индивидуальный подбор препарата врачом с учётом индивидуальных особенностей пациентки и противопоказаний.
На любом этапе климакса возможно применение средств, улучшающих состояние наружных половых органов и слизистой влагалища. Они показаны женщинам, у которых имеются выраженные признаки атрофических изменений в коже и слизистой половых органов, сопровождающихся зудом, чувством сухости, значительными трудностями при половых контактах (вплоть до их невозможности) и недержанием мочи (на ранних стадиях). Речь идёт о местном применении препаратов гиалуроновой кислоты, которая увлажняет кожу и слизистые до глубоких слоёв, повышает упругость и эластичность, улучшает внешний вид.
Также в последние годы применяется так называемое лазерное вульвоомоложение — воздействие особого вида лазерного облучения, вследствие которого улучшаются трофические процессы в коже и слизистой, и устраняется чувство сухости и дискомфорта.
Одним из важных компонентов успешной борьбы с негативными проявлениями климактерического синдрома является полный отказ от табакокурения.[4] У курящих женщин климактерический синдром часто протекает особенно тяжело и в более раннем возрасте, а гормонотерапия на фоне курения может привести к тяжёлым побочным эффектам.
Прогноз. Профилактика
В целом климактерический синдром имеет благоприятный прогноз для жизни, хотя он может значительно ухудшать её качество (при тяжёлом течении — вплоть до полной потери трудоспособности).
Ухудшают прогноз климакса такие нарушения, как сердечно-сосудистые заболевания и остеопороз, которые пагубно сказываются на течении синдрома.
Значительно улучшает прогноз своевременное назначение заместительной гормонотерапии. Она должна проводиться под постоянным врачебным контролем при чётком соблюдении показаний и противопоказаний. Лечение гормональными препаратами позволяет сгладить типичные симптомы у абсолютного большинства женщин (90-95%), приблизительно у 85% пациенток существенно уменьшает проявления урогенитальных расстройств, на 30% снижает риск переломов (шейка бедра, позвоночник), связанных с остеопорозом.[3]
Полностью предотвратить развитие климактерического синдрома, к сожалению, вряд ли удастся, так как во многом это зависит от индивидуальных врождённых и наследственных особенностей женщины. Однако меры профилактики его тяжёлого и осложнённого течения существуют. Они должны предприниматься задолго до наступления климакса (в идеале — с раннего детства) и предполагают:
- ведение здорового образа жизни — рациональное питание, двигательная активность, поддержание оптимального веса, регулярное закаливание, полноценный отдых;
- профилактику и своевременное лечение хронических инфекций;
- недопущение абортов, грамотную контрацепцию, предупреждение и лечение инфекций, передаваемых половым путём;
- регулярное посещение гинеколога, своевременное лечение гинекологических заболеваний;
- проведение досуга, способствующего тренировке памяти, внимания и сохранению когнитивных функций;[4]
- формирование позитивного мышления;
- отказ от вредных привычек (курения и злоупотребления алкоголем).
Источник
