Реферат ультразвуковая диагностика миомы матки

- Авторы
- Файлы
Молдавская А.А,. Шелудько В.В., Бахина Н.В.
Ультразвуковое исследование является высокоинформативным, безопасным, доступным методом исследования. Оно позволяет определить локализацию, величину, расположение, структуру миоматозных узлов. Чувствительность УЗИ-метода составляет 80-100%, специфичность 90-94%. Наиболее целесообразно использовать сочетание трансабдоминального и трансвагинального исследования органов малого таза (И.С. Сидорова, 2003).
Морфогенез, диагностика, лечение миомы матки широко обсуждаются в литературе. Многие вопросы, посвященные данной проблеме, остаются дискутабельными и недостаточно изученными, поэтому чрезвычайно важно и актуально изучение основных клинико-морфологических вариантов развития миомы матки — простая и пролиферирующая.
Как правило, миома матки — это доброкачественная, разнообразная, множественная опухоль, растущая из незрелых миоцитов стенки матки. Моиматозный узел повторяет морфологическое строение одного из трех слоев миометрия, из которого он первоначально развивался, поэтому содержание паренхимы и стромы весьма различно (И.С. Сидорова, 2003).
Возникновение и развитие миомы матки синхронно с патологией других органов и тканей репродуктивной системы (яичники, эндометрий, шейка матки, молочные железы, функциональное нарушение щитовидной железы и коры надпочечников). На поздний репродуктивный возраст приходится «пик» обнаружения миомы матки. По данным Е.М. Вихляе-вой (1997), средний возраст выявления миомы матки составляет 33-35 лет. Через 10-12 лет у большинства больных имеет место прогрессия опухолевого роста, а у 40-65% имеются показания к хирургическому лечению.
В отделении ультразвуковой диагностики и компьютерной томографии Областного онкологического диспансера г. Астрахани за 2004 год было выявлено 485 пациенток с миомой матки. Возраст обследованных женщин колебался от 35 до 55 лет Из них, 68 пациенток нуждались в срочном оператином вмешательстве. Больные женщины находились в двух возрастных периодах: позднем репродуктивном (35-45 лет) и пременопаузальном (46-55 лет).
По клинико-морфологическим признакам женщины с миомой матки были разделены на две группы: I группа — 375 пациенток (77%) с простой миомой матки, II группа — 110 пациенток (22%) с пролиферирующим ростом опухоли.
Больные женщины обеих групп предъявляли жалобы на кровянистые выделения из половых путей, боль и тяжесть в нижних отделах живота, его увеличение в объеме.
При простой миоме матки были изменены акустические свойства тканей опухоли. В результате отека позади узла возникал эффект звукоусиления. При некротических изменениях внутри опухоли наблюдались эхонегативные зоны, которые представляли собой участки кистозной дегенерации. Размеры матки соответствовали 4-6 неделям беременности. Большинство пациенток с простой миомой матки имели 1-2 миоматозных узла, размерами от 6до 15 мм, подбрюшино-мышечной локализации.
У больных с пролиферирующей миомой размеры матки соответствовали 10-11 неделям беременности. Миомы с пролиферирующим развитием узлов были изоэхогенны. Для них было характерно наличие множественных узлов межмышечной локализации, размерами от 6 до 60 мм, которые вызывали деформацию контуров матки и ее полости, нарушали топографию органов малого таза. При больших миомах яичники были подтянуты к углам матки.
У женщин с пролиферирующей миомой матки часто встречались гиперпластические процессы эндометрия. Характерными ультразвуковыми признаками были неоднородность структуры, наличие эхо-позитивных и эхонегативных включений в виде мелких кисточек и эхопозитивных образований различной величины.
Одновременно с этим, у 80% больных отмечалось развитие дисгормональной патологии молочных желез по типу фиброзно-кистозной мастопатии.
Миому матки дифференцировали с узловатой формой аденомиоза, при котором размеры матки изменялись в различные фазы менструального цикла. Перед менструацией матка значительно увеличивалась, после менструации — уменьшалась. Для аденомиоза было характерно наличие округлой формы матки из-за увеличения передне-заднего размера. Женщин с аденомиозом беспокоили длительные мажущие кровянистые выделения до и после менструации, приступообразные боли в животе. В анамнезе у них имелись указания на инструментальные вмешательства на матке.
Для злокачественный трансформации эндометрия было свойственно выявление расширенной срединной гиперэхогенной структуры до 25 мм с нечеткими неровными наружными контурами. Выявлялись гипоэхогенные включения неправильной формы.
Таким образом, полученные данные свидетельствуют о том, что женщины с миомой матки составляют группу «риска» по развитию гиперплатических процессов эндометрия, молочных желез и новообразований в яичниках.
Считаем, что женщинам позднего репродуктивного и пременопаузального возраста необходимо ультразвуковое обследование с профилактической целью.
СПИСОК ЛИТЕРАТУРЫ:
- Миома матки (современные проблемы этиологии, патогенеза, диагностики и лечения)/Под ред. И.С. Сидоровой. — М.: Медицинское информационное агентство, 2003, 256 с.
- Вихляева Е.М. О стратегии и тактике ведения больных с миомой матки // Вестник Российской ассоциации акушеров-гинекологов. 1997. — № 3. — с. 21-23.
Библиографическая ссылка
Молдавская А.А,. Шелудько В.В., Бахина Н.В. УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА МИОМЫ МАТКИ // Фундаментальные исследования. – 2006. – № 10. – С. 87-88;
URL: https://fundamental-research.ru/ru/article/view?id=5511 (дата обращения: 28.01.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Миома матки может прекрасно служить «своеобразным оселком» для оттачивания мастерства врача-сонолога благодаря таким фактором, как массовое распространение в женской популяции, медленный рост, относительная редкость осложнений, практически абсолютная доброкачественность течения. Нужно добавить, что миома является, пожалуй, наиболее «эхогеничной» гинекологической нозологией. Еще на начальных этапах развития эхографии малого таза В.Н. Демидов и Б.И. Зыкин [1] смогли сделать обнадеживающий вывод о том, что «использование метода в подавляющем большинстве случаев позволяет точно определить локализацию, размеры, состояние миоматозных узлов и, основываясь на этих данных, разработать наиболее рациональную тактику ведения». Эхографические критерии диагностики разнообразных вариантов миомы матки детально описаны многочисленными авторами [1-8].
Интерстициальная (межмышечная) миома эхографически визуализируется как образование, локализованное в толще миометрия (рис. 1).
| Рисунок 1 |
 |
| Интерстициальная (межмышечная) миома |
Оно имеет округлую (или овоидную) форму с ровными контурами. Эхогенность обычно несколько сниженная. У миомы нет анатомической капсулы, что, как правило, можно заметить при эхографии небольших узлов без нарушения трофики. На рис. 1 видно, что граница между узлом и миометрием определяется только за счет разницы в эхогенности этих структур. При росте узла образуется его псевдокапсула за счет сдавливания его периферических мышечных волокон [2].
Интерстициально-субсерозная миома представляет из себя промежуточный вариант межмышечной миомы с тенденцией к наружному росту (рис. 2).
| Рисунок 2 |
 |
| Интерстициально-субсерозная миома |
Субсерозно расположенные миоматозные узлы всегда приводят не только к увеличению матки, но и к существенной деформации ее контура (рис. 3). Субсерозный узел на узком и длинном основании — миома на ножке, или межсвязочная миома (рис. 4), нередко представляет диагностическую проблему ввиду значительно затрудненной дифференциации с новообразованиями яичников. В этих случаях реально помогает только визуализация обоих яичников.
Межмышечная миома с центрипитальным ростом — промежуточный вариант межмышечной миомы с тенденцией к внутреннему росту. Растущий узел постепенно отклоняет в противоположную сторону (рис. 5-6), а в итоге и деформирует полость матки (рис. 7-11).
Эхографическим критерием субмукозной миомы считается деформация полости матки не менее, чем на половину диаметра узла (рис. 12-14).
Диагностика субмукозной миомы, как причины кровотечения, является, наверное, одной из самых важных и тонких задач гинекологической эхографии. Дифференциальная диагностика проводится прежде всего с полипами эндометрия. Одним из исходов длительного существования субмукозного узла является постепенное «выдавливание» его из полости матки (рис. 15), завершающееся «рождением» узла (рис. 16).
Основание узла при этом превращается в длинную и тонкую ножку (рис. 17). Ультразвуковая диагностика рождающегося узла не очень сложна, но требует определенных навыков, в частности внимательного исследования шейки матки и цервикального канала.
| Рисунок 17 |
 |
| Рождающийся узел (1), ножка узла (2) |
Шеечная миома составляет 8-10% от всех локализаций миомы [9]. При диагностике этой патологии в первую очередь обращает на себя внимание увеличение за счет узла и деформация шейки матки (рис. 18)
| Рисунок 18 |
 |
| Шеечная миома (1), тело матки (2) |
Визуализация 3-х и более миоматозных узлов позволяет сделать вывод о множественной миоме матки (рис. 19). Собственно говоря, известно, что миома матки — всегда мультилокусное заболевание, и решающим для определения врачебной тактики является не количество узлов, а общий размер комплекса матка-узлы, локализация и состояние узлов, а также, конечно — жалобы и состояние женщины. Минимальный диаметр диагностируемых узлов составляет при трансабдоминальной эхографии 8 мм, а трансвагинальной — 4 мм.
| Рисунок 19 |
 |
| Миома — множественные узлы |
Нарушения кровообращения возникают в 20-40% миоматозных узлов [2]. Первым этапом нарушения питания узла является его отек, который проявляется существенным снижением эхогенности и диффузно неоднородной эхоструктурой узла (рис. 20).
| Рисунок 20 |
 |
| Нарушение кровообращения в узле. Отек узла. |
При дальнейшем ухудшении кровообращения в узле развиваются некротические изменения, визуализируемые как эхонегативные участки, обычно имеющие неправильную и весьма разнообразную форму (рис. 21-25).
Исходом асептического некроза миоматозного узла может стать процесс гиалиноза [1], при котором некротические массы замещаются однородным гиалиновым содержимым. Участки постнекротического гиалиноза обычно эхонегативны (рис. 26-27), в ряде случаев их содержимое может напоминать мелкодисперсную несмещаемую взвесь (рис. 28). Контуры этих образований четкие, неровные, имеют повышенную эхогенность за счет склероза и фиброза (рис. 26-28).
Другой исход некроза — обызвествление узла, наблюдаемое у 25% больных с миомой матки [4]. Визуализируется в виде гиперэхогенных образований любой формы и размеров, дающих выраженную акустическую тень (рис. 29-34). Часто участки обызвествления создают своеобразную картину гиперэхогенного ободка узла (рис. 32).
Изредка некротические изменения в узле завершаются липоматозной дистрофией ткани и отложением жира в узле, что проявляется повышением эхогенности (рис. 35). Неравномерное повышение эхогенности узла в сочетании с его неровными контурами, отсутствием дальнейшего роста (либо тенденцией к уменьшению) свидетельствует о дегенеративных изменениях в узле (рис. 36-38).
Поведение миомы при беременности (рис. 39-40) несколько парадоксально — чаще узлы достаточно быстро растут (причем размер узла 5 и более см как правило подразумевает нарушение питания), но бывает и регрессия миомы во время беременности.
Рост миомы при беременности обычно связывают с резким усилением васкуляризации. А уменьшение в размерах — с гестагенным воздействием гравидарного желтого тела и плаценты, особенно если узел не «сидит» на сосудистом пучке.
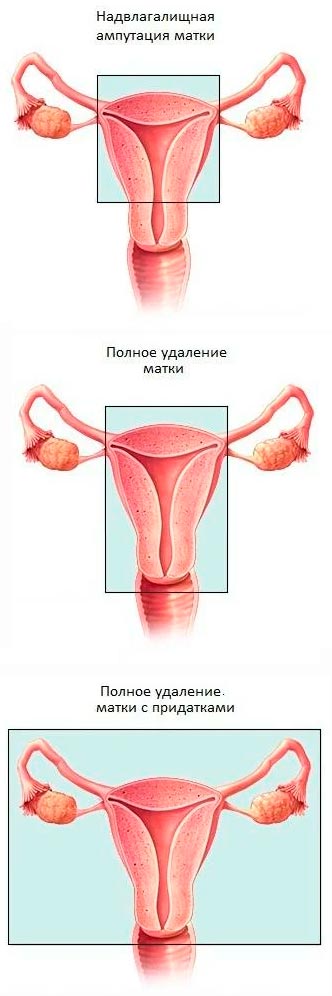
Эхография имеет существенное значение в мониторинге состояния культи шейки и тела матки после радикальных (рис. 41-42) и органосохраняющих операций, позволяя оценить состояние ложа «вылущенного» узла (рис.43-44), а также диагностировать рецидивы миомы, нередко возникающие после подобных вмешательств (рис. 45). Важно отметить, что рецидивы миомы матки после надвлагалищной ампутации эхографически бывает очень сложно отличить от солидных новообразований яичников.
Вопросы допплерографии миомы матки освещены в разделе, посвященном дифференциальной диагностике миомы и саркомы матки
- Демидов В.Н., Зыкин Б.И. Ультразвуковая диагностика в гинекологии // М. Медицина. 1990.
- Kurjak A., Kupesic S., (Ed.) An atlas of transvaginal color Doppler. Second edition. // The Parthenon publishing group. New York. London. 2000.
- Клиническое руководство по ультразвуковой диагностике / Под ред. Митькова В.В., Медведева М.В. Т. 3. М.: Видар, 1997.
- Допплерография в гинекологии. Под редакцией Зыкина Б.И., Медведева М.В. 1-е издание. М. РАВУЗДПГ, Реальное время. 2000.
- Berek J.S., Adashi E.Y., Hillard P.A. Novak’s gynecology // Williams&Willkins. 1996. P. 212.
- Dodson M.J. (eds). Transvaginal ultrasound // Churchill Livingstone. 1995.
- Jaffe R., Warsof S.L. Color Doppler imaging in obstetrics and gynecology // by McGraw-Hill, INC. 1992.
- Goldstein S., Timor-Tritsch I. Ultrasound in Gynecology // Churchill Livingstone Inc. 1995.
- Савицкий Г.А., Савицкий А.Г. Миома матки. Проблемы патогенеза и патогенетической терапии // СПб. ЗАО «ЭЛБИ». 2000.
Copyright © 2000-2006 «Искра Медикал Корпорейшн», Буланов М.Н.
Все права защищены. Никакая часть данной страницы (включая текст, иллюстрации и файлы) не может быть воспроизведена в какой-либо форме и какими бы то ни было средствами без письменного разрешения владельцев авторских прав.
Государственное
бюджетное образовательное учреждение
высшего профессионального образования
«Красноярский государственный
медицинский университет имени профессора
В.Ф.Войно-Ясенецкого» Министерства
здравоохранения Российской Федерации
Кафедра
перинатологии, акушерства и гинекологии
лечебного факультета
на
тему: «Доброкачественные опухоли матки
(миома, эндометриоз)»
Выполнила:
студентка
4 курса, гр. 421 леч
Петрова
А.В
Проверил:
Коновалов
В.Н.
г.
Красноярск, 2014 г.
Содержание
Миома матки:
Этиология и патогенез…………………………………………………………………………………..3
Клиническая картина и
диагностика…………………………………………………………….3
Лечение и реабилитация………………………………………………………………………………6
Эндометриоз:
Этиология и патогенез…………………………………………………………………………………..9
Классификация……………………………………………………………………………………………..10
Диагностика………………………………………………………………………………………………….10
Клиника…………………………………………………………………………………………………………11
Особенности эндометриоза при отдельных
локализациях……………………….11
Лечение…………………………………………………………………………………………………………12
Профилактика……………………………………………………………………………………………….14
Список литературы……………………………………………………………………………………….15
Этиология и патогенез
Миома матки —
доброкачественная гормонозависимая
опухоль у женщин репродуктивного
возраста (в основном 30-45 лет). Миома
матки составляет до 30% гинекологических
заболеваний.
Современное
представление о развитии миомы матки
основано на гормональной теории.
Нарушения экскреции и метаболического
превращения эстрогенов, а также
соотношения фракций эстрогенов
(преобладание эстрона и эстрадиола в
фолликулиновую, а эстриола — в лютеиновую
фазу) приводят к морфологическим
изменениям в миометрии. Масса миометрия
может увеличиваться в результате как
гиперплазии гладкомышечных клеток,
которая инициируется эстрогенами, так
и гипертрофии этих клеток. Наряду с
эстрогенами рост миомы стимулирует
прогестерон. Гипертрофия гладкомышечных
клеток при миоме матки аналогична
их гипертрофии во время беременности
и может возникать только при сочетанием
воздействии сравнительно высоких
концентраций эстрадиола и прогестерона.
В лютеиновую фазу прогестерон повышает
митотическую активность миомы, кроме
того, прогестерон воздействует на рост
миомы путем индуцирования факторов
роста. В ткани миомы рецепторов эстрадиола
и прогестерона больше, чем в неизмененном
миометрии. Нарушение обмена половых
стероидов в миоматозных узлах вызывает
аутокринную стимуляцию клеток при
участии так называемых факторов роста.
Медиаторами действия эстрогенов в
ткани миомы матки являются инсулиноподобные
факторы роста I и II.
Наряду с
гормональными аспектами патогенеза
миомы матки немаловажную роль играют
изменения иммунной реактивности
организма, особенно при хронических
очагах инфекции; выраженные изменения
гемодинамики малого таза, а также
наследственная предрасположенность.
Зоны роста миомы формируются вокруг
воспалительных инфильтратов и
эндометриоидных очагов в миометрии. В
увеличении миомы значительную роль
играют фенотипическая трансформация
гладких мышечных клеток и дегенеративные
изменения в условиях нарушенной
микроциркуляции. Зачатки миоматозных
узлов могут образовываться на эмбриональном
этапе. Рост клеток-предшественников
продолжается много лет на фоне выраженной
активности яичников под действием
эстрогенов и прогестерона.
Миомы неоднородны
по структуре. По тканевому составу узлы
подразделяют на миомы, фибромы, ангиомиомы
и аденомиомы.
По морфогенетическим
признакам выделяют 3 основные формы:
простые миомы,
развивающиеся по типу доброкачественных
мышечных гиперплазии;пролиферирующие
миомы с морфогенетическими критериями
истинной доброкачественной опухоли.
У каждой 4-й больной миома матки
пролиферирующая с быстрым ростом
миоматозных узлов. Патологические
митозы в пролиферирующих миомах не
превышают 25%;предсаркомы — этап
на пути истинной малигнизации.
Предсаркома включает
в себя множественные очаги пролиферации
миогенных элементов с явлениями атипии,
неоднородностью ядер клеток; количество
патологических митозов достигает 75%.
Однако истинная малигнизация миомы
происходит менее чем в 1% клинических
наблюдений.
В зависимости от
локализации и роста миоматозных узлов
выделяют субмукозные (под слизистые)
миоматозные узлы, растущие в полость
матки и деформирующие ее, и субсерозные
(подбрюшинные) узлы. Миоматозные узлы
растут в сторону брюшной полости. Если
по мере роста миоматозный узел расслаивает
листки широкой маточной связки. Его
называют интралигаментарным миоматозным
узлом. Интерстициальные (межмышечные)
миоматозные узлы растут из среднего
слоя миометрия и располагаются в толще
миометрия.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #