Сколько раз делать узи при миоме матки
Диагнозом миомы матки сейчас трудно кого-то удивить. Около 25% всего женского населения зачастую сталкивались с подобным диагнозом. Нередко это заболевание протекает скрыто, выявляясь лишь при профилактическом осмотре. Об особенностях УЗИ при миоме матки, показаниях, противопоказаниях и расшифровке результатов, предлагаем узнать из этой статьи.

Миома матки представляет собой доброкачественное новообразование мышечного слоя. Ею страдают обычно женщины репродуктивного возраста (30-45 лет). В последнее время подобные опухоли стали не редки у девушек 20-25 лет (чаще не рожавших или не живущих половой жизнью). Это гормонозависимая патология: она связана с количественным соотношением гормонов. Вместе с ростом мышечных клеток опухоль может расти и образовывать узлы из сплетенных гладкомышечных волокон. Опухолевые образования могут быть единичными или множественными, а их размеры могут варьироваться от нескольких миллиметров до нескольких килограммов.
До сих пор не до конца известны причины, ведущие к появлению миомы. В их основе ведущими считаются гормональные сбои, травматизация слизистой или попадание вируса.
Самыми частыми «толчковыми» факторами для появления миомы являются:
- дисбаланс стероидных гормонов;
- поздние или осложненные роды;
- вмешательства в полость матки (аборты, выскабливание);
- воспаления в матке;
- сочетание лишнего веса и стресса;
- маточные кровотечения во время месячных;
- сопутствующие недуги (ожирение, диабет, заболевание щитовидки и др.)
Чаще всего для появления миоматозного узла нужно сочетание нескольких неблагоприятных факторов: например, аборт и последующее наслоение инфекции.
Также имеют значение генетические факторы, способствующие цепи нарушений в иммунно-гормональной системе, приводящей к нарушению роста эпителия.
Среди осложнений миомы наиболее частыми являются:
- анемия;
- бесплодие;
- ускоренный рост;
- раковое перерождение.

Разновидности миом
Существует несколько классификаций миомы. Это важно для диагностики, терапевтического или хирургического лечения.
Важнейшими являются такие виды классификаций миомы:
По строению:
узловые (в очаге) или диффузные (рассеяны по органу).
По расположению:
- в теле (чаще всего), в перешейке или шейке матки;
- интерстициальные или интрамуральные (в пределах миометрия);
- субсерозные (вблизи серозного маточного покрова),
- субмукозные (поблизости от слизистой маточной оболочке);
- интралигаментарные (растет в широкой связке).
Также узлы могут быть множественными или одиночными, на широком основании или на ножке.
Миома может состоять из чисто гладкомышечной или соединительной ткани в различном соотношении (фиброма матки).
По своей морфологии (строению) узлы могут быть:
- простыми;
- пролиферирующими;
- предсаркомой.
Для маточной миомы характерно:
- наличие у женщин детородного возраста или перед менопаузой (промежуток от 35 до55 лет);
- разнообразная симптоматика (часто бессимптомно течение);
- дает осложнения в родах;
- может давать скачок роста;
- уменьшение размеров в менопаузу (или ее исчезновение).
Симптомы миомы
Обычно о том, что у нее миома, женщина узнает случайно, после очередного УЗИ. Большинство проявлений этого недуга женщины не замечают или объясняют другими причинами.
Чаще всего маточная миома проявляется:
- Меноррагиями (обильные месячные). Это часто приводит к анемии (малокровию). Иногда кровотечения даже требуют медицинской помощи из-за их обильности. Мышцы матки сокращаются плохо из-за наличия узлов в них.
- Метроррагии или кровотечения вне цикла. При этом «кровит» уже сама слизистая матки.
- Болевые проявления (внизу живота или в пояснице), иногда внезапные. При месячных боли бывают тянущими, иногда схваткообразными (при прорастании в слизистую).
На ранних стадиях миомы боль чаще всего отсутствует.
- Запоры, нарушения отхождения мочи, чувство давления на низ.
- Сопутствующая анемия с проявлениями слабости, головной боли, бледности. Нередки боли в сердце, повышение давления.
- Вторичное бесплодие (при подслизистом расположении миомы, когда пережимается маточная труба) или невынашивание беременности.

Обследование для выявления миомы
Нередко предварительно диагноз миомы возможен уже при гинекологическом осмотре. Ее замечают по неровности и увеличению маточной поверхности. Нередок при этом недуге анализ крови со пониженным гемоглобином. Однако для подтверждения диагноза миомы необходимы такие дополнительные методы:
- гистерография (рентген с контрастным веществом);
- томография (чаще МРТ);
- УЗИ (трансабдоминальное или трансвагинальное);
- лапароскопия миомы матки.
УЗИ при миоме матки является самым распространенным методом. Он основан на свойствах ультразвука по разному отражаться от неоднородных тканей. Метод УЗИ имеет преимущества:
- быстрота;
- минимум противопоказаний;
- безболезненность;
- проходит без хирургического вмешательства;
- высокая достоверность данных.
Подготовка к УЗИ
При УЗИ матки могут быть использованы две разновидности этого исследования:
- трансвагинальное;
- трансабдоминальное.
Изредка используют трансректальное УЗИ и исследование с введением в малый таз стерильного зонта.
Подготовка к трансвагинальному УЗИ включает:
- полное опустошение мочевого пузыря перед исследованием;
- препараты для выведения газов из кишечника («Смекта», «Эспумизан») вечером перед УЗИ;
- очистительная клизма вечером.
Подготовка к трансабдоминальному УЗИ включает:
- диета в течение 2 -3 дней перед исследованием с исключением из рациона бобовых, жирного мяса, сырых овощей;
- обильное питье чистой негазированной воды (исключаются газированные и кофеиносодержащие напитки);
- ограничение молочных и кисломолочных блюд;
- прием препаратов от скопления газов в кишечнике;
- легкий завтрак перед УЗИ;
- максимальное наполнение мочевого пузыря (выпить литр негазированной воды и сдерживать позывы в течение 2-3 часов).
Подготовка к трансректальному УЗИ включает:
- клизма с прохладной водой за 6-8 часов до исследования;
- альтернатива клизме в виде аптечных клизм «Норгалакс» или «Микролакс», слабительное («Сенаде»), введение глицериновых свечек для стимуляции дефекации.

Как производится УЗИ при миоме матки
Каждый вид ультразвукового исследования при миоме имеет свои особенности.
Трансабдоминальное УЗИ
При этом пациентка обнажается до пояса или открывает живот. Женщина ложится на спину, а на ее живот наносят специальный гель для лучшей проводимости волн ультразвука. При трансабдоминальном УЗИ приходится рассматривать матку через брюшную стенку, а датчик остается снаружи. Врач изучает данные УЗИ, фиксирует их и расшифровывает, используя специальные таблицы.
Трансабдоминальный метод менее информативен, чем трансвагинальный, из-за непроникающего способа осмотра.
Трансвагинальное УЗИ
При данном виде УЗИ пациентка снимает нижнее белье и ложится на кушетку. Затем женщина сгибает в коленях ноги, после чего датчик (его помещают в презерватив) вводится во влагалище. Презерватив является одноразовым и препятствует распространению инфекции среди пациенток. При этом виде исследования можно отлично рассмотреть матку (благодаря самому короткому пути до внутренних органов). Этот метод самый предпочтительный при миоме.
Трансректальное УЗИ
Этот метод используется нечасто, чаще девственницам или женщинам в период месячных.
При исследовании используется тонкий датчик. Женщина снимает нижнее белье и ложится на правый бок на кушетку. На датчик одевается презерватив, который смазывается гелем. Затем его вводят через прямую кишку и приступают к исследованию.
Внутреннее исследование стерильным зонтом
Этот вид исследования производится лишь по показаниям при некоторых недугах (миома входит в этот перечень).
На какой день делают УЗИ при миоме
Нередко миома обнаруживается случайно при посещении гинеколога или при плановом ультразвуковом исследовании (на 3-5 или на 12-14 день цикла).
Если гинеколог при осмотре заподозрил миому, то на УЗИ исследование на подтверждение диагноза пациентку посылают разу же, без учета дня цикла.

Нормы результатов УЗИ при исследовании матки
Каждый врач-сонолог (узист) прекрасно осведомлен о показателях, являющихся для исследования матки нормою. Нормальными являются следующие полученные в результате УЗИ результаты:
- Нормальными параметрами матки считаются размеры: 4,5 – 6,5 см в ширину, 4,5-6,7 см в длину, с толщиной до 4 см. В период менопаузы размеры матки существенно снижены.
- Толщина эндометрия может варьироваться в зависимости от фазы менструального цикла.
- Нормальной считается грушевидная матка однородной структуры, имеющая однородную эхогенность и нормальный мышечный тонус.
- Шеечный канал должен иметь диметр до 3 мм, со слизистым содержимым.
Расшифровка УЗИ при миоме
Миома матки относится к недугам, который довольно легко обнаруживается при ультразвуковом исследовании в любой день цикла.
Чаще всего миома обнаруживается после 25 лет, нередко у рожавших женщин. О миоме можно судить по следующим признакам на мониторе:
- увеличение матки и ее плотности;
- снижен маточный тонус (как в послеродовый период);
- имеющиеся гипоэхогенные образования и различные по эхогенности полосы (гипер- или гипогенные);
- сложности определения дальнего контура;
- наличие кацификатов и кист в миоматозных узлах.
Ультразвуковое исследование является наиболее доступным, безопасным и безболезненным методом, позволяющим своевременно диагностировать у женщин миому и наблюдать за ней в динамике. Игнорирование гинекологического УЗИ осмотра женщинам любого возраста слишком рискованно и недопустимо. За подобное легкомыслие можно заплатить жизнью.
Какие гормональные препараты вы принимали для стимуляции овуляции?
Источник
Ультразвуковое исследование – основной метод диагностики миомы матки. Это не больно, не опасно, быстро и относительно недорого. Во время ультразвукового сканирования врач может обнаружить миоматозные узлы, оценить их величину, тип и расположение, выявить осложнения и сопутствующую патологию. С помощью УЗИ можно контролировать рост опухоли, следить за ее развитием во время беременности и в менопаузу. Подробнее о самом популярном методе исследования читайте в статье.
Когда нужно делать УЗИ при миоме матки
Ультразвуковое исследование назначают в таких ситуациях:
- Подозрение на миому матки. УЗИ показано при наличии характерных жалоб – сбой менструального цикла, боль внизу живота. При обследовании можно обнаружить причину такого состояния – увидеть миоматозные узлы в мышечном слое матки. Если врач выявляет признаки опухоли при ручном обследовании (увеличение матки в размерах, пальпируемое образование в проекции тазовых органов), он также направит пациентку на УЗИ.
- Контроль роста миомы. Не все узлы нужно немедленно лечить гормонами или удалять. Иногда достаточно наблюдать за ними — растут, перемещаются, уменьшаются. Контрольное ультразвуковое исследование назначается каждые 6-12 месяцев. Если врач заметит рост миомы, он сменит тактику ведения пациентки.
- Контроль эффективности лечения. Ультразвуковое исследование показано до и после назначения гормональных препаратов и операции, использования методов восстановительной медиацины. Нужно оценить, какой была опухоль до начала терапии – и какой стала после ее завершения.
- Планирование беременности. Перед зачатием ребенка нужно сделать УЗИ, оценить величину и локализацию миоматозных узлов, при необходимости – пройти лечение.
Как правильно делать УЗИ при миоме матки
УЗИ при миоме матки назначается в первую фазу менструального цикла – на 5-7-й день от его начала (от первого дня месячных). В это время слизистая оболочка матки истончена, и ничто не мешает врачу внимательно рассмотреть узлы. Но если у женщины менструации идут 6-7 дней и более, можно дождаться их окончания и сделать УЗИ на 8-9-й день цикла. Во время менструации УЗИ делать не нужно – это неприятно для пациентки и малоинформативно для врача.
Иногда врач назначает обследование в конце менструального цикла – на 21-23-й день или непосредственно перед месячными. Это нужно для уточнения диагноза. Например, эндометриоидные узлы в матке похожи на маленькие миомы, и в первую фазу цикла их можно спутать. Но эндометриоз хорошо видно после овуляции – узлы увеличиваются в размерах и четко визуализируются на УЗИ.
С наступлением климакса ультразвуковое исследование можно делать в любой удобный день. Эндометрий всегда остается тонким (если нет патологии), и миоматозные узлы хорошо видны.
Важно знать:
- Ультразвуковое исследование – субъективный метод диагностики. Результат во многом зависит от квалификации врача. Там, где один доктор разглядит маленькую миому, другой не увидит ничего. Поэтому проходите обследование у грамотного специалиста – выбирайте по отзывам, рекомендациям друзей и знакомых. Хорошо, если врач ультразвуковой диагностики имеет специализацию по гинекологии – он знает, на что обращать внимание.
- Результаты УЗИ зависят не только от квалификации доктора, но и от качества оборудования. Современные 3D и 4D технологии позволяют получить информацию о миоме и прилежащих тканях, определить пространственное расположение узла. Обязательно делайте УЗИ с допплерометрией – эта технология дает возможность оценить состояние кровеносных сосудов в матке, выявить признаки дегенерации узла, обнаружить злокачественную опухоль.
- Контрольное УЗИ нужно делать в тот же день цикла, у того же врача и на том же аппарате. Это позволит исключить ошибки, связанные с техническими погрешностями и субъективным восприятием ультразвуковой картины.
Как подготовиться к ультразвуковому исследованию
Правильная подготовка – важный этап обследования. От нее во многом зависит результат диагностики, а значит, и назначенное лечение.
Медицинская подготовка
Обычно ультразвуковое исследование при миоме проводится трансвагинальным датчиком – через влагалище. Специальная подготовка не требуется: достаточно опорожнить мочевой пузырь непосредственно перед обследованием. Диагностика проходит безболезненно для пациентки, но может быть немного неприятно при введении датчика.
Иногда УЗИ проводится трансабдоминально – через живот. Врач водит датчиком по передней брюшной стенке, оценивая состояние тазовых органов. Это совсем не больно, однако информативность такого метода ниже – через брюшную стенку не всегда удается разглядеть маленькие миоматозные узлы.
Трансабдоминальное УЗИ требует подготовки – нужно выпить 1,5 литра жидкости до процедуры и не мочиться до ее завершения. За три дня до обследования нельзя есть газообразующую пищу, иначе петли кишечника перекроют органы таза, и врач не увидит миому.
Во время обследования женщина лежит на кушетке. В государственной клинике нужно взять с собой пеленку – постелить на кушетку. В частных медицинских центрах выдают одноразовые пеленки. Вся процедура длится 10-15 минут. Во время обследования нужно лежать неподвижно, слушать и выполнять указания врача. После обследования – одеться и дождаться распечатанного на бумаге заключения.
Психологическая подготовка
Собираясь на обследование, подготовьте список вопросов для врача. Лучше запишите их на бумаге или в телефоне, чтобы не забыть. Задавайте вопросы по одному после окончания обследования. Непосредственно во время процедуры не стоит отвлекать доктора – разговаривая с вами, он может пропустить изменения в тазовых органах.
Непосредственно во время обследования врач будет задавать вопросы вам – это нужно, чтобы оценить ваше общее состояние, уточнить симптомы заболевания, выявить сопутствующую патологию. Вот что спросит доктор:
- Когда была последняя менструация? Заранее посмотрите в календарь и запишите дату – в момент обследования она может вылететь из головы.
- Как идут месячные: обильные или умеренные, сколько дней длятся, регулярно ли приходят? Расскажите врачу все в подробностях – это поможет выставить диагноз.
- Сколько было беременностей, из них родов, абортов и выкидышей? Если беременны сейчас или только планируете – сообщите об этом доктору.
- Какие гинекологические заболевания были раньше? Перечислите все, что было в течение жизни – кисты яичника, эрозия шейки матки, воспалительные процессы.
- Когда последний раз смотрели миому на УЗИ? Возьмите с собой результаты предыдущего обследования и покажите доктору – так врач сможет оценить скорость роста миоматозного узла.
- Что беспокоит сейчас? Если есть жалобы (боли, нарушение цикла) – расскажите об этом.
Подготовьтесь заранее – пусть ваши ответы будут краткими, но емкими.
После обследования спросите у врача:
- Если вы только подозреваете миому: есть ли узел, сколько новообразований в матке, где и как располагаются и есть ли сопутствующие заболевания?
- Если вы делаете контрольное УЗИ: выросла или уменьшилась миома, появились ли новые узлы, есть ли негативные изменения (перекрут ножки миомы, нарушение кровотока в матке, дегенерация узла)?
Важно!
- Заключение УЗИ – это еще не диагноз. Это только описание процессов, что происходят в матке. Окончательный диагноз выставит гинеколог. Он будет учитывать не только результаты УЗИ, но и другие факторы – жалобы, общее состояние, наличие сопутствующей патологии, динамику процесса. На основании всех этих данных он подберет тактику лечения.
- Врач ультразвуковой диагностики не имеет права ставить диагноз и назначать лечение. Его задача – выявить патологию и описать все, что он видит на экране. Если врач ультразвуковой диагностики сразу говорит вам про прием гормонов, удаление узла или матки – не слушайте его и идите на прием к профильному специалисту.
Интерпретация результатов: что видит врач на УЗИ
Первое, что делает врач – оценивает общее состояние тазовых органов. Он определяет величину и расположение матки, яичников и маточных труб, оценивает уровень свободной жидкости в полости таза. Любые отклонения он вынесет в заключение – например, увеличение матки или яичников, скопление жидкости и др.
Далее врач определяет величину слизистого слоя матки. Для каждой фазы цикла существуют свои нормативы. Если толщина эндометрия больше или меньше нормы, потребуется дополнительное обследование у гинеколога. Избыточный рост эндометрия встречается при гиперпластических процессах и грозит кровотечениями. Тонкий эндометрий говорит о гормональном дисбалансе и мешает зачатию ребенка.
Следующий этап – выявление и оценка миоматозных узлов. Для каждого образования врач определяет форму, размер в миллиметрах, расположение относительно матки и других органов. Далее врач оценивает состояние миометрия – тканей, где локализуется узел.
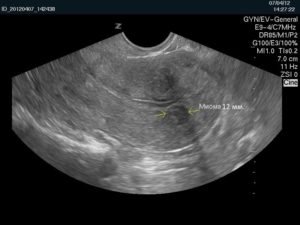
При УЗИ миома определяется как округлое гипоэхогенное образование. Она имеет ровные контуры, что позволяет отличить ее от других очаговых изменений. Современная аппаратура может увидеть миоматозные узлы величиной от 5 мм. Маленькая миома не деформирует матку, большая – приводит к заметным изменениям органа.
Вот так выглядит интерстициальный миоматозный узел величиной 12 мм по задней стенке матки.
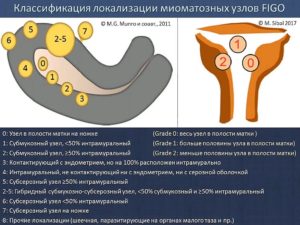
По расположению миоматозного узла врач определяет его вид:
- Субмукозная миома расположена близко к слизистому слою матки и выходит в полость органа.
- Интерстициальная миома прячется в мышечном слое матки.
- Субсерозная миома выходит под наружную оболочку за пределы органа.
На практике врачи используют международную классификацию FIGO, где все узлы разделены на 8 категорий. Схема представлена на картинке:
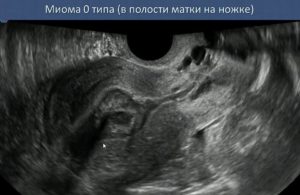
Вот так на УЗИ выглядит миома типа по FIGO. Образование полностью располагается в полости матки и крепится к ней тонкой ножкой. Такая опухоль нередко выходит самостоятельно. Этот процесс называется рождением миоматозного узла.
Так выглядит субмукозная миома 2 типа по FIGO. Она практически полностью расположена в мышечном слое матки и лишь чуть-чуть касается слизистого слоя.
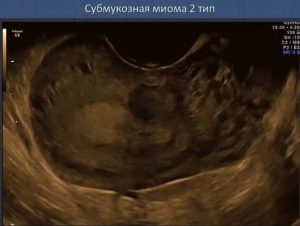
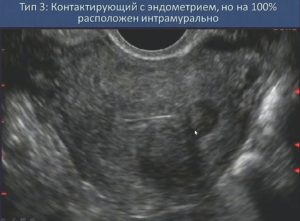
На этом снимке – интерстициальная миома, тип 3 по FIGO. Она целиком локализуется в мышечном слое матки, не касается слизистой и серозной оболочки.
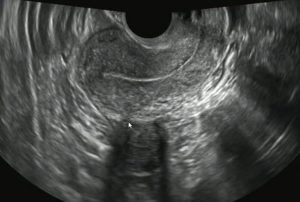
Так выглядит субсерозная миома на ножке – тип 7 по FIGO . Она выходит за пределы матки в полость таза.
Величину миомы врач определяет в миллиметрах. В гинекологии все узлы классифицируются по размеру:
- малая миома – до 2,5 см;
- средняя миома – 2,5-6 см;
- большая миома – от 6 см.
Малые миомы считаются клинически незначимыми – лечить не нужно, достаточно наблюдать. Средние узлы в традиционной медицине лечат гормональными препаратами. Большие миомы к гормонам нечувствительны, поэтому показана операция.
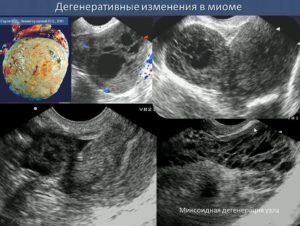
Определив тип и размер миомы, врач оценивает состояние ее тканей. Его интересуют вторичные изменения в узлах. Маленькие миомы обычно однородны по структуре. С ростом в опухоли появляются дегенеративные изменения. На УЗИ они видны как гипер- и гипоэхогенные включения.
Если удалить и исследовать узел, можно обнаружить кальцинаты, участки скопления лимфоидной ткани, элементы склероза. Нередко выявляется отек тканей, возможно скопление крови (геморрагическая инфильтрация), видимый распад узла. Со временем миома покрывается капсулой с мышечными и соединительнотканными волокнами. Все это представляет интерес для исследования в случае удаления узла. На УЗИ подобные изменения обычно обозначаются одним термином – УЗД-признаки дегенеративных изменений миомы матки.

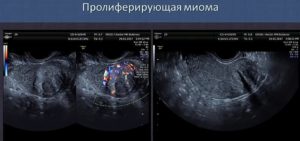
В практической гинекологии особый интерес представляет пролиферирующая миома – опухоль, клетки которой активно делятся. Она быстро растет и увеличивается в размерах за несколько месяцев наблюдения. Зачастую это не один, а несколько множественных узлов. Такая миома опасна развитием осложнений. Она может сдавать органы таза, нарушить работу кишечника и мочевого пузыря, стать причиной хронической боли и бесплодия. Если миома пролиферирует в менопаузу, это может быть признаком злокачественного перерождения.
При УЗИ отличить стабильную миому от пролиферирующей сложно. Быстрый рост узла говорит об опасности опухоли – но это можно выяснить только при контрольном исследовании. На помощь приходит допплерография – оценка кровотока в миоме и вокруг нее. В пролиферирующей миоме видны сосуды – обычно по периферии узла, реже – в центральной его части.
Миома матки выявляется и во время беременности. На ранних сроках из-за узла не всегда удается разглядеть эмбрион. Но уже с 6-8 недель четко визуализируется плодное яйцо и миома. Опухоль небольшого размера не мешает вынашиванию плода и течению родов. Крупные узлы могут привести к прерыванию беременности.
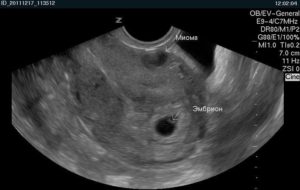
На этом снимке интерстициальная миома матки 15 мм и беременность 5-6 недель.
Каким бы не был результат УЗИ, он только инструмент для вас, но не приговор. В ваших руках – информация, но как вы ей распорядитесь – решать вам. Вместе со специалистом вы можете найти различные пути решения проблемы и достичь выздоровления, используя методы восстановительной медицина — остеопатия, краниосакральная и висцеральная терапия, правильно подобранные БАДы, специальные упражнения для тела и для половых органов.
Если результаты УЗИ вас не обрадовали — не отчаивайтесь, начните восстановление женского здоровья с одной из программ Академии. Подробнее о программах читайте на странице: https://acwomen.ru/programma/
Источник


