Тактика ведения кист яичников
- Авторы
- Резюме
- Файлы
- Ключевые слова
Серебренникова К.Г., Кузнецова Е.П.
В статье показана эффективность комплексной патогенетической терапии с целью восстановления менструальной и репродуктивной функции, проводимой 163 больным репродуктивного возраста с ретенционными кистами яичников после эндоскопических операций. Лечение включало в себя системную энзимотерапию, иммуномодулирующую терапию в раннем послеоперационном периоде с одновременным назначением гормональных препаратов, что позволило восстановить менструальную и репродуктивную функцию у больных с фолликулярными кистами и кистами желтого тела.
ретенционные образования
диагностика
лечение
Проблема реабилитации репродуктивного здоровья у женщин детородного возраста с кистами яичников продолжает оставаться актуальной как в связи с высокой частотой данной патологии [1, 5, 8, 11], так и с увеличением числа женщин, страдающих бесплодием [2, 3, 4].
Цель настоящего исследования — восстановление менструальной и репродуктивной функции у больных с ретенционными образованиями яичников — фолликулярными кистами яичников и кистами желтого тела.
Материалы и методы
В исследование были включены 345 женщин репродуктивного возраста с ретенционными образованиями яичников, среди которых 127 больных с фолликулярными кистами яичников и 166 с кистами желтого тела. Средний возраст больных в группах наблюдения составил 29,88 ± 8,41 лет, m = 0,75 (CI 95 % 28,41; 31,36) и 31,45 ± 8,89 года, m = 0,69 (CI 95 % 30,09; 32,81) (р = 0,11).
На первом этапе всем 345 больным с ретенционными образованиями было проведено тщательное клинико-лабораторное обследование, определение уровней СА-125, гормонального статуса, ультразвуковое исследование с доплерометрией (по показаниям выполнялась магнитно-резонансная томография), больным с бесплодием — оценка овариального резерва.
На втором этапе в неосложненных случаях при диагностике функционального яичникового образования размерами не более 5 см, с бессимптомным течением, характерными эхографическими признаками и визуализируемым периферическим кровотоком нами в течение 1-3 менструальных циклов проводилось консервативное лечение. Консервативная медикаментозная терапия при динамическом наблюдении была проведена среди 102 из 345 пациенток с ретенционными образованиями (29,56 % ± 0,02). Терапия подбиралась индивидуально и включала в себя современные противовоспалительные средства: антибиотики в зависимости от микрофлоры и чувствительности, нестероидные противовоспалительные препараты, а также препараты системной энзимотерапии и гормональные средства (комбинированные оральные контрацептивы, гестагены). При отсутствии противопоказаний 69 из 102 пациенток (67,65 % ± 0,05) под УЗИ контролем была проведена гормональная терапия монофазными оральными контрацептивами (новинет, регулон, микрогинон) в обычном циклическом режиме в течение 3 месяцев. При положительной динамике (уменьшении размеров образования или полной редукции) гормональную терапию продолжали в дальнейшем до 6 и более месяцев. Курс противовоспалительной терапии при наличии кисты с явлениями воспаления, как по данным лабораторного обследования, так и при наличии явных клинических признаков, был проведен 33 из 102 пациенток (32,35 % ± 0,05).
Больным с ретенционными образованиями размерами более 5 см в диаметре, с отрицательной динамикой или отсутствием положительной динамики после консервативной терапии (n = 293) было проведено хирургическое лечение с морфологическим исследованием удаленных тканей яичника.
На третьем этапе с целью восстановления менструальной и репродуктивной функции 163 прооперированным больным, давшим информированное согласие с учетом гистологического заключения и изменений гормонального статуса, была назначена комплексная патогенетическая терапия, включающая гормональные препараты, иммуномодулирующая (виферон) и системная энзимотерапия (вобензим) [6, 7, 10, 12]. Для проведения сравнительного анализа результатов лечения была сформирована группа сравнения (n = 51) — больные с аналогичными заболеваниями, оперированные лапароскопическим доступом и отказавшиеся по различным причинам от послеоперационной терапии. Средний возраст больных группы сравнения составил 33,0 ± 12,04 года, m = 1,68 (CI 95 % 29,61; 36,38;) (р = 0,051 и р = 0,32 по сравнению с группами наблюдения).
Оценка эффективности проводимого лечения осуществлялась при анализе следующих параметров: динамики жалоб больных, оценки менструальной и репродуктивной функции; объективных признаков заболевания (при физикальном и ультразвуковом исследованиях). Динамическое наблюдение за пациентками осуществлялось в течение 6-12 месяцев.
Статистическая обработка полученного материала проводилась с помощью программы обработки электронных таблиц Statistica 6.0 с использованием общепринятых параметрических и непараметрических статистических методов [9].
Обсуждение результатов
Больные фолликулярными кистами яичников чаще всего предъявляли жалобы на боли внизу живота, не связанные с менструальным циклом, носящие тупой, ноющий характер (66,14 % ± 0,04), нарушения менструальной функции (54,33 % ± 0,04) — по типу альгоменореи (32,28 % ± 0,04) и полименореи (20,47 % ± 0,03), нерегулярные менструации (35,43 % ± 0,04), ациклические кровянистые выделения из половых путей (11,81 % ± 0,03). В 7,87 % ± 0,02 наблюдений отсутствовали субъективные симптомы. Бесплодием страдали 27,56 % ± 0,04 больных. Больные с кистами желтого тела чаще предъявляли жалобы на нарушения менструальной функции (46,98 % ± 0,04), в основном по типу альгоменореи (28,31 % ± 0,03), нерегулярные менструации (40,96 % ± 0,04), боли внизу живота, не связанные с менструальным циклом в (30,72 % ± 0,04), ациклические кровянистые выделения из половых путей (18,67 % ± 0,03). Бесплодие имело место у 18,07 % ± 0,03 больных.
При осложненном течении заболевания больных с фолликулярными кистами беспокоили острые боли внизу живота различной интенсивности (25,98 % ± 0,04), с иррадиацией болей в прямую кишку (22,05 % ± 0,04). Симптомы раздражения брюшины были обнаружены у 20,47 % ± 0,03, положительный френикус-симптомом — у 4,72 % ± 0,02 больных. Аналогичные жалобы имели место и у больных с кистами желтого тела. Острые боли беспокоили 53,01 % ± 0,04 больных, симптомы раздражения брюшины выявлены в 24,7 % ± 0,03 наблюдений.
При проведении диагностических мероприятий нами отмечена высокая точность ультразвуковой диагностики ретенционных образований. При сопоставлении данных трансвагинальной эхографии с результатами гистологического исследования в группе фолликулярных кист диагностическая точность составила 96,06 % ± 0,02 (122/127 случаев), в группе кист желтого тела — 96,99 % ± 0,01 (161/66 случаев) (р = 0,64).
При проведении цветового доплеровского картирования (ЦДК) ни в одном случае ретенционных новообразований внутриопухолевый кровоток выявлен не был. При спектральном анализе установлено, что кровоток в капсулах фолликулярных кист носил низкоскоростной среднерезистентный характер. В капсуле фолликулярных кист Vmax — 16,4 ± 0,01, m = 0,0008 (13,4-17,6) см/сек, PI — 1,04 ± 0,04, m = 0,003 (0,21-1,27), IR — 0,48 ± 0,06, m = 0,005 (0,35-1,01). Кровоток в капсулах кист желтого тела носил низкоскоростной высокорезистентный характер. В капсуле кист желтого тела Vmax — 25,4 ± 0,03, m = 0,003 (15,8-32,7) см/сек, PI — 0,86 ± 0,04, m = 0,003 (0,64-1,12),
IR — 0,43 ± 0,03, m = 0,002 (0,33-0,7). Использование ЦДК позволило значительно повысить точность диагностики с 93,73 % ± 0,02 до 98,42 % ± 0,01 при фолликулярных кистах яичников и до 97,59 % ± 0,01 при кистах желтого тела.
Определение концентрации СА-125 и СА-19-9 в сыворотке крови у обследованных больных производилось с целью определения возможности проведения оперативного лечения методом лапароскопии. Значения СА-125 у больных с фолликулярными кистами колебались в зоне низких величин — от 9,2 до 21,5 ЕД/мл. Среднее значение составило 15,8 ± 2,9 ЕД/мл, m = 0,26. У больных с кистами желтого тела показатели СА-125 составляли от 8,7 до 37,2 ЕД/мл, среднее значение равнялось 16,1 ± 8,3 ЕД/мл, m = 0,64. Значения СА-19-9 у пациенток с ретенционными кистами яичников колебались в зоне низких величин от 0,25 до 21,9 Ед/мл и не превышали дискриминационный показатель (37 ЕД/мл).
Детальный анализ гормонального профиля обследованных пациенток выявил нарушения в выработке как гонадотропных, так и половых гормонов. У пациенток с фолликулярными кистами яичников имеется сниженная секреция ЛГ (р < 0,001) при повышенном уровне ФСГ (р = 0,05) в I фазу менструального цикла, средние значения эстрадиола в I фазе менструального цикла и снижение его во II фазе менструального цикла, а также достоверное снижение прогестерона в лютеиновую фазу менструального цикла у 20 % ± 0,07 пациенток. Соотношения ЛГ/ФСГ в среднем было мень-
ше 1, что связано с высокими значениями ФСГ по отношении к ЛГ. У пациенток с кистами желтого тела, несмотря на то, что средние значения гонадотропных гормонов находились в пределах нормы, отмечено не только нарушение соотношения ЛГ/ФСГ в сторону увеличения показателей ФСГ по отношению к ЛГ, но и монотонный уровень ФСГ и отсутствие положительной тенденции к возрастанию уровня ЛГ в динамике менструального цикла. В связи с чем уровень эстрадиола имел тенденцию к незначительному росту во II фазе менструального цикла, а уровень прогестерона у 26,67 % ± 0,08 (р < 0,001) пациенток был ниже нижней границы нормы.
При проведении консервативной терапии в течение первого менструального цикла регрессии на фоне приема оральных контрацептивов подверглись 10 кист (14,49 % ± 0,04), после второго — 12 (17,39 % ± 0,04), третьего — 16 (23,19 % ± 0,05). После окончания наблюдения за регрессией кист (3 месяца) было установлено, что всего в результате гормональной терапии исчезло 38 кистозных образований (55,07 % ± 0,06).
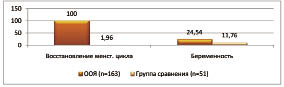
После проведения курса противовоспалительной терапии регресс образований по данным УЗИ был отмечен у 14 (13,72 % ± 0,06) пациенток (рис. 1).
Рис. 1
Оперативное лечение в плановом порядке — 58,7 % ± 0,03 (172/293 случаев) — больным проводилось в начале или середине фолликулярной фазы менструального цикла как лапароскопическим — в 82,59 % ± 0,02 (242/293 случаев), так и лапаротомным доступом — в 17,41 % ± 0,02 (51/293 случаев). Исключения составили экстренные ситуации, возникшие на этапе обследования и подготовки к оперативному лечению — 41,29 % ± 0,03 (121/293 случаев). Объем оперативного вмешательства имел прямую и обратную зависимости от возраста (r = 0,089), экстренности проведения операции (r = 0,166), интраоперационного диагноза (r = 0,152), от принадлежности новообразования к определенной морфологической группе (r = -0,175), сочетания новообразования с другой патологией органов малого таза (r = -0,166) или с наружным генитальным эндометриозом (r = ‒0,230), а также от необходимости проведения дополнительного оперативного вмешательства на втором яичнике при двустороннем процессе (r = -0,232).
Были выполнены: 120 цистэктомий (40,96 % ± 0,03), 137 резекций яичников (44,76 % ± 0,0,3). Реже выполнялись сальпинговарэктомии (8,87 % ± 0,02) и коагуляции небольших (до 2 см) кист яичников (2,39 % ± 0,008). При обнаружении образования яичника на противоположной стороне выполнено 31 вмешательство в объеме: цистэкомий (45,16 % ± 0,09) и резекции яичника (45,16 % ± 0,09), 2 пациенткам (6,45 % ± 0,04) взята биопсия яичника, 1 (3,2 % ± 0,03) выполнена сальпинговарэктомия. При выявлении спаечного процесса в малом тазу производили диагностическую хромосальпингоскопию, овариосальпинголизис и разъединение спаек, пластику труб.
После оперативного лечения 101 пациентке, не имеющей планов в отношении деторождения, была назначена терапия с целью восстановления менструальной функции. До оперативного лечения и проведения терапии у больных имели место следующие нарушения менструльного цикла: нерегулярный цикл (45,54 % ± 0,05), альгоменорея (7,92 % ± 0,03), олигоменорея (7,92 % ± 0,03). Сочетание различных нарушений менструального цикла составляло 26,73 % ± 0,04.
Для восстановления менструального цикла назначался низкодозированный комбинированный оральный контрацептив — этинилэстрадиол в сочетании с дезогестрелом. На фоне лечения через 1 месяц приема комбинированных оральных контрацептивов нарушения менструального цикла сохранялись всего у 42 больных (41,58 % ± 0,05), через 3 месяца у всех больных, принимающих препарат, менструации носили регулярный характер. Не наблюдалось олигоменорея и аменорея. В группе сравнения через 1 месяц после операции положительный результат в плане восстановления менструальной функции отметила только 1 пациентки (1,96 % ± 0,02), что было достоверно меньше (р = 0,000), чем у больных, получающих комбинированные оральные контрацептивы.
До начала использования комбинированных оральных контрацептивов у 8 (7,92 % ± 0,03) больных из 101 отмечалась альгоменорея, через 3 месяца приема альгоменорею отмечали всего лишь 2 (1,98 % ± 0,01) больные. У 2 больных (1,98 % ± 0,01) на 3-м месяце приема все же сохранялась полименорея. К 6-му месяцу данных клинических симптомов не отмечалось. В группе сравнения положительной тенденции в плане лечения альгоменореи не было.
Последующее (спустя 1 год после операции) возобновление у 9 больных (8,91 % ± 0,03) нарушений менструальной функции совпало с прекращением гормональной терапии.
Восстановление детородной функции было проведено 62 пациенткам с бесплодием. В зависимости от результатов гистологического исследования и изменений гормонального статуса каждой пациентке была разработана индивидуальная программа лечения. 85,29 % ± 0,06 больных с оперированными фолликулярными кистами и 92,86 % ± 0,05 с оперированными кистами желтого тела получили эстрогены в сочетании с гестагенами или комбинированные эстроген-гестагенные препараты. Чистые гестагены были рекомендованы больным с выраженной недостаточностью лютеиновой фазы — 8,94 % ± 0,05 с оперированными фолликулярными кистами яичников и 7,14 % ± 0,05 с оперированными кистами желтого тела. Агонисты были назначены 6,04 % ± 0,04 больным с оперированными фолликулярными кистами яичников в сочетании с наружным генитальными эндометриозом.
В результате проведенной комплексной терапии беременность наступила у 40 из 62 пролеченных больных с бесплодием, что составило 64,52 % ± 0,06. Самопроизвольными родами закончились 50,0 % ± 0,08 беременностей, операцией кесарево сечение 25,0 % ± 0,07, самопроизвольным выкидышем — 7,5 % ± 0,04, продолжают вынашивать беременность 7 больных (17,5 % ± 0,06). В группе сравнения беременность наступила у 6 больных, это составило 11,76 % ± 0,04, что было достоверно ниже, чем в группе больных, получавших специальную терапию (р = 0,02).
В результате комплексной патогенетической терапии, проведенной после оперативного вмешательства, менструальная функция нормализовалась в 58,42 % ± 0,05 через 1 месяц и в 100,0 % через 3 месяца после операции. Восстановление фертильности получено в 24,54 % ± 0,03 наблюдений (рис. 2).

Рис. 2
Таким образом, предложенная тактика обследования и лечения больных с ретенционными образованиями яичников заключается в раннем выявлении причины и последовательном проведении лечебных этапов, конечная цель которой — восстановление репродуктивного здоровья и максимально быстрая реализация детородной функции женщины.
Список литературы
- Гаспаров А.С. и др. Апоплексии яичника и разрывы кист яичника. — М.: Медицинское информационное агентство, 2009. — 176 с.
- Кузнецова Е.П. и др. Клинико-эпидемиологическая характеристика больных с опухолевидными образованиями и доброкачественными опухолями яичников // Вестник национального медико-хирургического центра им. Н.И. Пирогова. — 2008. — Т.3, №1. — С. 51‒57.
- Кулаков В.И. Репродуктивное здоровье населения России // Consilium Medicum, 2007. URL: https://www.consilium-medicum.com/magazines/cm/medicum (дата обращения: 03.09.09).
- Кулаков В.И., Гатаулина Р.Г. Сухих Г.Т. Изменения репродуктивной системы и их коррекция у женщин с доброкачественными опухолями и опухолевидными образованиями яичников. ‒ М.: Триада-Х, 2005. — 256 с.
- Серебренникова К.Г. и др. Доброкачественные опухоли яичников в практике семейного врача: учебное пособие.- М., 2008. — 90 с.
- Серебренникова К.Г., Кузнецова Е.П. Комплексная терапия и реабилитация у женщин с фолликулярными кистами яичников после эндоскопических операций в амбулаторных условиях // Гинекология. — 2002. — Т. 4. — С. 174‒176.
- Союнов Б.М., Союнов М.А., Каранашева А.Х. Восстановление репродуктивного здоровья женщин после операций по поводу доброкачественных опухолей и кист яичников // Вестник РУДН, 2005. URL: https://www.rdn.ru/index.php (дата обращения: 26.11.09).
- Стародубов В., Цыбульская И., Суханова Л. Охрана здоровья матери и ребенка как приоритетная проблема современной России // Современные медицинские технологии. — 2009. — №2. — С. 11‒16.
- Флетчер Р., Флетчер С., Вагнер Э. Клиническая эпидемиология. Основы доказательной медицины. — М.: Медиа Сфера, 2004. — С. 98‒120.
- Baerwald A., Olatunbosun O., Pierson R. Ovarian follicular development is initiated during the hormone-free interval of oral contraceptive use // Contraception. — 2004. — №70. — Р. 371‒377.
- Nowak M., Szpakowski M., Malinowski A., Maciolek-Blewniewska G.,; Wilczynski J.R., Wladzinski J.,; Kaminski T., Raczkowska Z. Leczenie operacyjne lagodnych guzow jajnika: laparotomia i laparoskopia. [Laparoscopy and laparotomy in the operative treatment of ovarian cysts]. — Ginekol-Pol. 2000, Sep; 71(9): 1173-8.
- Postoperative administration of monophasic combined oral contraceptives after laparoscopic treatment of ovarian endometriomas: a prospective, randomized trial / Muzii L. et al. // Am. J Obstet Gynecol. — 2000. — V. 183. ‒ P. 588‒592.
Библиографическая ссылка
Серебренникова К.Г., Кузнецова Е.П. СОВРЕМЕННАЯ ТАКТИКА ВЕДЕНИЯ БОЛЬНЫХ С РЕТЕНЦИОННЫМИ КИСТАМИ ЯИЧНИКОВ // Фундаментальные исследования. – 2010. – № 11. – С. 115-120;
URL: https://fundamental-research.ru/ru/article/view?id=14031 (дата обращения: 15.02.2020).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
Прием консультация врача гинеколога первичный — 1700 руб.
Прием консультация врача гинеколога повторный — 1200 руб.
Киста – часто встречающееся заболевание. Это объемное новообразование внутри яичника или рядом с ним, имеющее вид плотной капсулы с полостью, наполненной жидкостью (водянистой, плотной или вязкой). Кисты:
- Бывают одиночными или множественными (поликистоз);
- Могут развиваться в одном яичнике или в обоих;
- Поскольку процесс обусловлен гормонально, развиваются они преимущественно в репродуктивном возрасте.
Различают:
- Кистомы, которые классифицируются как истинные опухоли;
- Кисты, представляющие собой опухолевидные образования.
Самыми распространенными являются кистозные процессы. Если образование сохраняется два менструальных цикла, решается вопрос о незамедлительном хирургическом его удалении.
Причины развития новообразования
Существует несколько причин развития этого процесса. Зная их, можно максимально снизить риск развития проблемы.
- Гормональный дисбаланс – фактор повышенного риска. Независимо от причины гормонального сбоя, важно восстановить уровень гормонов. Одно это обстоятельство способствует рассасыванию кист. Проблему провоцируют:
- Переедание и диеты;
- Избыточный или слишком малый вес;
- Изменение климата;
- Вредные привычки;
- Стресс.
- Гинекологические манипуляции:
- Аборты;
- Роды, кесарево сечение, обычные;
- Неквалифицированные осмотры;
- Установка внутриматочной спирали.
- Гинекологические заболевания в запущенной стадии, так как имеется повышенный риск осложнений.
- Нарушения функции щитовидной железы.
- Неправильный образ жизни:
- Высокие физические нагрузки.
- Частая смена половых партнеров;
- Раннее начало половой жизни;
- Секс при месячных;
- Сексуальное воздержание в течение длительного времени;
- Переутомление и переохлаждение.
Для образования кисты не обязательно наличие причины — ее может и не быть, поэтому следует не только проходить ежегодный профилактический осмотр у гинеколога, но и внимательно относиться к своему телу.
Можно выделить следующие симптомы кисты.
- Асимметричное увеличение живота вследствие роста образования или увеличение объема жидкости, заполняющей капсулу.
- Симптомы сдавления сосудов и органов. Увеличивающаяся в размерах киста может сдавливать кишечник (нижние отделы) и мочевой пузырь. Проявления патологии выражаются как запоры или расстройство стула. Если сдавливаются сосуды, возможно развитие варикоза ног.
- Повышенная температура. Новообразование само по себе не оказывает влияния на изменение температуры. Повышение температуры может быть только при наличии осложнений. Это признак патологии кисты и повод немедленно прийти на прием к врачу. Затягивание с визитом может обернуться инфекционным перитонитом.
- Боли внизу живота. Источником их возникновения может быть разрыв оболочки капсулы, нагноение, кровотечение, давление растущей кисты на рядом расположенные органы.
- Сбои в менструальном цикле, вызванные гормонально активными кистами. Менструации могут быть обильными или длительными, происходить маточные кровотечения.
Превышение нормы мужских половых гормонов провоцирует следующие изменения:
- Гирсутизм — рост волос по мужскому типу;
- Увеличение размеров клитора;
- Грубый голос;
- Ощущение усталости, переутомления;
- Отсутствие оргазма, нежелание заниматься сексом;
- Цветные выделения, маточные кровотечения;
- Тошнота;
- Бессонница.
Какие опухоли яичников выделяют:
- Дермоидные – с эпидермальными клетками в дермисе (тератома);
- Эндометриоидные кисты, образованные вследствие эндометриоза;
- Цитаденомы – доброкачественные образования в виде крупной кисты (муцинозные, серозные).
Различают следующие опухолевидные образования:
- Фолликулярные кисты — когда фолликул продолжает рост при отсутствии овуляции. Самые распространенные – фолликулярные однокамерные образования с тонкими стенками. Располагаются чаще с одной стороны. Накопленная внутри образования жидкость включает эстрогены, выработанные внутренней выстилкой. Жидкость имеет желтоватый оттенок, прозрачная.
Процесс образования этой разновидности кисты запускается, если из доминантного фолликула не вышла яйцеклетка. Образование растет за счет транссудирования жидкостей из прилежащих лимфатических сосудов. В ряде случаев кисты небольших размеров (не более 4 см) рассасываются самостоятельно во время месячных. Тогда лечение не требуется.
Требует внимания киста, которая продолжает увеличиваться и превышает 5 см. Не дает положительных результатов медикаментозная терапия. Требуется операция. - Кисты желтого тела – формируются в результате нарушения кровообращения после овуляции в результате действия гормона гипофиза; Кисты желтого тела – следующие по распространенности, имеют следующие особенности:
- Устроены аналогично строению желтого тела;
- Односторонние, толстостенные;
- Образуются только в репродуктивном возрасте;
- Имеют повышенный риск разрыва, провоцируют кровоизлияние.
- Обычно заболевание развивается бессимптомно, часто обнаруживается в процессе осмотра гинекологом;
- Если имеет место воспалите5льный процесс, внизу живота возможны боли;
- Киста прощупывается сбоку от матки, гладкая и эластичная;
- Часты случаи возникновения такой кисты у беременных, после прерывания беременности образование самостоятельно рассасывается.
- Параовариальные кисты – однокамерные образования, сформированные из придатков;
Параовариальная киста формируется из придатка яичника. Это округлая опухолевидная полость с камерой, в которой находится жидкость с преобладанием белкового компонента. Растет медленно, может достигать 20 см, не рассасывается самостоятельно, не переходит в злокачественную форму. С увеличением стенки становятся прозрачными. Не связана с яичником анатомически, поэтому не оказывает влияние на его работу. Имеет высокий риск осложнений – нагноение, перекрут ножки, разрыв. Может вызывать проблемы с зачатием, так как возможно сдавливание маточной трубы. При беременности протекает бессимптомно, обнаруживается на первом скрининге.
Киста. Тактика ведения
Кисту наблюдает в течение 2-х месяцев. Если положительная динамика не фиксируется, решается вопрос об операции. Такие образования самостоятельно не исчезают, лекарственных препаратов для лечения не существует, народные методы не помогут.
Если образование малое, можно его просто наблюдать, но со временем все равно киста подлежит удалению.
В случае выявления кисты, производится цисэктомия – образование удаляется вместе с капсулой, чтобы исключить рецидив. Современные возможности (лапароскопия) позволяют сделать это, не повреждая здоровые ткани яичника. Параовариальная киста удаляется при минимальном вмешательстве. В случае развития осложнений также показана операция.
Кистома
Кистома – увеличивающаяся опухоль, часто имеющая многокамерную полость. Рост происходит как за счет накопления жидкости внутри полости, так и в результате деления клеток, из которых состоит образование. Эта опухоль является истинной. Может быть доброкачественной, злокачественной и потенциально злокачественной.
Можно выделить группы пациентов, у которых риск развития кистом особенно велик:
- пациентки с хроническими заболеваниями половой сферы, как дополнение к комплексной терапии таким женщинам рекомендуется использование гормональных контрацептивов;
- пациентки с гормональными нарушениями: отсутствие беременности (гормональное бесплодие), нарушенный цикл месячных;
- пациентки, перенесшие операции на яичниках, в т.ч. цистэктомию;
- Плохая наследственность – эндометриоз и опухоли яичников в роду;
- Пациентки с раком молочной железы;
- Женщины, перенёсшие патологическую беременность.
Существуют трудности при нахождении скрининга – выделении определенных признаков у множества больных. Необходимо проводить углубленное исследование женщинам в случае наличия образования крупнее 3 см на придатках матки при двуручном исследовании.
Какие исследования проводятся при опухолях яичников
- Бимануальное исследование остается актуальным даже при наличии самой современной аппаратуры, так как позволяет получить важную информацию.
- Осмотр в зеркалах открывает доступ к шейке матки для исследования, позволяет взять аспират и осмотреть эндометрий.
- Смыв и пункция брюшной полости для цитологического исследования.
- УЗИ с использованием вагинального и абдоминального датчиков.
- ЯМРТ, компьютерная томография позволяют провести точные послойные исследования, выявить наличие метастазов в лимфоузлах.
- УЗИ и маммография – исследование молочных желез.
- Исследование состояние эндометрия.
- Исследование кишечника на наличие опухоли (ирригоскопия, ректроманоскопия).
- Исследование ЖКТ, так как возможно появление метастатической опухоли в поджелудочной железе, кишках, желудке.
- Опухолевые маркеры. Повышение онкомаркера СА-125 — более 35 ед. свидетельствует о повышенном уровне риска развития онкопроцесса. Но это утверждение не всегда верно, так как известны случаи, когда значительное превышение нормы онкомаркера при эндометриальных кистах яичников и эндометриозе не имеет отношения к онкологии.
- Проведение лапароскопии
Тактика ведения
- Операция при злокачественной опухоли яичника.
Удаляют матку и шейку, придатки, а также большой сальник. Удаление сальника важно, т.к. в нем в ряде случаев находятся микрометастазы. Кроме того, сальник способствует продуцированию и скапливанию асцитилической жидкости.
- Операция при доброкачественной опухоли
Проводится аднексэктомия – удаление придатков. Одновременно с оперативным лечением:
- подробно осматривается внутренняя выстилка образования на предмет злокачественных разрастаний;
- выполняется гистологическое исследование.
Современный поход к диагностированию и лечению кист и других заболеваний женской половой сферы предлагают врачи-гинекологи клиники РАН, в Москве. Здесь можно пройти профилактический осмотр гинеколога и сделать УЗИ малого таза. Запись на консультацию проводится на сайте или по указанным телефонам.
Источник

