Трансвагинальная гистерэктомия миома матки

Экстирпация матки, или гистерэктомия – это операция по удалению женских половых органов, а именно, матки.
В последнее время увеличиваются случаи гинекологических заболеваний, которые требуют хирургического вмешательства. Перед назначением операции оцениваются все факторы клинического течения заболевания. Операция совершается только при полной уверенности в том, что органы невозможно спасти и их состояние негативно влияет на весь организм. Существует несколько способов хирургического вмешательства для экстирпации матки. В этой статье рассматривается один из них — трансвагинальная экстирпация матки.
Что такое трансвагинальная экстирпация матки
Трансвагинальная экстирпация матки — это удаление матки через влагалищный доступ. Еще встречается название вагинальная гистерэктомия. При таком виде хирургического вмешательства матка выводится специальными инструментами через разрез во влагалище, после чего проводится перевязка сосудов и связок. Удалению матки также могут сопутствовать и удаление придатков (маточные трубы и яичники), шейки матки. Это зависит от вида и степени заболевания, что определяет лечащий врач и хирург. Трансвагинальную экстирпацию матки часто проводят в сочетании с лапароскопией. В таком случае лапароскоп вводят в брюшную полость для контроля проведения операции.
Почему назначается операция
В основном, причинами назначения трансвагинальной экстирпации матки могут быть миомы матки больших размеров, эндометриоз, постоянные тазовые боли, опущение и выпадение матки. Именно трансвагинальная экстирпация матки может быть назначена женщинам старшего возраста с избыточной массой тела и ослабленным пациенткам, у которых тяжелее будет проходить открытая операция и последующая реабилитация. Положительные стороны трансвагинальной экстирпации матки
Поскольку удаление матки происходит через влагалище, это сохраняет целостность передней брюшной стенки и не оставляет видимых послеоперационных рубцов. Минимальный контакт с кишечником позволяет быстро восстановить его нормальную работу. Период восстановления проходит вдвое быстрее, чем после абдоминальной (открытой) гистерэктомии.
Какие могут быть осложнения
- Кровотечение. Кровотечение может возникнуть и во время операции, и после нее. Во время операции хирург быстро среагирует на повреждение и сможет вовремя его устранить. После проведения операции пациентке необходимо наблюдать за своими выделениями и при их чрезмерности сразу обратиться к врачу.
- Венозный тромбоз. Тромбоз может возникнуть из-за длительного неподвижного состояния пациентки во время операции, повреждения сосудов или из-за сгущения крови после операции. А также если пациентка имеет сопутствующие тромбозу заболевания, такие как варикозное расширение вен, ожирение, сердечная недостаточность. Для профилактики возникновения тромбоза после операции следует носить компрессионные чулки.
- Выпадение влагалища. Выпадение влагалища может возникнуть вследствие того, что вместе с маткой удаляются ткани, поддерживающие влагалище. Также причиной может стать опущение органов на место, где раньше была матка. Чаще страдают женщины, страдавшие до операции частыми запорами, допускавшими тяжёлые физические нагрузки. Одним из консервативных методов профилактики выпадения влагалища являются упражнения Кегеля, направленные на укрепление мышц влагалища.
- Инфицирование организма. Любое хирургическое вмешательство может привести к проникновению инфекции в организм. Поэтому после операции назначается курс антибиотиков.
Последствия экстрипации матки
У женщины наступает менопауза в любом возрасте после проведения операции. Женщины в природной менопаузе перенесут последствия удаления легче, т.к. организм уже привык к дефициту гормонов. После проведения экстрипации матки с сохранением придатков выработка половых гормонов в организме сохраняется. Тем не менее, это не покрывает потребности организма. Женщине назначается заместительная гормонотерапия (ЗГТ), как и при удалении матки без сохранения яичников. Препараты ЗГТ определяются исключительно лечащим врачом, который знаком с историей болезни пациентки и особенностями ее организма.
Половая жизнь запрещена на этапе восстановления организма, т.к. может вызвать дискомфорт, боль и кровотечение. Некоторые женщины ощущают снижение либидо. Это нормально, поскольку организм переживает огромный стресс. Желание заниматься сексом вернется и на качество половой жизни отсутствие матки не повлияет. Кроме того, нет нужды пользоваться средствами контрацепции. В среднем, женщина возвращается к нормальной жизни через 1-1,5 месяца. Для быстрой реабилитации рекомендуют здоровое сбалансированное питание, легкие физические упражнения и хорошее настроение.
Назначение экстирпации матки всегда обусловлено вынужденной необходимостью, когда удаление – единственное решение. Особенно с большой осторожностью операцию назначают женщинам репродуктивного возраста или еще не рожавшим, потому что экстирпация ведет к бесплодию. Женщина не сможет ни забеременеть, ни выносить ребенка. К сожалению, очень сложно обезопасить себя от некомпетентных врачей, чьи ошибки ведут к непоправимым последствиям. Перед тем, как соглашаться на хирургическое вмешательство, следует посетить нескольких врачей (как минимум трех) для подтверждения диагноза. Если же пациентка попала к безответственному доктору и операция свершилась, мы предлагаем вступить в программу суррогатного материнства и предоставим суррогатную маму. Кроме того, поможем защитить интересы женщины в суде. Для участия в программе необходимо заполнить форму заявки на сайте.
Вагинальная гистерэктомия – оптимальный вариант удаления матки // 31 Мая 2014
В последнее время принято судить о хирурге-гинекологе по его уровню в том или ином виде гистерэктомии. Сейчас модным является выполнять лапароскопическую гистерэктомию и лапароскопическая гистерэктомия является чуть ли не вершиной мастерства. На самом деле это не совсем так и лапароскопическая гистерэктомия является на сегодняшний день базовой стандартной операцией. А если заговорить об оптимальности доступа для ПАЦИЕНТКИ, то в большинстве случаев лапароскопическая гистерэктомия не является оптимальным выбором!
Выбор хирургического доступа для удаления матки является важным вопросом в гинекологической хирургии. При выборе любого метода лечения, а особенно хирургического, врачи должны принять во внимание, как эта процедура может быть выполнена безопасно и экономически эффективно для пациентки. Большинство современных источников литературы поддерживает мнение, что когда это возможно, вагинальная гистерэктомия является самым безопасным и наиболее экономически эффективным способом удаления матки (рис. 1). Это же говорится в приказе №582 Министерства здравоохранения Украины. Тем не менее, анализ последних данных по США показывает, что абдоминальная гистерэктомия выполнена в 66% случаев, вагинальная гистерэктомия в 22% случаев, и лапароскопическая гистерэктомия — лишь в 12% случаев. По Украине нет смысла даже искать подобную информацию. Частота полостной (абдоминальной) гистерэктомии у нас доходит до 90-95%. Любопытно, что по данным экспертов в вагинальной хирургии 90% всех удалений матки можно выполнить через влагалищный доступ. В том числе и по моим собственным наблюдениям.

Рис.1. Влагалищная гистерэктомия
До внедрения лапароскопической гистерэктомии, полостная операция в США выполнялась в 65%, а вагинальная гистерэктомия – в 35% случаев. Первоначальная цель лапароскопического удаления матки заключалась в сокращении числа полостной (абдоминальной) гистерэктомии. Текущие показания для различных методов гистерэктомии указывают на то, что хирурги выполняют лапароскопическую гистерэктомию в большинстве случаев по показаниям, которые ранее были для вагинального доступа. Но они ведь фактически и остались.
К сожалению оперирующие гинекологи руководствуются научно-обоснованными рекомендациями по-своему и фраза «когда это возможно» позволяет хирургам склоняться к методу гистерэктомии, который они предпочитают, который им комфортнее и который не требует дополнительного обучения (идут по пути наименьшего сопротивления). Недавно было проведено любопытное рандомизированное исследование в котором использовались четкие критерии для вагинальной гистерэктомии и которое проводилось в 7 странах. Доля вагинального доступа при гистерэктомии по поводу доброкачественных заболеваний женских репродуктивных органов была выше 90% !!!
Ранее считалось, что показание к операции определяет хирургический доступ. Сейчас значение имеют лишь следующие моменты: размер матки, подвижность, ширина влагалища, отсутствие патологии яичников и выраженного спаечного процесса.
Не все гистерэктомии требуют конкретного хирургического доступа, то есть, некоторые гистерэктомии могут быть выполнены вагинально, лапароскопически или абдоминально для подобных показаний. Однако многочисленные исследования указывают на значительные преимущества вагинального доступа. Разумным и правильным было бы выбрать тот оперативный доступ, который пациентка считает желательным на основании предоставленной ей информации.
Отсутствие хирургических навыков, неумение не может быть противопоказанием для вагинальной гистерэктомии! Технические сложности во многих случаях означают не реальную неосуществимость вагинальной операции, а отсутствие желания и некомпетентность в данном вопросе.
Лапароскопическая гистерэктомия считается минимально инвазивным методом. Безусловно это верно, если сравнивать с полостной операцией. Однако во всех исследованиях, которые проводились, исходы после вагинальной гистерэктомии не были хуже, чем после лапароскопической. Это при лучшем косметическом эффекте и существенно меньшей стоимости вагинального доступа.
Ни у кого на сегодняшний день нет сомнений, что наиболее инвазивный доступ – абдоминальный, менее инвазивный – лапароскопический и минимально-инвазивный – вагинальный. Так почему в Украине до сих пор до 95% гистерэктомий делается абдоминальным доступом? Нормальным соотношением, которое существует в прогрессивных мировых клиниках является 70% для вагинального доступа и 30% для абдоминального и лапароскопического. Думаю, что нам всем необходимо к этому стремиться.
Преимущества этого вида удаления матки очевидны в таких случаях, как выраженное ожирение передней брюшной стенки, гипертоническая болезнь, сахарный диабет при раке тела матки, при наличии карциномы in situ шейки матки, наличие некротизированного субмукозного миоматозного узла, миомы матки, тотальный пролапс с удлинённой и гипертрофированной шейкой и выпавшим влагалищем с наличием декубитальных язв.
Возраст оперированных больных: от 50 до 78 лет. Длительность операции колеблется от 1 часа до 2 час. 10 мин. при сочетании с лапароскопической ассистенцией. Обезболивание в большинстве случаев представлено эпидуральной анестезией. Послеоперационный период ведётся более активно, что объясняется целостностью передней брюшной стенки: больные начинают ходить после операции на вторые сутки послеоперационного периода, их значительно меньше беспокоит послеоперационный болевой синдром; минимальный контакт с кишечником во время операции позволяет быстро восстановить моторику кишечника.
Основное количество операций производится по поводу тотального пролапса в сочетании с полным выпадением стенок влагалища, вследствие чего и выраженным уретро-, цисто- и ректоцеле. Последние вызывают у больных нарушение процессов мочеиспускания в виде относительного недержания мочи при напряжении, запоров, что ведёт к нарушению социальной адаптации и ухудшения качества жизни. Исходя из того, что при вышеуказанных топографо-анатомических нарушениях производится оперативное вмешательство на смежных органах (мочеиспускательный канал, мочевой пузырь, прямая кишка), в нашей клинике применяется оригинальная методика трансвагинальной экстирпации с кольпоперинеолеваторопластикой. Цель её состоит в попутном устранении цистоуретроцеле и усилении поддерживающей функции лонно-пузырной шеечной фасции. При наличии у больных осложняющих моментов, таких как спаечный процесс после предыдущих операций и, в связи с этим, имеющая место ограниченная подвижность матки, мы проводим трансвагинальную гистерэктомию с лапароскопической ассистенцией. Последняя позволяет произвести диагностику состояния органов малого таза, произвести рассечение спаек, круглых и воронкотазовых связок, что значительно увеличивает подвижность матки и облегчает её низведение.
Проведение трансвагинальных гистерэктомий позволяет заметно сократить длительность послеоперационного периода (от 3-х до 5-ти суток максимально), тогда как при абдоминальных доступах послеоперационный период длится от 8-ми до 12-ти суток, сохраняется целостность передней брюшной стенки, не остается послеоперационного рубца, что является немаловажным моментом для женщины.
Таким образом, трансвагинальная гистерэктомия в сочетании с лапароскопической ассистенцией имеет ряд некоторых преимуществ перед абдоминальными операциями:
- наносится меньшая хирургическая травма, особенно больным с сопутствующей экстрагенитальной патологией, сохраняется целостность передней брюшной стенки, что сказывается на течении послеоперационного периода;
- появляется возможность проведения операций по поводу устранения опущения, выпадения половых органов, коррекции недержания мочи при напряжении, что как следствие, ведет к улучшению качества жизни больных.
Кроме того, за последние годы нами накоплен солидный опыт выполнения трансвагинальных гистерэктомий без опущения при достаточно больших размерах матки (до 12 и более недель) и даже при доброкачественных кистах яичника и один случай при ретроцервикальном эндометриозе с прорастанием в серозную оболочку передней стенки прямой кишки.
Что же мешает широкому внедрению вагинального доступа в Украине? Казалось бы, есть все доказательства, есть где поучиться, есть приказ №582, где говорится о преимуществах вагинального доступа. Я думаю, что в первую очередь женщины должны понять, что удаление матки не должно означать большую, уродующую операцию с болезненным разрезом и 6 неделями реабилитации. Ищите хирурга, который будет учитывать в первую очередь Ваши интересы, а не свои.
Одно из основных показаний к гистерэктомии — миома матки. Несколько слов об этом:
Метод обезболивания при вагинальной гистерэктомии:
- спинальная анестезия
- общее в/в обезболивание с ИВЛ либо эндотрахеальный наркоз (севофлуран)
Длительность пребывания в больнице:
- до 6 дней
Где проводят вагинальную гистерэктомию:
- исключительно в стационаре
Какие осложнения возможны при вагинальной гистерэктомии:
- конверсия на лапаротомию и выполнение лапаротомной гистерэктомии (не было ни разу в моей практике)
- кровотечение (редко)
- инфекционные осложнения (редко)
- тромбоэмболические осложнения (редко)
- травма мочеточника, мочевого пузыря, кишечника (очень редко)
- смертность менее 0,3%
Какие анализы необходимы перед вагинальной гистерэктомией (приказ №620 МЗ Украины):
- Группа крови, резус
- Общий анализ крови + тромбоциты
- Общий анализ мочи
- Глюкоза крови
- Коагулограмма
- Электролиты, белки, печен., почечн. комплекс
- Кровь на RW, ВИЧ, HbsAg, HCV
- ЭКГ, терапевт
- Флюорография
- Мазок из влагалища
- Цитограмма шейки матки
- Кольпоскопия
- Результат гистологического исследования соскоба эндометрия

Гистерэктомия — операция, во время которой удаляют матку. Её другое название — ампутация матки. Ежегодно российские хирурги-гинекологи выполняют сотни тысяч гистерэктомий, из них лишь 10% связаны с онкологическими заболеваниями. Остальные 90% проводятся по поводу доброкачественных патологий, в первую очередь — миомы матки.
Гистерэктомия составляет до 38% среди всех гинекологических операций в России. Средний возраст прооперированных женщин — 40 лет.
И это притом, что в настоящее время существуют другие, органосохраняющие методы лечения миомы. Ими можно обойтись в большинстве случаев. К сожалению, многие гинекологи всё еще действуют по старинке. Поговорим о том, при каких состояниях на самом деле нужно удалять матку, какими осложнениями это грозит, и как можно избавиться от миомы, сохранив важный орган женской репродуктивной системы.
Показания и противопоказания к гистерэктомии
Среди показаний к удалению матки на первом месте все еще часто упоминают миомы. По некоторым данным, до 40% всех гистерэктомий выполняется по поводу этого заболевания.
В первую очередь это связано с неправильным пониманием природы миомы и функций матки в прошлом. Раньше считалось, что миома — доброкачественная опухоль, которая возникает в результате гормонального дисбаланса. Матку же воспринимали как орган, предназначенный исключительно для вынашивания плода. Поэтому гинекологи зачастую предпочитали действовать радикально и предлагали сразу удалить орган, особенно женщинам, которые не планировали в будущем беременность. Сейчас стало ясно, что причины возникновения миомы куда сложнее, а матка — важный орган, который влияет на общее здоровье женщины. Согласно современным подходам, в большинстве случаев при миомах гистерэктомия не показана. Это крайняя мера. Всегда нужно стараться сохранить матку — и сегодня существуют эффективные органосохраняющие методы лечения. О них мы поговорим ниже.
По большому счету, при миомах существует лишь два абсолютных показания к удалению матки:
- Если есть подозрение на злокачественную опухоль.
- Если у женщины с миомой имеется выпадение или опущение матки.
Другие показания к удалению матки (по данным Американского колледжа акушерства и гинекологии — American College of Obstetricians and Gynecologists):
- Эндометриоз.
- Выпадение матки.
- Аномальные маточные кровотечения.
- Хроническая тазовая боль.
- Злокачественные опухоли матки и яичников.
Не все эти показания являются абсолютными. При патологиях, не связанных с онкологическими заболеваниями, доступны другие, органосохраняющие методы лечения. Гистерэктомия показана, когда другие меры не помогают, и операция нужна, чтобы предотвратить осложнения, сохранить жизнь пациентки.
Основные противопоказания к плановой операции гистерэктомии: тяжелые расстройства со стороны дыхательной и сердечно-сосудистой системы, нарушение свертываемости крови и риск тяжелого кровотечения во время операции, перитонит, воспаление, инфекционные процессы брюшной стенки.
Типы операций по удалению матки
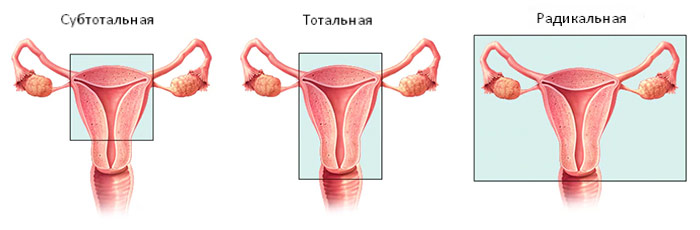
В зависимости от объема хирургического вмешательства, выделяют три типа гистерэктомии:
- Радикальная. Как правило, такую операцию выполняют только при раке. Хирург удаляет матку, её шейку, часть влагалища, окружающие ткани, лимфатические узлы. Зачастую одновременно иссекают яичники и маточные трубы — выполняют сальпингоовариэктомию.
- Тотальная. Это самый распространенный вариант вмешательства. Удаляют матку с её шейкой, яичники оставляют.
- Субтотальная. Удаляют только тело матки, шейку оставляют.
Предоперационное обследование
Предоперационное обследование перед удалением матки включает:
- Общий анализ крови, мочи.
- Исследование свертываемости крови (коагулограмма), группы крови, резус-фактора, биохимический анализ крови.
- Ультразвуковое исследование органов таза, почек.
- Мазок на флору, цитологический мазок.
- УЗИ вен ног.
- ЭКГ.
- Анализ крови на инфекции: сифилис, вирусные гепатиты, ВИЧ.
- Флюорографию.
- Маммографию.
- Биопсию эндометрия (слизистой оболочки матки).
- Консультацию терапевта, по показаниям — других врачей-специалистов.
При необходимости гинеколог может назначить другие методы диагностики.
Подготовка к операции
Женщину госпитализируют в стационар за день до хирургического вмешательства. До этого никакой подготовки дома не нужно, врач лишь порекомендует диету, чтобы кишечник своевременно опорожнялся.
Накануне и утром проводят очистительную клизму. Предварительно с женщиной беседует анестезиолог, выясняет, есть ли у нее хронические заболевания, аллергия на лекарства. В день операции нужно принять душ и сбрить волосы в области половых органов. Затем проводят премедикацию — вводят препараты, которые помогают успокоиться, расслабиться. Нужно помочиться. Затем женщину на каталке отвозят в операционную.
Как проводится гистерэктомия?
Наиболее распространены открытые хирургические вмешательства через разрез, который может проходить горизонтально по линии бикини или вертикально по срединной линии. В среднем длина разреза составляет от 12 до 17 см. Преимущества такого подхода в том, что он обеспечивает хороший обзор для хирурга и не требует сложного оборудования. Минусы — относительно высокий риск осложнений и длительный восстановительный период.
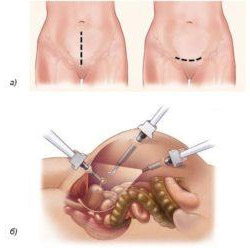
Удалить матку можно лапароскопически, через проколы в брюшной стенке. Эта операция менее травматична, после нее ниже риск некоторых осложнений, женщина быстрее возвращается к привычной жизни. Но лапароскопическая гистерэктомия может быть выполнена не всегда, играют роль такие факторы, как размер матки, наличие рубцов после ранее перенесенных операций, ожирение и сопутствующие заболевания.
В некоторых клиниках выполняют робот-ассистированные вмешательства. Через проколы в стенке живота вводят инструменты, соединенные с «руками» робота, а врач управляет ими с помощью специального пульта и наблюдает за процессом на экране аппарата.
В некоторых случаях возможна влагалищная гистерэктомия. Разрез выполняют внутри влагалища, на коже не остается никаких рубцов. Иногда для контроля одновременно проводят лапароскопию.
Послеоперационный период
После операции врач наблюдает за состоянием женщины, периодически проводят перевязки, вводят обезболивающие и другие препараты. В мочевом пузыре на некоторое время остается катетер — трубка для отвода мочи. После полостной операции на 1–2 дня в брюшную полость устанавливают дренаж — трубку для оттока крови и сукровицы. После вагинальной гистерэктомии во влагалище на 24 часа оставляют марлевый тампон.
В послеоперационном периоде важно проводить профилактику тромбоза глубоких вен ног. Для этого женщину стараются как можно раньше (сроки зависят от вида операции) поднять на ноги, показано ношение компрессионного белья.
Риски и осложнения гистерэктомии
Гистерэктомия — серьезное хирургическое вмешательство, оно несет некоторые риски.
Способность иметь детей
После гистерэктомии женщина лишается органа, предназначенного для вынашивания плода, поэтому беременность становится невозможна. Месячных больше не будет. Если вместе с маткой удалены яичники, наступает менопауза.
Постгистерэктомический синдром
Матка — важный орган женской репродуктивной системы, после ее удаления в организме развивается ряд нарушений. Их объединяют термином «постгистерэктомический синдром». Даже если яичники остаются, в них нарушается кровообращение, и это сказывается на их функции.
Постгистерэктомический синдром включает следующие симптомы:
- Нарушения в эмоциональной сфере, депрессия.
- Расстройство работы вегетативной нервной системы, которое проявляется в виде приливов, потливости, плохой переносимости высоких температур, приступов сердцебиения, ознобов, плохого сна, повышения артериального давления.
- Повышенная утомляемость, низкая работоспособность.
- Повышенная тревожность, страх смерти.
- Склонность к отекам.
- Отложение жировой ткани в области живота, талии.
- Потеря костной массы, остеопороз.
- Если женщина ранее страдала артериальной гипертензией, течение заболевания усугубляется.
Секс после гистерэктомии
Обычно после гистерэктомии женщина может заниматься сексом, как и раньше, и получать от этого удовольствие. Многие женщины отмечают, что их половая жизнь даже улучшилось. Скорее всего, это происходит из-за того, что больше не беспокоят боли и другие мучительные симптомы, которые вызывало заболевание.
Запись
на консультацию
круглосуточно
Реабилитация после удаления матки
Сроки госпитализации зависят от вида операции. После лапароскопической гистерэктомии женщину выписывают из стационара через 1–4 дня, после открытого вмешательства — через 5 дней.
Полное восстановление после лапароскопической операции происходит через 3–4 недели, после открытой — через 6–8 недель. В течение этого времени нужно соблюдать некоторые ограничения:
- Больше отдыхать, не заниматься интенсивной физической работой.
- Не поднимать тяжестей.
- Поддерживать умеренную физическую активность, рекомендованную врачом.
- Воздержаться от половых контактов.
Безоперационные методы лечения
При некоторых заболеваниях удаление матки необходимо. Но при миоме это устаревший подход. Большинству женщин не нужна такая по сути калечащая операция. Существуют другие виды лечения, позволяющие сохранить орган и возможность иметь в будущем детей.
Органосохраняющая операция, во время которой удаляют только миоматозный узел, называется миомэктомией. Её можно выполнить, в зависимости от локализации узлов, открытым, лапароскопическим способом или через влагалище. Это эффективный метод лечения, после него возможно наступление и вынашивание беременности. Но у миомэктомии есть и некоторые недостатки.
В первую очередь это высокая вероятность рецидива. Через 4–5 лет миомы повторно обнаруживают у половины прооперированных женщин. На матке остается рубец, который может привести к осложнениям во время беременности, у многих женщин приходится выполнять кесарево сечение. Формируются спайки, они могут привести к непроходимости маточных труб и бесплодию.
Миомэктомию можно выполнять при трех условиях: если женщина собирается беременеть в ближайшее время, а не потом, если нет риска вскрытия полости матки и вероятности того, что во время операции орган придется удалить.
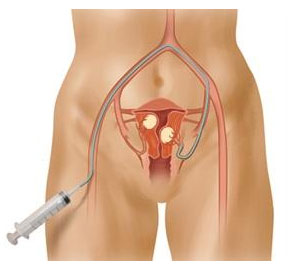
Современная безоперационная альтернатива гистерэктомии и миомэктомии — эмболизация маточных артерий (ЭМА). Процедуру проводят с помощью тонкого катетера, введенного в бедренную артерию через прокол в верхней части бедра. Врач заводит конец катетера в сосуд, питающий миому, и вводит эмболизирующий препарат. Он состоит из частиц, которые закупоривают мелкие сосуды, в результате чего миома погибает и превращается в небольшой рубец.
Было проведено много научных исследований, посвященных применению ЭМА в лечении миомы, и они показали преимущества метода перед миомэктомией и гистерэктомией:
- Низкий риск рецидива — менее 1%.
- В случае рецидива миомы процедуру можно повторить.
- Удается сохранить матку и способность забеременеть.
- 98% женщин не нуждаются после ЭМА в каком-либо дополнительном лечении.
- Нет разреза, сильной кровопотери, женщина быстро восстанавливается и возвращается к привычной жизни.
В Европейской клинике направление ЭМА курирует известный российский гинеколог Дмитрий Михайлович Лубнин. Он защитил первую в России диссертацию, посвященную применению данной методики для лечения миомы матки.
Что делать, если у вас диагностировали миому, и гинеколог предложил удалить матку? Не стоит спешить с решением. Получите второе мнение у Дмитрия Михайловича. Гистерэктомия — крайняя мера, большинству женщин показано динамическое наблюдение или метод ЭМА.
Запись
на консультацию
круглосуточно
Список литературы:
- Фатеева А.С., Петров И.А., Тихоновская О.А., Логвинов С.В. Морфофункциональное состояние яичников после гистерэктомии. Бюллетень Сибирской Медицины, 2014, том 13, № 1, с. 145–152.
- М.М.ВЫСОЦКИЙ, В.Ф. БЕЖЕНАРЬ, М.А. ОВАКИМЯН. Тотальная или субтотальная гистерэктомия: время развеивать мифы?. doi: 10.17116/endoskop201622652-56.
- Д.И. Гайворонских, А.А. Коваль, В.Г. Скворцов. Постгистерэктомический синдром: клинические проявления и методы их коррекции. Военно-медицинская академия им. С.М. Кирова, Санкт-Петербург.

