Удаление кист яичников и жизнь после

Авторы | Последнее обновление: 2019
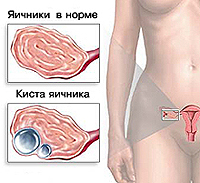
По данным медицинской статистики киста яичника является одним из самых распространенных гинекологических заболеваний среди женщин репродуктивного возраста. Патология лечится медикаментозным и хирургическим путем. Выбор метода терапии зависит от вида кисты, ее размера, сопутствующих заболеваний. При наличии показаний операция проводится преимущественно лапароскопическим доступом. Такое решение позволяет радикально избавиться от проблемы и минимизировать риск возможных осложнений.
Восстановление после удаления кисты яичника продолжается 2-4 недели и во многом зависит от выбранного доступа и объема операции. На течение периода реабилитации влияют и иные факторы: соматические и гинекологические заболевания, возраст женщины. Важно знать, как протекает послеоперационный период в норме, чтобы вовремя заметить патологию и избежать развития осложнений.
Реабилитация после лапароскопической и полостной операции: есть ли разница?
Удаление кисты яичника проводится одним из двух вариантов:
- Лапароскопическая операция выполняется через небольшие разрезы в передней стенке живота. Все манипуляции проводятся специальным эндоскопическим инструментом. Свои действия хирург видит на мониторе, расположенном в операционной. Информация на монитор поступает с датчика, прикрепленного к эндоскопу;
- Лапаротомия предполагает разрез кожи и подлежащих тканей. При полостной операции врач визуально осматривает рану и проводит все манипуляции привычными инструментами.
Виды оперативного лечения кисты яичника.
Разница между полостной и лапароскопической операцией заключается не только во внешней эстетике. Гораздо большее значение придается состоянию внутренних органов после перенесенного вмешательства. От того, как прошла операция, во многом зависит восстановительный период. Выбранный доступ влияет и на репродуктивное здоровье женщины, а значит, определяет возможность материнства в будущем.
Особенности полостной операции:
- После разреза и ушивания тканей женщина некоторое время остается обездвиженной. Она не может вставать с постели в первые сутки из-за выраженного болевого синдрома и риска расхождения швов. Вынужденная иммобилизация увеличивает риск тромбоэмболических осложнений, повышает вероятность обострения хронической патологии сердца, легких, почек и других органов;
- При открытой операции врач не просто делает большой разрез, но и растягивает ткани в разные стороны, чтобы получить доступ к органам таза. Это дополнительная травма, усиливающая болевой синдром и удлиняющая сроки реабилитации;
- Во время лапаротомии внутренние органы соприкасаются с руками хирурга и инструментом. Матка, придатки и брюшина быстро пересыхают при контакте с воздухом. Все это провоцирует образование спаек, которые в перспективе могут привести к бесплодию.
На заметку
Предполагается, что 95% полостных операций ведут к развитию спаечного процесса. Выраженность его будет различной и определяется индивидуальной реакцией женского организма.
Одним из негативных последствий лапаротомической операции может стать спаечный процесс.
Особенности лапароскопической операции:
- Минимальное повреждение тканей. Врач не делает большой разрез и не растягивает мышцы, чтобы получить доступ к яичнику. Все манипуляции проводятся специальным инструментом практически без повреждения здоровых органов;
- Нет риска высыхания тканей, соприкосновения с руками хирурга и операционным материалом. Уменьшается риск развития спаечного процесса;
- После лапароскопии пациентка может вставать с постели и ходить по палате спустя 6 часов. Ранняя активизация больного – лучшая профилактика тромбоэмболических осложнений и иных нарушений работы внутренних органов.
Сроки восстановления после полостной и эндоскопической операции будут различны. Реабилитация после лапароскопии занимает в среднем 2-3 недели. Восстановление после классической открытой операции длится 5-6 недель.
Важно знать
На сроки реабилитации во многом влияет поведение женщины после операции. Нужно соблюдать все рекомендации врача и знать, как вести себя после хирургического лечения, чтобы быстрее вернуться к активной жизни.
Этапы восстановления после операции на придатках матки
В хирургии принято выделять несколько стадий реабилитации:
Ранний послеоперационный период
Продолжительность – 3-5 дней.
В первые часы после удаления кисты яичника женщина находится в послеоперационной палате. В это время она обычно спит и восстанавливается после наркоза. Возможно появление умеренного головокружения, головной боли. Отмечается озноб и незначительное повышение температуры тела (до 37,5 градусов) – естественная реакция организма на перенесенный стресс.
После удаления кисты женщина находится в послеоперационной палате, где постепенно отходит от наркоза и перенесенного стресса.
После проведенной операции, согласно отзывам, многие женщины жалуются на тошноту и рвоту. Это обычное явление после наркоза, не требующее специальной терапии. Характерно появление жалоб и на боли в области послеоперационного шва. Болевой синдром хорошо купируется анальгетиками.
Операция на органах таза обычно проводится под интубационной анестезией. В первые сутки после удаления кисты отмечается саднение и боль в горле. Это не опасно, и в течение ближайших двух дней неприятные ощущения уйдут.
После завершения операции в ране может быть оставлена дренажная трубка для облегчения оттока отделяемого. Дренаж убирают на 2-е сутки при отсутствии осложнений.
Спустя 6 часов после лапароскопической операции женщине разрешается вставать с постели. Она начинает передвигаться по палате, может самостоятельно дойти до туалетной комнаты. Важно не перенапрягаться, общая слабость и головокружение будут сопровождать пациентку еще не менее суток. При ухудшении состояния стоит сообщить об этом врачу. После лапаротомии вставать с постели разрешается не ранее, чем через сутки.
Обработка швов проводится в стационаре ежедневно. Для профилактики воспалительных процессов применяются антисептические средства. Швы снимаются на 7-е сутки. Это не больно, но неприятно. Если был использован рассасывающийся материал, швы убирать не нужно.
Отличительной чертой лапароскопического удаления кисты яичника является отсутствие грубых шрамов. После операции остаются почти незаметные следы на животе.
Следы от проколов после лапароскопии небольшие, и при правильном последующем уходе раны быстро заживают.
В случае полостного вмешательства на коже остается шрам. Фото представлено ниже:
После удаления кисты яичника рекомендуется носить эластические чулки не менее 5 дней. Компрессионное белье надевается и во время операции. Такая тактика снижает риск развития тромбоэмболических осложнений (в том числе с летальным исходом).
Наблюдение в стационаре после лапароскопии продолжается до 3-5 дней. В ряде случаев женщина может быть отпущена домой в день операции. После полостного вмешательства выписывают домой спустя 7-10 дней. При развитии осложнений лежать в больнице придется несколько дольше.
На заметку
Перед плановой госпитализацией важно выяснить, что можно взять с собой в стационар. Список можно получить в приемном покое. Обязательно понадобятся средства личной гигиены, сменная одежда, вторая обувь.
Поздний послеоперационный период
Продолжительность – до 3 недель.
После выписки из стационара женщина остается на больничном до 7 дней и более. Продолжительность больничного листа определяется объемом оперативного вмешательства, наличием осложнений и иными факторами.
Общие рекомендации в позднем послеоперационном периоде:
- Соблюдение диеты. Рекомендуется придерживаться щадящего питания не менее 2 недель после хирургического вмешательства;
- Половой покой. В первые 2 недели после лапароскопической операции заниматься сексом не рекомендуется. После лапаротомии половая жизнь попадает под запрет на месяц. Возобновить интимные отношения можно спустя указанный срок, но лучше предварительно попасть на консультацию к гинекологу и убедиться в отсутствии осложнений;
- Физический покой. После операции в течение 3-4 недель нельзя поднимать тяжести (более 3 кг), заниматься спортом, перенапрягаться. Физические нагрузки грозят развитием кровотечения и расхождением швов;
- После операции в течение месяца не рекомендуется загорать, посещать солярий, баню, сауну. Не следует плавать в бассейне и принимать ванну;
В течение месяца после удаления кисты яичника нельзя находиться на открытом солнце, принимать другие тепловые процедуры, плавать в бассейне.
- Особое внимание уделяется гигиеническим процедурам. Рекомендуется ежедневно принимать душ и подмываться средствами для интимной гигиены. Не следует пользоваться мылом – оно высушивает слизистую оболочку влагалища и нарушает микробный пейзаж, что приводит к развитию молочницы и бактериального вагиноза;
- Ношение эластического бандажа. Правильно подобранный бандаж ускоряет заживление швов, уменьшает боль и способствует восстановлению мышечного корсета. Носить бандаж следует 1-2 недели.
Все эти рекомендации позволят женщине быстро восстановиться после операции и вернуться к привычному образу жизни.
Отдаленный послеоперационный период
Продолжительность – после 3 недель.
В это время женщина возвращается к привычному ритму жизни без существенных ограничений. Разрешаются физические нагрузки, но с постепенным усилением интенсивности упражнений. Рекомендуются занятия йогой, лечебной гимнастикой. В отдаленном послеоперационном периоде также решается вопрос о планировании беременности или назначаются высокоэффективные средства контрацепции.
Основные жалобы женщин после хирургического лечения
После операции отмечается появление таких проблем:
- Болевой синдром. Боль – естественный спутник операции. Травмированные ткани будут болеть в течение 3-7 дней. Дискомфорт локализуется внизу живота, реже в промежности, пояснице, боковых отделах. Интенсивность ощущений будет постепенно спадать. Для купирования боли в первые дни назначаются анальгетики. После выписки из стационара возможность применения обезболивающих средств должна быть согласована с лечащим врачом;
- Лихорадка. Повышение температуры тела до субфебрильных цифр отмечается в первые сутки после операции. Далее состояние женщины нормализуется, озноб и другие симптомы лихорадки уходят;
- Задержка стула. Любое вмешательство на органах таза грозит развитием пареза кишечника и нарушением пассажа каловых масс. После полостной операции вероятность такого исхода выше. Запор сопровождается болью в боку и в нижней части живота, тошнотой. Улучшение состояния наступает на 2-5-е сутки;
Иногда после операции женщина может испытывать затруднение опорожнения кишечника.
- Метеоризм. Отхождение газов является распространенным последствием операции на органах таза. Сопровождается вздутием живота. Проходит самостоятельно в течение двух недель;
- Выделения. После операции отмечается появление кровянистых (алых, коричневых) выделений из половых путей. Они сохраняются в течение 5-10 дней, после чего исчезают. Рекомендуется пользоваться впитывающими прокладками.
Восстановление менструального цикла и планирование беременности
Первые месячные после операции приходят в срок или с некоторой задержкой – через 25-35 дней. Они могут отличаться от нормальной менструации – быть скудными или обильными, болезненными. На фоне гормонального сбоя месячные могут приходить нерегулярно. Восстановление цикла происходит в течение 3-6 месяцев.
Тревожные симптомы:
- Отсутствие менструации. Если месячные не начинаются спустя 30-35 дней после операции, нужно обратиться к врачу;
- Очень обильные и длительные менструации;
- Сильная боль во время месячных;
- Межменструальные кровянистые выделения.
При появлении таких симптомов нужно пройти обследование у гинеколога.
Менструальный цикл может восстановиться уже в первый месяц, и тогда овуляция случится через 2 недели после операции. Теоретически женщина может зачать ребенка в этот момент, однако торопиться не стоит. Планировать беременность можно спустя 3-6 месяцев после лапароскопии и через 6-12 месяцев после лапаротомии. При развитии осложнений зачатие ребенка откладывается на больший срок.
Перед планированием беременности рекомендуется:
- Пройти обследование у гинеколога, в том числе сделать УЗИ малого таза;
- Начать прием фолиевой кислоты (за 3 месяца до предполагаемого зачатия ребенка);
После перенесенной операции на яичнике перед планированием беременности женщина должна начать курс приема фолиевой кислоты (витамин В9).
- При выявлении отклонений в состоянии здоровья пройти лечение у профильного специалиста.
Благоприятное течение реабилитационного периода – залог благополучной беременности в будущем.
Важно знать
Если операция на яичнике была проведена по поводу эндометриоза, не стоит затягивать с зачатием ребенка. Эндометриоидные кисты склонны к рецидиву, и в дальнейшем может потребоваться повторная операция.
Питание после удаления кисты яичника
В первые сутки после операции разрешается принимать только жидкий бульон. На второй день при стабильной работе кишечника допускается пюреобразная пища. С третьих суток меню расширяется за счет каш, протертых овощей, паровых котлет.
В первый месяц после операции рекомендуется:
- Ограничить употребление жареной, острой и пряной пищи. Нельзя кушать острые блюда, добавлять большое количество соли;
- Добавлять в меню блюда, приготовленные на пару;
- Питаться часто – 6 раз в день, грамотно распределяя объем пищи в течение суток. Первый завтрак и обед могут быть плотными, второй завтрак и полдник – легкими. Ужин должен быть за 2 часа до сна;
- После операции можно есть отварное мясо и рыбу, каши, кисломолочные продукты, овощи, фрукты и зелень при хорошей переносимости. Не рекомендуется употреблять мясо и рыбу жирных сортов, полуфабрикаты, копчености, выпечку, сладости, кофе и алкоголь.
После удаления кисты яичника следует воздержаться от кофе, алкогольных напитков, копченостей, жирных и жареных блюд, кондитерских изделий.
Через 4-6 недель после операции можно вернуться к привычному рациону.
Осложнения в послеоперационном периоде
Негативные последствия удаления кисты яичника:
- Тромбоэмболические осложнения;
- Кровотечение во время операции или в раннем послеоперационном периоде;
- Инфицирование раны и развитие воспалительного процесса;
- Расхождение и нагноение швов;
- Формирование подкожной гематомы;
- Парез кишечника и нарушение его проходимости;
- Спаечный процесс, ведущий к появлению хронической тазовой боли и бесплодию.
О развитии осложнений говорят такие симптомы:
- Сильная боль внизу живота;
- Задержка мочи;
- Отсутствие стула и газов;
- Кровотечение из половых путей;
- Падение артериального давления;
- Появление необычных выделений из влагалища;
- Одышка или сильный кашель;
- Тошнота и многократная рвота;
- Повышение температуры тела более 38 градусов.
Если у женщины сильно повышается температура тела — это сигнал, говорящий о развитии осложнений после операции.
При появлении любого из перечисленных симптомов следует как можно скорее обратиться к врачу.
Особого внимания заслуживают последствия перенесенного во время операции наркоза. Многие женщины опасаются, что после введения препаратов возникнут необратимые осложнения со стороны головного мозга и всей нервной системы. Возникают страхи о том, что наркоз приведет к потере памяти, снижению интеллекта, падению работоспособности. В современной гинекологии такие осложнения крайне редки. Применение качественных средств для наркоза и тщательное обследование пациентки перед операцией позволяет свести вероятность подобных последствий к минимуму.
В норме женщина выходит из наркоза вскоре после завершения операции. В первые часы наблюдается слабость, сонливость, головокружение – естественная реакция организма на применяемые препараты. Возможно появление тошноты, рвоты, головной боли. Все неприятные симптомы стихают в течение первых суток. Выраженность последствий зависит от используемых препаратов и индивидуальной реакции организма.
Медикаментозное лечение после операции
Для ускорения реабилитации и профилактики развития осложнений назначаются такие препараты:
- Антибиотики для снижения риска инфекционного заражения;
- Обезболивающие средства для купирования болевого синдрома;
- Нестероидные противовоспалительные препараты при высокой температуре тела;
- Ферменты для профилактики появления спаек. С этой же целью назначаются физиопроцедуры;
- Другие средства для симптоматической терапии.
После выписки из стационара рекомендуется прием гормональных препаратов курсом на 3 месяца. Назначаются комбинированные оральные контрацептивы с содержанием этинилэстрадиола 30 мкг (Ярина, Регулон, Линдинет 30 и другие). Прием гормонов позволяет не только восстановить менструальный цикл, но и защищает от нежелательной беременности в этот период. Если женщина не планирует зачатие ребенка, она может продолжить прием противозачаточных таблеток спустя 3 месяца.
После выписки женщине рекомендовано продолжить свое лечение комбинированными оральными контрацептивами, содержащими этинилэстрадиол.
После удаления эндометриоидной кисты яичника может быть назначена иная гормональная терапия для устранения оставшихся очагов и профилактики рецидива болезни. Курс лечения составляет 3-6 месяцев.
Хирургическое лечение кисты яичника не гарантирует того, что она не появится вновь. Если факторы, способствующие росту образования, не устранены, опухоль может вырасти на том же месте или в другом яичнике. Важно регулярно наблюдаться у гинеколога и проходить УЗИ не реже одного раза в год. Такая тактика позволит заметить повторное появление кисты яичника и принять необходимые меры.
Преимущества лапароскопии перед лапаротомией кисты яичника. Как вести себя во время реабилитации
Впечатления от послеоперационного восстановления после лапароскопии — отзыв пациентки
Источник
Удаление яичников у женщин — сложная хирургическая манипуляция. Последствия могут быть серьезными. Поэтому после операции женщина должна постоянно наблюдаться у гинеколога, принимать лекарства, следить за физическими нагрузками, рационом и питьевым режимом.
Что такое яичники, их функция в женском организме
Яичники в женском организме располагаются по обе стороны матки. В области таза они фиксируются связками, через которые проходят сосуды и нервные пучки. Положению половых желез присуща асимметричность. Правый орган отличается большим размером.
Яичники держатся в связке вместе с маткой. Органы соединяются посредством фаллопиевых труб. Поступление крови к органам обеспечивается маточной артерией. В женском организме половые железы играют огромную роль. После начала первых месячных ими начинают выделяться от 3 до 30 фолликулов, из которых доминантными являются только 1—2.
В полость каждого фолликула включается капсула с яйцеклеткой.
При овуляции фолликул лопается. Яйцеклетка продвигается в область брюшины, а затем затягивается бахромками маточной трубы. Фолликул преобразовывается в желтое тело, оставляя рану небольшого размера. Оплодотворение влечет зачатие.
При беременности диаметр желтого тела составляет 2 см. После появления на свет ребенка на его месте образовывается соединительная ткань. Оба яичника приобретают шероховатость. Процесс наблюдается в репродуктивном возрасте до климактерического периода.
Виды заболеваний, требующие удаления яичников
Хирургическое вмешательство, предполагающее удаление яичников, показано при ряде патологий.
Среди них следует отметить:
- Новообразования доброкачественного характера. В этом случае принято говорить о наличии кист. Эта патология может развиться в любом возрасте. Как правило, симптоматика носит стертый характер. Несвоевременное обращение к специалисту чревато серьезными осложнениями. Оперативное вмешательство проводится в запущенных формах.
- Новообразования злокачественного характера. Вызывает острые тянущие боли в нижней части живота. Опасность промедления терапии заключается в том, что метастазы проникают в близлежащие органы.
- Аднексит. Это воспалительный процесс, захватывающий не точно яичники, но и маточные трубы. В остром периоде ощущаются резкие боли в животе. Отмечается подъем температуры, интоксикация. Менструальный цикл нарушается. В хронической стадии колика становится менее выраженной. Хирургическое вмешательство проводится при образовании спаек и сращений.
- Апоплексия яичника предполагает внезапный разрыв органа. В тканях возникает кровоизлияние, которое вызывает кровотечение в брюшной полости и острую боль. Лечение заключается в экстренном хирургическом вмешательстве.
- Поликистоз яичников является синдромом, при котором образуются множественные кистозные новообразования. Нормальную функциональность женского организма обеспечивает гипофиз, яичники, надпочечники и щитовидная железа. Поликистоз провоцирует развитие новообразований на поверхности и внутри яичника. Кисты могут носить одиночный характер. Иногда они представляют скопление в виде гроздьев.
- Онкологическая опухоль в области молочной железы. Зачастую медицинские работники прибегают к резекции яичника, чтобы избежать быстрого разрастания метастазов про гормонопродуцирующей опухоли.
Диагностика перед удалением яичников
С целью определения вида и объема оперативного вмешательства проводится комплекс обследований. После установки диагноза женщина должна сдать анализы.
В перечень обязательных процедур включают:
- комплекс биохимического обследования, помогающего оценить состояние внутренних органов;
- общий анализ мочи;
- коагулограмму;
- анализ крови на определение венерических заболеваний;
- анализ крови ан определение вируса гепатита;
- флюорографию;
- вагинальный мазок на предмет бактерий;
- ЭКГ;
- анализ крови на резус-фактор;
- кольпоскопию;
- исследование органов малого таза посредством УЗИ;
- КТ;
- МРТ;
- определение онкологических маркеров в кровяной сыворотке;
- консультацию специалистов смежного профиля.
Цена на диагностику в Москве составляет от 1800 до 9700 рублей. В Самаре обследование обходится от 1250 до 10000 рублей.
Подготовка к операции по удалению яичников
Удаление яичников у женщин, последствия которого разнообразны, предполагает не только диагностику, но и моральную и информационную подготовку. После проведения всех диагностических мероприятий врач информирует пациентку о сложности и объеме операции.
В заключение она должна подтвердить согласие на хирургическое вмешательство в письменной форме.
Перед началом операции пациентка должна проконсультироваться с анестезиологом, который подбирает дозу и форму анестезии, сходя из возраста и особенностей организма. За несколько дней до операции следует прекратить прием медикаментов, не назначенных врачом, исключить употребление алкогольных напитков и курение.
Женщине следует изменить рацион: в него должна быть включена пища, богатая витаминами и минеральными веществами. Пациентку госпитализируют за сутки до операции. Хирургическое вмешательство осуществляется натощак. Перед ним принимается гигиенический душ. Волосы в области паха, живота и лобка удаляются.
Процедура операции по удалению яичников
Удаление яичников предполагает проведение лапаротомии (абдоминальная хирургия) и лапароскопии. Оба вмешательства проводятся при общем наркозе. Разрез предполагается в обоих случаях. Однако при лапароскопии он обладает меньшими размерами.
Преимуществом открытой операции является то, что хирург может видеть все органы и ощущать их тактильно. Это дает возможность уточнения диагноза и внесения в операцию корректив. Удаление яичников у женщин посредством лапароскопии переносится легче и проводится при минимальном вмешательстве в организм пациентки, что сводит риск последствий к низкому показателю.
Снижается риск занесения инфекции, ускоряется регенерация тканей. Иногда в ходе операции хирург вынужден перейти к открытому виду для приостановки кровотечения. Лапаротомия яичника представляет полостное оперативное вмешательство. Посредством антисептика врачом обрабатывается лобок и место предполагаемого разреза.
Разрез может принять горизонтальную или вертикальную направленность. Яичники, придатки и сосуды выводятся из полости. Крепящие их связки пережимаются посредством клеммов. Выше них проводятся разрезы, после чего клеммы сменяются лигнатурами (специальными нитями). Связки возвращаются в брюшину.
Ткани зашиваются по слоям. Поверх накладывается повязка. Удаленные органы подлежат лабораторному исследованию. Метод лапароскопии был усовершенствован на протяжении многих десятилетий. Риски операции существенно снижены. При удалении яичников в большинстве случаев прибегают именно к этому виду.
Открытая операция проводится в сложных случаях. Пациентка находится в положении, которое напоминает осмотр у гинеколога. Ноги располагаются в стременах и разведены в стороны. Контроль хирургических манипуляций осуществляется посредством интравагинального датчика УЗИ. Мониторинг осуществляется медицинской сестрой.
Врачом совершается как минимум три прокола, в которые вводятся троакары. Посредством этих инструментов выполняется лапароскопия. Инструменты представляют полые трубки. В самый крупный прокол устанавливается эндоскоп с камерой видеонаблюдения. Камера визуализирует внутренние органы на мониторе.
Хирург посредством манипулятора осуществляет фиксацию матки, а также определят положение мочеточника. Это обеспечивает безопасность операции. Врачом пересекаются связки, на которых крепится яичник. Следующий этап предполагает пересечение и запаивание кровеносных сосудов. Удаляется верхний отдел матки, подходящий к яичнику. Все структуры подвергаются пересечению ножницами.
При наличии на яичниках больших кист, их содержимое эвакуируется. Это уменьшает размер яичника и позволяет избежать расширения прокола. Орган перемещается в контейнер и извлекается из полости. Разрез ушивается. Содержимое контейнера подлежит анализу в условиях лаборатории.
Возможные осложнения после операции
Удаление яичников у женщин, последствия которого разнообразны, в любом случае вызывает гормональный дисбаланс. Изменения могут затронуть все системы человеческого тела. Любая операция включает риски возникновения осложнений, и резекция не является исключением.
После оперативного вмешательства женщина может испытывать следующие побочные явления:
- приливы;
- потливость;
- чувство жара;
- тревожность;
- подавленность настроения;
- астению;
- плаксивость;
- снижение полового влечения;
- кровотечения;
- тромбоз;
- гипертонию;
- атеросклероз;
- ожирение;
- развитие спаек;
- инсомнию;
- мигрени;
- сухость влагалища;
- частые позывы к мочеиспусканию.
Удаление яичников у женщин, последствия которого серьезны, провоцирует разные симптомы. Степень их выраженности находится в зависимости от ряда факторов. У женщин, перенесших двустороннее удаление яичников, симптоматика носит более выраженный характер.
У них повышается риск:
- сердечно-сосудистых осложнений;
- остеопороза;
- развития ранней старости.
Причины появления заболеваний после заболеваний
После удаления яичника происходит снижение выработки стероидных гормонов. Это нарушает функцию репродукции. При двустороннем удалении яичников провоцируется ранее наступление климакса. Также операция влияет на другие функции организма.
Во время операции может наблюдаться:
- обширное кровотечение;
- перфорация органов;
- негативное воздействие анестезии.
После операции в ходе заживления отмечаются:
- спаечные процессы;
- послеоперационные грыжи;
- инфицирование раны.
В некоторых случаях требуется повторное оперативное вмешательство.
К возможным осложнениям после резекции яичников относят:
- осложнения, связанные с применением анестезии;
- получение случайной травмы внутренних органов при введении троакаров;
- получение травмы кровеносных сосудов;
- отрицательное воздействие на организм вводимого газа;
- возникновение инфекционных осложнений;
- развитие гематомы или серомы;
- возникновение преходящей лихорадки;
- возникновение спаек в малом тазу;
- развитие послеоперационной грыжи.
Недостаток выработки организмом эстрогена и прогестерона могут спровоцировать:
- огрубение кожи;
- ухудшение структуры волос;
- кожные высыпания и угри;
- повышенный рост волос на теле;
- частые ОРВИ.
Для устранения всех вышеперечисленных осложнений врачом назначается заместительная терапия, которая предполагает прием гормонов. Минимальный курс составляет 5 лет. Иногда лекарственные препараты принимаются на протяжении всей жизни. Также уделяется внимание питанию и режиму питья.
Удаление яичников после 50 лет, когда климакс уже прошел, прием лекарств на гормональной основе может не понадобиться, поскольку уровень активности желез уже был снижен. С другой стороны, гормональная терапия необходима, так как высок риск развития остеопороза.
После резекции опухолей прием гормональных средств запрещен. В этом случае прибегают к альтернативной терапии. Но в этом случае приходится принимать большое количество средств и внимательно следить за состоянием организма.
Когда необходимо обратиться к врачу в случае осложнений
Наличие боли в первые три недели после проведения операции — естественное явление. Даже после полного восстановления тянущие боли все же беспокоят. В особенности проявление обостряется у метеочувствительных женщин. Также боль ощущается при физическом переутомлении и усталости.
Если болевые ощущения носят резкий характер спустя месяц после оперативного вмешательства, то советуется обратиться за консультацией к гинекологу. Возможно, на месте операции начали образовываться спайки, которые требуют терапии. После проведения лапароскопии температура тела поднимается до 37 градусов. После полостной операции она достигает 38 градусов.
Насторожиться надо в том случае, если:
- после выписки из больницы температура не снижается;
- плохо заживают раны;
- края ран становятся красными;
- во внутренней части раны скапливается гной;
- ощущается ломота, хрипы в легких, резь в глазах;
- боль в области шва приобретает интенсивный характер;
- наблюдаются маточные кровотечения.
Незамедлительно вызвать скорую помощь и транспортировать пациентку в стационар следует при следующих симптомах:
- обильная потливость;
- сердцебиение;
- сухость языка;
- лихорадка;
- рвота;
- мигрень.
Такие симптомы могут свидетельствовать о развитии воспаления и несут опасность для жизни пациентки. Советуется внимательно следить за выделениями из влагалища. Необильные выделения коричневатого оттенка являются признаком нормы. Как правило, они беспокоят пациентку на протяжении 3—4 дней.
Белые выделения творожистой консистенции свидетельствуют о развитии молочницы, которая провоцируется терапией антибиотиками. Беспокойство должны вызвать выделения желтого или зеленого цвета с сукровицей. Они сигнализируют о развитии воспалительного процесса.
Методы лечения после операции
Удаление яичников у женщин, последствия которого разнообразны, требует послеоперационной терапии.
Методы лечения предполагают применение:
- лекарственных средств;
- средств народной медицины;
- физиотерапии;
- лечебных ванн;
- гимнастики.
Лекарственные препараты
Для ускорения реабилитационного процесса назначаются антибиотики. Они снижают риск поражения организма инфекцией. В гинекологии применяются как универсальные, так и сильнодействующие средства.
| Универсальные | Сильнодействующие |
|
|
Широко используется Азитромицин. В гинекологии он принимается с целью профилактики развития осложнений и воспалений после операций. Различные схемы лечения, а также дозировки назначаются врачом. Стандартной дозой Азитромицина в гинекологии при инфицировании организма считается однократный прием 1 г. (2 таблетки по 500 мг.).

При послеоперационных осложнениях назначается 500 мг. один раз в день. Курс составляет 1 неделю. Высокий эффект достигается при приеме средства за час до еды или же через 2 часа после приема пищи. Стоимость 3 капсул Азитромицина 500 мг. составляет от 83 до 233 руб. в зависимости от фирмы-производителя.
Также в послеоперационный период употребляются обезболивающие средства. Спазмолитики способны купировать неприятные ощущения после операции. В гинекологической практике специалисты часто прибегают к употреблению Диклофенака, Вольтарена, Ибупрофена.
Рекомендуемая начальная доза Диклофенака составляет 100 мг. 1 раз в стуки. Такая же доза показана при умеренно ярких симптомах. При выраженном характере болей таблетку желательно принимать на ночь. При необходимости доза может быть повышена до 150 мг.
Стоимость препарата составляет от 50 до 60 руб. Упаковка содержит 20 таблеток по 100 мг.
Нестероидные противовоспалительные препараты устраняют отечность, болевые ощущения, температуру. Зачастую врачи прибегают к назначению Целекоксиба, Нурофена, Мелоксикама, Напроксена. С целью устранения лихорадочного состояния Нурофен назначается по 200 мг. 3—4 раза в сутки.
Для достижения быстрого эффекта доза может быть увеличена до 400 мг. 3 раза в сутки. Если симптоматика сохраняется на протяжении 3 дней, необходимо прекратить прием препарата и обратиться к врачу. Стоимость препарата составляет от 98 до 398 руб. в зависимости от фирмы-производителя. В упаковке содержится 12 таблеток.
С целью профилактики спаек применяются препараты на основе ферментов. В их состав входит гиалуронидаза. Ферменты способствуют регенерации соединител