Узи с доплером при миоме матки
При ультразвуковом исследовании в большинстве наблюдений миомы отмечается увеличение размеров матки. Исключение составляют случаи миоматозных узлов небольших размеров. Эхография позволяет легко диагностировать миоматозные узлы диаметром более 10 мм. Интерпретация визуализируемых в структуре миометрия очаговых включений диаметром менее 10 мм как миоматозных узлов может привести к ложноположительному ответу, поскольку такие включения могут представлять собой другие заболевания матки (например, внутренний эндометриоз) или артефакты.
При больших размерах миомы матки предпочтительнее использовать трансабдоминальную эхографию, при небольших — трансвагинальную. Особое значение трансвагинальная эхография приобретает в диагностике субмукозных миоматозных узлов.
Миоматозные узлы обычно визуализируются в виде округлых или овальных образований. Отличает их наличие капсулы, которая в большинстве случаев четко определяется при ультразвуковом исследовании .
Эхографическая картина при миоматозных узлах нередко зависит от их гистологических характеристик, однако не следует использовать особенности ультразвуковой картины узлов для заключения об их морфологическом строении. При выраженной васкуляризации и превалировании мышечного компонента узел обычно выглядит гипоэхогенным по сравнению с нормальным миометрием. В структуре однородных гиперэхогенных узлов, которые нередко подвержены регрессивным изменениям, преобладает фиброзно-соединительная ткань.
Диагностика некротических или кистозных изменений основывается на обнаружении гипо- либо анэхогенных зон в миоматозных узлах. Некроз миоматозного узла может быть ошибочно принят за кисту яичника.

Трансвагинальное продольное сканирование субсерозного миоматозного узла с зоной некроза. Отчетливо видны сосуды по периферии узла
Гиперэхогенные включения с дистальным акустическим эффектом поглощения чаще всего соответствуют кальцинированным дегенеративным изменениям. Размеры кальцинатов могут варьировать от маленького включения до большой зоны или выраженной периферической кальцификации. Кальцинаты обнаруживаются приблизительно в 25% случаев миомы матки.
Среди миоматозных узлов различной локализации наиболее часто отмечается интерстициальная миома матки. В зависимости от отношения интерстициальных узлов к полости матки и ее серозной оболочке выделяют узлы с центральным ростом (когда узел располагается в среднем слое миометрия и, увеличиваясь, растет одновременно в сторону серозной оболочки и полости матки), с центрипетальным и центрифугальным ростом.
Интерстициальный миоматозный узел с центральным ростом при небольших размерах, как правило, не деформирует полость и наружный контур матки—это происходит по мере его увеличения. Интерстициальный миоматозный узел с центрипетальным ростом увеличивается в сторону полости матки и может деформировать ее. Интерстициальный миоматозный узел с центрифугальным ростом (в клинической практике такие узлы называют интерстициосубсерозными) растет в сторону серозной оболочки матки и также может деформировать наружный контур до половины своего диаметра.
Субсерозные миоматозные узлы обычно имеют широкое или узкое (ножка) основание. Узлы на ножке необходимо дифференцировать с солидными яичниковыми образованиями, нередко имеющими аналогичное эхографическое строение. Аргументация в пользу субсерозного миоматозного узла на ножке должна основываться на: 1) выявлении собственно ножки между узлом и маткой; 2) обнаружении на одноименной стороне интактного яичника; 3) наличии других миоматозных узлов матки.
Субмукозный миоматозный узел при ультразвуковом исследовании визуализируется как образование чаще всего средней эхогенности, округлой формы, деформирующее полость матки более чем на половину своего диаметра. При дифференциальной диагностике полипа эндометрия и субмукозного миоматозного узла необходимо учитывать форму выявленного образования: миоматозный узел чаще всего округлый, а полип стремится принять форму полости и потому обычно имеет вытянутую овальную форму. Субмукозные миоматозные узлы на ножке могут экспульсироваться из полости матки.
Хотя эхография обладает высокой точностью в диагностике субмукозных миоматозных узлов, далеко не во всех случаях их удается дифференцировать с полипами эндометрия, имеющими идентичную эхографическую структуру. В таких случаях целесообразно использовать эхогистероскопию. Трансвагинальная эхография с использованием эхоконтрастных веществ успешно применяется в последние годы для диагностики самых разных видов внутриматочной патологии. Обычно эхогистероскопию проводят на 10—13-й день менструального цикла.
Первые публикации, посвященные роли эхогистероскопии в дифференциальной диагностике интерстициальных миоматозных узлов с центрипетальным ростом и субмукозных миом, принадлежат R. Nannini и соавт. и появились в 1981 г. Однако широкое распространение метод получил только в начале 90-х годов, а пик опубликованных работ приходится на середину 90-х годов.
В качестве эхоконтрастного вещества, вводимого в полость матки, обычно используется стерильный эхонегативный физиологический раствор, на фоне которого лучше визуализируется внутриматочная патология. Раствор целесообразнее вводить с помощью специального внутриматочного баллонного катетера, чтобы исключить обратный отток и ограничиться минимальным количеством контрастного вещества. В большинстве случаев его объем составляет 5— 30 мл. Продолжительность эхогистероскопии 5—15 мин.

Схема проведения эхогистероскопии
Побочных реакций и осложнений как во время, так и после процедуры никем из исследователей не отмечено. Однако проведение эхогистероскопии не всегда бывает удачным, что обычно связано с атрезией цервикального канала, синехиями, а чаще всего с обратным оттоком контрастного вещества. По данным разных авторов, частота таких ситуаций не превышает 5%. С целью предотвращения обратного оттока контрастного вещества следует использовать специальные внутриматочные катетеры. Вместе с тем многие авторы сообщают о практически 100% успешности процедуры.
В ряде работ авторов приводится сравнительная оценка трансвагинальной эхографии и эхогистероскопии. Так, по данным P. Shwarzler и соавт., при обследовании 104 пациенток с нерегулярными маточными кровотечениями, не поддающимися консервативному лечению, чувствительность эхогистероскопии составила 87%, специфичность — 91%. При трансвагинальной эхографии аналогичные показатели были ниже — 67 и 89% соответственно. В исследовании R. Rudigoz и соавт. в 27,5% случаев эхогистероскопия оказалась информативнее трансвагинальной эхографии.
Для оценки характера внутриматочной патологии у 39 пациенток с бесплодием М. Harada и соавт. использовали эхогистероскопию с физиологическим раствором. Это позволило установить диагноз интерстициальных миоматозных узлов небольших размеров, из которых 6 не визуализировались при трансвагинальной эхографии.
G.Ayida и соавт. также отметили некоторые преимущества эхогистероскопии (чувствительность — 87,5%, специфичность — 100%) перед трансвагинальной эхографией (чувствительность — 81%, специфичность — 95%). Авторы пришли к выводу о меньшей информативности трансвагинальной эхографии в распознании субмукозных миоматозных узлов при множественной миоме матки, дифференциации гиперплазии эндометрия и крупного полипа, а также в идентификации седловидной матки и внутриматочных перегородок.
В исследовании В.Л. Хохолина при субмукозной миоме матки чувствительность и специфичность трансвагинальной эхографии составили соответственно 80,0 и 93,9%, в то время как чувствительность и специфичность эхогистероскопии — 100 и 100%.
I. Shalev и соавт. показали, что у 6 из 16 пациенток с заподозренными при трансвагинальной эхографии субмукозными миоматозными узлами в ходе эхогистероскопии они оказались интерстициальными.
Учитывая высокую информативность эхогистероскопии, некоторые авторы считают, что она может полностью заменить гистеросальпингографию и быть альтернативой гистероскопии. Так, по данным P. Gaucherand и соавт., эхогистероскопия более эффективна (чувствительность — 94%, специфичность — 98%) в диагностике внутриматочной патологии, чем гастеросальпингография (чувствительность — 67%, специфичность — 94%).
М. Keltz и соавт. у 17 из 34 пациенток при эхогистероскопии обнаружили внутриматочную патологию. У 12 из этих женщин было осуществлено хирургическое лечение, в ходе которого во всех случаях диагноз подтвердился. У 27 из 34 пациенток проведена гистеросальпингография, чувствительность которой составила 90%, а специфичность — только 20%. В ходе операции данные гистеросальпингографии подтвердились лишь в 45,5% случаев.
L. Bronz и соавт. в серии обследований с применением эхогистероскопии 139 пациенток с различной внутриматочной патологией показали, что почти в 50% случаев отпала необходимость в проведении диагностической гистероскопии. В наблюдениях О.Ф. Черновой и соавт. данные гистологического исследования в 97% случаев совпали с результатами эхогистероскопии.
Представленные материалы демонстрируют высокую информативность эхогистероскопии в диагностике внутриматочной патологии.
Следует подчеркнуть, что пациентки с миомой матки подлежат динамическому эхографическому наблюдению. При этом повторные исследования целесообразно проводить приблизительно в одни дни менструального цикла, так как в разные фазы цикла размеры и эхографическая структура миоматозных узлов могут различаться.
Оценку эхографической структуры миоматозного узла предпочтительнее проводить при трансвагинальном ультразвуковом исследовании, поскольку при трансабдоминальном сканировании миоматозные узлы, располагающиеся в задней стенке и дне ретрофлексированной матки, обычно выглядят гипоэхогенными, что может дать ложно-положительный результат. Кроме того, целесообразно определять не только линейные размеры миоматозного узла, но и его объем, так как при повторном ультразвуковом исследовании не всегда возможно точное определение размеров узла в том же сечении.
Б.И. Зыкин, М.В. Медведев
Опубликовал Константин Моканов
Источник
Девочки,привет! В предыдущем посте спрашивала про узи- специалистов, которые бы прояснили ситуацию с моими миомами. Решила пойти как минимум к трем! Ну что б уж наверняка!!! А изначально была записана на доплер к Пятых. Сходила сегодня. Слушайте,это правда суперврач! Такого обстоятельного узи в моей жизни еще не было.
Результаты:
— мимома 3-4см в стенке матки (эт я знаю), полость Не деформирует, на эндометрий Не влияет, удалять Не надо! А если приспичит…то рубец на матке останется большой,ттт, не понадобится! Прогноза к росту миомы нет,т.к. кровоток не слишком активный в ней.
— 2 маленькие миомки,вообще ни о чем.
-овуляция была, жт есть, жидкость и все дела. В жт кровоток хороший
-яичники, говорит, на зависть многим, хорошие.
-эндометрий эхо-позитивный (эта формулировка меня улыбнула)), пышный и 9 мм.
-Есть небольшие кисточки в шейке,но они не влияют ни на что.
-и самое главное- кровоток в целом шикарный!!!! Вокруг эндометрия в нем самом все отлично. Трубы не изменены.
Иди,говорит, беременней,ничего плохого даже найти не могу. Все переливается разноцветным!
-признаков эндометрита и проч.нет.
Она правда позитивная и поддерживающая и она РАЗГОВАРИВАЕТ! В отличие от многих многих врачей и узистов. Спрашивает, предлагает сама вопросы задавать.
У меня сердце колотилось,дак она меня по ножке гладила,говорит,ну что ты так переживаешь (а много ли нам надо для счастья ). Успокоила и все говорила, что препятствий не видит, что при таком кровотоке на следующем узи будем сердечко слушать! В конце сказала, что отлично начинается день- с хорошего кровотока! Приятно)))
О том,что она находит то,чего нет:
1. милые,так она же ВСЕ смотрит,на то это и экспертное узи! Она должна все посмотреть и записать. Часто ли вы бываете на других экспертных,чтоб сравнить результаты? Я впервые пошла. А у репродуктологов нет задачи все рассматривать под лупой. Дф,эндик,структура и вперед. Даже если они и видят те же кисточки, мульфолик.яичники, миомки и проч.,могут не говорить,если это Не влияет на протокол… А что касается диагнозов аденомиоз и эндометрит- подтвердить это может только гистера! Проверено на себе.
2. Доплер делают во второй фазе,картинка с первой фазы отличается! Во второй фазе могут быть кисты, утолщение стенок,изменение структуры эндометрия и тому подобное. А в первой это все может меняться (конечно незначительно,но все же)
3.на экране все видно! Даже если она захочет приврать-вы ж все видите. И кровоток есть или нет (цветное там все или черно-белое,не дай Бог!)
С моим кровотоком история такая. Первый доплер был в марте в Витре:
стоимость 3000 доплер + 2000 узи! Причем на сайте сумма стояла только 3000, а на месте оказалось, что надо еще доплатить 2000 за узи (как они представляют доплер без узи и почему это отдельно, не понятно). Я тогда осталась должна и долг оплатила позже! Это к тому же, что кроме кровотока, яичников и размеров матки больше ничего не смотрели, врач вообще не вымолвила ни слова и на вопросы отвечала молчанием(((( Кровоток был снижен в базальных и спиральных артериях. Справедливости ради надо сказать,что там и экран и масштаб были другие. Так что визуально даже сравнить не могу!
В июне я прошла барокамеру-7 или 8 сеансов перед крио. Возможно,это помогло! В протоколах — свежем и крио- пила актовегин, вессел дуо, омега 3. Они тоже напрямую или косвенно влияют на кровоток. Ну и вчера вечером был оргазм. Если даже все хорошо показало из-за него,то это тоже не плохой способ лечения))))
Теперь я решила,что больше ни к кому не пойду, мне все ясно и понятно,я все видела сама. Че деньги тратить?!)
Стоимость узи с доплером у Пятых в Альтре 3000.
А записывалась вот к кому:
— Дубинская, клиника Я здорова. Суперкрутой врач по отзывам. Но все равно не пойду, не думаю,что у нее будет противоположное мнение. Стоимость консультации с узи 3500.
— Политова, знаменита в Москве, профессор, хирург. Принимает в Доктор Лидер. Консультация 3000+2000 узи.
— Лубнин, ранее о нем почти не слышала, но он специализируется на миомах. Принимает в Европейской клинике. Консультация с узи 6000!
— еще хотела к Белоусову на Опарина, но как уже все знают,он в отпуске.
Так что я советую Пятых! И барокамеру тоже. Кстати,она повлияла хорошо на желудок в том числе-меньше стало изжог и прочего.
Ну и на этом моя бурная фантазия в плане поиска причин иссякает… кровоток,гемостаз,эндик и овуляция,гормоны,амг,афс-все в норме. Миома не мешает.
Единственное, что еще хочу-схожу к гематологу в 62ю больницу. Так. Для себя.
Всем нам удачи!!!
Источник
Ультразвуковое исследование – основной метод диагностики миомы матки. Это не больно, не опасно, быстро и относительно недорого. Во время ультразвукового сканирования врач может обнаружить миоматозные узлы, оценить их величину, тип и расположение, выявить осложнения и сопутствующую патологию. С помощью УЗИ можно контролировать рост опухоли, следить за ее развитием во время беременности и в менопаузу. Подробнее о самом популярном методе исследования читайте в статье.
Когда нужно делать УЗИ при миоме матки
Ультразвуковое исследование назначают в таких ситуациях:
- Подозрение на миому матки. УЗИ показано при наличии характерных жалоб – сбой менструального цикла, боль внизу живота. При обследовании можно обнаружить причину такого состояния – увидеть миоматозные узлы в мышечном слое матки. Если врач выявляет признаки опухоли при ручном обследовании (увеличение матки в размерах, пальпируемое образование в проекции тазовых органов), он также направит пациентку на УЗИ.
- Контроль роста миомы. Не все узлы нужно немедленно лечить гормонами или удалять. Иногда достаточно наблюдать за ними — растут, перемещаются, уменьшаются. Контрольное ультразвуковое исследование назначается каждые 6-12 месяцев. Если врач заметит рост миомы, он сменит тактику ведения пациентки.
- Контроль эффективности лечения. Ультразвуковое исследование показано до и после назначения гормональных препаратов и операции, использования методов восстановительной медиацины. Нужно оценить, какой была опухоль до начала терапии – и какой стала после ее завершения.
- Планирование беременности. Перед зачатием ребенка нужно сделать УЗИ, оценить величину и локализацию миоматозных узлов, при необходимости – пройти лечение.
Как правильно делать УЗИ при миоме матки
УЗИ при миоме матки назначается в первую фазу менструального цикла – на 5-7-й день от его начала (от первого дня месячных). В это время слизистая оболочка матки истончена, и ничто не мешает врачу внимательно рассмотреть узлы. Но если у женщины менструации идут 6-7 дней и более, можно дождаться их окончания и сделать УЗИ на 8-9-й день цикла. Во время менструации УЗИ делать не нужно – это неприятно для пациентки и малоинформативно для врача.
Иногда врач назначает обследование в конце менструального цикла – на 21-23-й день или непосредственно перед месячными. Это нужно для уточнения диагноза. Например, эндометриоидные узлы в матке похожи на маленькие миомы, и в первую фазу цикла их можно спутать. Но эндометриоз хорошо видно после овуляции – узлы увеличиваются в размерах и четко визуализируются на УЗИ.
С наступлением климакса ультразвуковое исследование можно делать в любой удобный день. Эндометрий всегда остается тонким (если нет патологии), и миоматозные узлы хорошо видны.
Важно знать:
- Ультразвуковое исследование – субъективный метод диагностики. Результат во многом зависит от квалификации врача. Там, где один доктор разглядит маленькую миому, другой не увидит ничего. Поэтому проходите обследование у грамотного специалиста – выбирайте по отзывам, рекомендациям друзей и знакомых. Хорошо, если врач ультразвуковой диагностики имеет специализацию по гинекологии – он знает, на что обращать внимание.
- Результаты УЗИ зависят не только от квалификации доктора, но и от качества оборудования. Современные 3D и 4D технологии позволяют получить информацию о миоме и прилежащих тканях, определить пространственное расположение узла. Обязательно делайте УЗИ с допплерометрией – эта технология дает возможность оценить состояние кровеносных сосудов в матке, выявить признаки дегенерации узла, обнаружить злокачественную опухоль.
- Контрольное УЗИ нужно делать в тот же день цикла, у того же врача и на том же аппарате. Это позволит исключить ошибки, связанные с техническими погрешностями и субъективным восприятием ультразвуковой картины.
Как подготовиться к ультразвуковому исследованию
Правильная подготовка – важный этап обследования. От нее во многом зависит результат диагностики, а значит, и назначенное лечение.
Медицинская подготовка
Обычно ультразвуковое исследование при миоме проводится трансвагинальным датчиком – через влагалище. Специальная подготовка не требуется: достаточно опорожнить мочевой пузырь непосредственно перед обследованием. Диагностика проходит безболезненно для пациентки, но может быть немного неприятно при введении датчика.
Иногда УЗИ проводится трансабдоминально – через живот. Врач водит датчиком по передней брюшной стенке, оценивая состояние тазовых органов. Это совсем не больно, однако информативность такого метода ниже – через брюшную стенку не всегда удается разглядеть маленькие миоматозные узлы.
Трансабдоминальное УЗИ требует подготовки – нужно выпить 1,5 литра жидкости до процедуры и не мочиться до ее завершения. За три дня до обследования нельзя есть газообразующую пищу, иначе петли кишечника перекроют органы таза, и врач не увидит миому.
Во время обследования женщина лежит на кушетке. В государственной клинике нужно взять с собой пеленку – постелить на кушетку. В частных медицинских центрах выдают одноразовые пеленки. Вся процедура длится 10-15 минут. Во время обследования нужно лежать неподвижно, слушать и выполнять указания врача. После обследования – одеться и дождаться распечатанного на бумаге заключения.
Психологическая подготовка
Собираясь на обследование, подготовьте список вопросов для врача. Лучше запишите их на бумаге или в телефоне, чтобы не забыть. Задавайте вопросы по одному после окончания обследования. Непосредственно во время процедуры не стоит отвлекать доктора – разговаривая с вами, он может пропустить изменения в тазовых органах.
Непосредственно во время обследования врач будет задавать вопросы вам – это нужно, чтобы оценить ваше общее состояние, уточнить симптомы заболевания, выявить сопутствующую патологию. Вот что спросит доктор:
- Когда была последняя менструация? Заранее посмотрите в календарь и запишите дату – в момент обследования она может вылететь из головы.
- Как идут месячные: обильные или умеренные, сколько дней длятся, регулярно ли приходят? Расскажите врачу все в подробностях – это поможет выставить диагноз.
- Сколько было беременностей, из них родов, абортов и выкидышей? Если беременны сейчас или только планируете – сообщите об этом доктору.
- Какие гинекологические заболевания были раньше? Перечислите все, что было в течение жизни – кисты яичника, эрозия шейки матки, воспалительные процессы.
- Когда последний раз смотрели миому на УЗИ? Возьмите с собой результаты предыдущего обследования и покажите доктору – так врач сможет оценить скорость роста миоматозного узла.
- Что беспокоит сейчас? Если есть жалобы (боли, нарушение цикла) – расскажите об этом.
Подготовьтесь заранее – пусть ваши ответы будут краткими, но емкими.
После обследования спросите у врача:
- Если вы только подозреваете миому: есть ли узел, сколько новообразований в матке, где и как располагаются и есть ли сопутствующие заболевания?
- Если вы делаете контрольное УЗИ: выросла или уменьшилась миома, появились ли новые узлы, есть ли негативные изменения (перекрут ножки миомы, нарушение кровотока в матке, дегенерация узла)?
Важно!
- Заключение УЗИ – это еще не диагноз. Это только описание процессов, что происходят в матке. Окончательный диагноз выставит гинеколог. Он будет учитывать не только результаты УЗИ, но и другие факторы – жалобы, общее состояние, наличие сопутствующей патологии, динамику процесса. На основании всех этих данных он подберет тактику лечения.
- Врач ультразвуковой диагностики не имеет права ставить диагноз и назначать лечение. Его задача – выявить патологию и описать все, что он видит на экране. Если врач ультразвуковой диагностики сразу говорит вам про прием гормонов, удаление узла или матки – не слушайте его и идите на прием к профильному специалисту.
Интерпретация результатов: что видит врач на УЗИ
Первое, что делает врач – оценивает общее состояние тазовых органов. Он определяет величину и расположение матки, яичников и маточных труб, оценивает уровень свободной жидкости в полости таза. Любые отклонения он вынесет в заключение – например, увеличение матки или яичников, скопление жидкости и др.
Далее врач определяет величину слизистого слоя матки. Для каждой фазы цикла существуют свои нормативы. Если толщина эндометрия больше или меньше нормы, потребуется дополнительное обследование у гинеколога. Избыточный рост эндометрия встречается при гиперпластических процессах и грозит кровотечениями. Тонкий эндометрий говорит о гормональном дисбалансе и мешает зачатию ребенка.
Следующий этап – выявление и оценка миоматозных узлов. Для каждого образования врач определяет форму, размер в миллиметрах, расположение относительно матки и других органов. Далее врач оценивает состояние миометрия – тканей, где локализуется узел.
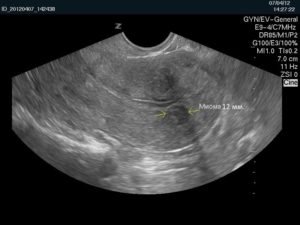
При УЗИ миома определяется как округлое гипоэхогенное образование. Она имеет ровные контуры, что позволяет отличить ее от других очаговых изменений. Современная аппаратура может увидеть миоматозные узлы величиной от 5 мм. Маленькая миома не деформирует матку, большая – приводит к заметным изменениям органа.
Вот так выглядит интерстициальный миоматозный узел величиной 12 мм по задней стенке матки.
По расположению миоматозного узла врач определяет его вид:
- Субмукозная миома расположена близко к слизистому слою матки и выходит в полость органа.
- Интерстициальная миома прячется в мышечном слое матки.
- Субсерозная миома выходит под наружную оболочку за пределы органа.
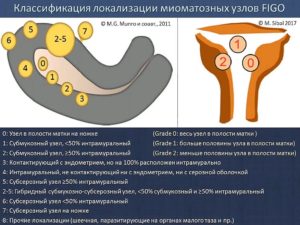
На практике врачи используют международную классификацию FIGO, где все узлы разделены на 8 категорий. Схема представлена на картинке:
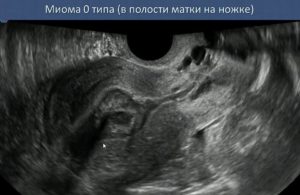
Вот так на УЗИ выглядит миома типа по FIGO. Образование полностью располагается в полости матки и крепится к ней тонкой ножкой. Такая опухоль нередко выходит самостоятельно. Этот процесс называется рождением миоматозного узла.
Так выглядит субмукозная миома 2 типа по FIGO. Она практически полностью расположена в мышечном слое матки и лишь чуть-чуть касается слизистого слоя.
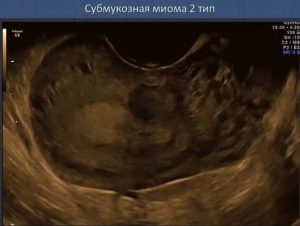
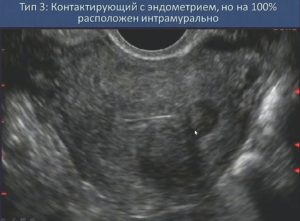
На этом снимке – интерстициальная миома, тип 3 по FIGO. Она целиком локализуется в мышечном слое матки, не касается слизистой и серозной оболочки.
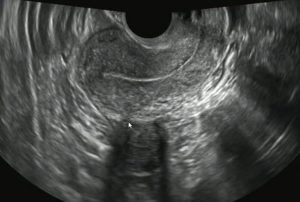
Так выглядит субсерозная миома на ножке – тип 7 по FIGO . Она выходит за пределы матки в полость таза.
Величину миомы врач определяет в миллиметрах. В гинекологии все узлы классифицируются по размеру:
- малая миома – до 2,5 см;
- средняя миома – 2,5-6 см;
- большая миома – от 6 см.
Малые миомы считаются клинически незначимыми – лечить не нужно, достаточно наблюдать. Средние узлы в традиционной медицине лечат гормональными препаратами. Большие миомы к гормонам нечувствительны, поэтому показана операция.
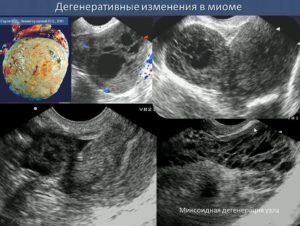
Определив тип и размер миомы, врач оценивает состояние ее тканей. Его интересуют вторичные изменения в узлах. Маленькие миомы обычно однородны по структуре. С ростом в опухоли появляются дегенеративные изменения. На УЗИ они видны как гипер- и гипоэхогенные включения.
Если удалить и исследовать узел, можно обнаружить кальцинаты, участки скопления лимфоидной ткани, элементы склероза. Нередко выявляется отек тканей, возможно скопление крови (геморрагическая инфильтрация), видимый распад узла. Со временем миома покрывается капсулой с мышечными и соединительнотканными волокнами. Все это представляет интерес для исследования в случае удаления узла. На УЗИ подобные изменения обычно обозначаются одним термином – УЗД-признаки дегенеративных изменений миомы матки.
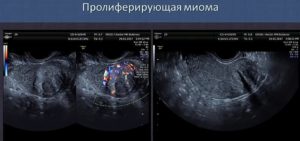
В практической гинекологии особый интерес представляет пролиферирующая миома – опухоль, клетки которой активно делятся. Она быстро растет и увеличивается в размерах за несколько месяцев наблюдения. Зачастую это не один, а несколько множественных узлов. Такая миома опасна развитием осложнений. Она может сдавать органы таза, нарушить работу кишечника и мочевого пузыря, стать причиной хронической боли и бесплодия. Если миома пролиферирует в менопаузу, это может быть признаком злокачественного перерождения.
При УЗИ отличить стабильную миому от пролиферирующей сложно. Быстрый рост узла говорит об опасности опухоли – но это можно выяснить только при контрольном исследовании. На помощь приходит допплерография – оценка кровотока в миоме и вокруг нее. В пролиферирующей миоме видны сосуды – обычно по периферии узла, реже – в центральной его части.

Миома матки выявляется и во время беременности. На ранних сроках из-за узла не всегда удается разглядеть эмбрион. Но уже с 6-8 недель четко визуализируется плодное яйцо и миома. Опухоль небольшого размера не мешает вынашиванию плода и течению родов. Крупные узлы могут привести к прерыванию беременности.
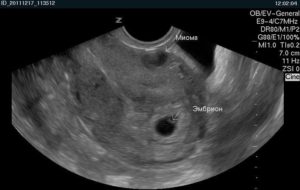
На этом снимке интерстициальная миома матки 15 мм и беременность 5-6 недель.
Каким бы не был результат УЗИ, он только инструмент для вас, но не приговор. В ваших руках – информация, но как вы ей распорядитесь – решать вам. Вместе со специалистом вы можете найти различные пути решения проблемы и достичь выздоровления, используя методы восстановительной медицина — остеопатия, краниосакральная и висцеральная терапия, правильно подобранные БАДы, специальные упражнения для тела и для половых органов.
Если результаты УЗИ вас не обрадовали — не отчаивайтесь, начните восстановление женского здоровья с одной из программ Академии. Подробнее о программах читайте на странице: https://acwomen.ru/programma/
Источник


